Аллергия на коже головы у младенца

Организм грудничков подвержен аллергии, из-за неокрепшей иммунной системы, моментально реагирующей на раздражающие факторы. Изменения на кожных покровах головы младенца в виде шелушащихся участков, высыпаний, чешуек, прыщиков могут быть первыми признаками аллергической реакции.
При обнаружении перечисленных изменений, необходимо выяснить причину их появления, обратившись к врачу. Специалист с помощью исследований обнаружит, являются ли данные изменения аллергической реакцией. Своевременное лечение предотвратит нежелательные последствия.
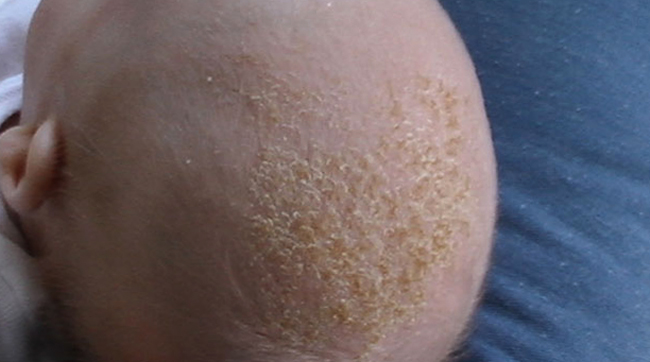
Причины
Воспаление кожного покрова на голове у грудничка это реакция организма на внешние или внутренние раздражители.
Наследственность. Предрасположенность к аллергии может передаваться на генетическом уровне.
Пищевая аллергия:
- При грудном вскармливании, ребенок получает все вещества, присутствующие в организме матери. Аллергия у грудничка может возникнуть, если в рацион кормящей мамы входят: Морепродукты,яйцо, мед, цитрусовые, шоколад, продукты с красителями и консервантами.
- При искусственном вскармливании при проявлениях аллергической реакции, необходимо перевести грудничка на гипоаллергенные смеси.
- Аллергия на продукты, которые входят в прикорм.
Часто у младенцев наблюдается аллергия на лактозу и глютен.
Внешние раздражающие факторы, способные вызвать аллергическую реакцию:
- Перегревание (слишком теплые шапочки) может спровоцировать усиленную работу сальных желез, что приводит к закупорке пор.
- Синтетические материалы, с которыми контактирует младенец. В том числе игрушки.
- Косметика, моющие средства, стиральные порошки, используемые мамой.
- Пыль.
- Шерсть животных.
- Комнатные растения.
- Прививки.
- Лекарственные препараты, в том числе, принимаемые кормящей матерью.
- Перенесенные заболевания во время беременности.
- Тяжелые роды.
- Недоношенная беременность.
- Вредные привычки матери.
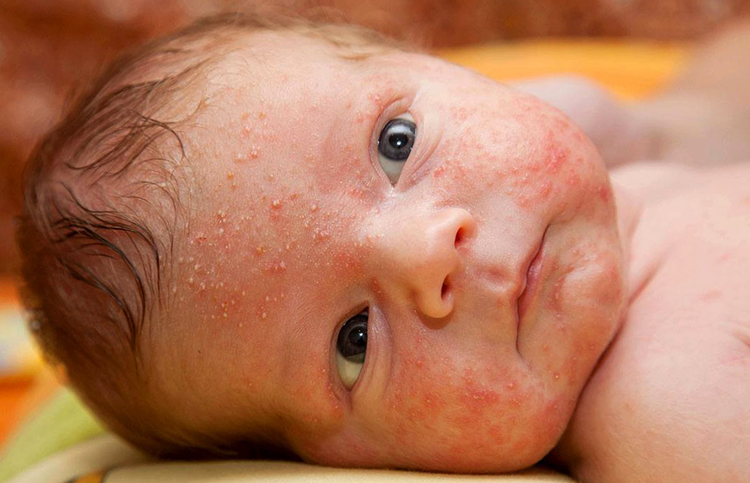
Симптомы аллергической реакции
- Шелушение и покраснение кожи на голове ребенка.
- Появление белесых или желтоватых пластинок (чешуек) на волосистом участке, которые постепенно занимают все большую площадь. Данные образования также могут быть признаком себореи или потницы. При этом, чешуйки не вызывают зуд, не беспокоят малыша, убираются механическим способом путем размягчения и вычесывания. Если чешуйчатые образования постепенно разрастаются и вызывают беспокойство у грудничка, то это может быть признаком аллергии. При отсутствии лечения, голова младенца постепенно полностью покрывается наростами в виде чешуек.
- Высыпания на коже головы в виде красных пятен или пузырьков с прозрачной жидкостью. Вызывают сильнейший зуд, при расчесывании появляются мокрые ранки или нагноения. Постепенно признаки аллергической реакции распространяются по всему телу.
- Нарушения сна, беспокойное поведение, которые связаны со жжением, зудом.
- Иногда признаки аллергической реакции у младенца внешне похожи на признаки острых респираторных заболеваний, но без повышения температуры. Ребенок чувствует себя дискомфортно, часто плачет, беспокоится, плохо кушает. Наблюдаются расстройства работы ЖКТ.
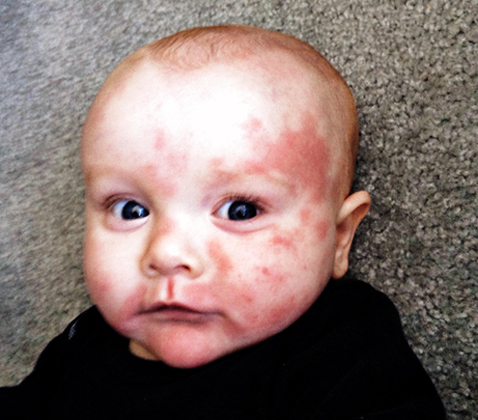
Лечение
Выявить аллерген и устранить. Исключить из питания кормящей матери продукты, которые способны вызвать аллергическую реакцию у грудничка. При искусственном вскармливании перевести на ребенка на гипоаллергенные смеси. Для снятия зуда, раздражения и воспаления кожного покрова головы младенца используются мази и эмульсии.
- Мазь «Радевит». Снимает воспаление и зуд. Наноситься два раза в день тонким слоем на поврежденные участки головы. Курс: от одной недели до месяца.
- «Судокрем».Антибактериальное, противовоспалительное, обезболивающее средство. Избавляет от шелушения, зуда, успокаивает воспаленную кожу малыша. Применение: Наружно. Тонким слоем нанести мазь на участки раздражения. Противопоказания: Индивидуальная непереносимость.
- «Бепантен». Избавляет от покраснений, шелушения. Оказывает заживляющее действие.
Применение: 1-2 раза ежедневно.
- Крем «Элидел». Применение: Не чаще 2-х раз в сутки. Курс: до шести недель.
- Мазь «Адвантан» (1%). Сильнодействующий гормональный противоаллергический и противовоспалительный препарат. Используется при осложнениях: появлении на коже головы трещинок и ранок.
Применяется после 4-х месяцев. Наружно Тонкий слой наносить на кожу, поврежденную аллергической реакцией. Использовать 1 раз ежедневно. Курс лечения: не более месяца.
- «Циндол». Может использоваться первых дней жизни. Суспензия наносится на кожу головы.
Антигистаминные препараты:
- «Супрастин». От одного до 12-ти месяцев: внутримышечные инъекции (0.25 мл.)
или таблетки (1/4) не более 3-х раз в сутки. Растирать и давать в виде порошка, смешивая с детской смесью.
- «Фенистил» в каплях. От одного до 12-ти месяцев. 3-10 капель не более 3-х раз в течение дня.
Перед применением любых средства обязательно проконсультируйтесь с врачом!
Средства народной медицины
Использование народных методов для устранения признаков аллергической реакции у младенцев избавляют от зуда, шелушения, раздражения кожи:
- Настои ромашки, череды, шалфея. Обладают заживляющим, противовоспалительным эффектом. Используются в качестве примочекили добавления отваров при купании.
- Для размягчения жестких сухих чешуек применяют репейное масло, которое наносится на поврежденные участки, облегчают удаление желтых чешуйчатых пластинок и увлажняют шелушащиеся кожные покровы на волосистой части головы.
Диагностика
Отличить первые признаки аллергической реакции от раздражения, себореи и других кожных изменений может только опытный врач. Точный диагноз ставится после обследования грудничка и взятия соскобов с поврежденных участков. После этого назначается необходимое лечение.
Профилактика аллергии
- Исключение аллергеновиз рациона кормящей матери.
- Соблюдение гигиены малыша. Купать в кипяченой воде с использованием специальных детских гипоаллергенныешампуней.
- Ежедневная влажная уборка помещения.
- Использование одежды и шапочек из натуральных материалов.
- При появлении шелушения, высыпаний, покраснения, появления ранок или пузырьков на голове у грудничка обратиться к лечащему врачу для установления причины.
Источник
- Обзор
- Милиа
- Токсическая эритема
- Акне у новорожденных (неонатальные угри)
- Экзема (атопический дерматит)
- Опрелости (пеленочный дерматит)
- Дерматомикоз
- Крапивница
- Инфекционная эритема или пятая болезнь
- Потница
- Вирусная пузырчатка или синдром руки-ноги-рот
- Чесотка
- Менингит
- Сыпь у грудничка: к какому врачу обратиться?
Обзор
У малышей после рождения часто появляется сыпь, что является вполне нормальным явлением – чувствительная кожа новорожденного приспосабливается к окружающей среде. В большинстве случаев, сыпь у грудничка оказывается совершенно безобидной и исчезает сама собой.
Однако если ребенок кажется вам больным, обязательно обратитесь к педиатру, чтобы определить причину сыпи и получить лечение. Особенно важно не пропустить сыпь, которая является признаком менингита. Эта статья поможет вам распознать самые распространенные виды сыпи. Однако не пользуйтесь ей как руководством к действию. Обязательно проконсультируйтесь с врачом. В этой статье вы найдете признаки менингита, а также советы о том, что делать, если вы беспокоитесь о здоровье своего малыша.
Милиа
Милиа – это белые высыпания у грудничков размером 1-2 мм на коже лица. Это закупоренные сальные железы. Милиа возникает приблизительно у половины здоровых новорожденных и проходит самостоятельно в течение первых 4 недель жизни.
Токсическая эритема
Приблизительно у половины новорожденных 2-3 дней жизни на коже появляется красная сыпь на теле в виде слегка уплотненных пятен, в центре пятна иногда появляются пузырьки. Это нормальная реакция, связанная с физиологическим выделением в кровь большого количества биологически активных веществ, ответственных за аллергическую реакцию. Токсическую эритему считают одной из реакций, связанных с адаптацией новорожденных детей к новым условиям жизни после рождения. Сыпь проходит самостоятельно в течение нескольких дней.
У некоторых детей сыпь может быть обильной и сопровождаться общими симптомами: небольшим подъемом температуры, беспокойством, плачем. В таком случае нужно обратиться к педиатру.
Акне у новорожденных (неонатальные угри)
У некоторых новорожденных малышей в течение первого месяца жизни на лице появляется сыпь. Чаще она расположена на коже щек, лба и носа. Эти высыпания у грудничков напоминают прыщи (угри) и могут усиливаться, а затем бесследно проходят, не требуя лечения.
Умывайте личико малыша водой с детским мылом, чтобы улучшить состояние кожи. Избегайте использования специальных средств для лечения угревой сыпи у подростков и взрослых людей.
В более редких случаях угревая сыпь появляется у детей после 3 месяцев жизни (инфантильное акне). Этот вид сыпи более серьезен и требует медикаментозного лечения.
Экзема (атопический дерматит)
Экзема – это хроническое заболевание при котором кожа краснеет, растрескивается, чешется, на её поверхность выступает жидкость, образуя очаги мокнутия. Наиболее распространенный вид экземы – атопический дерматит. У детей до 6 месяцев это заболевание часто связано с аллергией на молоко или яйца.
Атопический дерматит обычно начинается у новорожденных с покраснения и зуда кожи волосистой части головы и лица, а также тела. У детей постарше экзема проявляется сыпью в кожных складках, например, под коленями,в локтевых сгибах и др. Иногда атопический дерматит не проходит и у взрослых. Некоторое облегчение при экземе ребенку может дать применение лечебных кремов и мазей.
Себорейный дерматит новорожденных
– это образование на коже головы, реже лица, ушей и шеи желтоватых жирных чешуек.
Шелушение обычно не причиняет вреда и не беспокоит ребенка. Если малыш расцарапает эти образования, на их месте может образоваться экзема (см. выше).
Себорейный дерматит – распространенное явление среди детей 2-3 месяцев жизни. Обычно сыпь на голове самостоятельно разрешается без лечения в течение нескольких недель или месяцев. Аккуратно мойте голову малыша с помощью детского шампуня, чтобы предотвратить распространение себореи.
Опрелости (пеленочный дерматит)
Раздражение кожи под подгузником или пеленками называется опрелостью или пеленочным дерматитом. Он проявляется сыпью на ягодицах грудничка в виде красных пятен, узелков и пузырьков. Пузырьки могут лопаться с выделением жидкости. Сыпь может чесаться, причиняя беспокойство, но общее состояние малыша обычно не нарушается.
Причиной опрелости обычно является длительный контакт кожи с мочой или калом, реже – грибковая инфекция. Чтобы избежать пеленочного дерматита, старайтесь сохранить кожу вашего малыша сухой и чистой, а также используйте, при необходимости, крем под подгузник. В случае инфекции может пригодится противогрибковый крем.
Дерматомикоз
Дерматомикоз – распространенный вид грибковой инфекции кожи, которая выглядит как сыпь в виде красных колец на коже практически любой части тела (на коже головы, ног, в паху у малышей и др.).
Обычно дерматомикоз лечится с помощью противогрибковых средств, которые можно купить без рецепта. Одним из видов дерматомикоза является стригущий лишай.
Импетиго
Импетиго – это очень заразная бактериальная инфекция поверхностных слоев кожи, которая проявляется появлением на теле язвочек и пустул (пузырьков, наполненных жидкостью, а затем гноем).
Прогноз заболевания, в большинстве случаев, благоприятный, однако вам следует посетить врача для назначения антибиотиков, с помощью которых можно вылечить импетиго за 7-10 дней.
Крапивница
Крапивница – это приподнятая над поверхностью кожи зудящая красная сыпь. Причиной крапивницы являются различные аллергены (например, пища, которую не переносит ваш ребенок). Под действием аллергенов в коже образуется гистамин.
Наиболее частыми пищевыми аллергенами, вызывающими крапивницу у грудных детей является молоко и яйца. Как правило, сыпь летучая и быстро проходит под действием антигистаминных средств. При повторном появлении сыпи обязательно обратитесь к врачу, чтобы разобраться в причинах возможной аллергии.
Инфекционная эритема или пятая болезнь
Инфекционная эритема (пятая болезнь) – это вирусная инфекция, которая обычно распространена среди новорожденных и детей постарше. Типичное проявление инфекционной эритемы – красная сыпь на обеих щеках и повышенная температура тела.
Специфического лечения обычно не требуется, так как иммунная система ребенка справляется с болезнью в течение нескольких дней.
Потница
Потница появляется у новорожденных детей, если они потеют, например, очень тепло укутаны или находятся в жарком и влажном помещении. При потнице происходит закупорка потовых желез, что проявляется появлением на коже мелких красных точек, которые проходят без лечения.
Для этого достаточно регулярно купать новорожденного и одевать его по погоде.
Вирусная пузырчатка или синдром руки-ноги-рот
Вирусная пузырчатка – это вирусная инфекция детей, которая проявляется появлением на коже ладоней и стоп красных пятен и пузырьков, а также язвочек во рту.
Сыпь у грудничка может сопровождаться температурой и ухудшением самочувствия. Специального лечения обычно не требуется, и иммунитет новорожденного справляется с болезнью в течение 7-10 дней.
Однако если вы беспокоитесь, обратитесь к врачу, чтобы он назначил малышу лечение, облегчающее симптомы, и исключил другие, более опасные заболевания.
Чесотка
Чесотка – это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит – чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски – ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.
Менингит
Причиной сыпи у ребенка может быть смертельно опасное заболевание – менингококковый менингит. Сыпь похожа на коревую или проявляется в виде красных пятен. Обычно летучая, то есть исчезает в течение 2-3 часов. При тяжелом течении и развитии опасных осложнений на коже могут появиться кровоподтеки. Возможные признаки менингита у детей:
- ребенок заторможенный, слабо реагирует на окружающих, его движения скованные и резкие;
- ребенок раздражителен, не хочет, чтобы его держали на руках;
- необычный плач;
- рвота и отказ от кормления;
- бледная и пятнистая кожа;
- потеря аппетита;
- застывшее выражение лица;
- сильная сонливость;
- высокая температура;
- пятнистая красная сыпь, не исчезающая при надавливании твердым предметом (например, стеклянным стаканом).
Доверяйте своим инстинктам. Если вам кажется, что у вашего ребенка менингит, немедленно вызовите на дом педиатра, а если состояние ребенка тяжелое – скорую помощь (со стационарного телефона 03, с мобильного 911 или 112).
Сыпь у грудничка: к какому врачу обратиться?
При появлении на теле новорожденного сыпи, вы можете найти хорошего врача с помощью сервиса НаПоправку:
- педиатра;
- детского дерматолога.
Перейдите по ссылке, чтобы найти клиники, где можно вызывать педиатра на дом.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Источник
Себорейный дерматит – это заболевание кожи, которое связано с нарушением работы сальных желез. Проявляется оно в виде образования корочек на коже у детей, чаще всего локализованных на волосистой части головы, реже на ушных раковинах, лице, шее, груди и спине.
Причины возникновения
Себорея чаще всего возникает у новорожденного в его первые месяцы жизни, но может проявляться на протяжении всего периода взросления ребенка.
Чаще всего такая физиологическая себорея не нуждается в специальном лечении и при должном уходе проходит бесследно через несколько месяцев, однако возможны ситуации с осложнениями заболевания, когда оно начинает прогрессировать.
Себорейные корочки появляются из-за проблем в функционировании сальных желез, а также нарушения кожной микрофлоры. Возбудителем заболевания являются грибки (условно патогенные микроорганизмы, которые находятся на поверхности кожи у всех здоровых людей и приводят к себорейному дерматиту только в случае активного роста их количества).
К факторам, которые могут спровоцировать развитие болезни относятся:
- Гормональный дисбаланс. У грудничков этому способствуют гормоны, полученные от матери в период внутриутробного развития, а подростков – изменение гормонального фона в период полового созревания.
- Наследственность. Если у родителей отмечались нарушения секреции кожи, существует риск появления аналогичных проблем у ребенка.
- Неправильное питание и дисбактериоз. Например, нарушение нормальной микрофлоры кишечника вследствие неверно подобранного рациона питания.
- Болезни различного характера. Хронические инфекционные заболевания (такие, как ОРВИ, грипп) значительно ослабляют иммунитет. Часто себорея является последствием перенесенных кожных заболеваний (например, дерматита и псориаза).
- Лекарственные препараты. Негативную реакцию чаще всего провоцируют гормональные лекарства и антибиотики.
- Неправильный гигиенический уход. Неграмотный уход за ребенком и нарушение микроклимата в помещении часто способствует развитию дерматологических проблем.
- Стресс и нервное напряжение. Клиническими исследованиями доказано, что центральная нервная система влияет на секрецию кожного сала.
- Аллергические реакции. Часто дерматологические проблемы напрямую связаны с реакцией организма на неподходящую пищу и вредные косметические либо бытовые средства.
- Заболевания потовых желез, проблемы с эндокринной или пищеварительной системой.
Симптомы заболевания
У младенцев. У малышей себорея обычно проявляется в первые 3-4 месяца жизни в виде корочек с чешуйками желтоватого или светло-коричневого цвета на голове (редко в области лба, ушей). В быту называется «чепчик новорожденного», гнейс, «молочные корочки». Со временем они подсыхают и становятся похожими на перхоть. Обычно ребенок не испытывает какого-либо дискомфорта. Однако при обширных поражениях возможен умеренный зуд.
Распространенность этого недуга у новорожденных первых трех месяцев жизни достигает 70%. Большинство детей спонтанно выздоравливают через 3-4 месяца без какого-либо лечения. Если этого не произошло, то необходимо обращаться к врачу.
У детей до 12 лет. Примерно к году сальные железы ребенка начинают правильно работать и выполнять свои основные задачи. Для детей в возрасте от 1 до 12 лет характерным проявлением себорейного дерматита чаще всего является сухая перхоть на голове. Основными причинами ее появления могут стать:
- косметика по уходу за лицом и волосами, не соответствующая возрасту,
- недостаток витаминов вследствие неполноценного питания,
- педикулез (себорея в таком случае становится сопутствующим симптомом),
- стрессовая ситуация (переезд, смена детского сада или школы и др.).
У подростков. Клинические проявления себореи у подростков встречаются в период полового созревания (12-16 лет), чаще среди лиц мужского пола.
К симптомам относятся:
- появление сальных чешуек на волосистой части головы, лице, шее, за ушами,
- перхоть,
- шелушащиеся бляшки красно-розового цвета на коже,
- появление пятнистой сыпи (чередование покраснений в виде пятен и небольших бугорков) в случае поражения паховой, подмышечной или ягодичной зон.
Стоит отметить, что зуд в местах поражения либо отсутствует, либо достаточно слабый.
Диагностика заболевания
С целью диагностики себорейного дерматита необходимо обратиться к педиатру и дерматологу. Чаще всего врачу достаточно внимательного осмотра кожи пациента на предмет расположения сыпи и ее внешнего вида для постановки точного диагноза. Однако с целью исключения других заболеваний со схожими симптомами, возможно, потребуется посетить таких узких специалистов как: эндокринолог, андролог, гинеколог, гастроэнтеролог.
К дополнительным видам диагностики относятся лабораторные исследования, которые не являются обязательными, но в некоторых случаях рекомендуются:
- биохимический анализ крови,
- изучение волос и кожи головы (трихоскопия),
- общий анализ мочи,
- УЗИ щитовидной железы.
Иногда для уточнения диагноза врач направляет ребенка на взятие с зараженного участка кожи соскоба для исследования под микроскопом.
Виды детской себореи
Жирная себорея. Вызвана повышенной работой сальных желез, в результате чего на коже появляются жирные желто-белые чешуйки, которые объединяются в крупные корочки. Кожные покровы и волосы в местах поражения становятся очень жирными. Если не соблюдать правил гигиены, то на теле могут появляться зудящие пятна и поражения в виде красноватых колец, а впоследствии и гнойники. В таком случае к физиологической себорее присоединилась грибковая инфекция.
У подростков жирная себорея чаще всего появляется в период полового созревания. Больного может беспокоить перхоть, повышенная жирность и сальность волос, сыпь в виде угрей на лице и неприятный зуд. Редко в тяжелых случаях заболевание приводит к частичному облысению головы.
Сухая себорея. При таком характере болезни происходит снижение активности сальных желез. На коже появляются серо-белые отслаивающиеся чешуйки. Голова покрывается сухой мелкой перхотью. Если заболевание протекает с осложнениями, у ребенка могут истончаться и выпадать волосы, а на коже лица появляются яркие розовые пятна. К симптомам добавляется неприятный зуд, жжение и шелушение.
Смешанная себорея. При такой разновидности болезни наблюдаются симптомы и сухой, и жирной формы заболевания. Чаще всего в таком случае на лице у ребенка проявляются признаки жирной себореи, а на голове – сухой.
Лечение себореи
Народные методы
Основные цели в лечении себорейного дерматита – избавление от перхоти и скопления чешуек, снятие воспаления, улучшение качества кожи. Одновременно с этим необходимо облегчить неприятные симптомы, сопровождающие болезнь, и устранить грибковую инфекцию в случае ее наличия.
Если речь идет о молочной корочке младенца, то достаточно соблюдать основные правила гигиены и придерживаться следующих советов:
- купать малыша не менее одного раза в день, можно добавлять в воду отвары череды, крапивы, аптечной ромашки,
- за час до водных процедур обрабатывать кожу головы детским или любым натуральным маслом, затем тщательно мыть голову детским шампунем (с цинком, селеном, салициловой кислотой),
- после мытья аккуратно вычесывать корочки мягкой расческой.
Среди народных методов часто применяются спиртовые настойки. Лечебную траву (ромашку, зверобой, календулу, крапиву, шалфей) необходимо залить водкой и настаивать в течение 10 дней, поместив в темное место. Полученной настойкой один раз в день протирают пораженные участки кожи на голове ребенка. Не обрабатывайте открытые раны и следите, чтобы кожа не пересыхала. Для снятия раздражения добавьте сок алоэ вера.
Также отлично помогают компрессы из меда и каланхоэ. Мед обладает антиоксидантными свойствами, питает и увлажняет кожу, поэтому такие компрессы используются для уменьшения зуда и снятия воспаления. Смешайте 100 грамм меда и 100 мл сока каланхоэ, подогрейте полученную смесь и нанесите на кожу головы ребенка на полчаса, после чего тщательно промойте голову шампунем.
Если сильно беспокоит зуд, то можно использовать самодельный лосьон для протирания из сока лимона, разбавленного с водой.
Народные средства хороши в применении, когда у ребенка наблюдается легкая форма себореи. Если же ситуация осложняется присоединением инфекции или же ухудшается с каждым днем, то поможет только медикаментозное лечение. Степень серьезности заболевания определяет только квалифицированный врач, поэтому при первых признаках заболевания, нужно обратиться за профессиональной помощью и ни в коем случае не заниматься самолечением.
Лечение с помощью медикаментов
Начинать применение медикаментов стоит только после консультации с доктором. Лечащий врач подбирает схему лечения в зависимости от причин, вызвавших недуг, формы заболевания и наличия особых показаний.
Могут быть назначены:
- лекарства, оказывающие успокаивающее и противовоспалительное действие,
- противогрибковые препараты,
- витаминные комплексы,
- наружные средства,
- антигистаминные лекарства.
Справиться с грибковой инфекцией помогут мази для местного применения с фунгицидным действием. Для нормализации работы системы пищеварения назначают пробиотики, энтеросорбенты, лакто и бифидобактерии.
В лечении детей старше 5 лет хорошо помогают специальные шампуни и мази на основе имидазола и кетоконазола:
- Кето Плюс,
- Радевид,
- Дермазол,
- Акридерм,
- Скин Кап,
- Адвантан.
Если диагностирован жирный тип, то хорошо подойдет шампунь Микозорал, а для сухого типа болезни лучше использовать Кето Плюс. Низорал – универсальный препарат, который применяется при любом типе себореи.
Если на лице появился жирный тип дерматита, то в лечении применяются препараты с содержанием цинка, он снимает воспаление и хорошо подсушивает чешуйки.
В случае присоединения инфекции назначаются мази с использованием антибиотиков.
Лечение должно проводиться комплексно, включать пероральный прием медикаментов и наружную обработку головы, кожи лица и тела. Терапию гормональных нарушений у ребенка назначает врач-эндокринолог.
Помимо приема прописанных лекарственных средств, следует укреплять иммунитет, проводить оздоровительные процедуры, принимать витаминные комплексы соблюдать режим дня, соответствующий возрасту ребенка. Рацион питания должен быть разнообразным и сбалансированным, содержать свежие овощи и фрукты. Важно исключить стресс из жизни ребенка для нормализации психоэмоционального состояния.
Возможные осложнения
На начальной стадии развития себорейный дерматит никакой опасности для ребенка не представляет. Осложнения наступают в очень редких случаях.
Однако при симптомах зуда, раздражении и покраснении кожных покровов, существует риск увеличения площади пораженных участков, инфицирования расчесанных ранок, что часто приводит к нагноению. При отсутствии адекватного лечения в самых крайних случаях влечет за собой гибель волосяных фолликулов и частичное облысение (алопецию).
Профилактика
Чаще всего себорейный дерматит – заболевание наследственное. Однако определенные меры помогут Вам предотвратить его появление:
- правильное питание и здоровый образ жизни женщины во время беременности,
- соблюдение правил гигиены (регулярное купание, обработка кожи кремами и подходящими средствами),
- укрепление иммунитета (регулярные прогулки, закаливания, прием витаминных комплексов в соответствии с возрастом),
- использование гигиенических средств, соответствующих возрасту малыша,
- соблюдение правильного рациона питания.
Помимо этого, важно избегать стрессовых ситуаций и чрезмерных физических нагрузок, которые могут привести к ослаблению иммунитета.
Итак, себорея – это довольно распространенное заболевание среди детей. Чаще всего оно неопасно, но родителям всегда нужно быть начеку, чтобы своевременно обратиться к врачу и в случае необходимости пройти курс лечения. Если у ребенка нет серьезных заболеваний и аллергии, гигиена и уход за ним соответствуют нормам, то вероятнее всего вам не придется столкнуться с осложнениями дерматита.
Источник
