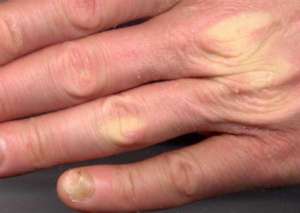
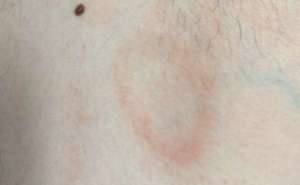
Белые полоски на коже рук что это

Дермографизм — это сильно повышенная чувствительность кожного покрова к внешним раздражителям. От малейшего прикосновения или слишком сильного надавливания на кожу, на ее поверхности остаются выраженные следы воздействия, которые могут проявляться в виде красных или белых полос. По их цвету определяют тип данного дерматологического заболевания, и в дальнейшем больному выставляют диагноз: красный или белый дермографизм. Точная причина возникновения заболевания до сих пор не известна. Считается, что это один из видов крапивницы, появление которой может быть связано с внешними или внутренними раздражителями организма.
Разновидности дермографизма
Различают 4 вида дермографизма:
- Уртикарный дермографизм, который еще называют отечным, характеризуется появлением пузырчатой сыпи, схожей с особенностями проявления крапивницы. Однако высыпания не сопровождаются зудом и жжением, поэтому могут долго игнорироваться человеком.
- Красный дермографизм, характеризующийся появлением розовых или красных полос на поверхности кожных покровов после проведения по ним тупым предметом. Иногда гиперемированные участки эпидермиса могут иметь белые контуры. Полоски держатся недолго – всего 2-3 часа, затем сами исчезают.
- Белый дермографизм, при котором на теле появляются полоски белого цвета. Они сохраняются на протяжении нескольких минут.
- Рефлекторный дермографизм, который возникает после проведения по коже острым предметом. Полоски имеют ярко-красный цвет и разную длину.
Если состояние здоровья человека находится в норме, то врачами допускается развитие красного дермографизма кожи. Самым тяжелыми (в плане лечения) является уртикарный тип заболевания.
Каких врачей стоит посетить?
Лечением всех форм дермографизма занимается врач-дерматолог.
- Гастроэнтеролога – для исключения гастрита, дисбактериоза, колита. Если у больного имеются запоры, нужно выяснить их причину.
- Паразитолога. Необходимо исключить заражение глистами, простейшими, лямблиями, исключить описторхоз.
- Эндокринолога. Исключить заболевание сахарным диабетом (сдать кровь на сахар), проверить работу щитовидной железы (кровь на гормоны).
- Иммунолога – для определения общего состояния иммунной системы. При необходимости пройти курс иммуномодуляторов.
Дополнительные исследования специалистов разных областей медицины помогут дифференцировать причины красного дермографизма и патологий других внутренних органов.
Причины дермографизма
Стойкий красный дермографизм, сопровождающийся гиперемией кожи, как при атопическом дерматите, не является опасным для человека. Покраснение эпидермиса, возникшее в ответ на механические повреждения, — абсолютно нормальное явление, если только оно не сопровождается его зудом, жжением и шелушением.
Причины такого отклонения заключаются в аномальной активности парасимпатического отдела ВНС, и могут быть связаны с нарушением процесса метаболизма, вызванного, например, тиреотоксикозом.
Причины белого дермографизма заключаются в ангиоспазме. Реакция такого типа может возникнуть у любого человека, но люди, страдающие от гипертонуса симпатического отдела ВНС, подвержены ей больше всего.
Отечный дермографизм развивается на фоне аллергических реакций, когда при проникновении аллергенов сквозь мембраны тучных кожных клеток происходит отек тканей.
Факторами, предрасполагающими к развитию белого, отечного, рефлекторного и красного дермографизма, являются:
- нервное перенапряжение, стресс;
- хронические заболевания нервной системы;
- алкоголизм;
- длительное воздействие химических элементов на организм;
- частые случаи переохлаждения.
Красный дермографизм может быть не самостоятельным заболеванием, а одним из признаков патологий нервной системы, и даже менингита. По этой причине диагностикой и лечением болезни должен заниматься исключительно врач.
Распространенность
Сбор информации о том, насколько человечество страдает от этого состояния, затруднен тем, что далеко не все замечают что-то необычное в реакции своей кожи, еще меньше людей считают необходимым обратиться в случае обнаружения нарушений к медикам. В связи с этим данные о том, насколько распространен красный дермографизм, сложно назвать достаточно точными. Исследователи говорят о 2-5 %, но на деле процент, скорее всего, выше.
Красный дермографизм у детей встречается довольно часто в раннем возрасте. Он бывает достаточно интенсивным и разлитым, но связан в основном с тем, что их кожа более нежная и чувствительная и при этом склонная к раздражениям. Однако у малышей чаще диагностируют другие кожные заболевания (к примеру, ту же крапивницу или дерматиты), а не красный дермографизм.
Диагностика
Диагностировать дермографизм намного проще, чем любые другие кожные заболевания. Чтобы зафиксировать факт резкой реакции эпидермиса на механическое воздействие, врачу достаточно провести по нему медицинским шпателем.
Если на поверхности кожных покровов образовались мелкие везикулы, дерматолог может дополнительно провести соскоб их тканей для серологического исследования. Это дифференциальный метод диагностики, который проводится для того, чтобы отличить дермографизм от других заболеваний, сопровождающихся образованием водянистых пузырьков.
Диетотерапия
Подбор питания для каждого пациента носит индивидуальный характер и должен проводиться врачом-диетологом. Хотя есть и общие правила, например, следует отказаться от употребления острых и жирных блюд, копченых, соленых продуктов, не злоупотреблять пряностями, алкоголем и газированными напитками. Для обогащения рациона в пищу следует ввести побольше зелени, овощей, свежих фруктов.

Для устранения причин и лечения красного дермографизма (фото см. ниже) подходят и народные средства. Самыми эффективными показали себя: сырой картофель, крапива и корни малины; оливковое масло; шалфей и череда; валериана и чистотел; зверобой и ромашка. Из трав, корней и листьев готовят отвары, которые принимают внутрь или используют в виде примочек (особенно картофель).
Особенности лечения дермографизма

Лечение такого заболевания, как дермографизм должно проводиться под наблюдением врача. Но применяемая терапия не поможет полностью излечить патологию, если ее причины так и не были установлены. А поскольку в подавляющем количестве случаев происходит именно так, лечащим врачом могут быть назначены средства, которые лишь на время уберут неприятную симптоматику.
Медикаментозное лечение подразумевает применение:
- антибиотиков (редко);
- антисептиков;
- противоаллергических (антигистаминных) средств;
- гипертонических или гипотонических препаратов.
Лечить дермографизм с помощью аптечных лекарств должен исключительно врач, поскольку самостоятельно подобрать подходящее средство практически невозможно. Точнее, этого делать не следует, чтобы не вызвать более агрессивную реакцию организма.
Пероральный прием медикаментозных препаратов (кроме антигистаминных) при борьбе с дермографизмом нецелесообразен. В данной ситуации помочь могут только средства для местного применения (мази, кремы, гели).
Терапия
В легких случаях (90%) лечить такое нарушение нет необходимости. Следы на коже исчезают сами через некоторое время и не оставляют рубцов. Для снятия симптомов принимают седативные антигистаминнные препараты 1 поколения: супрастин, димедрол.
Но при тяжелой хронической форме назначаются неседативные антигистамины 2 поколения (лоратадин) или 3 поколения (цетиризин). Их принимают единоразвоо при возникновении проявлений или регулярно при постоянных рецидивах. Для профилактики назначают кетотифен, он не допускает гистамин в ткани.
Меры профилактики
Во избежание развития дермографизма необходимо:
- носить удобную одежду из натуральных тканей;
- стараться как можно меньше тереть кожу мочалкой во время принятия душа или ванны;
- использовать гипоаллергенные средства гигиены;
- не переохлаждаться, и не перегреваться;
- следить за чистотой кожи;
- чаще гулять на свежем воздухе.
Чтобы восстановить кожу после перенесенной болезни, необходимо обогатить меню продуктами, содержащими витамины. В особенности организму необходим витамин С, который активизирует иммунную систему, давая ей силы бороться с патологическими процессами.
Употребление жидкости (взрослым – 2 литра в сутки, деткам дошкольного возраста – 1 литр) восстанавливает структуру кожных тканей и увлажняет эпидермис.
Правильный уход за кожными покровами значительно снижает риск развития дермографизма и других дерматологических заболеваний. Именно поэтому правилам гигиены ребенка необходимо приучать с раннего детства.
Нет похожих статей.
Понравилась статья?
Что собой представляет крапивница?
Это дерматологическое заболевание, вызванное определённым раздражителем, которое сопровождается следующей симптоматикой: краснеет и отекает кожа, на ней появляются волдыри размером 0,1-1,0 см. Очаги напоминают ожоги крапивой, они беспокоят больного: болят, жгут, зудят.
Крапивница – распространенное заболевание. У детей чаще протекает остро, взрослые страдают хронической формой.
Есть 2 пути развития патологии:
- Иммунный. Обычные вещества при первом контакте с организмом вследствие неправильной работы иммунитета воспринимаются им враждебно – он начинает вырабатывать антитела. При повторном соприкосновении антитела начинают бороться с раздражителем, нанося вред и самому человеку – появляются характерные симптомы аллергии.
- Неиммунный. Антигенам (например, антибиотикам) в этом случае не требуется повторный контакт, они сразу спровоцируют антитела присоединяться к тучным клеткам и высвобождать гистамин.
Виды патологии
Выделяют несколько ее типов в зависимости от фактора, провоцирующего реакцию.
Виды крапивницы
| Вид | Провокатор реакции |
| холодовая | низкие температуры |
| солнечная | действие ультрафиолета: солнце, солярий |
| тепловая | нагретый предмет |
| холинергическая | перегрев организма, большие физические нагрузки, стресс |
| аквагенная | вода |
| контактная | натуральные ткани, шерсть и частички эпидермиса животных, некоторые растения, косметика, лекарства местного применения |
| лекарственная | медицинские препараты, в частности антидепрессанты, нестероидные противовоспалительные средства, ацетилсалициловая кислота, антибиотики |
| пищевая | продукты |
| дермографическая | механическое воздействие на кожу |
| идиопатическая | неясного генеза: раздражителем может стать холод, тепло, стресс, медикаменты, продукты |
Возможные осложнения
Если дермографизм сопровождается сильным зудом, то при расчесывании пораженных высыпаниями участков эпидермиса существует высокий риск присоединения бактериальной или вирусной инфекции. Это может быть герпес, вирус папилломы человека, стрептококковая или стафилококковая микрофлора и др.
Если не обращать внимания на проявления дермографизма, это может привести к развитию осложнений. К ним относят:
- истощение нервной системы;
- повреждение и истончение дермы;
- занесение инфекции и развития воспалительных процессов в местах возникновения кожной сыпи и волдырей;
- отек Квинке, анафилактический шок (в редких случаях).
Общая характеристика болезни
Непосредственное определение дермографизма как диагноза не составляет труда – это легко выполняется по ярко выраженным характерным проявлениям на коже в ходе визуального осмотра и тестирования кожных покровов на механическое воздействие. Однако данная дерматологическая патология редко бывает самостоятельным заболеванием – чаще всего она является одним из симптомов основной болезни.
Особую опасность для ребенка представляют заболевания, ставшие причиной дермографизма. Они могут привести к развитию таких негативных последствий:
- поражению разных внутренних органов;
- снижению двигательной способности;
- изменению уровня гормонов;
- нарушению метаболизма на клеточном уровне;
- изменению формулы крови;
- инвалидности, асфиксии, летальному исходу.
Поэтому при появлении первых признаков дермографизма у детей необходимо незамедлительно обратиться к педиатру. Категорически нельзя заниматься самолечением. Только квалифицированная медицинская помощь может обеспечить качественное лечение и предупредить развитие осложнений.
Термин «дермография» произошел от слов derma – кожа и grapho – пишу. В переводе с греческого оно означает «кожное письмо» или «письмо по коже». У человека, страдающего дермографизмом, кожные покровы действительно постоянно бывают «расписанными» различными символами, похожими на загадочные надписи. Они образуются даже от незначительного воздействия швов на одежде, складок постельного белья или штрихового прикосновения тупым предметом. Это могут быть полосы разного размера и формы, характеризующиеся небольшой отечностью и покраснением или побледнением кожи.
При дермографической крапивнице след от надавливания отличается не только более выраженным изменением окраса, но и вздутием кожи с зудящими высыпаниями на ней. Такие симптомы сохраняются несколько часов или дней.
Поэтому при появлении первых признаков дермографизма у детей необходимо незамедлительно обратиться к педиатру. Категорически нельзя заниматься самолечением. Только квалифицированная медицинская помощь может обеспечить качественное лечение и предупредить развитие осложнений.Перед тем как лечить дермографизм, ребенку или взрослому пациенту в первую очередь проводится дифференциальное обследование для выявления или исключения наиболее вероятных заболеваний:
- истощение, расстройство или интоксикационные поражения нервной системы;
- псориаз, другие дерматозы;
- вегетоневроз, вегетососудистая дистония ;
- гипертиреоз;
- менингит, нарушения работы ЦНС;
- нарушения симпатической иннервации;
- паразитарные инвазии;
- повышенная отечность;
- воздействие аллергенов;
- гормональные сбои;
- нарушения обменных процессов;
- аутоиммунные, сердечно-сосудистые патологии;
- инфекционные процессы в организме;
- наследственная предрасположенность.
Для выявления причины дермографизма назначаются:
- лабораторные анализы крови и кала на наличие в них паразитов;
- анализ крови на уровень гормонов;
- энцефалограмма головного мозга с целью установления функциональности ЦНС;
- иммунограмма для проверки состояния иммунной системы;
- аллергологические пробы;
- УЗИ внутренних органов,
- томография, рентген;
- биопсия.
По результатам диагностических исследований устанавливается первопричина гиперчувствительности кожных покровов и назначается курс лечения.
Этиология и патогенез
Есть множество причин, способных вызвать кожную реакцию на раздражитель.
: белый и красный дермографизм. Их разница в том, что при белом преобладает влияние симпатической периферической нервной системы, а при красном — парасимпатической нервной системы. Симпатическая нервная система обеспечивает вазоконстрикцию, или вазоспазм, то есть обеспечивает сосудосуживающий эффект, чем и объясняется появление белых полос на месте действия раздражителя.
Основными звеньями патогенеза является преобладающий тип периферической нервной системы и реакция тучных клеток с выделением медиаторов воспаления.
Проявляется дермографизм достаточно просто. В месте воздействия раздражающего фактора будет образовываться либо белая, либо красная полоса. Но может быть и патологическая реакция на раздражитель: так называемый разлитой дермографизм и дермографизм возвышающийся.
При одном и том же раздражающем факторе у одного человека это будет тоненькая полоса на месте воздействия, а у другого будет широкая полоса с интенсивной окраской. Это разлитой дермографизм. Для возвышающегося характерно преобладание отёка. На месте воздействия раздражителя будет сначала появляться полоса красного или белого цвета, и затем будет присоединяться процесс отёка на месте поражения. Это выглядит, как выступающий валик над остальной поверхностью кожи.
Усиленные реакции характерны для людей с поражениями кожи, при системных заболеваниях, а также при нарушениях обмена веществ.
Обычно это исследование проводят
. Для этого делают пару штрихообразных движений и ожидают — в течение нескольких секунд проявляется реакция, и врачи оценивают её. Часто дермографизм проявляется, как красные полосы на коже или царапины. Могут встречаться и белые полоски, и следы не интенсивно красного цвета (розовые).
Остаются они зачастую на несколько минут. У ребёнка они могут возникать от прикосновения холодного предмета — это так называемый рефлекторный дермографизм. Дети имеют склонность к расчёсыванию мест образования этой патологии, и непременно нужно лечить это до начала образования ран. В противном случае лечение будет более трудоёмким.
Источник
Содержание статьи
Локальные изменения кожного покрова могут иметь разные причины. Белые пятна коже бывают как патологическими, так и физиологическими. Лечение подбирают индивидуально. Предварительно проводится диагностика. Доктор собирает анамнез. После этого врач дает направление на дальнейшие исследования. Это единственный способ установить истинную причину нарушения. Кожными изменениями занимается дерматолог.
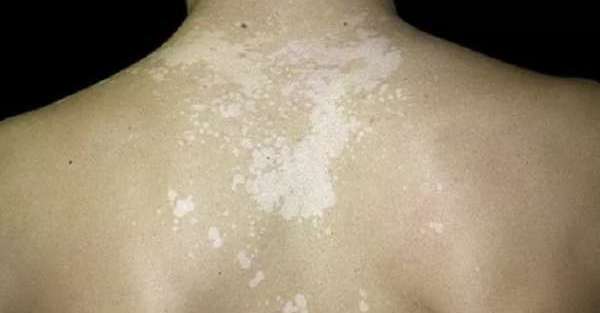
Причины появления белых пятен на коже
Провоцирующие факторы условно делят на:
- внутренние;
- внешние.
Каждая из групп имеет отдельные симптомы и этиологию развития. Наиболее опасны нарушения, имеющие внутренние предпосылки для развития.
Внешние причины
Внешние первопричины менее опасны.
Белые пигментные пятна на теле – результат:
- полученных травм;
- повышенной чувствительности к внешним раздражителям;
- постоянного взаимодействия с химическими веществами;
- длительного нахождения под прямыми солнечными лучами.
К вероятным причинам также относят злоупотребление солярием. Чаще всего к нарушению приводит повреждение целостности кожного покрова. От причины нарушения напрямую зависит подход к лечению. Выяснить, почему изменился окрас кожи, может только врач после комплексной диагностики.
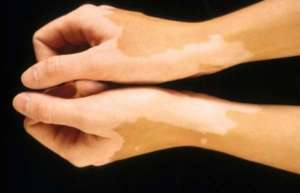
Депигментированные участки возникают у людей при использовании агрессивной бытовой химии. К реакции более склонны люди с повышенной чувствительностью к химикатам.
Важно! При влиянии внешних факторов проблема неопасна. Это косметический дефект.
Для избавления от проблемы нужно минимизировать контакт с раздражителем.
Внутренние причины
Если на теле появляются белые пятна по внутренним причинам, требуется лечение. Нужно устранение основной болезни.
К внутренним первопричинам относят:
- аутоиммунные болезни;
- заболевания почек;
- патологии ЖКТ;
- нарушения гормонального фона;
- грибковые болезни;
- авитаминоз.
На теле белые участки – симптом основного заболевания. Внутренний фактор выступает в качестве спускового механизма нарушения.

Характерные места локализации
Белые формирования чаще возникают на шее, груди, руках и голове. Эти участки имеют нежный и тонкий эпидермис. Реже болезнь локализуется в иных зонах. Сначала присутствуют маленькие формирования. По мере прогрессирования болезни они увеличатся.
В группу риска появления дефектов эпидермиса входят люди со сниженным иммунитетом, дети и беременные.
Важно! Депигментация часто указывает на течение отрубевидного лишая. Это самое распространенное нарушение.
Заболевания, вызывающие белые пятна
Прежде чем выяснять, как лечить дефект, нужно установить причину. Обычно кожное образование – один из симптомов протекающих болезней. Каждый из недугов имеет отдельный набор симптоматических проявлений. Самостоятельно установить истинную причину недуга практически невозможно.
Отрубевидный лишай
Отрубевидный лишай – наиболее часто устанавливаемый диагноз. Еще одно название – разноцветный лишай. Белое пятно на спине – основной признак. Количество высыпаний увеличивается. Формирования распространяются на другие части тела.
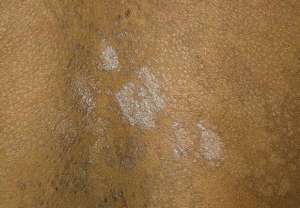
Новообразования белые и шелушащиеся. Форма круглая, овальная или цилиндрическая. Границы формирований четкие. Дополнительно у человека присутствует зуд. Происходит увеличение лимфатических узлов.
Причина болезни – грибковая инфекция. Нарушение имеет заразный характер.
Розовый лишай
Розовый лишай не заразный. Это результат вирусных болезней. На теле появляются бело-розовые формирования. Вокруг них присутствуют мелкие светлые точки. Возбудитель болезни – грибковая инфекция. Лечение комплексное.
Витилиго
Белые пятна на коже ног и рук – витилиго. Имеют четкие границы. Витилиго возникает в результате аутоиммунных нарушений. Симптоматика проявляется в 10-30 лет. Нарушение имеет наследственный характер.
Важно! Болезнь не поддается лечению. Терапия направлена на снижение выраженности симптоматики.
Витилиго – серьезная косметическая проблема.

Идиопатический каплевидный гипомеланоз
Белые пятна на коже рук и туловища – результат замедленного формирования меланина. Нарушение имеет наследственный характер. Закладывается на генетическом уровне. Активизация болезни происходит после воздействия ультрафиолета. Лечение затруднительно. Нет единой схемы. Терапия направлена на борьбу с кожными проявлениями.
Беспигментный невус
Это доброкачественное кожное образование. Может быть врожденным или приобретенным. Нет необходимости выяснять, как лечить формирование. Это обычные родинки с дефицитом пигмента.
Все родинки могут перерождаться в злокачественные образования. Нужно следить за их состоянием. На развитие рака указывается рост родинки.

Грибковые заболевания
Белое пятно на лице может оказаться грибковой инфекцией. Пораженные участки возвышаются над эпидермисом. Поверхность начинает активно шелушиться. Возникают бугристые зоны. Есть риск появления язв.
На стопах болезнь истончает кожный покров. При появлении на голове, волосы становятся тусклыми и безжизненными. Самые распространенные грибковые болезни кратко описаны в таблице.
| Болезнь | Описание |
| Рубромикоз
| На теле появляются красно-белые пятна. Дополнительно возникают фолликулы и узелки. |
| Микроспория
| Воспаленный участок покрыт чешуйками. Присутствует выраженное шелушение. Очаги сливаются. |
| Трихофития
| Затрагивает открытые участки кожи. Заболевание передается через бытовые предметы. На коже присутствует шелушение. |
К грибковым болезням также относят себорейный дерматит, кандидоз и грибок ногтей. Практически все нарушения являются заразными. Требуют срочного лечения. Потребуется обработать все средства личной гигиены, чтобы исключить распространение заболевания.
Лепра
Лепра – хроническая инфекция. Затрагивает кожу и внутренние органы. Белые пятна на коже рук и тела разные по размеру. Очертания четкие. Заражение может произойти воздушно-капельным путем. Также есть риск внутриутробного заражения.
Могут возникать шишки и бляшки. Пятна сливаются. Лечение требует консультации узконаправленных специалистов.

Сифилис
При сифилисе поражается весь организм, в том числе и кожные покровы. Белые пятна на коже ног и туловища приводят к увеличению лимфатических узлов. Основной способ передачи болезни – половой.
У больного повышается температура тела. Присутствует слабость и недомогание. Без лечения болезнь прогрессирует. Высыпания характерны для вторичного сифилиса.
Лейкодерма
Лейодермия – результат полного исчезновения пигмента из клеток кожи.
Болезнь является осложнением иных нарушений:
- сифилиса;
- розового лишая;
- дерматоза хронической формы.
Меланин полностью перестает вырабатываться. Лейкодермия может иметь ложную форму. Это результат использования местных косметических и лекарственных средств.
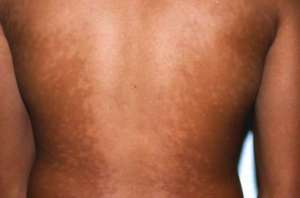
Гипомеланоз
Белое пятно на лице может указывать на гипомеланоз.
Болезнь имеет несколько форм:
- каплевидный гипомеланоз;
- ито;
- идиопатический гипомеланоз.
Все виды имеют наследственные факторы развития. Болезнь может сопровождаться болезнями сердца, нарушениями мочеполовой системы и расстройствами нервной системы.
Предлагаем посмотреть фото пятен, вызванных болезнью:
Состояния, не связанные с патологией
Белые пятна на коже рук и тела не всегда патологические. На их появление могут влиять физиологические факторы, окружающая среда и используемые косметические средства. Такие формирования зачастую не требуют никакого лечения. Являются косметическим дефектом.
Пятна после загара
Белые пятна на теле после загара появляются часто. Депигментированные участки – результат длительного или частого нахождения на солнце. Белые пятна на коже после загара требуют срочного обращения к врачу. Некоторые из причин формирования образований представляют серьёзную опасность.
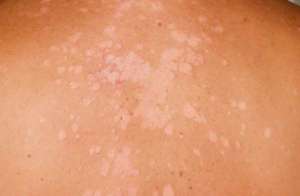
Иногда белые пятна на коже после загара могут указывать на беременность. Самый верный способ – сдать кровь на уровень ХГЧ.
Белые пятна на коже после загара могут быть результатом:
- инфекций грибкового характера;
- ожога от ультрафиолетовых лучей;
- повышенного артериального давления;
- приема некоторых медикаментов;
- посещения косметологических процедур.
Белые пятна на коже после загара требуют полного отказа от принятия солнечных ванн. В ином случае состояние ухудшится. Количество новообразований увеличится. Белые пятна на теле после загара могут занимать внушительные участки и даже сливаться. Формирования не загорают длительное время.
Пятна от применения перекиси водорода
Перекись водорода славится своими отбеливающими свойствами. После ее использования на коже возникают белые участки. Границы обычно размыты. Формирования слабовыраженные.
Лечение не требуется. Пятна на теле, как результат применения перекиси, исчезают самостоятельно. Время пигментации участка зависит от его обширности.
Пятна на фоне беременности
Белые пятна на шее часто диагностируют у беременных женщин. При вынашивании ребенка у женщин перестраивается организм. Снижаются защитные функции. Кожа одна из первых реагирует на любые происходящие изменения.
Появление новообразований обусловлено перестройкой гормонального фона.
Важно! Возникшие депигментированные участки исчезают сразу после родов. Дополнительные лечебные меры не требуются.
Пятна у детей первого года жизни
Белое пятно на коже у ребенка может быть результатом наследственной болезни. Также нужно учитывать, что до года депигментация может быть физиологической. По мере роста количество меланина восстановится.
К появлению обширных пятен у детей приводят:
- гипомеланоз;
- витилиго;
- разноцветный или белый лишай.
Белый лишай
Гипомеланоз у детей
Витилиго у ребенка
Диагноз может установить только дерматолог. Самостоятельное лечение недопустимо. На теле у ребенка любые кожные изменения требуют консультации дерматолога, который скажет, как называется нарушение и как лечить патологию.
Недостаток питания и его нарушение
Белые пятна на коже рук – часто результат неправильного питания. Из рациона нужно убрать все острые продукты. Это основные провокаторы нарушения.
К появлению депигментированных участков также приводят:
- фастфуд;
- полуфабрикаты;
- пряности;
- продукты с изобилием вредных добавок;
- алкоголь;
- соусы;
- копчености и колбасные изделия.
Питание должно быть сбалансированным и полезным.
Диагностика
В первую очередь врач проводит внешний осмотр. Это помогает установить предварительный диагноз. После пациента направляют на дерматоскопию. Это инструмент, увеличивающий зону обследования в несколько раз. Иногда этого недостаточно, чтобы сказать, что это за белые пятна на теле.
Для диагностики берут соскоб. Это необходимо для детального изучения поврежденной кожи. Дополнительно нужно сдать кровь. Диагностика по фото невозможна.
При необходимости пациента направляют на прием к узконаправленным специалистам. Обычно это нужно, когда традиционное лечение не дало положительного результата.
Лечение
Лечение комплексное. Подбирается врачом. Терапия подбирается индивидуально. Нужно учитывать диагноз и степень запущенности патологии.
При неэффективности лечения нужно пересмотреть подобранную терапию.
Применение препаратов
Медикаментозное лечение наиболее эффективно. Лекарства подбирают с учетом причины, которая вызвала нарушение. Дополнительно требуется принимать витаминные добавки для общего поддержания общего состояния.
Когда нужны антибиотики
Антибиотики необходимы при инфекционных заболеваниях. Курс лечения длится 7 суток. Подходящие медикаменты подбирает врач.
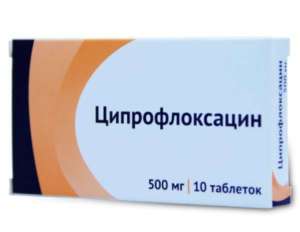
К наиболее эффективным относят Ципрофлоксацин.
Кому назначают противогрибковые средства
Препараты направлены на борьбу с грибком. Требуется прием 1 таблетки в день или нанесение мази 2-3 раза в сутки. Эффективным препаратом считается Ламизил.
Перед использованием таблетированной формы обязательна консультация врача.

Препараты от лишаев
Для борьбы с лишаями назначают:
- салициловую кислоту;
- мази на основе березового дегтя;
- антигистаминные лекарства.
Препараты используются в комплексе.
Березовый деготь
Фенистил
Мазь салициловая
Цели применения глюкокортикостероидов
Такие препараты направлены на устранение воспалительного процесса. В обязательном порядке прописываются при гипомеланозе. Среди самых эффективных лекарств данной группы – Преднизолон.

Белые пятна на шее и теле устраняются глюкокортикостероидами только курсовым лечением. Продолжительность терапии – 2 недели.
Иные препараты
Дополнительно пациентам назначают иммуномодуляторы, например, Изопринозин. Лекарство принимают ежедневно по 1 таблетке. Курс лечения подбирается индивидуально.

Обязательно использование витаминных добавок. Это нужно для укрепления иммунитета.
Физиолечение
Пациента направляют на физиотерапию.
К эффективным процедурам относят:
- ультрафиолетовую терапию;
- ПУВА-терапию;
- гелиотерапию;
- электрофорез меди.
Физиолечение рекомендуется, когда в организме пациента обнаруживаются новообразования доброкачественного или злокачественного характера. Без нее избавиться от новообразований не выйдет. Некоторые из перечисленные способов физиолечения не назначаются пациентам в возрасте младше 18 лет.
УФО и ПУВА-терапия
ПУВА-терапию также называют фотохимиотерапией. Метод заключается в поочередном воздействии медикаментов и ультрафиолетовых лучей. При кожных проблемах эффективен системный подход.
Пациентам назначают ПАВ-ванны. Пациенту требуется принять ванну с раствором псоралена. После этого используют УФ-облучение.
УФО или ультрафиолетовая терапия продолжается до 6 месяцев. Сначала процедуру нужно посещать через день. Со временем частота снижается.
Народная терапия
Активизирует выработку мелатонина употребление зверобоя, ряски и пастернака. Данными растениями можно также обрабатывать пораженные участки.
Для обработки кожи используют комплексное натуральное лекарство. Для приготовления смешайте в равном количестве ромашку, подорожник и шалфеем. Сухую смесь заливают кипятком и настаивают 30 минут. Полученной жидкостью протирают белые участки 3 раза в день.