Болезни кожи ног при диабете
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
…
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
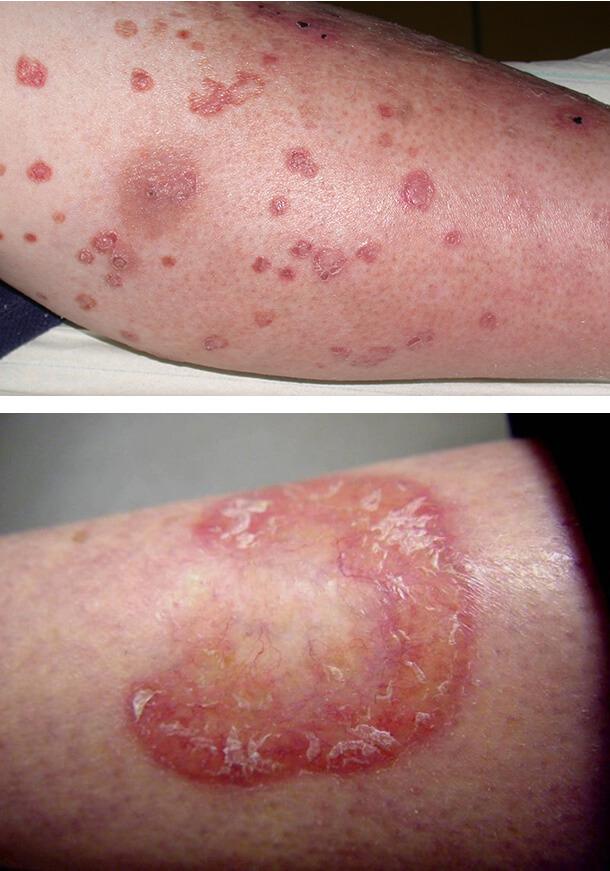
Диабетическая дерматопатия
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
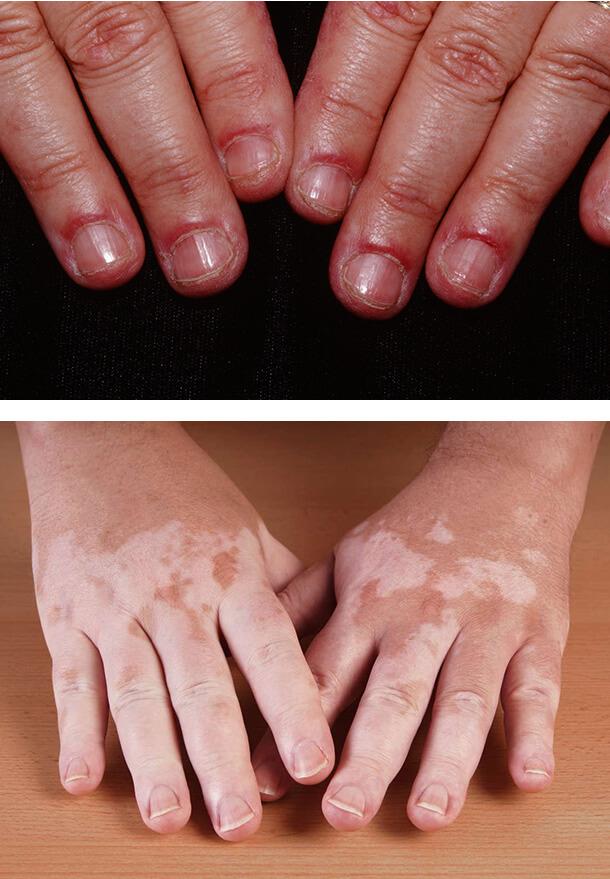
Околоногтевые телеангиоэктазии
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
1. Околоногтевые телеангиоэктазии
2. Витилиго
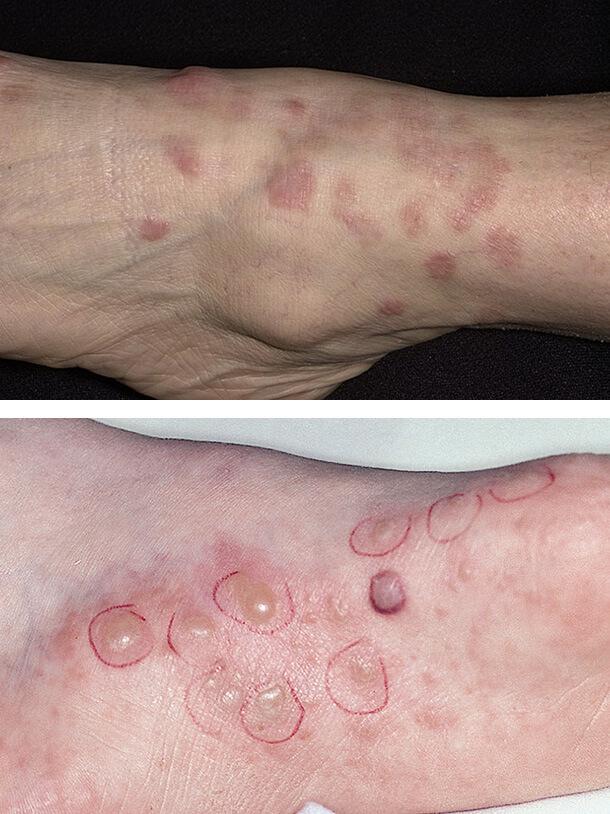
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.
1. Красный плоский лишай
2. Диабетические буллы
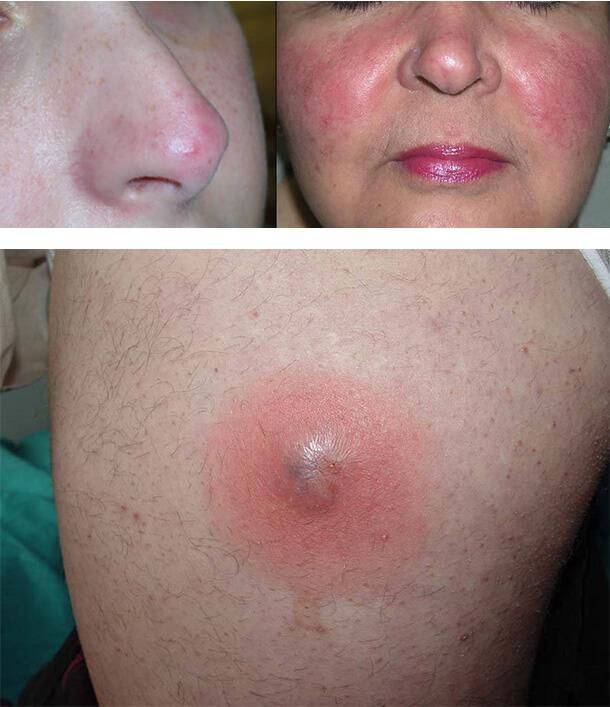
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.

1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
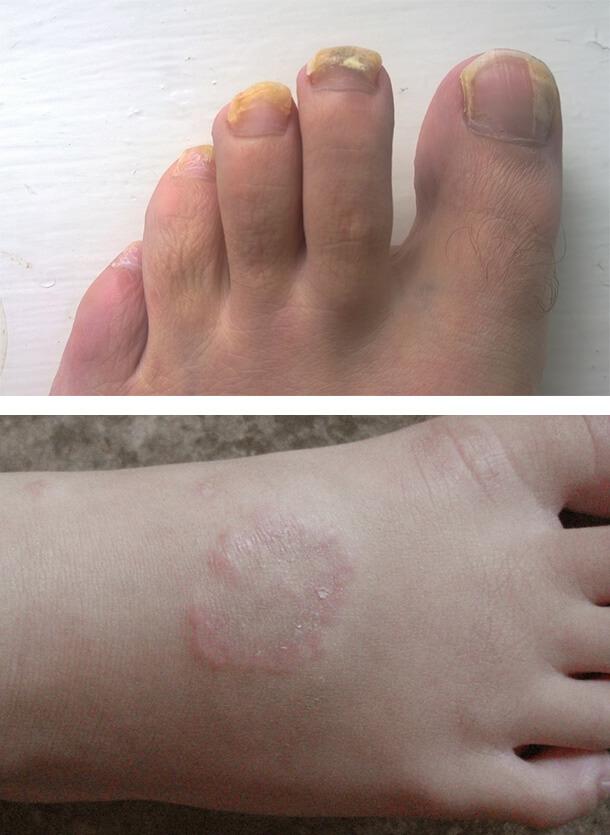
1. Грибковые инфекции
2. Кольцевидная гранулема
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
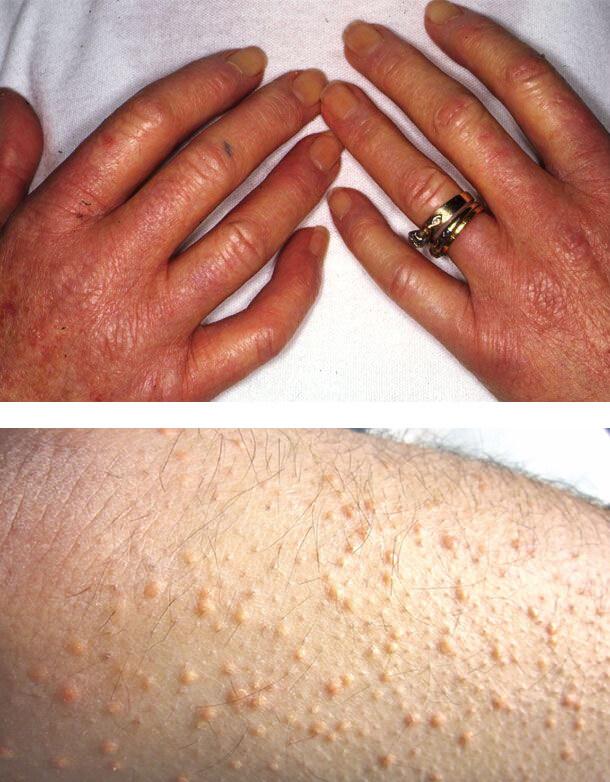
1. Диабетический склероз кожи
2. Ксантомы
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
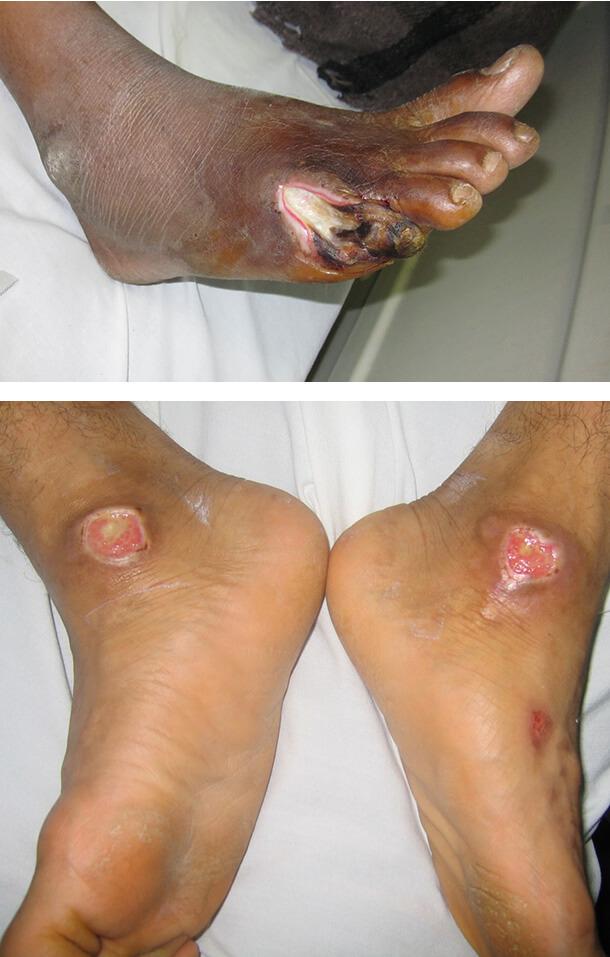
1. Диабетическая гангрена
2. Диабетическая язва
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
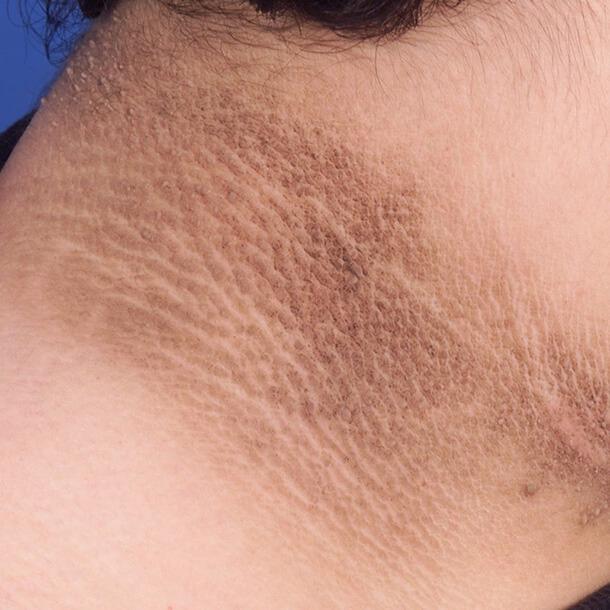
Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
Источник
Хроническое нарушение усвоения глюкозы и недостаточность гормона инсулина у пациентов вызывает самые разнообразные осложнения. Болезни ног при сахарном диабете развиваются довольно часто. Задача доктора и пациента – свести к минимуму риск возникновения патологий, ведь чем старше человек, тем больше вероятность поражения нижних конечностей.

Почему у диабетиков 1 и 2 типа возникают проблемы с ногами
Так как сахарный диабет дает осложнения на ноги, терапию проводят обязательно, иначе последствия могут быть самыми трагическими (вплоть до ампутации). Большое содержание сахара в крови очень опасно для организма. Глюкоза в нормальной концентрации дает энергию и улучшает процесс жизнедеятельности органов и систем, но при сахарном диабете она, наоборот, забирает силы, разрушая сосудистую и нервную систему.
Ноги находятся далеко от сердца, поэтому больше всего от развития осложнений СД 2 типа страдают именно они. Из-за плохого кровообращения и ежедневных физических нагрузок в стопах протекают патологические процессы. При повышенном уровне гликозилирующих веществ постепенно разрушается миелиновая оболочка нервных волокон, при этом количество нервных импульсов сильно уменьшается.
Еще одним из неприятных осложнений на ноги является сужение кровеносных сосудов. Закупоривание капилляров вызывает тяжелые последствия: кровообращение в тканях ухудшается, сосуды изнашиваются, деформируются, истончаются и разрываются. Питание тканей прекращается, их клетки постепенно отмирают, что чревато гангреной.
К основным причинам осложнений нижних конечностей при СД относят:
- сосудистые патологии, приводящие к гипоксии тканей;
- нейропатию, характеризующуюся снижением чувствительности и онемением ног;
- ожирение, создающее излишнюю нагрузку на кости и мышцы;
- курение и гиподинамию.
Каким поражениям подвержены ноги диабетиков
Чаще всего у пациентов осложнения на ноги при сахарном диабете, связывают с:
- грибком ногтевых пластин и ступней;
- гонартрозом;
- гангреной (некрозом);
- диабетической стопой;
- глубокими незаживающими трещинами;
- диабетической полинейропатией.
Мнение эксперта
Шалаева Светлана Сергеевна
эндокринолог, высшая категория, стаж 18 лет
Все эти недуги требуют немедленного и адекватного лечения. В запущенной стадии от них крайне сложно избавиться, тем более справиться с их болезненными симптомами.
Диабетическая стопа
С этим синдромом знакомо 80% диабетиков 2 типа. Патологические изменения затрагивают костную, нервную, кровеносную систему стоп. Недуг способен привести к формированию язвы тканей, нередко перерождающейся в гангрену.
Развивается синдром диабетической стопы при:
- диабетической нейропатии;
- поражении кровеносных сосудов;
- инфицировании, обычно сопровождающем первые два фактора.
Из выраженных симптомов патологии выделяют:
- постоянную болезненность ног, вызванную деформацией стопы;
- покраснение кожи вокруг раны;
- распухание ног, свидетельствующее о воспалительном процессе;
- отсутствие волос на лодыжках и ступнях;
- огрубение и шелушение кожи;
- онемение конечностей;
- врастание ногтей;
- подошвенные наросты (или бородавки);
- грибок ногтей.

Грибковые поражения
Специалистами доказана зависимость между высоким содержанием сахара в крови и грибком ног. При СД пациенты должны особенно осмотрительно относиться к состоянию кожи на стопах.
К факторам, провоцирующим развитие болезни, относят:
- угнетение иммунитета;
- диабетическую полинейропатию;
- ангиопатию.
За врачебной помощью нужно обращаться, если ухудшение наблюдается в весенне-летний период. При этом отмечается изменение цвета и структуры ногтей на мизинцах и больших пальцах. В дальнейшем, когда грибок размножится и станет атаковать участки, а которых он поселился, кожа стопы начнет краснеть, шелушиться, а между пальцами появятся трещины, постоянно зудящие и незаживающие.
Диабетическая полинейропатия
Данное заболевание появляется у больных через 5-10 лет после дебюта сахарного диабета 2 типа. Это поражение нервной системы, которое относят к самым опасным осложнениям при СД любого типа. Патологический процесс начинается из-за кислородного голодания нервных клеток, за питание которых отвечают мелкие капилляры, больше всего подверженные разрушению.
Существует несколько стадий болезни:
- Субклиническая, которую сам пострадавший поначалу может и не заметить. Только невролог после тщательного обследования ставит диагноз, если выявляет снижение чувствительности на температуру, боль, вибрацию.
- Клиническая стадия, характеризующаяся периодическими болевыми ощущениями в ногах онемением конечностей, нарушением чувствительности. При амиотрофической форме пациент жалуется на мышечную слабость и трудности при ходьбе.
- Третья, выраженная стадия, сопровождающаяся появлением язв на коже стоп. У 15 % таких пациентов во избежание осложнений ампутируют пораженные участки.
Гонартроз
Этот недуг сопровождается постепенным разрушением, деформированием, истончением гиалинового хряща, размещенного в колене. У пациентов болят ноги, им больно и трудно ходить. Основными провоцирующими факторами, вызывающими артроз, являются сосудистые осложнения.
Кровь диабетика из-за густоты и вязкости медленно перетекает по сосудистому руслу и плохо снабжает клетки питательными элементами и кислородом. Также затрудняется процесс выведения ядов и токсинов, что способствует формированию внутриклеточных отравлений и воспалений.
Кроме этого 85% больных сахарным диабетом страдает ожирением. Дополнительный груз на истонченные коленные суставы и гипоксия хрящей приводит к возникновению гонартроза (артроза коленного сустава).
Трещины на стопах
К одной из распространенных проблем ног при СД считается появление трещин в области пяток. Это далеко не косметический дефект, с которым легко справиться с помощью педикюра. Глубокие незаживающие трещины на ступнях грозят проникновением инфекций и бактерий, что чревато серьезными осложнениями.
При сахарном диабете рано или поздно начинают разрушаться нервные окончания в нижних конечностях, что практически всегда сопровождается повышенным шелушением и сухостью кожи. В результате кожа трескается, появляются раны (чтобы этого не произошло, используйте специальные крема). Если их не начать лечить вовремя, может развиться деформация стопы, гангрена, язва.

Гангрена
Нарушенный обмен веществ отрицательно сказывается на всех органах. По неутешительной медицинской статистике каждый второй пострадавший сталкивается с массой сопутствующих сахарному диабету патологий. Одним из самых тяжелых осложнений при СД является некроз тканей из-за ухудшения кровоциркуляции в тканях (гангрена).
Из основных симптомов патологического процесса можно отметить:
- изменение цвета кожи (синюшность, краснота, потемнение);
- потеря чувствительности стоп;
- острые боли, слабость при ходьбе (пациент жалуется на то, что у него буквально отказывают ноги);
- отечность пораженной конечности;
- пониженная температура в проблемной зоне;
- частые проявления грибковых инфекций.
Лечение нижних конечностей при СД
После постановки диагноза, врач подробно рассказывает, как лечить ноги при сахарном диабете. При появлении диабетической полинейропатии пациенту необходимо:
- оставить пагубные привычки (курение и употребление спиртного при сахарном диабете недопустимо);
- контролировать метаболизм углеводов;
- принимать ингибиторы альдозоредуктазы и ангиопротекторы, корректирующие микроциркуляцию крови и снижающие влияние глюкозы на нервные волокна;
- пить витамины, улучшающие передачу нервных импульсов.
Кроме этого назначаются гемосорбция, плазмаферез, энтеросорбция, противосудорожные препараты, физиотерапевтические процедуры, массажи, ЛФК. Если стопа деформирована, то ортопед подбирает специальную обувь и стельки.
При грибковых поражениях ног врачи рекомендуют применять перекись водорода, Хлоргексидин или антигрибковые кремы мази, лосьоны. Йод, зеленку и марганцовку использовать не рекомендуется. Лечение грибка стоп может длиться около года, в зависимости от степени заболевания и объема поражения кожных покровов и ногтевых пластин.
Лечение артроза коленных суставов базируется на применении:
- хондропротекторов, восстанавливающих хрящевые ткани. Но если болезнь находится в запущенной стадии, и коленный хрящ полностью разрушен, данные препараты не помогут;
- противовоспалительных препаратов, снижающих воспаление, уменьшающих отечность, купирующих болевой синдром;
- препаратах, снижающих вязкость крови и снимающих мышечный спазм.
В запущенных случаях проводится операция. Но до хирургического вмешательства лучше не доводить, так как регенерация тканей у больных сахарным диабетом 1 и 2 типа проходит намного медленней и хуже, чем у обычных людей.
При появлении глубоких незаживающих трещин врачи назначают пациентам специальные кремы, бальзамы, лосьоны, мази, ванночки, компрессы:
- вазелин, увлажняющий, дезинфицирующий, смягчающий кожу. Регулярное применение данного средства после разогревающих ванн позволяет быстро исцелить трещины на стопах;
- пихтовый бальзам – отличное средство, заживляющее глубокие раны. Им обильно смазывают каждую трещину, а сверху накладывают ватный тампон;
- парафиновый компресс делают, растопив немного парафина на водяной бане. Остудив, его наносят на пораженную область, а сверху надевают чистые носки.
При гангрене часто применяется хирургический метод лечения, приводящий к утрате работоспособности и инвалидности. Поэтому при первых симптомах опасной патологии необходимо принимать все возможные меры для ее устранения.
Профилактика болезней ног при диабете
Чтобы поражения ног не развились при сахарном диабете 2 типа, необходимо соблюдать такие меры профилактики:
- приложить максимум усилий для компенсации основного заболевания (сахарного диабета);
- контролировать кровяное давление;
- носить качественную натуральную обувь, подобранную по размеру;
- ежедневно мыть ноги и осматривать ступни на целостность кожных покровов;
- не допускать ожирения, которое намного ухудшает состояние пациента и провоцирует развитие тяжелых осложнений, связанных с ногами;
- не ходить босиком в общественном месте (баня, душ, бассейн, пляж);
- после стрижки ногтей протирать пальцы и ступни спиртом;
- регулярно принимать увеличенные дозы поливитаминов и хондропоекторов для предупреждения артроза суставов.
При сахарном диабете нужно понимать, что легче предупредить развитие осложнений, чем потом их лечить. Своевременное обращение за врачебной помощью, а также выполнение рекомендаций и профилактических мероприятий позволит избежать серьезных последствий и отсрочить возникновение проблем, связанных с нижними конечностями.
Источник
