Болезни кожи рук предплечья

Автор Dr.Ruka На чтение 9 мин. Просмотров 5k. Опубликовано 29.03.2017
Наша кожа является барьером между телом и окружающей средой, именно поэтому она часто находится под ударом бактерий и многих факторов окружающей среды и может страдать от различных заболеваний, неприятные симптомы которых могут вызвать дискомфорт. Важно вовремя заметить дерматологические заболевания кожи рук и обратиться к специалисту. К основным симптомам болезней рук можно отнести:
- покраснения, пятна на коже;
- сыпь, папулы, водянистые прыщики;
- нарушения пигментации кожи (темные или светлые пятна);
- шелушения и зуд;
- пятна на ногтях, отсутствие или разрастание кутикулы, изменение цвета ногтей;
- трещины и язвочки.
При появлении данных симптомов заболеваний кожи кисти рук следует отказаться от использования косметических средств и обратиться к врачу.
Заболевание кожи рук дерматит
Одно из самых распространенных заболеваний кожи рук – аллергический дерматит. Все его проявления являются следствием реакции организма на аллерген, воздействующий на кожу (поэтому болезнь носит название контактного дерматита). При контакте с аллергеном организм начинает выделять антитела, которые и приводят к появлению симптомов аллергического дерматита: красных пятен на коже, папул, сыпи в виде водянистых пузырьков, зуда, шелушения и трещин.
Основными аллергенами, которые могут спровоцировать дерматит, являются латексные изделия, косметика, средства для уборки дома, лаки и краски, украшения из различных материалов, одежда.

При появлении первых симптомов стоит принять антигистаминный препарат. Лучше не пользоваться косметикой, мылом и другими раздражающими средствами до полного излечения всех проявлений дерматита. Для профилактики необходимо ограждать кожу рук от контакта с аллергенами: пользоваться гипоаллергенной косметикой, использовать перчатки во время уборки дома, периодически принимать курсами антигистаминные препараты.
ВАЖНО: не стоит лечить аллергический дерматит народными средствами. Вы можете спровоцировать более сильную реакцию, и тогда избавиться от последствий будет сложнее.
Экзема
Заболевание кожи рук экзема – представляет собой покраснения на коже, появление которых сопровождается болью и зудом. Часто пораженные места шелушатся и трескаются. Причина таких внешних проявлений – воспаление верхних слоев кожи.
Существует несколько видов экземы:
- атопическая: основной причиной является контакт организма с аллергеном;
- профессиональная: развивается из-за воздействия на кожу химических веществ;
- микробная: кожа воспаляется из-за жизнедеятельности бактерий или грибков;
- идиопатическая: возникает на почве нервных переживаний и стрессов.
Основными симптомами экземы считаются покраснения кожи рук, которые зудятся, болят, трескаются и шелушатся. Также может наблюдаться отечность, выделение сукровицы и появление сыпи.
Для диагностики и лечения экземы необходимо сдавать соскобы, общие анализы и консультироваться у дерматолога и невролога, чтобы выявить точные причины и выбрать оптимальную терапию. Не рекомендуется пользоваться косметикой и агрессивными моющими средствами даже после того, как симптомы заболевания исчезнут.

Токсидермия
– заболевание аллергической природы. Как правило, оно проявляется в виде поражения кожных покровов и слизистых. Часто локализуется на коже рук. Это обычно реакция на лекарственные аллергены. Проявления болезни возникают после попадания аллергена в организм через инъекции или пищеварительный тракт, иногда и при вдыхании.
Существует две формы токсидермии: фиксированная и распространенная. Первая характеризуется возникновением на руках красных пятен (обычно возвышаются над поверхностью кожи), которые впоследствии покрываются коричневой коркой, либо же в центре образуется водянистый пузырь, который лопается при механическом воздействии. Симптомы исчезают после прекращения принятия препарата, который вызывает аллергию.
Загрузка…
Распространенная токсидермия проявляется более выраженно: страдают не только кожные покровы, но и весь организм. Может наблюдаться повышение температуры, раздражимость, нервозность, проблемы с пищеварительной и дыхательной системой. Это более тяжелая форма заболевания: кожные поражения могут переходить в синдром Лайелла – появление на коже пузырей с серозным содержимым, которые лопаются и оставляют после себя обширные ярко-красные язвы. Важно обеспечить стерильность области кожных поражений и госпитализировать больного, потому как при данной форме дерматита высока вероятность заражения крови.
Обратите внимание: при появлении симптомов данного заболевания следует незамедлительно обратиться к врачу!
Грибковые заболевания кожи рук
Далее рассмотрим заболевания кожи и ногтей рук. Микоз кожи рук вызывается грибками дерматофитами. Чаще всего поражения грибком локализуются именно на руках и ногтях, внутренние органы при этом не страдают. Проявляется заболевание в изменении кожных покровов: появляются темные или белые пятна, шелушения, корки, изменяется цвет ногтей, их поверхность становится неровной, часто ногти могут начать ломаться и слоиться.
 Грибок присутствует на многих вещах, которые нас окружают: на овощах и фруктах, на коже других людей; также можно заразиться через маникюрные принадлежности, полотенца и одежду. Некоторые виды грибка присутствуют и на здоровой коже, но никак себя не проявляют, пока условия не станут благоприятными для их размножения. Грибок на руках может появиться на фоне заболеваний ЖКТ, на нервной почве, во время ослабления иммунитета или из-за чрезмерного употребления сладкого.
Грибок присутствует на многих вещах, которые нас окружают: на овощах и фруктах, на коже других людей; также можно заразиться через маникюрные принадлежности, полотенца и одежду. Некоторые виды грибка присутствуют и на здоровой коже, но никак себя не проявляют, пока условия не станут благоприятными для их размножения. Грибок на руках может появиться на фоне заболеваний ЖКТ, на нервной почве, во время ослабления иммунитета или из-за чрезмерного употребления сладкого.
Для диагностики врачу достаточно осмотра и изучения соскоба. Справиться с заболеванием помогают противогрибковые средства: таблетки и мази. В период лечения рекомендуется отказаться от агрессивных моющих средств и косметики, наносить мазь советуют на ночь под хлопчатобумажные перчатки, которые необходимо стирать и проглаживать ежедневно
.
Кандидоз
Кандидоз кожи рук также является грибковым заболеванием. Его вызывают грибки рода Candida, которые являются условно-патогенной флорой нашего организма, но могут перейти в болезнетворное состояние и вызвать кандидоз (может проявляться в виде молочницы, стоматита и грибковых поражений кожи).
Основные проявления: появление красных зудящихся пятен на коже рук, отечность поражений, возникновение на их месте папул, пузырьков и разного рода сыпи. Часто начинается с безобидного зуда, который беспокоит по ночам, а после уже развивается на травмированной коже.

Диагностируется по внешним признакам и результатам анализа соскоба. Лечение обычно местное, но при особо запущенных формах может быть и общим. Назначаются стандартные противогрибковые препараты, рекомендуется более тщательное соблюдение гигиены.
Псориаз
Псориаз – это хроническое кожное заболевание, которое сопровождается появление розовых бляшек, пятен и шелушений. Также характерным симптомом псориаза является зуд. Причина появления чешуйчатых бляшек в том, что клетки эпидермиса начинают делиться в несколько раз быстрее, что приводит к тому, что большая часть не успевает развиваться и погибает, впоследствии отшелушиваясь, что сопровождается зудом. Процесс начинает контролировать иммунная система: она начинает действовать против собственных клеток, что приводит к образованию воспаления в зоне поражения.
Существует несколько видов псориаза, каждый из которых отличается характером и интенсивностью протекания болезни. На коже рук чаще всего развивается бляшечный, каплевидный или пустулезный псориаз. Иногда наблюдается сезонность: заболевание обостряется в весенний и осенний периоды.

Основные причины возникновения псориаза доподлинно неизвестны. Существует множество предположений: наследственный фактор, стрессы, генетика, нарушения в эндокринной системе. Однако точно сказать, что может спровоцировать появление болезни, невозможно.
Лечение заключается в комплексной терапии: купировании зуда, устранении внешних проявлений болезни, чтобы облегчить состояние больного. Вместе с лечением наружными средствами необходимо периодически проходить курс и общей терапии.
Вопреки распространенному мнению, псориаз не является заразным заболеванием. Он не передается при контакте с кожей больного и через бытовые приборы.
ВАЖНО ЗНАТЬ: даже при исчезновении всех бляшек и отсутствии симптомов нельзя пренебрегать профилактической терапией и периодическими визитами к дерматологу!
Витилиго
Витилиго – кожное заболевание, основным симптомом которого является нарушение естественной пигментации, происходящее из-за разрушения пигмента меланина. На коже рук моет проявляться в виде молочно-белых пятен с четкими границами. Шелушение, зуд, трещины и прочие симптомы отсутствуют. Неудобство больным причиняет лишь косметический дефект.
Врачи выделяют несколько основных причин появления витилиго на руках: аутоиммунные сбои в организме (антитела начинают поражать собственные составляющие тканей организма), генетическая предрасположенность, стрессы, заболевания печени.
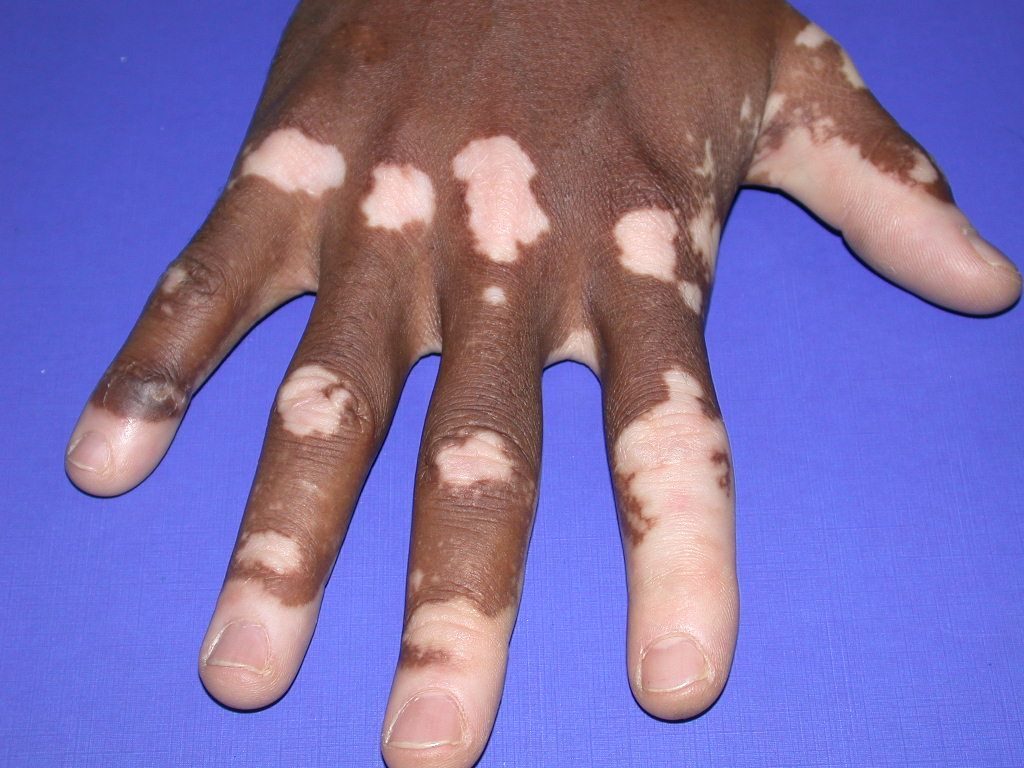
Выделяется несколько стадий развития болезни:
- Начальная стадия. На коже появляется одно пятно.
- Стационарная стадия. Пятно не меняет очертаний и размеров, находясь долгие годы на коже больного.
- Стадия репигментации (не всегда) – восстановление нормального оттенка пораженного участка кожи.
- Прогрессирующая стадия. Пятна увеличиваются в размерах и захватывают новые участки кожи.
В основном лечение направлено на подавление дальнейшего прогрессирования болезни. Основные применяемые препараты – глюкокортикоиды, вещества, направленные на блокирование аутоиммунных процессов в организме.
Чесотка
Чесотка – заболевание кожи, которое провоцируется активной деятельностью чесоточного клеща. Существует несколько разновидностей чесотки: типичная, узелковая, осложненная и так далее. Основной симптом – появление на коже красной, нередко водянистой сыпи (в основном между пальцев и на боковой стороне ладоней). Обычно сопровождается сильным зудом, который усиливается во время сна (период особой активности клеща). Также чесотку можно отличить по характеру локализации сыпи: прыщики на коже обычно располагаются попарно.
Заражение происходит в процессе непосредственного контакта с кожей и личными вещами больного. Заболевание часто не проявляет себя в первые дни после заражения, потому как инкубационный период составляет 7-10 дней.
Чтобы предотвратить осложнения в виде гнойной инфекции (может развиться из-за расчесывания сыпи), необходимо использовать успокаивающие средства и контролировать зуд.
Диагностируется заболевание путем визуального осмотра дерматологом и исследованием клеща и соскоба. Лечится чесотка наружно специальными препаратами, вместе с которыми врач может индивидуально назначить общее лечение иммуномодуляторами и успокаивающими препаратами. Вещи, с которыми контактирует больной, рекомендуется тщательно стирать и проглаживать.
Ладонный пустулез
Заболевания кожи на ладонях рук приносят больше неудобств. Ладонный пустулез (иное название: пустулезный бактерид) – кожное заболевание неизвестной этиологии, характеризующееся появлением на ладонях небольших (размером с булавочную головку) пустул, которые впоследствии подсыхают, образуя корочки. Внешние проявления периодичны, во время обострения больной может испытывать боль, зуд и повышение температуры в области поражений. При поражении ногтей наблюдается их деформация, ломкость.
Лечится как наружно, так и внутренне. Обычно назначается комплексная терапия: от смягчающих мазей до гормональных препаратов. Заболевание часто рецидивирует. Характерно как для мужчин, так и для женщин в возрасте от 20 до 50 лет.
В период ремиссий рекомендуется профилактическое лечение наружными препаратами и тщательное соблюдение гигиены.
Безобидные пятна
Люди, относящиеся внимательно к своему здоровью, часто обращают на различные изменения на коже, которые могут быть симптомом серьезных заболеваний. Однако не всегда зудящееся пятнышко или пигментированная область являются признаком болезни. Часто это могут быть вполне безобидные проявления реакции организма на те или иные факторы.
Красное пятно или зудящяяся папула могут появиться на руках из-за контакта с аллергенным растением или же после укуса насекомого. Также причиной возникновения пятен на руках могут стать слишком агрессивные порошки, моющие средства или мыло.
Иногда пигментация на коже связана с активностью солнца, и это не должно вызывать беспокойства.
Помните, что при появлении вышеописанных симптомов рекомендуется прекратить прием вызывающих подозрение лекарственных препаратов, использование косметики и моющих средств. Также следует обратиться к дерматологу и сдать необходимые анализы, чтобы вовремя получить рекомендации по лечению.
Ваше здоровье – в ваших руках!
Поиск врача по теме статьи
Источник
Предплечье – это часть верхней конечности, которая состоит из локтевой и лучевой кости. Таким образом, предплечье представляет собой участок руки, начинающийся от кисти и заканчивающийся локтем. Боль в этой области беспокоит людей часто. Расположены нервные окончания по всей площади предплечья, поэтому болеть могут связки, мышцы, сухожилия, сосуды, кости и суставы. Причины возникновения боли широко варьируются. Это могут быть нарушения нервного характера, поражение сосудов, инфекционные заболевания, сбои в обменных процессах.
Содержание:
- Причины боли в предплечье
- Необходимо обратиться к специалисту, если…
- Какой врач может помочь при болях в предплечье?
- Диагностика
- Лечение боли в предплечье
- Профилактика боли в предплечье
Причины боли в предплечье
Острая боль в предплечье часто возникает на фоне таких заболеваний, как:
Остеохондроз.
Артрит.
Артроз.
Травмы костей и суставов.
Неврит.
Если боль возникает во время движения локтем или плечом, то она указывает на вывихи или растяжения. Хроническая боль может возникать при бурсите, тендините, при разрыве сухожилий.
Ноющая боль может являться следствием миалгии, периартроза и болезней кардиологического плана.
Перечисленные причины не охватывают весь тот список факторов, которые способны вызывать болезненные ощущения в предплечье. Чтобы выяснить этиологию боли, нужно опираться на особенности ее возникновения.
Повреждение мышц
Поражение мышц предплечья, которое вызывает болевой синдром, может быть вызвано такими причинами, как:
Миозит. Боль при миозите жгучая. Если человек – левша, то боль у него возникает в правой руке и наоборот. Чем интенсивнее человек двигает конечностью, тем сильнее будут боли. Часто движения в локтевом суставе затруднены. Ткани в области воспаления краснеют. Боли ослабевают, когда человек перестает двигать рукой, но полностью они не проходят. Усиливается дискомфорт во время смены погоды.
Судороги. Их контролировать человек усилием воли не может. Боль на фоне судороги схваткообразная, достаточно интенсивная. Причинами ее возникновения выступает переутомление, нарушение кровообращения, сбой метаболических процессов в области предплечья.
Растяжение мышц. Это причина боли относится к травматическим. Разрыв может быть вызван резкими движениями рукой, например, во время занятий спортом. Боль будет беспокоить несколько дней, а иногда и недель. После этого она начинает стихать. Часто в месте разрыва формируется отек, предплечье опухает.
Надрыв мышц. Причиной возникновения травмы становится резкое сгибание или разгибание лучезапястного сустава. Чаще всего большие площади мышц не страдают, но в тяжелых случаях они могут полностью отойти от сухожилия. Человек испытывает резкую боль, ткани предплечья отекают, подвижность руки ограничена.
Краш-синдром или синдром сдавливания мышц. Это серьезная травма, которая возникает на фоне длительного давления на предплечье. Такое нарушение приводит к внутреннему кровоизлиянию. Сформировавшаяся гематома, в свою очередь, также продолжает давить на нервные волокна и кровеносные сосуды. Пораженные ткани отекают, температура тела на местном уровне повышается. Если больному вовремя не будет оказана помощь, ткани могут подвергнуться некрозу. В дальнейшем движения конечностью станут невозможными.
Спонтанные гематомы, которым не предшествовала травма. Такие подкожные кровоизлияния часто возникают у людей, которые принимают препараты для разжижения крови. В области формирования гематомы возникает боль, она тянущая, не слишком интенсивная. Предплечье слегка отекает.
Повреждение сухожилий и связок
Чаще всего связки и сухожилия предплечья болят на фоне воспаления.
Причины, которые способны его спровоцировать:
Тендиниты и тендинозы (воспаление сухожилий). К этим нарушениям относится целая группа заболеваний, при которых страдает не только связочный аппарат, но и окружающая его оболочка. У человека развивается тендовагинит. Сопровождается воспалительный процесс интенсивными болями, подвижность руки резко ограничивается. Боль усиливается во время активных движений рукой, стихает в состоянии покоя. К прочим симптомам воспаления сухожилий относят хруст в поврежденной области, покраснение кожи и повышение температуры тела.
Диффузный фасциит. Страдает при этом фасция, которая соединяет мышцы предплечья. Рукой становится сложно двигать. Кожа в области поражения грубеет, становится менее эластичной, кисть и пальцы утрачивают свою силу.
Повреждение суставов и кости
Суставы и кости предплечья чаще всего болят на фоне полученной травмы. Однако иногда боль становится симптомом серьезных заболеваний.
К основным причинам боли в суставах и костях предплечья относят:
Вывих сустава. Это состояние характеризуется смещением костей, которые формируют сустав. Боль резкая, подвигать рукой человек не может. Заметна деформация сустава.
Перелом кости. Конечность приобретает анатомически неверное положение, возникает аномальная подвижность на том участке, где кость была литой. Во время движения слышен хруст, который издают костные отломки.
Артрит. При этом заболевании воспаляются и болят суставы, подвижность конечности ограничивается. Форма сустава изменяется, при попытке подвигать рукой слышен хруст.
Остеомиелит. Патология сопровождается некрозом и нагноением костной ткани. По мере прогрессирования заболевания, воспалительный процесс может достигать костного мозга. Воспаление распространяется на расположенные рядом мягкие ткани. Причиной остеомиелита становится размножение патогенной флоры. Она может попасть в костные структуры после полученной травмы. Иногда остеомиелит является результатом других патологий кости. Сопровождается воспаление значительным повышением температуры тела (до 40 °C), выраженной интоксикацией организма, головной болью, ознобом, бредом. Пошевелить больной рукой человек не может, она сильно отекает, становится красного цвета. Кроме костных структур страдают расположенные рядом суставы.
Остеоартроз. Это заболевание приводит к дегенеративно-дистрофическим изменениям в суставах. На ранней стадии развития патологии боли будут возникать время от времени. Дискомфорт усиливается после физических нагрузок, при подъеме конечности вверх. Затем боль начинает беспокоить даже в состоянии покоя. Сустав хрустит, его подвижность резко ограничивается.
Повреждение кровеносных сосудов и нервных окончаний
Боль в предплечье может быть вызвана поражением сосудов и нервных волокон:
Тромбоз вены. Воспаление возникает на фоне закупорки крупного сосуда тромбом. Сначала воспалена будет только вена, но постепенно патологический процесс распространяется на мягкие ткани. Рука у человека болит, становится отечной. В зависимости от интенсивности воспаления, боль варьируется от тупой до пронизывающей и пульсирующей. Нагрузки приводят к усилению болей. Тромбоз – это опасная патология. При отрыве тромба высок риск летального исхода.
Посттромбофлебитический синдром. Под этим термином подразумевают сразу несколько патологических симптомов. Все они возникают после перенесенного тромбоза вены. Человек долгое время может испытывать боль в области предплечья, оно остается отечным. Как правило, усиливаются неприятные ощущения после напряжения конечности, либо после физических нагрузок.
Нарушение артериального кровообращения. Причиной становится сужение просвета сосудов, либо их закупорка холестериновыми бляшками, кальцием и другими веществами, способными откладываться на сосудистых стенках. Рука недополучает питания, что вызывает боль. Она усиливается после нагрузок на конечность, например, после подтягивания. Если нарушение артериального кровообращения наблюдается в течение долгого времени, то рука становится слабой, кожа покрывается язвами, которые плохо регенерируют.
Неврит локтевого нерва. Развивается патология на фоне воспаления нервной ткани. Человек страдает от тянущей и ноющей боли, пальцы руки часто немеют. Спровоцировать неврит может переохлаждение, травма конечности, давление на нервные волокна и пр.
Полинейропатия. При этом заболевании страдают периферические нервы, наблюдается расстройство кровообращения в конечности, она может быть парализована. Часто больные страдают от чувства онемения руки. Полинейропатия является осложнением сахарного диабета.
Заболевания позвоночника. Спровоцировать боль в предплечье могут грыжи дисков, остеохондроз. Каждая из патологий приводит к зажиму нервных волокон, что вызывает соответствующую симптоматику.
Плексит. Воспаление в этом случае сосредоточено в нервном узле, располагающемся рядом с плечом. Чаще всего плексит является следствием травмы.
Другие причины боли
Боль в предплечье может быть обусловлена разными причинами. Не всегда они будут связаны с заболеваниями костной ткани или суставов, а также с перенесенными травмами.
К другим причинам болезненных ощущений относят:
Водно-солевой дисбаланс. Если в крови снижается уровень определенных солей, это может стать причиной болей в руке. Подобная ситуация наблюдается на фоне приема мочегонных препаратов, при диарее и сильной рвоте. Все эти состояния способствуют развитию обезвоживания организма. Ткани отекают, больной испытывает жажду, давление снижается, пульс учащается, возникает аритмия.
Панникулит – это воспаление подкожно-жирового слоя. Под кожей формируются шишки и узлы. Эти образования довольно болезненные. Человек отказывается от еды, страдает от общего ухудшения самочувствия. Температура тела повышается до лихорадочных отметок. Больного тошнит, может наблюдаться рвота.
Инфаркт. Боль при поражении сердечной мышцы сосредоточена в грудине. Иногда она способна распространяться на руку, может отдавать в живот, в шею, в лопатку. К основным симптомам инфаркта относят: головокружение, давящее чувство в груди, бледность кожи, обморок, одышка.
Подагра. При этом заболевании нарушается обмен пуринов. В крови скапливаются соли мочевой кислоты. Они начинают откладываться вокруг суставов. Если поражается локтевой или лучезапястный сустав, то боль будет сосредоточена именно в предплечье.
Необходимо обратиться к специалисту, если…

К врачу нужно обратиться в следующих случаях:
Боль очень сильная, изматывает человека.
Болезненный участок руки отекает.
Кроме боли у человека повышается температура тела.
Боль усиливается во время физической нагрузки на руку.
Конечность скрипит и хрустит во время движения.
Была получена травма.
Какой врач может помочь при болях в предплечье?
Если болезненные ощущения не были спровоцированы травмой, то нужно посетить терапевта (для детей – педиатра). Доктор соберет анамнез и вычленит причины, которые могли спровоцировать болезненные ощущения. Если возникает необходимость, то он направит пациента к узкому специалисту. После уточнения диагноза будет подобрана соответствующая терапия. В ряде случаев требуется консультация травматолога или невропатолога.
Диагностика
Чтобы выяснить причину болей в предплечье врач назначит комплекс обследований. Конкретные мероприятия зависят от того, какие именно подозрения возникают у специалиста. Они могут быть следующими:
Изучение истории болезни, сбор анамнеза.
Осмотр пораженной области и ее пальпация.
Рентгенография.
УЗИ мягких тканей конечности.
МРТ.
Анализ крови на инфекционные заболевания, на авитаминоз.
Лечение боли в предплечье
В зависимости от того, какую цель преследует врач, он может назначить пациенту такие виды терапевтического воздействия, как:
Этиологическое. Оно является наиболее эффективным, так как направлено на ликвидацию причины боли.
Патогенетическое. Воздействие будет оказано на механизмы развития болезни, но не на ее причины.
Симптоматическое. Это лечение позволяет только устранить симптомы нарушения.
Подходы к лечению могут различаться.
Возможные направления терапии:
Медикаментозное.
Хирургическое вмешательство.
Применение методов физиотерапии.
Медикаментозное лечение заболеваний
Представленная в статье информация изложена исключительно с ознакомительной целью. Она не является руководством к действию, так как самолечение может быть опасным. Чтобы не навредить собственному здоровью, нужно обращаться к специалисту и следовать его рекомендациям.
Медикаментозное воздействие на организм может быть этиологическим, патогенетическим, и симптоматическим.
Для устранения причины болезни назначают антибактериальные и противовирусные препараты.
На механизм развития заболевания оказывают влияние антигистаминные средства (Тавегил, Димедрол), НПВС (Нимесил, Диклофенак), витамины, антикоагулянты, антиагреганты и пр.
Для купирования симптомов назначают обезболивающие средства (Анальгин, Баралгин), спазмолитики и седативные препараты. Все они могут быть использованы как в таблетированной форме, так и в виде инъекций.
Препараты, которые назначают для лечения различных заболеваний:
Лечение миозита:
Препараты для снятия воспаления: Ибупрофен, Диклофенак, Нимесулид.
Препараты для снятия боли: Анальгин, Кеторолак, Декскетопрофен.
Спазмолитики: Дротаверин, Мебеверин, Папаверин.
Лечение тендинита:
Препараты для купирования воспалительной реакции: Пироксикам, Нимесулид, Диклофенак.
Препараты для устранения боли: Дексалгин, Кеторолак, Декскетопрофен.
Спазмолитики: Дротаверин, Мебеверин, Папаверин.
Лечение тендовагинита:
Препараты для снятия воспаления: Нимесил, Индометацин, Фаскнал.
Антибактериальные средства: Амоксициллин, Цефтазидим, Цефепим.
Местные глюкокортикостероиды: Дексаметазон, Гидрокортизон.
Гомеопатические препараты: Траумель.
Лечение травмы:
Снятие воспаления: Напроксен, Фастум-гель.
Снятие боли: Нимесил, Вобэнзим.
Гомеопатические препараты: Траумель.
К помощи хирурга прибегают по мере необходимости.
Лечение артрита:
Препараты из группы НПВС: Диклофенак, Индометацин, Мелоксикам.
Стероиды с противовоспалительным эффектом: Триамцинолон, Бетаметазон, Метилпреднизолон. Эти препараты вводят непосредственно в сустав.
Хондропротекторы: хондроитина сульфат.
Лечение остеомиелита:
Пациенту требуется хирургическая помощь.
Антибактериальные средства: Доксициклин, Хлорамфеникол, Метронидазол.
Препараты для купирования боли: Трамадол, Декскетопрофен, литическая смесь (анальгин с димедролом).
Лечение облитерирующего атеросклероза:
Препараты-статины: Аторвастатин, Розувастатин.
Антикоагулянты: Варфарин, Гепарин.
Антиагреганты: Аспирин, Клопидогрел.
Стентирование пораженной артерии. В области формирования атеросклеротической бляшки устанавливают стент, который расширяет сосуд.
Если есть необходимость, то выполняют шунтирование, либо ампутацию конечности.
Лечение тромбофлебита:
Препараты, препятствующие формированию тромбов: Варфарин, Гепариновая мазь.
Препараты, разжижающие кровь: Плавикс, Кардиомагнил и пр.
Статины: Симвастатин, Аторвастатин.
Фибринолитики: Урокиназа, Стрептокиназа, Альтеплаза. Их вводят только в стационаре под врачебным контролем.
По мере необходимости прибегают к помощи хирурга, удаляя больную вену.
Физиотерапевтическое лечение

Физиотерапевтические процедуры позволяют ускорить процесс выздоровления. Возможные процедуры:
Электрофорез.
Магнитотерапия.
Бальнеотерапия.
УВЧ.
Лечение инфракрасным лазером.
Если врач посчитает нужным, то он назначит пациенту массаж и подберет ЛФК. Прогноз зависит от причины, которая вызвала боль в предплечье. Однако, чем раньше будет начата терапия, тем он благоприятнее. Это касается любой патологии.
Хирургическое лечение
Оперативное вмешательство, которое может быть показано пациенту:
Шунтирование.
Стентирование.
Симпатэктомия.
Удаление новообразования или другой анатомической структуры, которая давит на нервы и сосуды.
Ампутация конечности – это крайняя мера, к которой прибегают в случае экстренной необходимости. Показания к ее проведению:
Гангрена руки.
Обнаружение в ней первичной опухоли, либо метастаз.
Тяжелое обморожение конечности, которое привело к некрозу тканей.
Видео: доктор Евдокименко, врач-ревматолог и психофизиолог, академик российской академии медико-технических наук расскажет об артрите и артрозе:
Профилактика боли в предплечье
Невозможно на 100% застраховаться от возникновения болей в предплечье. К примеру, не удастся устранить наследственную предрасположенность к определенным заболеваниям или защитить себя от травм. Однако снизить вероятность развития мн
