Чешуя на коже ребенка
Ихтиоз кожи у детей — врождённая патология, которая может привести к различным последствиям. Недуг относится к неизлечимым. Наука разобралась в причинах болезни, но ещё не может понять все биохимические процессы, происходящие в организме.
Поэтому ещё не найдено лекарство, способное полностью исцелить страдающих. Но те меры, которые предлагает современная медицина, способствуют длительным периодам ремиссии.
Ихтиоз кожи у детей фото с описанием 6 штук
Ихтиоз кожи у детей. Причины
Мнения учёных на этот счёт разделились. Большинство из них считает, что основной причиной патологии является генная мутация. Другие исследователи думают, что причина заключается в сбоях работы щитовидной железы, гормональных нарушениях.
Малыши чаще всего страдают из-за наследственности. Текущая мутация не даёт выстроиться нормальному роговому слою, который покрывается чешуёй, трещинами, образованиями. Нарушаются жировой и белковый обмены, повышается холестерин, увеличивается количество аминокислот.
Болезнь может наследоваться по аутосомно-доминантному признаку. Изначально сухая, белёсая дерма покрывается беловатой, серо-чёрной чешуёй. При других видах недуга, тело малыша приобретает ярко-красный цвет.
При лёгкой степени болезни, так называемом абортивном течении, симптомы выражены слабо. Это только небольшое шелушение и сухость на разгибательных конечностях. Но и здесь необходимо интенсивно ухаживать за поражёнными участками.
При рождении все младенцы покрыты как бы пластинами, своеобразным панцирем. Через небольшое время начинается шелушение, сходит верхний, толстый слой. После отшелушивания медики определяют точный диагноз. Особо тяжёлые случаи проявляются сразу.
Опасен ли ихтиоз кожи для детей? Болезнь тяжёлой степени может привести к летальному исходу. При таком диагнозе выживают 2-3% малышей, но только благодаря тщательному уходу. После появления на свет, их сразу отправляют в палаты интенсивной терапии. Те, которые рождаются недоношенными, помещаются в специальные, питательные камеры.
Ещё при беременности будущая мать может узнать о болезни плода, при помощи биопсии. Врач берёт соскоб, ставит диагноз. Решение всегда остаётся за родителями.
Узнать подробнее
Ихтиоз у детей. Симптомы
Взрослые не всегда наследуют мутирующий ген, они могут заболеть при снижении иммунитета, от старости. Ихтиоз у детей всегда наследственный, развивается на фоне замедленного обмена веществ. К основным симптомам относятся следующие:
- нарушение терморегуляции;
- повышенная сухость кожи;
- обезвоживание;
- трещины на дерме;
- дистрофические изменения в структуре волос, сухость, выпадение;
- мукоидные образования на коже в виде чешуи;
- вывернуты веки;
- растянутый либо суженый рот (тяжёлая форма);
- деформация ушных раковин;
- перепонки между пальцами (арлекиновая форма);
- расслоение ногтей;
- множественный кариес.
При врождённом ихтиозе кожи у новорожденных требуется постоянный уход. Пластины могут туго стягивать органы младенцев, из-за этого происходит их деформация. Если кожные пластины сильно стянули ротик малыша, кормление возможно только через трубочку.
Ребёнок, страдающий ихтиозом в лёгкой форме, не требует столь интенсивного ухода. Достаточно проводить витаминные курсы, подобрать правильное питание. Кремы, водные процедуры проводятся ежедневно.
Ихтиоз Райкина у детей
Это самая тяжёлая форма недуга. Новорожденные сразу рождаются с патологиями. Кожа, покрытая толстыми пластинами, туго спеленовывает малыша, из-за чего страдают внутренние органы. В результате возможны нарушения скелета, затруднённое дыхание. Именно при этой форме у больных вывернуты веки, глаза не закрываются даже ночью.
Для ухода за глазами, окулист выписывает специальные капли. Эти дети лысые, так как фулликулы волос перекрываются образованиями, в виде чешуи. Их кормят через трубочку, поскольку ротик сужен из-за плотной дермы. Уши могут быть не видны, так как поражённая кожа разрастается, полностью закрывая их.
Ихтиоз Райкина у новорожденных имеет свои приметы. При рождении всё тело младенца покрыто образованиями в виде ромбиков, многоугольников. Именно из-за этой особенности недуг стали называть Арлекиновым. Через небольшой срок толстые пластины начинают шелушиться.
Дерма младенца становится ярко-розовой, на ней остаются тонкие пластины. Она очень сухая и обезвоженная. Больные проводят много времени в ваннах, чтобы насытить роговый слой влагой. После водных процедур дерму смазывают вазелином.
Как правило, младенцы с таким диагнозом погибают через несколько недель, месяцев после рождения. У них могут быть тяжёлые нарушения, не совместимые с жизнью. Из-за сдавливания, внутренние органы начинают неправильно функционировать. Редкий процент больных выживает и достигает возраста 12 лет. Ещё меньше вырастает до 18-20 лет. Они ведут постоянную борьбу на жизнь.
Как лечить ихтиоз у детей?
С заболевшими детьми работает команда специалистов. Терапия зависит от степени болезни, возраста. Ихтиоз кожи у детей имеет много разновидностей, подбирается соответствующее лечение.
Младенцев, только появившихся на свет, сразу отправляют под наблюдение специалиста. Ихтиоз у новорожденных требует особого внимания и усилий со стороны лечащего персонала, родных. Их надо постоянно наблюдать, не оставлять.
При ихтиозе Райкина необходим усиленный уход, поскольку это самая тяжёлая форма болезни. Всё тело малыша покрыто пятнами. В зависимости от симптомов у детей с ихтиозом, медик подбирает соответствующее лечение.
Не всегда болеют оба родителя. Интересно, что ихтиоз не развивается у женщин, являющихся носителем мутирующей X-хромосомы. Но мужчины обязательно родятся с патологией. К сожалению болезнь полностью неизлечима. Учёные не до конца поняли, как действуют биохимические процессы в мутирующем гене.
Современная медицина способна облегчить симптомы, улучшить самочувствие страдающих, улучшить качество жизни. Многие избавляются от чешуи, роговый слой очищается, лечебный эффект действует в течение продолжительного времени. Больных детей наблюдает группа врачей:
- Дерматолог (основное лечение).
- Педиатр, терапевт, семейный врач (повышение иммунитета, общеукрепляющие курсы).
- Оториноларинголог (лечение слуха).
- Окулист (лечение глаз).
- Кардиолог (наблюдает состояние сердца).
- Психолог (снимает стрессы, депрессии, повышает самооценку).
Существует множество способов борьбы с заболеванием.
Лечение препаратами.
Используются кремы, мази, гели наружного применения. В их состав должны входить мочевина, кератолики, антибактериальные и антимикробные вещества. Они применяются по назначению специалистов для ежедневного, ночного ухода.
Витаминно-минеральные комплексы.
Обычно назначаются инъекции. В группу необходимых витаминов входят A, B, C, E, никотиновая кислота. Дозировку рассчитывает медик, в зависимости от состояния больного. При лёгких формах патологии больной может принимать полный комплекс витаминов и минеральных веществ в таблетках, капсулах. Курс длится один месяц.
Витамин А и его аналоги улучшают самочувствие страдающих. Дозу выписывает врач, поскольку в больших количествах они вызывают побочные эффекты, токсичны. Витаминная терапия благотворно действует на здоровье больных.
Гидротерапия
Водные процедуры просто необходимы при данной патологии. Они увлажняют сухую дерму, насыщают её полезными элементами. В лечебные ванны добавляют соду, крахмал, хвою, минеральные вещества.
Гелиотерапия
Лечение солнечными лучами также используется в борьбе с недугом. Инфракрасные лучи собирают в пучок специальным препаратом. Затем его направляют на поражённые места, держат нужное время.
Талассотерапия
Лечение морем улучшает самочувствие больных, повышает иммунитет. Страдающим прописывают морские купания, песочные ванны, лечебные грязи, прогулки. Водоросли, морепродукты также применяются в процессе исцеления.
Диетотерапия
Продукты, полезные больным, подбирает специалист-диетолог. Он составляет меню больных. В рацион необходимо вводить:
- молочнокислую продукцию;
- каши;
- фрукты, овощи (лучше красного, жёлтого цвета);
- сыры (все сорта);
- мясо (дичь, говядина, курятина, свинина);
- морепродукты.
Климатолечение
Дары Мёртвого Моря способы помочь больным. Лечебный ил, водоросли, минеральные вещества, прогулки повышают иммунитет. Песочные, грязевые ванны улучшают самочувствие.
Курортное лечение
Санатории, курорты способны надолго улучшить состояние больных. Облучение лампой Уф, сероводородные и углекислые ванны способствуют оздоровлению. Здесь можно пройти фототерапию (облучение специальными лучами).
Лечение ихтиоза у детей народными методами
Лечение травами способно утишить боль, снять симптомы лишь на время. Но и при таком воздействии дерма получает больше влаги, питательных веществ, насыщается необходимыми элементами. При этом способе готовят травяные настои, варят мазь из сала свиньи и травы.
В качестве сырья могут использовать: хвощ, пижму, рябину, овёс. Траву также добавляют в ванны. После водных процедур тело смазывают вазелином. Вода не должна быть слишком горячей. К травам добавляют облепиховое, растительное масло, делают примочки.
Профилактика ихтиоза у детей
Консультация генетика способна помочь будущим родителям. Тест покажет, является ли кто-то из них носителем мутирующего гена, какое потомство у них родится. Если женщина в положении, медики могут диагностировать заболевание малыша, пока он ещё находится в утробе, начиная с 16 недели беременности.
Специалисты делают биопсию соскоба кожи плода, но процедура не безопасна. Если мать знает, что ребёнок уже тяжело болен, решение остаётся за ней. Других профилактических мер против патологии не существует.
Загрузка…
Источник
Заболевания кожных покровов причиняют больному ребенку не только физический, но и психологический дискомфорт. Малыш понимает, что он отличается от своих сверстников, страдает и замыкается.
Это особенно актуально, когда речь идет о таком серьезном недуге, как ихтиоз. Это редкое заболевание, которое опасно для своего носителя, ведь организм поражается на уровне генома. Что делать, если у младенца диагностировали врожденный ихтиоз? Существует ли эффективное лечение от этой болезни? В чем причина заболевания?
Что такое ихтиоз кожи?
Ихтиоз кожи – заболевание, которое внешне схоже с дерматитом. Кожу больного человека сравнивают с рыбьей чешуей, так как частички кожного покрова шелушатся и отслаиваются. Болезнь поражает не только детей, но и взрослых вне зависимости от пола. Основной причиной ихтиоза специалисты считают генные изменения, которые не поддаются коррекции. Больному человеку остается только научиться бороться с обострениями заболевания и проводить профилактические мероприятия.
Основные причины заболевания
Основная причина врожденного ихтиоза – наследственность. Механизм появления болезни до конца не изучен, однако есть факторы, которые способствуют ее развитию:
- нарушение метаболизма;
- заболевания щитовидной железы;
- гормональные сбои в организме;
- нарушения клеточного иммунитета;
- онкология;
- заболевания кожи (экзема, атопический дерматит и пр.).
Приобретенный в течение жизни ихтиоз — редкость, обычно природа болезни наследственная. Ихтиоз может различаться по своим проявлениям и тяжести течения. Всего различают больше 50 видов ихтиоза, некоторые из них настолько серьезны, что могут угрожать жизни больного.
Разновидности и симптомы
Симптомы врожденного ихтиоза родители замечают у своего новорожденного малыша в первые дни жизни. Наиболее часто он отмечается у детей до 3 лет, однако у некоторых людей признаки заболевания появляются после 20 лет.
Основным симптомом ихтиоза является поражение кожи. Раздражение локализуется на отдельных участках или захватывает обширные области, иногда поражает тело полностью. Чешуйки преимущественно белого или серого цвета, они плотно прилегают к коже, из-за чего создается эффект чешуи. Характерные признаки этого заболевания можно увидеть на фото.
Вульгарный ихтиоз у ребенка
Вульгарный ихтиоз – самый распространенный вид этого заболевания. Он впервые появляется у детей до 3-летнего возраста. Малыш страдает сухостью кожного покрова, который осложняется появлением чешуек. При этом отмечается чрезмерное отделение пота, истончение ногтей и волос.
Вульгарному ихтиозу часто сопутствуют экзема, атопический дерматит, бронхиальная астма и другие аллергические проявления. На протяжении всей жизни человека заболевание периодически обостряется, затем стихает.
Врожденный ихтиоз (Арлекино)
Врожденная форма ихтиоза возникает у плода в утробе матери. При этом существует угроза гибели плода еще до рождения или сразу после родов. Участки ороговения занимают большую площадь тела младенца, на лице и туловище присутствуют значительные деформации. Костная система имеет заметные аномалии, отсутствуют ногти.
Чаще всего при патологии происходит выкидыш плода. Если матери удается сохранить беременность, у малыша мало шансов выжить после родов. Выживаемость таких детей составляет 3%, а до совершеннолетия доживают 1% больных. Кроме кожной деформации у ребенка присутствуют серьезные аномалии развития, ослабленный иммунитет.
Данная форма болезни протекает наиболее тяжело и не поддается коррекции. Поставить диагноз до рождения малыша невозможно, методы современной диагностики пока не позволяют это сделать.
Рецессивный ихтиоз
Диагноз «рецессивный ихтиоз» врачи ставят еще в роддоме, ведь признаки заболевания появляются в первые дни после рождения. Наиболее часто болезнь поражает мальчиков. Кожа ребенка покрыта крупными чешуйками темного цвета. Кроме того, у новорожденного отмечаются аномалии строения скелета, частые судорожные состояния, замедлены рост и развитие.
Эпидермолитический ихтиоз у ребенка
Эпидермолитический ихтиоз характеризуется наличием красных чешуек на коже ребенка. Им предшествуют пузырьки, наполненные жидкостью. Вскрываясь, они раздражают кожу, а затем затвердевают, образуя чешуйки. Первые признаки заболевания наблюдаются еще в детстве. Между участками поражения присутствуют и здоровые области.
Когда ороговевший слой кожи отделяется, появляется кровотечение. Оно может даже угрожать жизни больного. Присоединившаяся инфекция значительно ухудшает течение болезни. Пациенты с диагнозом эпидермолитический ихтиоз доживают лишь до 40 лет.
Ляммелярная форма
Ляммелярный ихтиоз также можно различить сразу после рождения. Тело младенца покрыто специфической пленкой, которая не позволяет ему нормально питаться и дышать. Кожные покровы приобретают выраженный красный цвет. Данная форма ихтиоза может пройти в детском возрасте, чешуйки исчезнут бесследно, не вызывая рецидивов заболевания. Если этого не происходит, то области поражения увеличиваются и становятся еще болезненнее. К ляммелярному ихтиозу часто присоединяется слабоумие.
Диагностика заболевания
Ихтиоз имеет столь выраженные симптомы, что специалист без труда сможет определить заболевание. Оно сходно по своим проявлениям с себореей и псориазом, поэтому дифференциальной диагностикой занимается специалист-дерматолог.
После осмотра кожных покровов врач назначит пройти несколько дополнительных обследований:
- общий и биохимический анализы крови;
- общий анализ мочи;
- соскоб эпидермиса.
Если родитель страдает ихтиозом или в роду есть больные этим заболеванием, врачи предлагают сделать специальный анализ кожи плода. У ребенка в утробе берется биопсия кожного покрова. Провести исследование можно примерно на 20 неделе беременности. К сожалению, другие методы диагностики в отношении еще не родившегося ребенка бессильны. Если результат положительный, специалист предложит прервать беременность.
Ихтиоз не передается детям от больных родителей только в 3% случаев. Именно поэтому врачи рекомендуют пациентам с этим диагнозам воздержаться от рождения детей.
Лечение болезни
Ихтиоз относится к неизлечимым заболеваниям. Единственное, что могут предпринять медики – уменьшить частоту и силу рецидивов. Это существенно улучшает качество жизни больного человека. Однако, если поражение генов значительное, особенного улучшения пациент не почувствует.
Категорически запрещено заниматься самостоятельным лечением. Больному вульгарным ихтиозом человеку нужно на протяжении жизни наблюдаться у специалиста и строго следовать всем его рекомендациям.
Лечение ихтиоза включает в себя:
- курсовой прием витаминных комплексов, особенно важны витамины группы А, Е, С, В, кальций и железо (Аксерофтола пальмитат, Аевит);
- анаболические средства (Кальция пангамат, Калия оротат, Неробол);
- симптоматические препараты – противогрибковые, кортикостероидные препараты, антибиотики, иммуномодуляторы;
- правильный уход за кожей.
Последний пункт чрезвычайно важен для больного ихтиозом ребенка. Кожу нужно тщательно увлажнять, чтобы она меньше трескалась и кровоточила. Для этого лучше использовать средства на основе вазелина или ланолина. Хороший эффект дает прием ванночек с добавлением соды, крахмала, соли и лекарственных растений.
Важно беречь кожные покровы ребенка от воздействия прямых солнечных лучей, мороза и ветра. Стоит ограничить применение мыла, ведь оно сушит и без того поврежденную кожу. Значительное облегчение больные чувствуют после прохождения курса санаторных процедур (грязелечение, целебные ванны, УФ-терапия и пр.).
В целом, если следовать рекомендациям специалиста, прогноз течения заболевания может быть вполне благоприятным. Нужно регулярно проходить назначенные обследования и обращаться за консультацией в случае необходимости, самовольно не принимать лекарственные препараты.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Врожденный ихтиоз – гетерогенная группа наследственных заболеваний, для которых характерны мутации генов, отвечающих за правильное развитие кожи, следствием чего являются специфические поражения дермы и другие системные патологии. Основные симптомы – очаги усиленного шелушения кожи, образование плотных чешуек с болезненными бороздками между ними, склонность к гиперпирексии, системное поражение внутренних органов, дефекты лица. Врожденный ихтиоз диагностируется клинически, подтверждается результатами биопсии кожи. В лечении используются препараты ретиноидов и кератолитики, также проводится неспецифическая терапия.
Общие сведения
Врожденный ихтиоз – наследственный дерматоз, характеризующийся нарушением процессов ороговения. Точное описание болезни дал Роберт Виллан в 1808 году, термин «ихтиоз» предложен В. Вилсоном в 1852 году и используется в настоящее время. Частота встречаемости врожденного ихтиоза варьирует в зависимости от формы заболевания и составляет в среднем 1:2000 для простого ихтиоза, 1:4000 для Х-сцепленного ихтиоза, 1:100000 для эпидермолитического ихтиоза, 1:300000 для ламеллярного ихтиоза. Половых различий не выявлено, кроме Х-сцепленной формы врожденного ихтиоза, которая диагностируется только у мальчиков. Актуальность проблемы в педиатрии связана с часто запоздалой диагностикой и временным эффектом от лечения. Врожденный ихтиоз – одна из причин детской инвалидности.
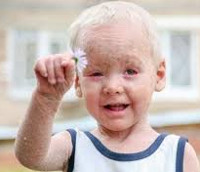
Врожденный ихтиоз
Причины врожденного ихтиоза
Врожденный ихтиоз всегда является следствием мутаций в генах, отвечающих за правильное развитие эпителия. Мутировавшие гены передаются из поколения в поколение, то есть заболевание наследуется. Первичные причины самих мутаций достоверно неизвестны, но могут быть связаны с тератогенными факторами и факторами внешней среды. Простой и эпидермолитический ихтиоз наследуются по аутосомно-доминантному типу, ламеллярный – по аутосомно-рецессивному типу. При Х-сцепленном ихтиозе мутация происходит в гене, сцепленном с половой хромосомой, механизм наследования рецессивный.
В случае простого ихтиоза нарушен синтез филаггрина – белка, отвечающего за соединение нитей кератина между собой. Именно кератин способствует удержанию влаги кожей, и в данном случае нарушается эта его функция. Х-сцепленный врожденный ихтиоз характеризуется недостаточностью стеролсульфатазы, вследствие чего кератиноциты оказываются прочно связанными с подлежащими слоями кожи, ввиду чего нарушается их своевременное отторжение. Ламеллярный ихтиоз связан с недостаточностью трансглутаминазы-1, которая принимает участие в ороговении оболочек клеток кожи, и ускоренным продвижением кератиноцитов к поверхности кожи, то есть быстрой их сменой. Следствием являются обширные воспалительные процессы, нарушения терморегуляции и высокий риск вторичных инфекций.
В основе эпидермолитического ихтиоза – нарушение синтеза кератина, из-за чего клетки кожи становятся нестабильными. Это способствует образованию буллезных пузырей, характерных для этого типа врожденного ихтиоза. Редко встречающийся ихтиоз плода развивается внутриутробно и обусловлен нарушением транспорта липидов, вследствие чего нарушается барьерная функция кожи.
Классификация врожденного ихтиоза
Существует несколько классификаций заболевания по различным признакам. В зависимости от типа наследования врожденный ихтиоз может быть:
- Аутосомно-доминантным (простой и эпидермолитический ихтиоз);
- Аутосомно-рецессивным (ламеллярный ихтиоз, ихтиоз плода);
- Х-сцепленным (Х-сцепленный ихтиоз).
Различаются условия, необходимые для проявления заболевания. Первые два типа не связаны с полом, мутировавший ген должен быть представлен в доминантной и рецессивной форме соответственно. Х-сцепленный ихтиоз наследуется рецессивно, проявляется у мальчиков, в то время как девочки являются носителями мутации.
Клинически выделяют следующие типы врожденного ихтиоза: простой (вульгарный), ламеллярный, Х-сцепленный, эпидермолитический, ихтиоз плода. В зависимости от тяжести клинических проявлений ихтиоз может быть тяжелым, средней тяжести и поздним (проявляется не сразу после рождения). Врожденный ихтиоз может быть не только самостоятельным заболеванием, также он присутствует в структуре некоторых синдромов, таких как синдром Нетерсона, синдром Рефсума, синдром Руда, синдром Шегрена-Ларссона и некоторые другие. Также существуют ихтиозиформные заболевания, например, гиповитаминоз А, сенильный ихтиоз и др. В этих случаях клиника схожа, но причины другие.
Симптомы врожденного ихтиоза
Симптоматика напрямую зависит от формы заболевания. В клинике простого ихтиоза всегда имеет место выраженная сухость кожи и шелушение. Зоны поражения располагаются на разгибательных поверхностях суставов, особенно ног. Лицо остается нетронутым, за редким исключением, когда в процесс вовлекается кожа лба и щек. Также характерен фолликулярный гиперкератоз – скопление кератина в фолликулах волос. Возникает почти на всей поверхности кожи, где растут волосы. Обнаруживается при пальпации в виде так называемого симптома «тёрки». Кожа на ладонях и подошвах утолщена, усилен кожный рисунок, выделяются бороздки между участками утолщенной кожи. У больных отмечается снижение потоотделения, что является причиной частой гипертермии.
Основные симптомы врожденного ихтиоза проявляются с 3-12 месяцев жизни ребенка. Шелушение кожи часто практически нивелируется к 20-25 годам. При этом остаются характерные для этой формы заболевания изменения ладоней и подошв. Часто врожденный ихтиоз данного типа сопровождается аллергическими заболеваниями в виде ринита, крапивницы, бронхиальной астмы. В большинстве случаев характерно поражение желудочно-кишечного тракта: гастрит, колит, дискинезия желчных путей, гепатоспленомегалия. На клеточном уровне изменения идентичны таковым в клетках кожи.
Х-сцепленный врожденный ихтиоз проявляется в первые месяцы жизни и только у мальчиков. Характерное поражение кожи – крупные, грязно-коричневого цвета чешуйки без шелушения. Локализация подобных участков может быть практически любой, кроме области ладоней и стоп. Такой цвет чешуек обусловлен высокой концентрацией меланина в нижних слоях эпидермиса. Из других признаков часто обнаруживается специфическое помутнение роговицы в форме цветка без влияния на остроту зрения. У пятой части пациентов диагностируется крипторхизм. В отличие от простого ихтиоза, поражения кожи при данном типе заболевания практически не уменьшаются с возрастом.
Ламеллярный ихтиоз проявляется с рождения. Кожа новорожденного покрыта тонкой, но плотной пленкой – это патогномоничный симптом врожденного ихтиоза данного типа. Постепенно пленка трансформируется в крупные толстые чешуйки от светлого до коричневого цвета. Вследствие закупорки потовых желез нарушено потоотделение, поэтому часто наблюдается гиперпирексия. На ладонях и подошвах – глубокие трещины и кератодермия. Бороздки между чешуйками болезненны и являются воротами для вторичной бактериальной инфекции, включая сепсис. Ламеллярный врожденный ихтиоз сопровождается дефектами развития: часто отмечается выворот век (эктропион) и губ (экслабион), деформация или отсутствие ушных раковин, деформация хрящей носа, сращение фаланг пальцев либо отсутствие концевых фаланг и др.
Эпидермолитический врожденный ихтиоз проявляется обширной влажной эритродермией с формированием буллезных пузырей. На месте вскрытия пузырей остаются эрозии, которые бесследно проходят. Со временем присоединяется грубое ороговение, часто образуются бородавки. Ороговевшие чешуйки темные, с неприятным запахом (следствие вторичной инфекции). Слизистые оболочки при данном типе врожденного ихтиоза не поражаются, потоотделение также не нарушено. Тем не менее, эта форма заболевания очень опасна и может сопровождаться смертельным исходом.
Врожденный ихтиоз плода – самая редкая форма заболевания, развивается внутриутробно на 16-20 неделе беременности. Дети рождаются недоношенными, кожа их напоминает панцирь, который вскоре трескается с образованием крупных пластинчатых чешуек, чаще темных. Характерно почти полное отсутствие волос на голове, кератодермия ладоней и подошв. Из-за сильного ороговения кожи лица рот постоянно открыт, выражены эктропион и экслабион, ушные раковины деформированы. При врожденном ихтиозе плода часто диагностируется нейросенсорная тугоухость. Сниженный иммунитет способствует развитию бактериальных инфекций уже в первые дни жизни; часто встречаются отиты, пневмония, подкожные абсцессы. Высока смертность в первые дни и недели жизни.
Диагностика врожденного ихтиоза
Во время беременности с целью диагностики можно использовать амниоцентез с последующим анализом амниотической жидкости, а также биопсию ворсин хориона. Однако инвазивные методы повышают риск самопроизвольного прерывания беременности, поэтому на практике используются крайне редко. Показанием для пренатальной биопсии является отягощенный анамнез по врожденному ихтиозу. УЗИ в III триместре позволяет диагностировать ихтиоз плода. Заметно фиксированное положение рук и открытый рот, можно увидеть гипоплазию носовых хрящей и неспецифические признаки в виде многоводия и повышенной эхогенности амниотической жидкости. Остальные формы врожденного ихтиоза можно лишь заподозрить.
После рождения ребенка диагноз ставится педиатром, в первую очередь, на основании клинических симптомов, характерных для врожденного ихтиоза. Это специфическое шелушение кожи, локализация пораженных участков, симптом «тёрки» при простом ихтиозе, выраженная эритродермия при эпидермолитическом ихтиозе и др. Изменения в анализах неспецифичны, но могут выявить аллергические процессы (часто сопутствуют ихтиозу), высокий уровень холестерола и одновременно сниженный уровень эстриола в крови (при Х-сцепленном ихтиозе). Имеет значение анамнез родителей: выявленные прежде случаи врожденного ихтиоза, в том числе его синдромные формы.
Часто клиническая картина заболевания неспецифична, поэтому обязательно проведение дифференциальной диагностики. Необходимо исключать приобретенные формы ихтиоза, дерматозы (псориаз, экзема, контактный дерматит, врожденный сифилис и др.), атопический дерматит. Так, для дерматитов характерно наличие воспалительного процесса, зуда, экземы и др. Однако часто врожденный ихтиоз также сопровождается дерматитом. Дерматозы имеют свои патогномоничные симптомы, отсутствующие при ихтиозе, например, зубы Гетчинсона при врожденном сифилисе, специфические папулы с излюбленной локализацией при псориазе и т. д. Приобретенные формы ихтиоза развиваются вследствие аутоиммунных, инфекционных заболеваний, опухолей и др., в этом случае нужно искать причину, способную вызвать патологию уже после рождения.
Лечение врожденного ихтиоза
Лечение заболевания проводится в стационаре, в случае тяжелых форм врожденного ихтиоза – в отделении реанимации. В помещении должна поддерживаться высокая влажность и пониженная температура воздуха. Обычно показана гипоаллергенная диета, в тяжелых случаях – питание через зонд. Рекомендуется принимать ванны от 2 раз в день. Это позволяет увлажнить кожу, уменьшить шелушение и провести профилактику вторичных инфекций. В случае эпидермолитического врожденного ихтиоза во время купания часто используются антисептики. После купания, как правило, проводят механическое отшелушивание с последующим нанесением увлажняющего крема.
Применяется системная терапия врожденного ихтиоза препаратами витамина А и ретиноидами, которые облегчают отшелушивание ороговевших клеток и снижают скорость пролиферации клеток, иными словами, тормозят их усиленный рост. Кроме того, ретиноиды оказывают противовоспалительное и иммуномодулирующее действие. В педиатрической практике в настоящее время используется тигазон, неотигазон. Очевидна высокая клиническая эффективность данных препаратов, однако эффект от лечения временный, а терапия проводится курсами ввиду множества побочных эффектов: сухость и кровоточивость слизистых, гиперостоз, нарушений функций печени, фотосенсибилизация кожи и высокая чувствительность к свету и др.
К современным препаратам относятся блокаторы метаболизма ретиноевой кислоты, например, лиарозол. При лечении отмечается тот же клинический эффект, но безопасность намного выше. Основу наружной терапии врожденного ихтиоза составляют кератолитики: растворы хлорида натрия и мочевины, декспантенол, салициловая кислота, топические ретиноиды. Средства наносятся на пораженные участки кожи и оказывают местное действие, способствуя отшелушиванию, смягчению кожи, уменьшению воспаления и др. При назначении кератолитиков необходимо учитывать возраст ребенка, поскольку некоторые из них (мочевина, салициловая кислота) токсичны для детей первого года жизни.
В лечении тяжелых форм врожденного ихтиоза применяются системные кортикостероиды, иммуноглобулины, а также антибиотики в случае необходимости. Обязательна консультация детского офтальмолога при диагностике эктропиона, детского оториноларинголога – при деформации и отсутствии ушной раковины, а также для диагностики и лечения нарушений слуха, в частности нейросенсорной тугоухости. При синдромальных формах врожденному ихтиозу часто сопутствуют неврологические нарушения, в этих случаях обязательна консультация детского невролога. Также к лечению подключается генетик для планирования последующих беременностей и расчета вероятности заболевания у будущих поколений.
Прогноз и профилактика врожденного ихтиоза
Прогноз зависит от формы заболевания. Клинические проявления простого ихтиоза минимизируются после 20-25 лет, однако качество жизни все равно снижается из-за наличия системных патологий желудочно-кишечного тракта. Тяжелые формы врожденного ихтиоза часто являются причиной смерти и детской инвалидности.
Генетическое консультирование – единственный способ профилактики врожденного ихтиоза. Необходимо планировать беременность в случае отягощенного анамнеза по данному заболеванию, то есть, если один и тем более оба родителя больны, либо кто-то из них является носителем мутации. В этом случае рекомендуется отказ от беременности, но в любом случае окончательно решение принимает семья. Как вариант, парам предлагается ЭКО и усыновление.
Источник
