Что такое струпы на коже ног

Дата публикации: 18.03.2019
Дата обновления: 12.11.2020
Экзема на ногах может проявляться по-разному, все зависит от ее вида и причины развития. Это заболевания развивается на фоне наследственной предрасположенности и воздействия комплекса внешних и внутренних факторов. Точно установить все причины заболевания всегда проблематично, но все же это нужно делать, так как устранение причин лежит в основе успешного лечения. Отлично умеют лечить экзему в московской клинике Парамита.
Почему на нижних конечностях развивается экзема
Сейчас уже точно известно, что большую роль в развитии этой болезни играет наследственность, то есть, особенности реагирования организма на те или иные внешние и внутренние факторы. Это определенные отклонения в обмене веществ, работе нервной и эндокринной систем. Все это приводит к тому, что иммунная система дает неадекватно высокую (аллергическую) реакцию на те или иные внешние и внутренние воздействия.
К внешним факторам, провоцирующим развитие экземы на ногах, относятся:
- любые длительно протекающие кожные заболевания; особенно часто причиной является грибок пальцев и стоп ног;
- повышенная потливость стоп и ношение тесной обуви;
- частые поверхностные травмы ног (ссадины, трещины, раны), особенно, коленей (например, у футболистов);
- длительное раздражение кожи ног при контакте с различными веществами (известь, краски у строителей и т.д.);
- постоянное переохлаждение или перегревание ног;
- злоупотребление алкоголем, частое курение – способствует стойкому сужению периферических сосудов и нарушению обменных процессов в коже;
- укусы насекомых.
К внутренним факторам относятся:
- нарушение периферического кровообращения; у женщин это чаще связано с варикозным расширением вен, у мужчин – в облитерирующим эндартериитом;
- хронические заболевания органов пищеварения – гастриты, энтероколиты, панкреатиты, холециститы;
- хронические очаги инфекции в организме – тонзиллиты, синуситы, кариозные зубы и т.д.;
- аллергические заболевания;
- эндокринные заболевания и нарушения гормонального фона.
Стадии протекания и первые симптомы экземы на ногах
Типичные проявления острой экземы на ногах или обострения ее хронического течения – это ряд последовательных стадий мокнущей экземы:
- Покраснение кожи в виде небольшого пятна, превращающееся в папулу (возвышение над кожей).
- На поверхности папул образуются пузырьки (везикулы) с прозрачным содержимым.
- Пузырьки лопаются, пораженная поверхность мокнет, так как на месте пузырьков образуются серозные колодцы, через которые на поверхность вытекает воспалительная жидкость.
- Жидкость засыхает, образуя корочки; одновременно появляются новые пузырьки, которые тут же лопаются, мокнут и создают пеструю картину пораженной кожи.
- Постепенно воспаление проходит, корочки отпадают, на их месте образуются обесцвеченные или темные пятна. Со временем они также проходят.
Красные пятна на коже после стресса
Диагностика кожных заболевания
При очередном обострении все стадии повторяются, но чем дольше протекает заболевание, тем менее выраженный характер носят его симптомы. В зависимости от причины развития выделяют три основных вида экземы: истинную, микробную и профессиональную.
Истинная экзема на ногах
Истинная экзема может проявляться в виде описанных выше типичных поэтапных мокнущих высыпаний. Самой частой локализацией высыпаний является кожа в области коленей и голеней. Обострения заболевания связаны со стрессами, переохлаждениями и нарушениями диеты. Часто к такому процессу присоединяется инфекция, что приводит к появлению гноя, желтых корочек, усилению мокнутия, и длительному обострению.
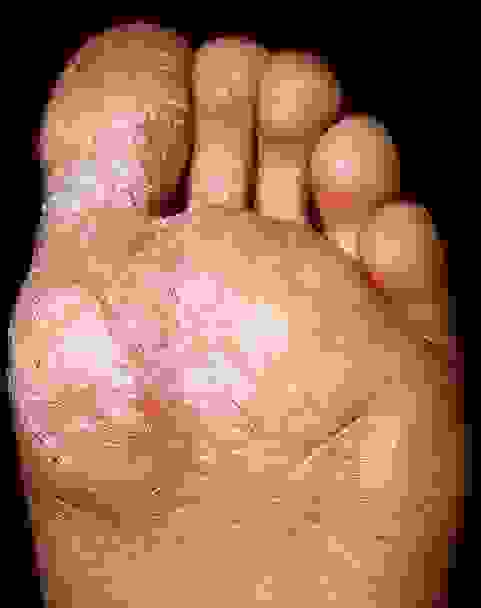
Дисгидротическая и мозолевидная форма
Эта форма заболевания развивается в области подошв стоп. Кожа здесь грубая, поэтому болезнь в этой области проявляется несколько по-другому и носит название дисгидротической. Внешне на подошвах можно увидеть плоские пузыри с прозрачным содержимым диаметром около 5 мм. Покраснение кожи незначительное. Пузыри могут претерпевать следующие изменения:
- сливаться между собой, образуя большие «озера»;
- разрываться с образованием эрозий и язв;
- присыхать с образованием плотных корочек.
Постепенно увеличиваясь, очаг поражения может распространяться на тыл стопы, где течение приобретает типичный поэтапный характер. Хроническое течение дисгидротической формы является причиной повышенного ороговения кожи с образованием на ней грубых кожных наростов – сухая экзема.
Микробная экзема на ногах
Причиной микробной экземы являются различные повреждения кожи и кожные инфекции. Характерна вторичная экзематизация бактериальных и грибковых поражений кожи. Из бактериальных поражений таким превращениям чаще всего подвергаются стрептококковые инфекции, развивающиеся на коже в области ран, ссадин и трофических язв.

В области стоп причиной экзематизации чаще бывают грибковые инфекции, поэтому некоторые специалисты выделяют отдельно грибковую экзему. Протекает она длительно, иногда после устранения грибковой инфекции переходит в истинный вид. Выделяют несколько форм микробной экземы на ногах.
Паратравматическая
Симптомы экземы появляются вокруг инфицированных ран, ссадин, ожогов. Аллергические кожные реакции усиливают все проявления инфекции, что является причиной длительного заживления раны. Затем на месте раны образуется экзематозный очаг с постоянным рецидивированием.

Варикозная экзема на ногах
При варикозе нарушается питание кожных покровов, это является причиной образования трофических язв и их инфицирования. При наследственной предрасположенности к аллергизации на этом фоне развиваются экзематозные высыпания, болезнь имеет тенденцию к длительному рецидивирующему течению.
Основные принципы лечения
Лечение должно быть длительным и комплексным. Так как причины и лечение экземы на ногах взаимосвязаны, в первую очередь стараются выявить и исключить все факторы, способствующие развитию заболевания. Комплексная терапия включает в себя:
- соблюдение диеты, здоровый образ жизни;
- медикаментозную терапию, устраняющую симптомы заболевания;
- немедикаментозные методики лечения, оказывающие общее оздоравливающее воздействие на организм.
Медикаментозная терапия
Когда экзема на ногах обостряется, дерматологи часто начинают лечение с назначения лекарств, устраняющих неприятные симптомы. Но специалисты прекрасно понимают, что это не выход из положения: многие лекарства, подавляющие воспаление и аллергию, снимающие зуд, имеют значительные побочные эффекты. Так, самые эффективные препараты этого ряда – мази и кремы с глюкокортикостероидными гормонами (ГКС) вызывают:
- быстрое привыкание с угасанием лечебного эффекта;
- снижение местного иммунитета и активизацию инфекции;
- склонность к хронизации острого процесса.
Поэтому все средства для наружного (мази, кремы, спреи) и внутреннего (таблетки) применения назначают, как правило, короткими курсами, делая акцент на немедикаментозных методах лечения.
Лечение экземы на ногах без кремов, мазей и таблеток
Немедикаментозным методам лечения экземы на ногах сегодня отдается предпочтение во всем мире, так как эти методики направлены на активизацию собственных защитных сил организма и подавление процессов, лежащих в основе аллергических реакций. К современным западным и традиционным восточным методам лечения относятся:
- Физиотерапевтические процедуры:
- инфракрасное прогревание – восстанавливает нормальное кровообращение в коже, устраняет воспаление;
- электросон – восстанавливает нормальное соотношение между сном и бодрствованием, устраняет последствия стрессов.
- Рефлексотерапия:
- иглоукалывание – воздействие иглами на особые точки на теле (акупунктурные точки – АТ), рефлекторно связанные с отдельными органами и тканями;
- моксотерапия – прижигание АТ полынными сигаретами; активизация обменных процессов происходит за счет глубокого прогревания точек;
- точечный массаж – китайский массаж АТ, при помощи которого можно, как активизировать, так и подавить какой-то процесс в организме.
- Фитотерапия – новейшие разработки в области лечения травами позволяют значительно улучшить лечебный процесс, не подвергая организм риску дополнительной аллергизации химическими лекарствами.
- PRP-терапия – активизация защитных сил организма путем введения пациенту собственной сыворотки крови, обогащенной тромбоцитами – клетками крови, ответственными за регенерацию тканей.
- Аутогемотерапия – «встряска» организма при помощи внутримышечного введения взятой из вены крови.
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья Грачев
Главный врач клиники
Мы всегда рады помочь, ждем ваших звонков
+7 (495) 198-06-06
Диета и здоровый образ жизни
Из пищевого рациона больных людей должны быть исключены продукты, вызывающие аллергические реакции. Это молоко, яйца, мясо птицы, цитрусовые, острые, жареные, консервированные продукты. Ограничить также нужно сладости и сдобу.
Большое значение имеет подвижный образ жизни, посильные занятия спортом. Есть подтвержденные данные, что это улучшает обменные процессы и оздоравливает иммунитет, подавляя чрезмерно сильные реакции на различные воздействия.
Что делать при обострении?
При появлении первых признаков рецидива болезни лучше сразу же обращаться к врачу. Самостоятельно лечить это заболевание проблематично: можно сильно навредить, вызвав затяжной аллергический воспалительный процесс. Особенно опасно использовать самостоятельно при обострении народные средства, так как их подбор должен точно соответствовать симптоматике болезни, а это может сделать только врач.
Профилактика экземы ног
Для профилактики у лиц с отягощенной наследственностью (болеют близкие родственники) стоит соблюдать ряд правил. Этих же правил следует придерживаться для предупреждения рецидивов уже имеющегося заболевания:
- отказаться от курения, злоупотребления спиртным;
- избегать стрессов и тяжелых нагрузок;
- высыпаться, больше двигаться;
- следить за питанием – употреблять в основном гипоаллергенные продукты;
- вовремя лечить хронические заболевания и очаги инфекции;
- носить обувь, не сдавливающую ноги;
- ежедневно мыть стопы в теплой воде с мылом, вытирать насухо и наносить на кожу гипоаллергенный крем;
- избавляться от соприкосновения с аллергенами и переохлаждения.
Источник
ДерматологCтаж – 15 летКандидат наук
Центр ЭКО «Аве-Медико»
Кожно-венерологический диспансер на Рукавишникова
Медицинский центр «Я здоров!»
Дата публикации 7 декабря 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Микоз стоп (дерматофития, Tinea pedis) – заболевание кожи стоп, которое вызвано патогенными или условно-патогенными грибами. Изменения кожи на стопах характеризуются шелушением, которое сопровождается зудом. При тяжёлых поражениях на фоне красной и отёчной кожи появляются эрозии, глубокие трещины на подошвах и в межпальцевых промежутках, которые сопровождаются болью и затрудняют ходьбу.
Шифр по Международной классификации болезней 10-го пересмотра (МКБ-10) – В35.3.
Появление современных противогрибковых препаратов позволило улучшить эпидемиологическую ситуацию, но микоз стоп по-прежнему остаётся одной из самых значимых проблем в дерматовенерологии. Применение некоторых препаратов ограничено у пожилых людей и пациентов с хроническими заболеваниями [19].
Распространённость микоза стоп. По данным Всемирной организации здравоохранения (ВОЗ), около 1/3 населения планеты болеет грибковыми заболеваниями, из них самые частые – микозы стоп, заболеваемость растёт ежегодно [14].
По данным российских дерматологов [7], микозами стоп болеют 10-20 % взрослого населения, у мужчин болезнь встречается в 2 раза чаще, чем у женщин, у пожилых людей чаще, чем у молодых. В возрасте старше 70 лет микоз стоп регистрируется у каждого второго пациента, что связано с увеличением сопутствующих метаболических и сосудистых изменений (сахарный диабет, варикозная болезнь и др.). Всё чаще микозы стоп выявляют у детей.
В настоящее время этим заболеванием поражены миллионы людей. В группе риска находятся работники ряда профессий: шахтёры, спортсмены и военнослужащие [12].
Причины микоза стоп. Наиболее частые причины микоза стоп – это грибы дерматомицеты: Trichophyton rubrum (90 %), Trichophyton mentagrophytes, реже Epidermophyton [20]. Иногда микоз стоп может быть вызван грибами рода Candida [3].
Факторы риска микоза стоп:
- Экзогенные (внешние): микротравмы кожи стоп (мозоли, натоптыши), трещины, повышенная потливость, ношение тесной обуви, обувь из искусственных материалов, несоблюдение правил личной гигиены, нерегулярное мытьё ног и плохое высушивание полотенцем.
- Эндогенные (внутренние): варикозная болезнь и вегетососудистая дистония, которые приводят к недостаточному кровоснабжению кожи стоп; гиповитаминоз; приём глюкокортикостероидов, цитостатических, антибактериальных и эстроген-гестагенных препаратов, которые снижают общий иммунитет организма [16].
Заражение при микозе стоп может происходить непосредственно от больного человека, а также возможна передача контактно-бытовым путём (в бассейне, бане, в спортивном зале, через обувь, полотенца, коврики и т. д.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы микоза стоп
Основные симптомы микоза стоп:
- зуд;
- мелкие трещины;
- эритема;
- шелушение;
- пузырьки;
- ороговение кожи;
- неприятный и резкий запах;
- жжение, болезненные ощущения [13].
Первые признаки микоза стоп проявляются в виде зуда и жжения в межпальцевых складках стоп, кожа начинает шелушиться, трескаться, краснеть, появляются признаки отёка и воспаления. Могут развиваться осложнения в виде опрелости и экземы кожи.
Разновидности микоза стоп:
- стёртый – проявляется умеренным зудом и гиперемией (покраснением) кожи;
- острый – сопровождается сильным зудом и повреждениями кожи в виде трещин;
- микоз ногтей (онихомикоз) – проявляется поражением ногтевых пластин, которые становятся толстыми и меняют цвет;
- опреловидный – образуются мокнущие участки;
- сквамозный – появляются пластинчатые чешуйки;
- гиперкератотический – сопровождается высыпаниями в виде папул и бляшек на сводах стопы;
- дисгидротический – протекает с развитием отёчностей, мокнущих участков и пузырьков [9].
Патогенез микоза стоп
Кожа – самый большой орган в организме человека, составляющий 15 % от общей массы тела. Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, а также участвует в терморегуляции. Кожа состоит из трёх слоёв: эпидермиса, дермы и подкожной жировой клетчатки.
Эпидермис (наружный слой кожи) – главный барьер на пути проникновения грибов в кожу. Он представляет собой многослойный плоский ороговевающий эпителий, который, в свою очередь, состоит из пяти слоёв и осуществляет функцию барьера. Кератиноциты – это основные клетки эпидермиса. Они содержат белок кератин, который создаёт наружный слой кожи и придаёт ей упругость и прочность. Ороговевшие клетки эпидермиса постоянно отшелушиваются.
Дерматомицеты вырабатывают энзимы – кератиназы, которые разрушают кератин. За счёт этого грибы проникают в поверхностные слои кожи, где в дальнейшем продолжают существовать. Клеточная стенка дерматомицетов содержит мананы – вещества, которые могут подавлять местный клеточный иммунитет. Грибок T. rubrum за счёт действия мананов препятствует размножению кератиноцитов, в результате замедляется слущивание роговых чешуек с поверхности кожи и развивается хроническое течение инфекции [10].
Классификация и стадии развития микоза стоп
Классификация в зависимости от возбудителя:
- Кератомикозы (отрубевидный лишай).
- Дерматофитии (микроспория, трихофития поверхностная, микоз стоп, микоз гладкой кожи, микоз паховых складок, онихомикоз).
- Кандидоз (кандидоз кожи, ногтей).
- Глубокие микозы (бластомикозы, споротрихоз, хромомикоз) [11].
Классификация по МКБ-10
- B35.1 – Микоз ногтей.
- B35.2 – Микоз кистей.
- B35.3 – Микоз стоп.
- B37.2 – Кандидоз кожи и ногтей.
Классификация по локализации:
- Микоз кожи.
- Микоз складок.
- Микоз кистей.
- Микоз стоп (сквамозная, гиперкератотическая, интертригинозная, дисгидротическая форма).
- Онихомикоз (дистальный, поверхностный, проксимальный).
Классификация по клинике:
- Стёртая форма проявляется шелушением в III-IV межпальцевых складках стоп. Незначительное шелушение также может быть на подошве и на боковых поверхностях стоп.
- Интертригинозная форма проявляется гиперемией в межпальцевых складках стоп, возможно также появление пузырьков, которые вызывают образование эрозий и трещин. Субъективно отмечаются зуд и жжение.
- При дисгидротической форме на коже сводов и боковых поверхностях стоп появляются сгруппированные пузырьки. Чаще они возникают на здоровой коже, затем увеличиваются в размерах, сливаются и образуют более крупные многокамерные пузыри. Когда пузыри вскрываются, образуются эрозии.
- Сквамозно-гиперкератотическая форма характеризуется локальным или распространённым утолщением рогового слоя боковых и подошвенных поверхностей стоп. Поражённые участки кожи покрыты мелкими отрубевидными чешуйками. В кожных складках шелушение особенно заметно. Трещины вызывают боль при ходьбе [4][12].
Классификация по клинике очень удобна с практической точки зрения для определения дальнейшей тактики лечения и наблюдения за пациентом.
На основании клинической картины заболевания можно судить о возбудителе болезни. Например, дисгидротическая форма чаще возникает при микозе стоп, вызванном Trichophyton mentagrophytes var. interdigitale, сквамозно-гиперкератотическая форма чаще ассоциируется с T. rubrum, хроническое течение и распространённый процесс характерны для условно-патогенных грибов Candida spp. и Aspergillus [16].
Осложнения микоза стоп
- Аллергия на грибок. Под действием грибов формируется поливалентная сенсибилизация, т. е. организм становится более чувствительным к продуктам жизнедеятельности грибка, которые чужеродны для нас и являются сильными аллергенами. Организм реагирует острее, что проявляется различными кожными высыпаниями и реакциями, хроническими заболеваниями аллергической природы, например экземой кожи. Возможно развитие или ухудшение течения таких патологий, как бронхиальная астма, аллергические дерматиты, себорейный дерматит и псориаз. Кроме этого, у человека чаще могут развиваться профессиональные аллергические осложнения и лекарственная непереносимость [1][15].
- Пиодермии – гнойничковые заболевания кожи (целлюлит, лимфангит, флегмона и остеомиелит костей стопы), которые могут приводить к глубоким, долго незаживающим ранам кожи. Пиодермии возникают из-за того, что бактерии легко проникают через эрозии и трещины на коже (“ворота инфекции”). При этом повышается температура, появляется слабость, недомогание, что требует немедленной хирургической коррекции [5].
- Рост вирусных осложнений в виде бородавок из-за наличия гиперкератоза и трещин. Причина в нарушении защитной функции кожи, в результате чего она становится более восприимчивой к любой инфекции, в том числе и вирусной.
- Общее снижение иммунитета и нарушение микроциркуляции в нижних конечностях у пациентов с сопутствующими соматическими заболеваниями, такими как сахарный диабет и варикозная болезнь.
- Распространение болезни на ногти и кожу кистей. При грибке ногтей происходит их деформация, возможно появление вросшего ногтя, панариция (гнойного воспаления тканей пальцев), паронихия (воспаления околоногтевого валика) и полной отслойки ногтевых пластин.
- Ухудшение качества жизни. Острые формы микоза стоп отличаются болезненностью, затрудняют ношение обуви, а при развитии лимфаденита сопровождаются плохим общим самочувствием и лихорадкой [17].
Диагностика микоза стоп
Диагностика микоза стоп основывается на жалобах пациента, данных анамнеза, клинической картины и результатах лабораторных исследований. Микозы стоп относятся к тем заболеваниям, которые в обязательном порядке требуют лабораторного исследования для подтверждения клинического диагноза [20].
Основным методом подтверждения диагноза “микоз стоп” служит микроскопическое исследование и посев. Материалом служат кожные чешуйки, которые соскабливают с очага поражения на коже скальпелем или стеклом, реже используется скотч-проба [21].
Лабораторная диагностика микозов включает микроскопическое и культуральное исследование материала на грибы. Микроскопическое исследование – это экспресс-метод диагностики возбудителя, позволяющий выявить структуру грибов в течение нескольких часов. При микроскопическом исследовании возможно обнаружить элементы гриба в виде нитей мицелия и спор. Минус метода в том, что возможно получение как ложноположительных, так и ложноотрицательных результатов, что зависит от множества факторов: техники взятия материала, особенностей хранения и транспортировки и др. [22]
Культуральный метод является самым точным методом диагностики, позволяющим идентифицировать вид гриба для назначения патогенетической терапии [2]. Для подготовки к анализу пациенту за 1 месяц не рекомендуется использовать самостоятельно какие-либо противогрибковые средства.
При назначении системной противогрибковой терапии рекомендуется провести биохимическое исследование крови для определения уровня билирубина, АСТ и АЛТ в связи с необходимостью контроля функции печени и желчевыводящих путей, а также для профилактики возможных осложнений.
Дифференциальная диагностика микоза стоп:
- Сквамозную форму дифференцируют с псориазом, экземой, кератодермией.
- Межпальцевую форму дифференцируют с импетиго, опрелостью и кандидозом.
- Дисгидротическую форму дифференцируют с ладонно-подошвенным пустулёзом [9].
Лечение микоза стоп
Лечение должно проводиться под контролем врача-дерматолога.
Первоочередной задачей в борьбе с микозом стоп является его своевременное выявление, распознавание и лечение до развития грибка ногтей, который требует более длительной и комплексной терапии (системной антимикотической терапии). При этом важно иметь эффективные лекарственные препараты, соответствующие современным клиническим особенностям микозов стоп [2].
Перед тем, как приступить к терапии заболевания, дерматолог выбирает между возможными вариантами лечения. В большинстве случаев назначаются препараты для местного использования. В основу лечения входит использование антимикотических средств, имеющих разноплановое воздействие. Также используются средства, стимулирующие циркуляцию крови, и медикаменты, позволяющие устранить основные симптомы [5]:
- Противогрибковые средства для наружной терапии: циклопирокс крем, изоконазол крем, клотримазол крем, оксиконазол крем, кетоконазол крем, тербинафин крем, миконазол крем, нафтифин крем, сертаконазол крем наносят наружно 1-2 раза в сутки в течение 4 недель [18].
- При значительном гиперкератозе стоп предварительно проводят отшелушивающую терапию: бифоназол, 1 раз в сутки в течение 3-4 дней, который действует как кератолитик, т. е. убирает огрубевший слой, тем самым подготавливает кожу и улучшает проникновение противогрибковых средств в дерму.
- При наличии пузырьков применяют фукорцин, раствор наносится наружно 1-2 раза в сутки в течение 2-3 дней. Затем назначают комбинированные препараты: крем клотримазол + бетаметазон, бетаметазона дипропионат + гентамицина сульфат + клотримазол, миконазол + мазипредон, изоконазол динитрат + дифлукортолон валериат 2 раза в сутки наружно в течение 7-10 дней [6][24].
- При сильном зуде назначаются антигистаминные препараты: клемастин 0,001 г 2 раза в сутки перорально в течение 10-15 дней.
- Дезинфекция обуви 1 раз в месяц до полного излечения, можно использовать спрей, активным компонентом которого является ундециленамидопропилтримониум метосульфат.
- При поражении ногтевых пластин обязательно назначается системная антимикотическая терапия одним из следующих препаратов: тербинафин, кетоконазол, итраконазол, флуконазол перорально продолжительностью от 3 до 4 месяцев. Данная терапия требует наблюдения у врача-дерматолога, так как самолечение может привести к осложнениям со стороны внутренних органов, прежде всего печени, желчевыводящих путей, желудка, а также к неэффективности проводимой терапии и формированию устойчивости к лечению.
Лечить микоз стоп обязательно, потому что если грибок поселился в коже, то без лечения он никуда не денется, а значит, продукты жизнедеятельности грибка все время будут поступать в окружающие ткани и кровь, вызывая сенсибилизацию организма и развитие хронических заболеваний аллергической природы [2].
Наличие грибка говорит о снижении иммунитета, а повреждённая микозом кожа практически не выполняет защитную функцию. Таким образом, создаются все условия для присоединения сопутствующей бактериальной инфекции.
Больной микозом стоп является активным источником заражения окружающих людей и особенно членов семьи, поэтому лечение в данном случае – это эффективное средство профилактики грибковой инфекции среди здоровых родственников и просто окружающих людей [9].
Благоприятной средой для развития грибковой инфекции на коже стоп является влажная среда, поэтому нужно стараться, чтобы кожа ног всегда оставалась сухой. Для этого каждый вечер необходимо мыть стопы с мылом и вытирать кожу одноразовым бумажным полотенцем, обращая особое внимание на пространство между пальцами.
Прогноз. Профилактика
Прогноз при кожных микозах во многом зависит от того, на какой стадии заболевания было начато лечения. Поэтому, заметив изменения на коже, нужно не откладывать визит к врачу. При своевременном и правильном лечении микоза стоп прогноз благоприятный: происходит полное излечение от грибковой инфекции, пациент выздоравливает.
При отсутствии лечения грибок может привести к осложнениям, которые не только деформируют форму ногтей, но и влияют на состояние организма в целом.
Профилактика грибковой инфекции:
1. Общественная профилактика подразумевает обработку мест общественного пользования: бань, саун, бассейнов, душевых. Дезинфекции должны подвергаться полы, инвентарь, а также предметы обихода. Персонал и лица, часто посещающие общественные бани, сауны и т. д. должны проходить регулярные профилактические осмотры.
2. Первичная личная профилактика:
- соблюдать правила личной гигиены при посещении мест общественного пользования;
- не допускать повреждений и постоянной влажности кожи и ногтей стоп;
- носить свободную, удобную обувь;
- избегать контакта с заражёнными людьми.
3. Вторичная личная профилактика:
- соблюдать гигиенический режим кожи стоп;
- проводить дезинфекцию обуви, душевых кабин и ванных комнат;
- повышать иммунитет [8].
Источник
