Дефект кожи головы у новорожденного
Врожденная аплазия кожи – группа состояний неясной этиологии, которые характеризуются очаговым нарушением формирования кожных покровов с развитием рубцов. Симптомы этого состояния выявляются сразу после рождения ребенка, у которого наблюдается одна или несколько эрозий или изъязвлений на коже головы или, очень редко, на других участках тела. Диагностика врожденной аплазии кожи осуществляется на основании данных осмотра дерматологом, гистологического изучения тканей в очаге поражения. Лечение только симптоматическое с целью недопущения развития вторичной инфекции, но возможна хирургическая коррекция рубцов для уменьшения косметического дефекта.
Общие сведения
Врожденная аплазия кожи – это очаговый дефект развития кожи, при котором нарушается формирование эпидермиса, дермы, придатков, а в особо тяжелых случаях и подкожной клетчатки. Это состояние известно человечеству уже более 250 лет, однако выявить причины его развития до сих пор не удалось, в дерматологии имеются лишь теории на этот счет. Встречаемость врожденной аплазии кожи точно неизвестна, большинство исследователей оценивают ее на уровне 1:10000. Иногда такое состояние сочетается с некоторыми генетическими заболеваниями, другими пороками внутриутробного развития. Врожденная аплазия кожи в большинстве случаев не приводит к тяжелым последствиям, однако косметический дефект в виде рубца на месте патологического очага остается у человека на всю жизнь.

Врожденная аплазия кожи
Причины врожденной аплазии кожи
На сегодняшний день нет единой и общепризнанной теории, которая бы объясняла развитие этого врожденного дефекта развития кожи. Предполагается, что причиной врожденной аплазии кожи является целая группа различных патологических факторов, которые ведут к нарушению процесса закрытия нервной трубки или же тормозят развитие эмбриональных зачатков дермы и эпидермиса. Иногда удается выявить семейные формы этого состояния, при этом механизм его наследования, предположительно, аутосомно-доминантный. Но намного чаще встречаются спорадические формы врожденной аплазии кожи, причем иногда в сочетании с другими пороками развития, обусловленные генетическими заболеваниями или воздействием тератогенных факторов. Это дает повод рассматривать данное состояние как следствие влияния на формирующийся плод различных повреждающих факторов.
Симптомы врожденной аплазии кожи
Аплазия кожи выявляется сразу после рождения ребенка. Чаще всего на теменной области обнаруживается очаг округлой формы диаметром 1-3 сантиметра. Примерно в трети случаев возникает два очага, еще реже встречаются три и более участка аплазии кожи. Патологический участок представляет собой эрозию или язву, покрытую корочкой и грануляциями, волосяной покров на нем отсутствует. Однако вокруг язвы вырастают более длинные и темные волоски, что получило название симптома «волосяного воротничка». Цвет образования варьируется от розового до ярко-красного.
Со временем, при отсутствии осложнений (вторичной инфекции, например), участок врожденной аплазии кожи начинает разрешаться с образованием рубца белого цвета. На нем в дальнейшем также не вырастают волосы, и он остается у человека на всю жизнь. Помимо кожных симптомов, у ребенка с очагом врожденной аплазии кожи могут регистрироваться нарушения формирования более глубоко расположенных тканей и другие пороки развития – заячья губа, волчья пасть, атрофия глаз. У детей старшего возраста и взрослых на месте рубца иногда могут развиваться злокачественные новообразования.
Диагностика врожденной аплазии кожи
Распознавание этого заболевания обычно не представляет труда для врача-дерматолога – его симптоматика достаточно специфична, и спутать его с другими врожденными кожными состояниями довольно сложно. Однако в некоторых случаях похожую на врожденную аплазию кожи картину могут иметь и иные патологические процессы и состояния. Поэтому необходимо производить дифференциальную диагностику этой патологии с такими заболеваниями, как очаговая склеродермия, дискоидная красная волчанка, а также с последствиями перинатальной травмы (от щипцов и других акушерских инструментов). Очень похожи на аплазию семейные формы гипоплазии кожи лица, однако при этом атрофические очаги наблюдаются в области висков.
Наиболее точные диагностические данные может дать гистологическое изучение тканей патологического очага. При врожденной аплазии кожи наблюдается резкое уменьшение толщины (вплоть до 1-го слоя клеток) эпидермиса, дермы, иногда подкожной клетчатки. Признаков воспаления и лейкоцитарной инфильтрации (при отсутствии вторичной инфекции) не наблюдается, также не выявляют придатков кожи.
Лечение и прогноз врожденной аплазии кожи
Лечение врожденной аплазии кожи условно разделяется на два этапа. Первый производится непосредственно после рождения ребенка – в этот период показаны только профилактические и уходовые мероприятия (обработка эрозий антибактериальными мазями, увлажняющими средствами), наложение повязки для уменьшения риска травмирования. Через несколько недель на месте патологического очага сформируется рубец, который хоть и остается на всю жизнь, но может быть прикрыт окружающими волосами. Второй этап сводится к хирургическому устранению дефекта (чаще всего, по косметическим причинам), и проводить его можно в позднем детском или взрослом возрасте. При коррекции значительных по площади участков врожденной аплазии кожи может применяться пересадка кожи. Прогноз заболевания в целом благоприятный, некоторые исследователи указывают на необходимость ежегодного осмотра рубца у дерматолога из-за риска развития онкологических процессов.
Источник
Содержание:
Череп новорожденного ребенка отличается от взрослого человека. Кости скелета головы малыша имеют мягкие промежутки (швы) и перепончатые неокостеневшие зоны (роднички). Благодаря этим мягким участкам головка младенца может пройти через узкие места родовых путей. В результате родовой деятельности происходит краниальная деформация, которая отмечается у большинства новорожденных.
После родов малыш делает первый вздох в процессе, которого расправляются не только легкие, но и краниальный отдел скелета. Затем при сосании клиновидный затылочный сустав действует как своеобразный рычаг, создавая давление способное выровнять асимметрию. Однако существуют врожденные и приобретенные деформации, требующие лечения.
Какая форма головы должна быть у малышей? Нормы и отклонения
В норме головка новорожденного имеет в окружности 34-36 см. Маленький или большой череп не всегда является симптомом патологии. Размер головы ребенка зависит от наследственности – у родителя может быть непропорциональная голова. В первый месяц после родов головка малыша увеличивается на 1,5-2 см.
За 3-4 месяца размер головы «догоняет» окружность грудной клетки, а затем начинает отставать. Первые 6 месяцев окружность черепа составляет в среднем 43 см. Наиболее интенсивный рост головки доношенного малыша отмечается до 3 месяцев, а у недоношенного – в период максимального набора веса. Выраженное опережение или отставание увеличения размера головки может сигнализировать об аномалии.

На фото вытянутая форма головы у младенца
Для диагностики патологии большое значение имеет и форма головы младенца. Вариантом нормы считается следующая форма черепа новорожденного ребенка:
- долихоцефалическая – овальная, яйцевидная и продолговатая;
- брахицефалическая – округлая.
Вытянутая форма может быть за счет увеличения размера расстояния:
- от подбородка до затылка;
- ото лба до затылка.
Форма головки во многом зависит от родовой деятельности и способа появления малыша на свет. При прохождении родовых путей головкой вперед у новорожденного отмечается долихоцефалическая форма, а при рождении через кесарево сечение – брахицефалическая. Но бывает и патологическая деформация головы у ребенка:
- плагиоцефалия – скошенный и несимметричный, лоб или затылок плоский;
- акроцефалия – вытянутая форма головы;
- скафоцефалия – «выгнутая» форма, при которой могут выступать участки лобной или затылочной области.
Асимметрия черепа у детей может привести к неврологическим патологиям и отставанию в умственном/физическом развитии малыша.
Почему возникает деформация черепа у младенцев?
Деформация головы ребенка при родах – физиологический процесс. У плода мозговая часть скелета состоит из подвижных костных пластин, соединенных фиброзной или хрящевой тканью. В процессе родовой деятельности голова «протискивается »через узкое кольцо костей таза. Давление, оказываемое на череп, деформирует его. Смещение костей позволяет пройти препятствие, не повреждая головной мозг. После появления на свет у ребенка «включается» механизм противоположный компрессии. Декомпрессия происходит за счет повышения внутричерепного давления в процессе дыхания и сосания.

Уплощенный затылок у малыша
Деформация самопроизвольно исчезает. Кроме физиологической может быть и патологическая внутриутробная аномалия формы черепа, которую вызывают:
- прохождение крупного плода по слишком узкому родовому пути;
- атония мышц, участвующих в родах;
- маленький (узкий) или плоский таз;
- стремительное изгнание плода;
- асинклитизм и синклитизм – неправильное вставление головки в тазовое кольцо;
- травма при родовспоможении;
- многоплодная беременность.
Деформировать форму может внутриутробная патология закладки и развития костей на стадии эмбриогенеза. Отклонение от нормы происходит под влиянием:
- инфекции;
- нарушения положения плода в матке;
- генетических заболеваний;
- дисплазии.
В процессе тяжелых родов очень редко повреждается мозг, он надежно защищен от компрессии, но малышу придется немного помочь, чтобы исправить дефект.
Приобретенная асимметрия может быть вызвана неправильным:
- положением ребенка в кроватке;
- положением малыша при прикладывании к груди, ношении на руках.
Родители должны обратить внимание на позу и поведение младенца во время сна и бодрствования.
Симптомы отклонений у грудничков
Деформация черепа у детей может самопроизвольно пройти без симптомов нарушений нервной деятельности. При сильной компрессии определенного участка мозга могут отмечаться следующие нарушения:
- Смещение костных пластин в области затылка проявляется:
- нарушением процесса сосания;
- частыми и обильными срыгиваниями;
- в дальнейшем – плохим зрением, сколиозом, кривошеей и дефектом речи.
- Асимметрия клиновидной кости приводит к:
- косоглазию;
- повышенному внутричерепному давлению;
- нарушению артикуляции.
- В височной области – сопровождается:
- нарушением координации движений;
- ухудшением слуха.
- Вдавленная форма лба приводит к:
- мышечной слабости;
- вялости;
- отставанию психомоторного развития.
Внимание родителей должны привлечь такие отклонения, как:
- синюшные или багровые пятна на черепе малыша;
- мягкие или твердые шишки;
- младенческая желтушка;
- асимметрия челюстей и частей лицевого скелета;
- постоянное слезотечение;
- асимметрия мимики;
- выбухание родничка в покое.
Если хоть один признак привлек внимание родителей, то необходимо немедленно посетить врача и пройти обследование – МРТ, УЗИ.
Как выровнять головку новорожденного?
Деформация костей черепа малыша на ранней стадии, пока не произошло окончательное закрытие родничков, поддается коррекции с помощью краниосакральной терапии. Врач с помощью мануальных техник устраняет асимметрию черепа младенца. Массаж при деформации головы ребенка до 1 года показал эффективность и безопасность терапии при условии высокой квалификации врача.
Родители и самостоятельно могут устранить аномалию:
- избегать неправильного расположения малыша во время кормления;
- периодически менять его положение в кроватке, выкладывая на другой бочок, на животик;
- переставлять кроватку относительно источника света и звука.
Новорожденный с врожденной асимметрией черепа должен периодически проходить обследование врача педиатра, невропатолога. Маленький ребенок легче поддается консервативным методам лечения. Если исправление такими методами неэффективно, то врач подбирает малышу ортопедический коррекционный шлем. Он определяет размер, периодичность и продолжительность ношения приспособления.

Коррекция головы ребенка с помощью ортопедического шлема
Родители должны помнить, что строгое следование рекомендациям специалиста, упорство и постоянство в выполнении процедур поможет полностью исправить травму, скелет ребенка и избежать осложнений, к которым может привести асимметрия головы у грудничка. В особо тяжелых случаях может потребоваться оперативное вмешательство.
Профилактика деформации костей черепа у ребенка
Чтобы не деформировать краниальный скелет малыша необходимо родителям:
- чаще менять положение ребенка во время сна и отдыха;
- укреплять мышцы спины и шеи;
- во время бодрствования ребенок должен больше времени находиться вертикально;
- правильно оборудовать спальное место;
- избегать мягких подушек и матрацев.
Необходимо помнить о важности грудного вскармливания. Дети, питающиеся грудным молоком, меньше подвержены младенческим патологиям, имеют более крепкие кости и высокий иммунитет. Деформация черепа у грудничка может самостоятельно разрешиться при грудном вскармливании.
Рождение ребенка требует подготовки. Нужно заранее провериться на наличие наследственных заболеваний, которые способны деформировать костные структуры. Дети должны гулять, чтобы синтезировался витамин Д – профилактика рахита и патологий скелета. Рождение крохи с несимметричным черепом – не приговор, чаще всего такие дети догоняют и перегоняют сверстников в развитии при условии правильного ухода и своевременных мер коррекции.
Источник
К доброкачественным поражениям кожи головы у новорожденных и детей раннего возраста относят:
- себорейный дерматит (“молочный струп”)
- невус сальных желез Ядассона
- эрозивный пустулезный дерматоз волосистой части головы.
Себорейный дерматит
Себорейный дерматит – это заболевание, которое характеризуется
эритемой
и образованием сальных чешуек. Себорейный дерматит чаще всего поражает волосистую части головы, но может возникать и на лице, ушах, шее и под подгузником.
Дифференциальный диагноз себорейного дерматита включает:
У младенцев себорейный дерматит обычно проходит спонтанно в нескольких недель или месяцев. Лечение себорейного дерматита у детей слабо изучено.
Учитывая самостоятельное разрешение течения себорейного дерматита волосистой части головы, предлагается поэтапный подход к лечению.
Консервативные меры могут включать:
- Частое мытье головы детским шампунем и удаление чешуек мягкой щеткой (например, мягкой зубной щеткой) или частым гребнем после мытья.
- Нанесение смягчающих средств (белый вазелин, растительное масло, минеральное масло, детское масло) на кожу головы, чтобы размягчить корочку, а затем легкий массаж кожи головы с помощью мягкой щетки.
- Если себорейный дерматит сохраняется несмотря на эти меры, можно подключить к терапии использование противосеборейного шампуня или местных кортикостероидов легкого действия (например, гель гидрокортизона 1%).
- В качестве второй линии терапии предлагается шампунь или крем с 2% кетоконазолом.
Невус сальных желез Ядассона
Невус сальных желез Ядассона – является врожденным поражением кожи, которое поражает в основном кожу головы или лица.
Это
гамартома
– узловое опухолевидное образование, возникающее в результате нарушения эмбрионального развития органов и тканей, состоящее из тех же компонентов, что и орган, где оно находится, но отличающееся их неправильным расположением и степенью дифференцировки, которая сочетает в себе эпидермис и секрет волосяных, сальных и
апокриновых желез
. Невус сальных желез происходит приблизительно у 0,3% новорожденных.
Он обычно присутствует уже при рождении, но может появиться и позднее. Характеризуется появлением одиночных, четко ограниченных, овальных или линейных зон облысения, восковидных
бляшек
, от желтого до желто-коричневого цвета. Поверхность может быть бархатистой или бородавчатой, реже медуллярной или в виде папиллом. Размеры варьируют от нескольких миллиметров до нескольких сантиметров в длину. До полового созревания образования увеличиваются в размерах пропорционально росту ребенка, в период полового созревания они становятся более выпуклыми, более напоминающими бородавки, и более блестящими.
Невус Ядассона обычно не имеет внекожных поражений, но иногда может вызывать мозговые, глазные и скелетные отклонения. В таком случае говорят об эпидермальном невус-синдроме, также называемый факоматозом невуса Ядассона.
Это образование способно превращаться как в доброкачественную, так и злокачественную опухоль. Развитие вторичных злокачественных новообразований является редким, и встречается почти исключительно у взрослых.
Обычно это образование иссекают хирургическим путем из-за риска вторичных злокачественных новообразований в этом месте, хотя в настоящее время доказано, что реальный риск малигнизации гораздо ниже, чем считалось ранее. Выбор возраста проведения операции является спорным вопросом.
Эрозивный пустулезный дерматоз волосистой части головы
Эрозивный пустулезный дерматоз волосистой части головы развивается у детей с перинатальной травмой кожи головы.
Выпадение волос может сопровождаться гнойничковыми, эрозивными поражениями и образованием корочек в ответ на терапию местными или системными антибиотиками. Лечение местными кортикостероидами сводит к минимуму риск постоянной потери волос.
Другие поражения кожи младенцев
Источник
Гемангиомы
Гемангиомы (haemangioma) – самые частые опухоли кожи у новорожденных, их выявляют у 5-7% детей. Гемангиомы – истинные сосудистые невусы, развивающиеся из кровеносных сосудов. Они бывают капиллярными, кавернозными, в виде пламенеющих невусов.
• Капиллярная гемангиома возникает впервые через несколько недель после рождения и в течение 2-4 лет подвергается спонтанному регрессу. Часто располагается в области головы или шеи, реже – на туловище, голенях. Опухоль представляет собой уплощенный узловатый элемент или бляшку мягкой консистенции ярко-красного цвета, с неправильными очертаниями, резкими границами и слегка бугристой поверхностью (рис. 3-1). При витропрессии цвет элемента не бледнеет – основное отличие от телеангиэктазий. После регресса гемангиомы остается рубцовая атрофия. Лечение не требуется.
• Кавернозная гемангиома характеризуется множественной гиперплазией сосудов и образованием расширенных сосудистых полостей, расположенных глубоко в дерме или гиподерме. Границы узла размыты. Цвет кожи не изменен или имеет красновато-синюшный оттенок. Иногда большие кавернозные гемангиомы быстро разрастаются и осложняются тромбоцитопенией (синдром Казабаха- Мерритта). Больные с кавернозными гемангиомами наблюдаются у педиатра и детского хирурга.
• Пламенеющий невус – порок развития капилляров дермы в виде их стойкой, необратимой дилатации. Обычно поражается лицо. Клинически характеризуется пятном ярко-красного «винного» цвета с неправильными очертаниями и четкими границами. Возможна косметическая коррекция.
Рис. 3-1. Капиллярная гемангиома
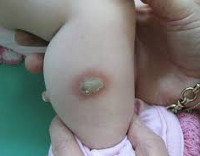
Врожденная аплазия кожи
Врожденная аплазия кожи (aplasia cutis congenita) и подкожной жировой клетчатки на ограниченных участках волосистой части головы, реже туловища, диаметром от 0,2 до 3-4 см выявляют уже в момент рождения ребенка (рис. 3-2). Процесс заканчивается рубцеванием. Возможно сочетание с другими пороками развития. Лечение сводится к предохранению от инфицирования и повреждения, стимуляции заживления дефекта кожи.
Рис. 3-2. Врожденная аплазия кожи
Адипонекроз
Адипонекроз (adiponecrosis) – очаговый некроз подкожной жи-
ровой клетчатки. Развивается на 1-2-й неделе жизни в виде хорошо отграниченных плотных узлов диаметром 1-5 см (иногда больше) на ягодицах, спине, плечах, конечностей. Кожа над инфильтратом цианотична, фиолетово-красного цвета, позже бледнеет. Пальпация инфильтрата болезненна. Общее состояние ребенка не нарушается, температура тела нормальная. Инфильтраты самопроизвольно исчезают без лечения в течение 2-4 мес.
Сальный ихтиоз
Сальный ихтиоз (ichthyosis sebacea) – своеобразное состояние кожи, в основе которого лежит усиленное выделение засыхающего секрета сальных желез. После исчезновения физиологической эритемы в первые дни жизни у некоторых новорожденных отмечают обильное физиологическое шелушение кожных покровов. При этом иногда тело ребенка покрывается плотной коркой буроватого цвета, состоящей из чешуек и волосков. После нескольких гигиенических ванн и последующей обработки кожи смягчающими кремами корочки отпадают.
Токсическая эритема новорожденных
Токсическая эритема новорожденных (erythema neonatorum toxicum) развивается на 2-4-й день жизни ребенка (но не с рождения). Высыпания представлены эритематозными пятнами, нередко сливающимися между собой, а также папулами, пустулами, окруженными гиперемированным венчиком. При эритематозно-папулезной форме имеется склонность элементов к слиянию и образованию обширных очагов поражения на спине, ягодицах, щеках. Ладони и подошвы не поражаются. Течение заболевания – доброкачественное, высыпания проходят самостоятельно через 1-2 нед. Пустулезные элементы обрабатывают 1% раствором бриллиантового зеленого.
Заболевания пупочной ранки
Катаральный омфалит
Катаральный омфалит (мокнущий пупок) характеризуется наличием геморрагических корочек, серозного отделяемого из пупочной ранки после отпадения пупочного канатика и замедлением сроков ее эпителизации. В некоторых случаях возникают легкая гиперемия и незначительная инфильтрация пупочного кольца (рис. 3-3). Состояние но-
Рис. 3-3. Катаральный омфалит
ворожденного не нарушено. Лечение местное, заключается в обработке пупочной ранки 3% раствором пероксида водорода и смазыванием 1% раствором анилиновых красителей, 1% раствором перманганата калия.
Омфалит
Омфалит – бактериальное воспаление дна пупочной ранки, пупочного кольца, подкожной жировой клетчатки вокруг пупочного кольца, пупочных сосудов. Нередко заболевание начинается с проявлений катарального омфалита и характеризуется наличием гнойного отделяемого из пупочной ранки. Возникают выраженная гиперемия и инфильтрация тканей, характерно расширение сосудов передней брюшной стенки, присоединение лимфангоита. Состояние ребенка нарушено, повышается температура тела до 37-38°С. При распространении инфекционного процесса может развиться сепсис. Лечение включает общую антибиотикотерапию, местную обработку пупочной ранки анилиновыми красителями, 1% раствором перманганата калия, антибактериальными мазями.
Пупочная гранулема
Пупочная гранулема (фунгус, fungus) – разрастание грануляционной ткани синюшно-красного цвета после отпадения пупочного канатика, заполняющее пупочную ранку и возвышающееся над краями пупочного
кольца. Пупочная гранулема характерна для новорожденных с большой массой тела, имеющих толстую пуповину и широкое пупочное кольцо. Состояние ребенка не нарушено, воспалительные изменения отсутствуют. Местное лечение заключается в прижигании грануляции карандашом с нитратом серебра (ляпис), а также применение криодеструкции или хирургического иссечения.
Синдром Арлекина
Синдром Арлекина – периодическое появление ярко-красной окраски одной половины лица, туловища и конечностей и побледнение другой половины тела. Приступы возникают в первые дни или недели жизни и могут многократно повторяться. Данный синдром свидетельствует о нарушении центральной регуляции сосудистого тонуса. Может возникать при внутричерепных кровоизлияниях и у недоношенных детей.
Преходящие отеки
Преходящие отеки развиваются на 1-й неделе жизни детей. Кожные покровы (чаще в области конечностей и половых органов) характеризуются склонностью к отекам. Возникновение отеков связывают с различными причинами: сдавление тканей при рождении, охлаждение, инфицирование, заболевания сердечно-сосудистой системы, почек и т.д. Отек тыла стопы и кистей может быть первым признаком синдрома Шерешевского-Тернера (хромосомной аномалии). Учитывая многочисленные причины отеков, необходимо разбираться в каждом конкретном случае.
Склеродермоподобные заболевания
Склеродермоподобные заболевания многие авторы рассматривают как реактивные состояния новорожденных, отличающиеся большей тяжестью, чем другие переходные явления (отеки, эритемы).
Склередема новорожденных
Склередема новорожденных (scleroedema neonatorum) развивается на 2-4-й день жизни ребенка. Вначале появляется легкая отечность кожи и подкожной жировой клетчатки в области икроножных мышц, стоп, половых органов, далее развивается плотный отек тканей. Отечная кожа бледная, иногда с цианотичным оттенком, холодная на ощупь, в складку
не собирается, при надавливании остается ямка. Развитие склередемы связывают с переохлаждением ребенка, особенно недоношенного, нарушением питания (гипопротеинемией), тяжелыми общими заболеваниями. Прогноз определяется сопутствующими заболеваниями, так как сама склередема при хорошем уходе, согревании ребенка и рациональном вскармливании проходит в течение нескольких недель.
Склерема новорожденных
Склерема новорожденных (sclerema neonatorum) представляет собой более тяжелое состояние и ее рассматривают как заболевание соединительной ткани (коллагеноз). Здоровые дети не страдают этим заболеванием, оно всегда бывает результатом фоновых или предшествовавших тяжелых расстройств. Состояние характеризуется диффузным уплотнением кожи, плотным отеком подкожной жировой клетчатки конечностей, а в тяжелых случаях распространяется на туловище и другие участки тела. При надавливании на кожу ямка не появляется. Общее состояние ребенка тяжелое, прогноз серьезен, заболевание нередко оканчивается летально. Лечение проводят глюкокортикоидами и симптоматическими средствами, назначают переливание компонентов крови, витамины.
Дерматит аногенитальной области
Дерматит аногенитальной области представляет собой группу заболеваний, развивающихся у детей грудного возраста вследствие различных причин и включает: простой контактный дерматит, аммиачный дерматит, перианальный дерматит, аногенитальный кандидоз, стрептодермию (папулоэрозивную форму).
Простой контактный дерматит
Простой контактный дерматит аногенитальной области может развиться у детей младшего возраста при использовании одноразовых синтетических подгузников (памперсов), а также пеленок, стиранных с использованием агрессивных моющих средств. Клинически данное состояние характеризуется разлитой эритемой кожных покровов, контактировавших с памперсом или тканью, с четкими границами и не выходящей за пределы памперсов. При контактном дерматите необходимо заменить обычные памперсы на гипоаллергенные их виды или вовсе отказаться от них, а при стирке пеленок применять не моющие средства,
а детское мыло. Наружно на раздраженные кожные покровы назначают присыпки с тальком, взбалтываемые взвеси, а также наружные глюкокортикоиды (гидрокортизоновую мазь, кремы с метилпреднизолона ацепонатом, алклометазон и т.д.).
Аммиачный дерматит
Аммиачный дерматит (пеленочный дерматит) представляет собой опрелости в аногенитальной области, вызванные мацерацией и раздражением кожи мочой и калом. Развитию дерматита способствуют редкая смена памперсов и пеленок, использование непромокаемых трусов, частый жидкий стул с щелочной или резко кислой реакцией. В легких случаях поражение ограничивается участками кожи, непосредственно подвергающимися раздражению мочой и калом: ягодицы, задняя и внутренняя поверхности бедер, половые органы, промежность. Кожа на этих участках гиперемирована, ярко-красного цвета, блестящая, «лакированная», в складках возникают эрозии, по периферии очагов возникает шелушение. После снятия раздражения высыпания постепенно регрессируют.
Ограниченный вариант аммиачного дерматита – перианальный дерматит, который развивается в межъягодичной складке. Данное поражение наблюдают у детей с диспепсическими явлениями, дисбактериозом. Клинически проявления характеризуются эритемой и небольшой отечностью кожи вокруг заднего прохода.
Наружное лечение включает использование индифферентных паст (специальные кремы под памперсы, с оксидом цинка, драполен* и др.), а также присыпок с тальком и оксидом цинка. Для профилактики аммиачного дерматита у маленьких детей рекомендуют при каждой смене пеленок и памперсов после очищения кожи наносить на аногенитальную область барьерные защитные крем или пасту, предотвращающие контакт кожи с жидкостями (специальные кремы под памперсы, мягкие цинковые пасты, вазелиновое масло и т.д.).
Аногенитальный кандидоз
Аногенитальный кандидоз развивается у детей младшего возраста на фоне уже имеющегося аммиачного дерматита, опрелостях, а также как осложнение антибиотикотерапии (при сопутствующих заболеваниях). Высыпания представлены ярко-красными эритематозными пятнами с четкими границами, эрозиями с кромкой отслоившегося эпидермиса, единичными везикулезными элементами на здоровой коже (рис. 3-4).
Рис. 3-4. Аногенитальный кандидоз
Высыпания локализуются вокруг половых органов, в паховых складках и складках заднего прохода. Наружное лечение заключается в использовании антимикотических наружных средств: 1% крем клотримазола 2-3 раза в день в течение 5-7 дней, присыпки с клотримазолом при каждой смене памперса, а также барьерных защитных кремов и паст на аногенитальную область.
Стрептодермия аногенитальной области
Стрептодермия аногенитальной области (папулоэрозивная стрептодермия, сифилоподобное папулезное импетиго) – заболевание,
развивающееся у детей младшего возраста при присоединении стрептококковой инфекции на фоне опрелостей и аммиачного дерматита. Высыпания представлены лентикулярными папулами, единичными эрозиями, расположенными на эритематозном фоне. При распространенном инфекционном процессе назначают антибиотики широкого спектра действия. Наружно аногенитальную область обрабатывают антисептическими растворами (0,05% растворы хлоргексидина, нитрофурала, мирамистин*, 0,5% раствором перманганата калия и т.д.) 1-2 раза в день, применяют антибактериальные мази (2% линкомициновую мазь, 1% эритромициновую мазь, мупироцин, бацитрацин + неомицин и т.д.).
Заболевания, связанные с гиперплазией сальных желез у детей грудного возраста
У большинства новорожденных и детей грудного возраста возникает гормональный криз, вызванный воздействием циркулирующих в крови половых гормонов, переданных трансплацентарно. В ряде случаев развиваются поражения кожи, связанные с воспалением гиперплазированных сальных желез: воспаление сальных кист, неонатальные акне, гнейс, себорейный дерматит, генерализованный дерматит Лейнера-Муссу.
Воспаление сальных (милиарных) кист
Воспаление сальных (милиарных) кист характеризуется появлением венчика воспаления вокруг милиумов. Наружно элементы обрабатывают водными растворами анилиновых красителей (1% раствор бриллиантового зеленого, 1% раствор метиленового синего).
Неонатальные акне
Неонатальные акне (акне младенцев) наблюдают у детей до 1-2-летнего возраста. Характеризуются сгруппированными папулами и воспалительными акне, локализованными на лице (лоб, щеки, подбородок), нередко заканчивающимися формированием точечных рубчиков (рис. 3-5). С возрастом угри самостоятельно исчезают. На высыпания назначают антисептические растворы, анилиновые красители, а при распространенном процессе – 1% эритромициновый или хлорамфениколовый спирт, цинка ацетат + эритромицин (лосьон), крем адапален и др.
Рис. 3-5. Неонатальные акне
Гнейс
Гнейс возникает более чем у 1/2 новорожденных и грудных детей (до 1-1,5 лет) и характеризуется появлением многослойных жирных чешуек или чешуйкокорок на волосистой части головы (особенно теменной области) (рис. 3-6). В некоторых случаях при плохом уходе чешуйки располагаются на гиперемированной отечной коже, что связано с присоединением условно-патогенной флоры. При умеренном гнейсе лечение не требуется. При массивных наслоениях возможно размягчение чешуек 1% салициловой мазью или растительным маслом с последующим мягким вычесыванием детской расческой из щетины. При наличии воспаления наружно назначают антимикотические средства (крем клотримазол), комбинированные глюкокортикоидные препараты (крем гидрокортизон + натамицин + неомицин), мазь с нафталанской нефтью, 10% ихтиоловая мазь и т.д.
Рис. 3-6. Гнейс
Себорейный дерматит
Себорейный дерматит характерен для детей в возрасте до 1 года, наиболее выражен в первые месяцы жизни ребенка. Основные элементы локализуются на волосистой части головы, бровях, в области носогубных складок и интертригинозных участках – подмышечных, бедренных складках (рис. 3-7). Высыпания представлены эритематозносквамозными очагами, покрытыми желтоватыми жирными чешуйками, легко растирающимися в руках (рис. 3-8). В складках они отшелушиваются и могут возникнуть мацерация и эрозирование.
Десквамативная эритродермия Лейнера-Муссу
Десквамативная эритродермия Лейнера-Муссу предствляет собой распространенный себорейный дерматит, встречающийся исключительно у детей первых 3 мес жизни и связан с врожденными иммунологическими нарушениями (снижение фагоцитарной активности, дефекты системы комплемента) и иммунодефицитом.
Заболевание развивается у большинства детей сразу после рождения с эритематозных инфильтрированных очагов ярко-красного цвета с обильным шелушением, располагающихся преимущественно в складках (пахо-
Рис. 3-7. Младенческий себорейный дерматит
Рис. 3-8. Себорейный дерматит
вые, подмышечные). В области промежности, на ягодицах и в складках кожа мацерирована, покрыта трещинами, возникает мокнутие.
Жирные чешуйки желтого цвета на волосистой части головы (гнейс) распространяются на область бровей, ушные раковины.
Общее состояние больных тяжелое. Поражение кожи сочетается с диспепсическими расстройствами (частый жидкий стул, рвота), потерей массы тела, гипотрофией, распространенной кандидозной инфекцией и разнообразными инфекционными заболеваниями. Без лечения у детей развивается тяжелое токсико-септическое состояние.
Лечение данного заболевания комплексное и включает антибиотикотерапию и противогрибковые средства, антигистаминные препараты, инфузионную терапию. Наружно назначают противогрибковые препараты (крем клотримазол), мазь с нафталанской нефтью, 2% борнодегтярную пасту.
Источник
