Дискератоз кожи лица лечение
Болезнь Дарье (фолликулярный вегетирующий дискератоз) – наследственное заболевание, передающееся по аутосомно-доминантному типу с различной степенью фенотипического проявления дефектного гена. Основу клинических проявлений составляет патологическое ороговение клеток эпидермиса (дискератоз). Первичным элементом являются небольшие шелушащиеся пятна или шаровидные папулы, покрытые корками, сливающиеся в бляшки. Локализуется дерматоз на лице, груди, спине, в межлопаточной области, на волосистой части кожи головы. Возможно присоединение вторичной инфекции. Гендерного деления нет. Лечение симптоматическое. Прогноз для жизни благоприятный.
Общие сведения
Болезнь Дарье – редкий наследственный дерматоз, обусловленный аномальной мутацией части ДНК, отвечающей за синтез белка, связывающего клетки эпидермиса, с исходом в дискератоз. Прослеживается это наследственное заболевание в нескольких поколениях семьи, проявляется на двадцатом году жизни. Впервые патологию описал в 1889 году французский врач-дерматолог Ж. Дарье. Это был трактат о псороспермии, особых микроорганизмах – комочках протоплазмы, которую исследователь расценил как первопричину заболевания. Современные врачи-дерматологи хорошо знают, что болезнь Дарье – это генетическое заболевание, возникающее из-за дефекта в наследственном аппарате клетки, поражающее и женщин, и мужчин. Актуальность заболевания связана с наследственным характером процесса, требующим внимательного и ответственного отношения родителей к своим детям, уже растущим рядом с ними или ещё только планируемым к рождению. Сведений о распространённости заболевания нет.

Болезнь Дарье
Причины болезни Дарье
Генетическая предрасположенность, безусловно, является фактором риска в развитии болезни Дарье. Однако суть наследственного дерматоза заключается в нарушении межклеточных коммуникаций (десмосом). В результате мутации «белкового» сегмента ДНК (12g23-g24) нарушается функция кальциевых насосов (мембранных белков клетки), обеспечивающих прочность прилегания клеток друг к другу. Меняется структура эпидермиса: эпидермальные клетки размножаются, не успевая созреть, возникает дискератоз. Некоторые дерматологи склонны считать дополнительной причиной развития дискератоза гиповитаминоз А. Потерянная плотность эпидермиса ведёт к образованию межклеточных промежутков, куда немедленно мигрирует патогенная флора, инфицируя здоровую кожу. Кроме того, постоянно вегетирующие клетки рогового слоя начинают самоотслаиваться, обнажая эрозивную поверхность, которую также инфицируют микробы.
Классификация болезни Дарье
В зависимости от клинических проявлений наследственный дерматоз делят на:
- Классический фолликулярный дискератоз – себорейная форма заболевания, встречающаяся в 90% случаев.
- Локализованный (линейный или зостериформный) дискератоз, абортивная форма болезни – линейные очаги дискератоза локализуются исключительно на ограниченных и нестандартных участках кожного покрова.
- Гипертрофический (гиперкератотический) дискератоз или изолированная форма (бородавчатая дискератома) – первичный элемент – бляшки дискератоза с трещинами и бородавчатыми разрастаниями на поверхности.
- Везикулезно-буллезный дискератоз – отличается полиморфизмом сыпи: узелки, везикулы на разных стадиях развития.
Симптомы болезни Дарье
Первым проявлением фолликулярного вегетирующего дискератоза считают расширение устья потовых желёз – появление хорошо заметных углублений на неизменённой внешне коже. Дебютом болезни Дарье называют и поражение ногтей с отчётливым чередованием розоватых и белесых продольных полос (лейконихия) на поверхности ногтя, канавками, трещинами, подногтевым гиперкератозом. Иногда клиновидный дефект в виде щели буквально «режет» ноготь пополам.
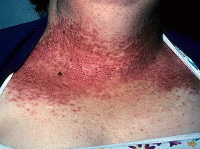
Классическая форма заболевания проявляется высыпанием фолликулярных папул, покрытых струпьями (корками) на участках кожного покрова, типичных для локализации себорейного процесса: лоб, носогубные складки, виски, шея, область декольте, межлопаточное пространство. Поражается также волосистая часть кожи головы. При снятии корок образуются небольшие эрозии, которые воспаляются из-за присоединения вторичной инфекции, становясь причиной боли, неприятного запаха, общей интоксикации организма.
При локализованной или абортивной форме заболевания высыпания располагаются линейно только на ограниченном участке кожи: первичный элемент папула, вторичный – пигментация и эрозия. Изолированная форма характеризуется сочетанием узелков и полигональных папул, напоминающих бородавки и имеющих тенденцию к слиянию в бляшки. Локализуется процесс на тыле кистей и стоп. При этом ладони и подошвы поражаются точечным кератозом диффузного характера.
При везикулёзно-буллёзной разновидности болезни Дарье к узелкам присоединяются пузырьки с прозрачным содержимым. Сыпь локализуется в крупных складках кожи и на слизистых. Если процесс поражает исключительно слизистые оболочки, говорят о лейкоплакии, требующей к себе особого внимания.
В качестве фоновой патологии фолликулярного вегетирующего дискератоза встречается катаракта, миопия, нистагм, косоглазие, заболевания эндокринных желёз, эпилептические припадки, деменция, кисты костной ткани. Дерматоз имеет волнообразное течение с длительными ремиссиями и обострениями. Провоцирующим моментом чаще всего является УФО.
Диагностика и лечение болезни Дарье
Диагноз заболевания ставят на основании анамнеза, типичных клинических проявлений патологии с гистологическим подтверждением (при необходимости). Дифференцируют с красным плоским лишаём, «сухой» и грибковой экземой, семейной доброкачественной пузырчаткой Гужеро-Хейли-Хейли, болезнью Гровера, акрокератозом Гопфа.
Лечение симптоматическое, длительное и комплексное. В первую очередь, необходимо исключить факторы, способные спровоцировать обострение или рецидив заболевания: УФО, переохлаждение, высокая влажность, потливость. Далее – избавиться от вторичной инфекции, если таковая есть, с помощью антибиотиков ( амоксициллин+клавулановая кислота), противогрибковых препаратов (кетоконазол). Местно используют анилиновые красители, аэрозоли на основе антибиотиков и гормонов. При выраженном воспалительном процессе с экссудативным компонентом применяют глюкокортикоиды внутрь.
Параллельно санируют очаги хронической инфекции и лечат сопутствующую соматическую патологию. Основное внимание уделяют коррекции ороговения, применяя витамин А в больших дозах, витамин Е. Наружно назначают салициловые мази (2%-5%), крем Унны с ретинолом, диметилсульфоксид. Показана оксигенотерапия, кислородные и морские ванны. Рекомендована ПУВА-терапия. Элементы больших размеров удаляют после консультации с врачом-дерматологом и дерматокосметологом. Прогноз благоприятный. Под влиянием терапии или самопроизвольно в некоторых случаях возможны длительные и стойкие ремиссии, однако выздоровление невозможно.
Источник
Дискератозом называется патологическое ороговение отдельных клеток эпителия, заболевание относится к атрофическим изменениям кожных покровов. Физиологический дискератоз развивается вследствие возрастных изменений организма, патологический подразделяют на доброкачественный – болезнь Дарье (фолликулярный дискератоз), Скоггинса, Мибелли и злокачественный, который служит проявлением плоскоклеточного рака и болезни Боуэна. Лечение некоторых форм дискератозов можно пройти только в европейских клиниках, ведущее место среди которых занимают немецкие.
Причины
Основными этиологическими факторами развития этой патологии специалисты считают:
- Генетически обусловленную передачу заболевания из поколения в поколение – чаще имеет X-сцепленное рецессивное наследование.
- Физиологические возрастные атрофические процессы в кожных покровах.
- Причинами развитии злокачественного дискератоза служат – длительное воздействие ультрафиолетового излучения и ионизирующей радиации; дерматозы хронического характера, травмы, приводящие к образованию обширных рубцов, инфицирование папилломатозным вирусом.
Факторами провоцирующими развитие клинических проявлений заболевания могут служить:
- заболевания эндокринной системы (сахарный диабет),
- снижение активности иммунной системы вследствие длительно текущих или хронических заболеваний воспалительного характера,
- хронический стресс,
- психосоматические расстройства.
Механизм возникновения дискератоза основан на нарушении образования и своевременного созревания тонофибриллярно-десмосомного комплекса, что приводит к отрыву тонофибрилл от десмосом и скоплению их в области ядра клетки. Присутствующий в клетках кератин уплотняется, а его объем значительно снижается, что приводит к изменению формы и нормальной локализации самих клеток.
Симптомы дискератоза
Доброкачественные и злокачественные формы дискератозов отличаются клиническими проявлениями и особенностями развития заболевания.
Симптоматика доброкачественных дискератозов
Основными проявлениями этих форм патологии являются узелковые высыпания диаметром до полусантиметра, локализация которых зависит от формы дискератоза. Отдельные, покрытые чешуйками папулы в ходе развития болезни могут сливаться в крупные бляшки с красновато-коричневыми корками на поверхности. В некоторых случаях на поверхности бляшек появляются эрозивные очаги, со временем покрывающиеся разрастаниями в виде множественных бородавок.
Специфическая симптоматика в зависимости от формы заболевания сопровождается:
- атрофическими изменениями кожи;
- нарушением ее пигментации;
- появлением телеангиоэктазий;
- дистрофическими поражениями ногтевых пластин;
- развитием остеопороза;
- аномалиями зубного ряда.
Помимо вышеназванной симптоматики кожные патологии вызывают психологический дискомфорт и значительно ухудшают качество жизни пациента.
Клинические признаки злокачественных форм заболевания:
- Основным симптомом рака на месте или болезни Боуэна является появление одиночного округлого пятна красноватого оттенка, не имеющего четких границ. Со временем на его месте образуется шелушащаяся бляшка медно-красного цвета, имеющая влажную бархатистую с блестящим отливом поверхность.
- Боуэноидный тип плоскоклеточного рака кожи проявляется наличием возвышающихся над кожей, покрытых наслоениями ороговевших клеток узлов при экзофитной форме и быстрым образованием язвы на месте появившегося узелка при эндофитной.
При несвоевременно начатой терапии доброкачественных дискератозов у детей может развиваться неполноценная умственная деятельность, патологии скелета и эндокринной системы, нарушения формирования зрительного аппарата.
Диагностика дискератоза в Германии
В клиниках Германии врожденные доброкачественные дискератозы диагностируют на основе внешнего осмотра и выяснения клинической картины заболевания. Для подтверждения диагноза применяют гистологическое исследование биоматериала, полученного с очагов поражений кожных покровов.
Злокачественные формы патологии можно подтвердить при помощи гистологического исследования биоптата, взятого из бляшек, узлов и других структурных элементов поражений. Для подтверждения диагноза используются магниторезонансная и компьютерная томография. Для проведения оперативного вмешательства потребуется провести комплекс типичных лабораторных исследований крови и мочи.
Как лечат дискератоз в Германии
В зависимости от вида дискератоза могут применяться прием медикаментозных препаратов, оперативные методы лечения, лучевая и химиотерапия, дополнительные методики.
Медикаментозная терапия
Прием лекарственных препаратов в амбулаторных условиях назначается пациентам с подтвержденным доброкачественным дискератозом. В немецких клиниках для лечения доброкачественных дискератозов применяется комплексное лечение включающее современные аналоги следующих групп препаратов:
- витаминные комплексы с обязательным содержанием vit А и необходимых человеческому организму микроэлементов;
- кератолитики;
- гепатопротекторы.
В случаях тяжелого течения и генерализации процесса необходима госпитализация пациента и дальнейшее его лечение в стационарных условиях до стабилизации состояния.
Хирургические методы лечения заболевания
Оперативное лечение применяется в большинстве случаев в терапии злокачественных дискератозов, некоторые методы могут быть использованы для удаления очагов поражения при доброкачественных формах.
- Оперативное удаление очага поражения применяется в основном при плоскоклеточном раке и локализации очагов болезни Боуэна в кожных складках.
- Криодеструкция – заключается в удалении очага поражения при помощи жидкого азота, нанесенного специальным распылителем. Не используется при локализации поражений на коже головы.
- Лазеротерапия – на проявления дискератоза воздействуют лазером, применяется при доброкачественных формах заболевания.
В некоторых клиниках при лечении проявлений болезни Дарье может применяться методика диатермокоагуляции.
Инновационные методы лечения
На протяжении последних десятилетий в европейских клиниках, в том числе и в Германии, применяются следующие методики лечения злокачественных дискератозов:
- Методика фотодинамического удаления очагов поражения благодаря высокой избирательности используется при локализации процесса в области лица (губы, крылья носа, веки) или на ушных раковинах. Не оставляет выраженных рубцов и шрамов.
- Иммунотерапии – использование препаратов, уничтожающих атипичные клетки, путем воздействия на функционирование иммунной системы.
Участие смежных врачей
В некоторых немецких клиниках при лечении болезни Дарье используется физиотерапия, заключающаяся в приеме радоновых и сульфидных ванн. Лучевая и химиотерапия проводятся при онкологических формах дискератозов для лечения начальной стадии и предупреждения развития метастазов после оперативного вмешательства. Фокусная рентгентерапия – используется после проведения оперативного лечения, в старческом возрасте и при локализации очагов поражения на коже лица.
Источник
Дискератоз фолликулярный, известный также как болезнь Дарье (БД), относится к наследственным заболеваниям и характеризуется нарушением процессов ороговения в эпидермисе, клинически проявляющимся явлениями дискератоза. Впервые дерматоз был описан в 1889 г. J. Darier во Франции и J. White в США, которые не только описали, но и доказали генетическую природу дискератоза. Как правило, заболевание начинается в детском или в юношеском возрасте от 6 до 20 лет, однако описаны случаи возникновения и в 4 года, и в возрасте 70 лет. Примечательно, что первый случай врожденного фолликулярного дискератоза был диагностирован при биопсии у ребенка с отягощенным семейным анамнезом, когда БД страдали родственники больного по крайней мере в трех поколениях [1]. Заболевание не имеет гендерных отличий и встречается во всем мире. Распространенность по различным оценкам составляет 1 случай на 30 000-100 000 населения [2].
В качестве основной причины болезни Дарье на сегодняшний день рассматривают мутацию гена ATP2A2 хромосомы 12q23-24.1, кодирующей саркоплазматический/эндоплазматический ретикул Ca2+ АТФ 2-го типа (SERCA2), который является кальциевым насосом [3]. Несмотря на то что данная мутация в гене ATP2A2 была идентифицирована у достаточно большого количества пациентов, попытки генотипировать ее оказались безуспешными. Поскольку клинические проявления и степень тяжести дискератоза в значительной степени могут варьировать даже у членов одной семьи при наличии идентичной мутации, по-видимому, в механизмах возникновения играют роль как другие гены, так и факторы фенотипического характера [4, 5]. Исследования последних лет доказали роль генных белков Bcl-2, отвечающих за регулирование апоптоза эпидермальных кератиноцитов в развитии БД [6].
У большинства пациентов с болезнью Дарье имеется наследственная предрасположенность, при этом тип наследования – аутосомно-доминантный. Тем не менее часть пациентов не имеют четкой семейной истории, при этом его возникновение может быть обусловлено спорадическими мутациями.
Первые поражения кожи, зачастую сопровождающиеся зудом, как правило, отмечаются в подростковом возрасте. Основными триггерными факторами являются теплый климат, влажность, повышенная потливость, инсоляция, воздействие ультрафиолетовых лучей В, прием препаратов лития, системных кортикостероидов, эстрогенов, механическая травма, психоневрологические нарушения [7, 8].
В зависимости от преобладания тех или иных элементов сыпи принято выделять следующие клинические формы:
– классическая (себорейная) – 90% случаев;
– везикулярная (везикуло-буллезная, пемфигоидная);
– гипертрофическая;
– абортивная или линеарная.
Высыпания обычно располагаются симметрично, наиболее характерная локализация – себорейные зоны (область лица, ушных раковин, наружного слухового прохода, средней части груди, между лопатками, на волосистой части головы), а также сгибательная поверхность крупных суставов, складки, вокруг половых органов.
Классическое поражение кожи характеризуется фолликулярными и перифолликулярными плоскими плотными шаровидными папулами диаметром 0,2-0,5 см характерного желто-коричневого цвета с плотной роговой чешуйкой – так называемые дискератотические папулы, которые имеют склонность к слиянию в бляшки. В большинстве случаев поверхность очагов сухая с сероватой или грязно-коричневой роговой коркой или плотными чешуйками, которые несколько приподняты или сплющены, но при этом достаточно прочно держатся на подлежащей ткани. При поскабливании обнаруживается воронкообразное углубление с несколько приподнятыми краями. На волосистой части головы высыпания напоминают себорею и представляют собой милиарные папулы с плоской поверхностью, веррукозные (бородавчатые) бляшки, которые сильно шелушатся. При удалении корок могут остаться очаги облысения.
По мере развития болезни появляются свежие элементы, и процесс принимает диссеминированный характер. В дальнейшем папулы сливаются в бляшки с шероховатой поверхностью. В крупных складках (подмышечные впадины, участки под грудью), где более высокая влажность кожи, а эпидермис подвергается мацерации, могут возникать вегетации и папилломатозные элементы, напоминающие цветную капусту, которые из-за присоединения вторичной инфекции могут издавать неприятный запах. На таких бляшках и узелках нередко образуются пузыри, трещины, эрозии. На тыльных поверхностях кистей и стоп папулы очень похожи на плоские бородавки. На лице папулы располагаются чаще в височных областях, на лбу и в носогубных складках, нередко процесс распространяется на ушные раковины и наружный слуховой проход. Иногда патологический процесс охватывает весь кожный покров. Болезнь Дарье не является исключительно фолликулярным заболеванием, доказательство этому – поражение ладоней и слизистых оболочек. На коже ладоней и подошв отмечаются явления заметного гиперкератоза в виде округлых или линейных очагов, разделенных кожными бороздками, образуются кратерообразные углубления. Ранний признак БД – так называемые ладонные ямки (расширенные поры потовых желез).
Изменения ногтей при БД имеют важное диагностическое значение. Белые и красные продольные полосы, продольное расщепление и подногтевой гиперкератоз являются наиболее патогномоничными признаками. Ногтевые пластинки пальцев кистей и стоп нередко изменяются по типу онихогрифоза. Слизистые оболочки поражаются редко, примерно у 15% больных, и не сопровождаются какими-либо субъективными ощущениями. В таких случаях на слизистой оболочке полости рта, гортани, зева и даже пищевода возникают лентикулярные белесовато-синеватые папулы, светло-белые узелки или белые линейные утолщения, напоминающие лейкоплакию [9].
Акантолиз и дискератоз (аномальное ороговения) являются двумя основными гистологическими признаками БД. Наиболее характерные признаки – образование округлых телец (corps ronds) и зерен (grain). Потеря эпидермальной адгезии с акантолизом часто приводит к образованию супрабазальных или внутриэпидермальных расщелин (лакун). Кроме того, отмечаются внутри- и внефолликулярный гиперкератоз, акантоз и папилломатоз. Гиперкератоз является обычным явлением. В дерме лимфогистиоцитарный инфильтрат. «Круглые тельца» образуются в результате дискератоза (преждевременной кератинизации клеток) и локализуются в мальпигиевом слое. «Зерна» находятся в роговом слое, состоят из овальных клеток с удлиненными сигарообразными ядрами и обильными включениями зерен кератогиалина. В «лакунах» (внутриэпидермальные щели), расположенных чаще всего непосредственно над базальным слоем, содержатся акантолитические клетки. Эти клетки лишены межклеточных мостиков из-за дегенеративных изменений. Изменения на слизистых оболочках аналогичны изменениям на коже (круглые тельца, лакуны и зерна) [10].
При электронно-микроскопических исследованиях доказано, что в основе патологических изменений лежат специфические процессы разрушения тонофиламенто-десмосомных комплексов. Вследствие этого клетки теряют десмосомный аппарат и обусловливают развитие акантолиза с последующим нарушением кератинизации.
БД имеет выраженное клиническое и гистологическое сходство с доброкачественной семейной пузырчаткой Хейли-Хейли, но у пациентов с БД высыпания появляются в более раннем возрасте и помимо складок располагаются и на других участках тела. Многие дерматологи связывают эти два диагноза, считая буллезную форму БД своеобразной переходной стадией к пузырчатке Гужеро-Хейли-Хейли. При наличии буллезных высыпаний необходимо помнить, что первичным элементом БД является папула, покрытая коркой-чешуйкой. Дополнительным критерием в пользу БД может послужить «волосатый язык», высыпания в полости рта по типу лейкоплакии, симптом Бенье. В особых случаях необходима биопсия кожи с последующей гистологией.
Акрокератоз бородавчатый Гопфа относится к редким генодерматозам с аутосомно-доминантным типом наследования. Заболевание чаще начинается в детском возрасте с высыпаний на тыле кистей и стоп, в дальнейшем высыпания распространяются на кожу задней поверхности предплечий, ладоней и подошв, коленей, голеней. Первичным элементом являются папулы полигональной формы с гладкой или бородавчатой поверхностью, бурого или красновато-коричневого оттенка, сливающиеся в бляшки. Возможно линейное расположение высыпаний, точечный кератоз. Также как и при БД возможно изменение ногтевых пластин. Сходность клинических картин этих двух дерматозов дает основание многим авторам считать веррукозный акрокератоз Гопфа вариантом БД. В патоморфологической картине характерно образование супрабазальных щелей, дискератоз, акантоз, папилломатоз, гранулез.
Себорейный дерматит часто ассоциируется с наличием в очагах поражения Pityrosporum ovale. Антигенную роль могут играть также грибы рода Candida и стафилококки. К развитию заболевания предрасполагают себорея и связанные с ней нейроэндокринные расстройства. Поражаются волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. На волосистой части головы на фоне сухой гиперемированной кожи возникает большое количество серых отрубевидных чешуек – серозных желтых гнойных корок, после снятия которых обнажается мокнущая поверхность. Границы очагов четкие, волосы склеены. На туловище и конечностях появляются желто-розовые шелушащиеся пятна с четкими границами, в центре очагов иногда имеются мелкоузелковые элементы. Ногтевые пластины, ладони, подошвы и слизистые не поражаются.
Верруциформная эпидермодисплазия Левандовского-Лютца также в большинстве случаев начинается в детском возрасте и характеризуется появлением множественных бородавчатых элементов мягкой консистенции на коже лица, шеи и дистальных поверхностей конечностей, цвета нормальной кожи, розового или светло-коричневого. Узелки могут сливаться в бляшки различной величины и формы. Кроме бородавчатых высыпаний на коже туловища и лица встречаются пигментные пятна по типу лентиго, возможно возникновение алопеции. Правильно поставить диагноз помогает отличная от БД локализация высыпаний и отсутствие плотных корко-чешуек на поверхности.
При красном плоском лишае (КПЛ) папулы – первичный элемент имеют полигональную форму, в центре пупковидное вдавление, синюшный оттенок высыпаний и характерные места локализации. Кроме того, КПЛ сопровождается интенсивным зудом, что не характерно для БД.
На сегодняшний день терапевтические мероприятия при БД включают наружное лечение, системную терапию, фототерапию, профилактику и лечение вторичного инфицирования очагов.
Актуальными наружными средствами являются кортикостероиды, топические ретиноиды (адапален, 0,01% гель тазаротен, третиноин), в том числе в комбинации с кортикостероидами [11-14]. Эти препараты регулируют процессы регенерации, уменьшают деление гиперпролиферирующих кератиноцитов и модулируют их дифференцировку.
При присоединении вторичной инфекции показаны комбинированные с антибиотиками и антимикотиками средства. Имеются сведения об эффективности применения 5-фторурацила при ограниченных формах БД [15, 16] и лосьона кальципотриола [17]. В последние годы в качестве альтернативы топическим кортикостероидам при стероид-чувствительных дерматозах активно используются ингибиторы кальциневрина. Так, при БД хорошую эффективность показал пимекролимус [18]. Одним из перспективных направлений в наружном лечении больных БД является применение селективных ингибиторов ЦОГ-2 (нестероидные противовоспалительные препараты), которые восстанавливают снижающуюся регуляцию экспрессии гена ATP2A2/SERCA2 в кератиноцитах [19]. Так, ученые из Испании [20] сообщили об успешном использовании ингибитора ЦОГ-2 диклофенака натрия (в виде 3% геля) у пациентов с БД.
Системными препаратами выбора при БД являются ретиноиды (ацитретин, изотретиноин, этретинат, алитретиноин) [21-23]. Эти препараты являются самыми эффективным для лечения БД. У 90% пациентов достигается максимальное уменьшение симптомов. Препараты нормализуют терминальную дифференцировку клеток, тормозят пролиферацию эпителия протоков сальных желез, образование детрита, облегчают его эвакуацию, а также снижают выработку кожного сала и облегчают его выделение.
Длительное использование системных ретиноидов ограничено из-за их побочных и нежелательных действий, таких как сухость слизистых оболочек, светочувствительность, гиперлипидемия, нарушения функции печени, остеопороз. Системные ретиноиды обладают тератогенным действием и необходимостью назначения оральных контрацептивов после консультации гинеколога. В ряде случаев для усиления эффекта одновременно с ретиноидами назначают ПУВА-терапию, однако данный метод из-за выраженной иммуносупрессии применяется достаточно редко. При отдельных веррукозных очагах проводится хирургическое иссечение.
В последние годы пристальное внимание исследователей привлечено к применению методов лазертерапии и фотодинамической терапии. Для лечения ограниченных форм БД применяются СО2-лазер, Er:YAG-лазер, ИЛК (импульсный лазер на красителях), действие которых может быть расценено как хирургическое и противовоспалительное [24-26]. Имеются единичные сведения об эффективности ФДТ с 5-аминолевулиновой кислотой, когда после двух сеансов отмечалась ремиссия до 3 лет [27, 28].
Болезнь протекает неопределенно долго (много лет) и обычно не вызывает заметных субъективных ощущений и нарушения общего состояния. Может наступить спонтанная полная клиническая ремиссия. Чаще всего болезнь отступает не в результате терапии, а с возрастом. Серьезным осложнением, связанным с БД, является повышенная восприимчивость к бактериальным и вирусным инфекциям, в частности к вирусу простого герпеса.
Источник
