Гиперемия кожи у ребенка причины

Гиперемия кожи лица (повышенное кровенаполнение) обусловлено множеством причин. Обычно является следствием взаимодействия различных внешних факторов. Проявляется, как самостоятельное заболевание, не представляющее опасности здоровью, или может быть вторичным проявлением вследствие различных патологических процессов в организме.
Серьезной проблемой могут обернуться длительные, постоянные или внезапные покраснения на лице. Данный факт свидетельствует о патологическом нарушении функций внутренних органов или систем организма. Состояние внешнего вида кожи лица зависит от состояния кровеносных сосудов в ее дермальном слое, которые способны реагировать на различные воздействия. Именно влияние сосудистого компонента определяет гиперемию кожи лица.
Виды гиперемии
Застойные процессы крови обусловлены тремя причинами – активацией функций артерий, несостоятельностью венозных функций, либо совокупностью причин. По механизму проявления повышенного кровенаполнения кожных покровов заболевание разделяют на активную форму, пассивную и смешанную.
Проявление активной формы обусловлено фактором усиленного притока крови к тканям, вызывая на определенном участке сосудистое расширение и ускоренный кровоток.
Основные признаки артериальной гиперемии характеризуются:
– высокой скоростью кровотока, провоцирующего повышение АД на данном участке. При затяжном процессе, возможны тяжелые последствия;
– уменьшением разницы количества кислородного наполнения в крови венозных и артериальных сосудов, что провоцирует усиленную работу легких и сердца;
– увеличенным объемом прилива горячей крови, вызывающей локальное повышение температурных показателей в тканях и увеличение их в объеме;
– повышенным процессом лимфо-образования, что вызывает отечность в гиперемированных тканях;
– проявлением ярко-красных пятен на дермальном слое.
Сосудистое сужение или расширение не происходит самопроизвольно, а является следствием действия симпатических нервных волокон. Формирование артериальной гиперемии кожи лица происходит по двум сценариям:
1. Нейротоническому типу, когда происходит повышение тонуса нервных волокон под действием физиологических факторов – как правило, при проявлении эмоций. И некоторых патологических факторов (нейровирусных инфекций).
2. Нейропаралитическому типу, характеризующегося падением тонуса нервных волокон. После временной анемии происходит повышенный приток крови к тканям. Причиной могут быть, как физиологические причины (в виде сдавливания), так и причины патологического характера (скопление жидкости, что препятствует артериальному притоку крови).
Проявление пассивной формы является следствием венозной гиперемии, обусловленной несостоятельностью венозных функций:
– в виде нарушения функциональных свойств венозных клапанов;
– нарушения циркуляции крови из-за повышенной вязкости;
– снижения давления;
– венозной гиперемии, провоцирующей нарушения функциональных свойств сердечной нагнетательной мышцы;
– образования тромбов или эмболии.
Признаки проявляются:
– локальным снижением температуры на пораженном кожном покрове лица;
– синюшной окраской дермального слоя;
– заметным набуханием кровеносных сосудов;
– отеками, замедлением или остановкой кровообращения в капиллярных сосудах;
– признаками наружного и внутреннего кровоизлияния;
– нарушением обменных процессов.
Причины проявления
Клинические проявления гиперемии кожи лица обусловлены увеличенным притоком крови в артериальных сосудах, которая, не успевая передать кислород тканям, вызывает переизбыток оксигенированного гемоглобина в крови, что провоцирует выраженное кожное покраснение, отечность, локальный подъемом температурных показателей и зуд.
Причина может быть вызвана разнообразными факторами (внешними и внутренними). Кратковременное покраснение, как следствие физических раздражителей, относят к физиологической форме заболевания. Является естественным процессом, не вызывающим последствий.
Патологическая форма болезни обусловлена влиянием необычных факторов, вызывающих чрезмерное кровенаполнение. Чаще всего, является признаком или результатом заболевания.
Причины физиологической формы
Физиологические причины не связаны с заболеваниями. Могут быть следствием:
– длительного воздействия холода, ветра или солнца;
– эмоциональных проявлений. Внутренние переживания способствуют усиленному притоку крови, что проявляется признаками покраснения лица;
– изменений в гормональном фоне – в период беременности, грудном вскармливании или менопаузе, что является естественным процессом.
Иногда переходит в определенную болезненную форму физических нагрузок (спорт, трудовая деятельность). Отличительная особенность физиологической формы – очевидность и кратковременность причин.
Причины патологической формы
Генезис патологической гиперемии обусловлен внешними и внутренними патологическими факторами:
– сильной лихорадкой под действием токсинов – при отравлениях, приеме лекарственных препаратов или определенных заболеваниях;
– тяжелой формой ацетонемии, вызванной внешним воздействием химических веществ;
– в результате обморожения и ожогов;
– механическими повреждениями;
– повышенной аллергической реакцией сосудов на раздражители;
– провокационного фактора инфекционных заболеваний;
– воспалительные процессы;
– в результате повышенного уровня гемоглобина (эритроцитоза).
Иногда, следствием патологической формы болезни являются серьезные системные заболевания в виде:
– слизисто-кожного лимфонодулярного синдрома (синдром Кавасаки);
– асимметрии кожной окраски у детей (синдрома Арлекина);
– проявления системной волчанки – легким покраснением зоны щек, носа и области глаз;
– лицевое покраснение с бледным ореолом вокруг рта свидетельство развития скарлатины.
Клиническое проявление патологической формы болезни способно проявляться острым и хроническим течением.
Острая форма течения обусловлена воспалительными процессами, инфекционными болезнями или отравлениями.
Хроническая форма болезни является следствием нарушений в обменных процессах или сопровождаться воспалительными процессами внутренних органов. Покраснение лица может свидетельствовать о неполадках в органах пищеварения, а характер расположения гиперемии может подсказать настоящую причину патологии.
Основные признаки заболевания
Распознать признаки гиперемии кожи лица от других специфических кожных проявлений помогут характерные симптомы в виде:
– неестественной и болезненной красноты;
– регулярных и не проходящих покраснений;
– красных и багровых пятен на лице;
– чувства пылающего лица в сопровождении кожного покраснения.
Симптоматика начала заболевания характеризуется изменением цвета кожи на лице. Постепенное развитие процесса изменяет цвет кожных покровов. Кожа приобретает алый, бордовый и даже синюшный оттенок. Изменения проходят неравномерно. Начинаются с небольших пятен. Постепенное увеличение пятен приводит к их слиянию в сплошное пятно с неровными контурами.
Отмечаются резкие перепады изменения цвета. При внешнем осмотре можно заметить признаки расширения сосудов. Повышенная температура в верхних слоях кожного покрова может вызвать шелушение и растрескивание. На проявление повышенного кровенаполнения кожи лица влияют и некоторые дерматологические заболевания.
Дерматологи относят кожное покраснение на лице к проявлению трех видов кожных патологий:
1. Болезни Лане (эритроза), проявляющейся постоянным или временным покраснением кожного покрова в зоне носа и щек.
2. Купероза – сосудистым заболеванием, которое проявляется временными или постоянными мелкими капиллярными расширенными сосудами.
3. Стойким сосудистым поражением кожи лица (розацеа), проявляющегося гиперемией в области лба, подбородка, щек и лба, ярко-розовыми высыпаниями и расширением сосудов в виде звездочек.
Обширность этиологических факторов проявления гиперемии кожи лица, не допускает самолечения. Возникшее само по себе заболевание, без каких-либо видимых причин, нуждается в тщательной диагностике и лечении под контролем специалиста.
Методики лечения
Методы лечения гиперемии кожи лица зависят от диагностических показаний. Если краснота на лице обусловлена чисто физиологическим воздействием, то избавиться от проявления нежелательных симптомов поможет правильный уход и исключение провоцирующих факторов.
При патологической форме заболевания, мало избавиться от симптомов, исправить ситуацию можно при комплексном лечении фонового заболевания. Устранив причину, избавимся от последствий.
Для устранения дерматологических патологий существует множество методик, подобрать которые поможет врач. Применяется комплексное лечение включающее:
– медикаментозную терапию;
– коррекцию диеты и витаминный комплекс.
В качестве физиотерапевтических процедур применяются:
– микро-токовая терапия, улучшающая венозный и лимфатический отток;
– процедуры электрофореза;
– парафиновые и термо-активные маски;
– массаж и вапоризацию;
– мезотерапию и локальную криотерапию;
– глубокий химический пилинг и дермабразию;
– фото, лазерную и электрокоагуляцию;
– радиоволновую и озоно-кислородную терапию.
Правильный комплексный подход в лечении успешно устраняет образование любой формы гиперемии кожи лица.
Источник
Нежная кожа детей легко реагирует на любые внешние и внутренние раздражители, что проявляется в возникновении покраснения, шелушения, сухости, зуда, воспаления кожи малыша. Покраснение кожи (на лице, руках, ногах) у ребенка, как правило, связано либо с аллергической реакцией (пищевой аллергией), либо является следствием атопического дерматита.
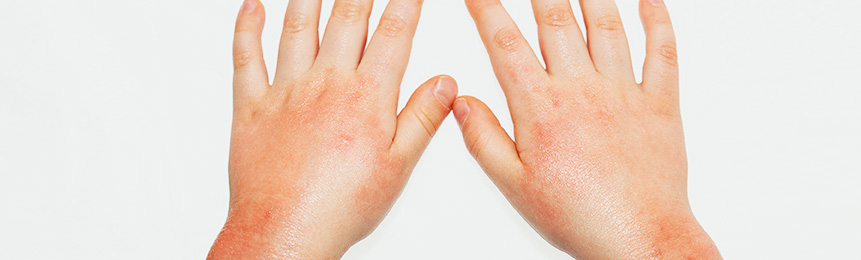
Почему?
Атопический дерматит является одной из широко распространённых болезней кожи. Его появление зависит от наследственной предрасположенности, здоровья и зрелости иммунной системы ребенка. Если вы сами в детстве были атопиком, то, скорее всего, у вашего ребенка также будут проявления атопического дерматита.
Атопический дерматит имеет ярко выраженные симптомы:
- покраснения в тех местах, где кожа ребенка наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- сильный зуд на этих участках;
- нередко – сыпь и гнойничковые образования на лице.
Типичные области поражения кожи при атопическом дерматите – это лицо, а также ручки и ножки ребенка, в местах сгибов.
Аллергическая реакция на пищевые продукты может проявиться похожими на атопический дерматит симптомами: зудом, покраснением кожи у ребенка и сыпью на коже. Однако симптомы при подобной аллергии должны проявиться, максимум, в первые 24 часа с момента, как был употреблен в пищу тот или иной продукт. Если сыпь и зуд возникли спустя два дня после того, как, к примеру, ребенок поел клубники, то на лицо не аллергия, а именно атопический дерматит.
Как бороться?
Если налицо проявление пищевой аллергии, то, в первую очередь, необходимо исключить аллерген, ее вызвавший, и, во-вторых, позаботиться о системной и сопутствующей наружной терапии для облегчения симптомов раздраженной кожи. Антигистаминных гелей в этом случае, как правило, бывает недостаточно, потому что они только устраняют кожный зуд. В то время, как кожа нуждается также в регенерации поврежденных участков и защите от присоединения инфекции (особенно при расчесывании).
В ситуации с атопическим дерматитом лечение также должно быть комплексным. И начинать нужно с приведения в порядок среды, окружающей ребенка.
Доктор Комаровский (по материалам статьи «Аллергический дерматит»*).
Уменьшить
всасывание «вредностей» в кровь
- Если ребенок склонен к дерматиту, нельзя допускать даже намека на запоры, нужно добиваться своевременного опорожнения кишечника у ребенка.
- Нельзя перегружать кишечник ребенка едой (особенно если малыш хорошо прибавляет в весе, с опережением в норме) – лучше недокормить, чем перекормить. Непереваренные, гниющие в кишечнике остатки пищи – прекрасная среда для бактерий.
- Нужно ограничивать потребление сладкого.
Уменьшить потливость ребенка
- Поддерживать в комнате оптимальный температурный режим – не выше 20 градусов (идеально – 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха – особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
Устранить контакт
кожи ребенка
с вредными
внешними факторами
- Поддерживать в комнате оптимальный температурный режим – не выше 20 градусов (идеально – 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха – особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
Во-вторых, важно, конечно, правильно подобранное лечение.
- Важно нормализовать работу кишечника и вывести токсины из организма. Как правило, для этого используют сорбенты, пробиотики/пребиотики и, если у ребенка запоры, то препараты лактулозы.
- Важно купировать зуд, чтобы избежать присоединения инфекции. Для этого используют антигистаминные препараты для приема внутрь, а также антигистаминные наружные средства: мази и гели. С последними нужно быть аккуратным, поскольку они могут сильно пересушивать кожу (а пересушенные области особенно подвержены проникновению вторичной инфекции).
- Важно восстановить и защитить сухую, шелушащуюся и поврежденную кожу, используя специальные средства для ухода за атопической кожей с декспантенолом.
- Важно своевременно начать лечение специальными дерматопротекторными средствами. В настоящее время для лечения атопического дерматита часто используют гормональные препараты, так называемые топические глюкокортикостероиды (ТГКС). Часто к терапии ТГКС врач может назначить также антибиотикотерапию – при появлении вторичной инфекции кожи на фоне расчесывания. Однако частое и особенно длительное назначение ТГКС (тем более комбинированных с антибиотиком) обычно сопровождается развитием местных и системных осложнений: таких, как обесцвечивание и нарушение обменных процессов в коже, дерматит отмены (когда после отмены препарата симптомы заболевания возвращаются). Также надо помнить, что многие популярные гормональные препараты противопоказаны для применения на участках с чувствительной кожей (складки, область лица и шеи) и при больших площадях поражения 1.
- Поэтому современная наука сделала большой шаг вперед в поисках эффективных, но при этом негормональных препаратов для лечения атопического дерматита, – таких, как Цинокап®.
Благодаря Активному цинку в виде Пиритиона Цинка Цинокап® обладает противовоспалительной, антибактериальной и противогрибковой активностью, а также дополнительными свойствами, которые имеют большое значение в комплексном устранении проявлений атопического дерматита:
- Ингибирует выделение гистамина, тем самым выраженно (в 4-5 раз) уменьшая зуд кожи 3.
- Способствует выработке керамидов (липидов) кожи, что приводит к восстановлению ее барьерной функции и снижению чувствительности к повреждающему воздействию продуктов жизнедеятельности микроорганизмов и других агрессивных факторов 3.
- Обладает хорошим профилем безопасности, практически не всасывается с поверхности кожи, не имеет раздражающего и повреждающего действия.
Цинокап®
Цинокап®, кроме основного действующего вещества Пиритиона Цинка, также содержит в своем составе декспантенол (D-пантенол) и другие ингредиенты, которые увлажняют кожу 4.
Декспантенол оказывает дополнительное противовоспалительное действие, предотвращает потерю воды, обеспечивает смягчение и способствует восстановлению межклеточных структур кожи и быстрому заживлению расчесов и трещин 1.
Другие причины
Покраснение на лице у ребенка может быть связано и с другими заболеваниями – системными (красная волчанка), некоторыми инфекциями (скарлатина), гипертермией, болезнями желудочно-кишечного тракта, эндокринными расстройствами.
Помимо аллергии, покраснение на руках у ребенка часто бывает обусловлено воздействием внешних раздражающих факторов – ветра, холода, недостаточной гигиены. Покраснение пальцев и ладоней в сочетании с шелушением отмечается при гиповитаминозах, болезнях пищеварительной системы, паразитарных и глистных инвазиях.
О любых изменениях на коже ребенка следует консультироваться со специалистами – педиатрами, аллергологами или дерматологами.
Источник

Появление красных шелушащихся пятен на коже у взрослых вызывает беспокойство и множество вопросов, но не менее загадочными и тревожными являются такие высыпания на теле у ребенка. Красные пятна у детей чаще всего появляются по четырем причинам: аллергия, инфекционные заболевания, паразитарные болезни и пеленочный дерматит.
Появление красных пятен на детском теле провоцирует мгновенную панику родителей. Но не при каждом случае необходима срочная медицинская помощь, так как есть неопасные пятна у ребенка:
- Укусы комаров и мошек.
- Потница и опрелость.
- Долгое пребывание в памперсе.
Серьезными причинами, требующими быстрого обращения к специалисту, являются крапивница, инфекции (скарлатина, ветряная оспа, краснуха), системные болезни крови и сосудов.
Если появляются красные пятна на языке, обратите внимание на температуру и аллергенность пищи. Не исключены стоматиты и повреждения слизистой.
Частые причины, симптомы и лечение пятен на языке:
- Дефицит витамина Д – помимо пятен на языке у ребенка возникает повышенная потливость, медленное закрытие родничка, беспокойный сон, задержка роста зубов. Лечение – витамин Д, частые прогулки, разнообразное питание.
- Дисбактериоз после антибиотикотерапии. Помимо пятен ребенка беспокоит нарушение стула. В этой ситуации помогут пробиотики и диетотерапия.
- Аллергическая реакция – выявление аллергена и исключение контакта с ним.
- Глоссит – воспалительная реакция инфекционной или неинфекционной природы, бывает при анемии, стоматите, кариесе, дисбактериозе.
- Синдром Кавасаки – аутоиммунная болезнь, сопровождается высокой температурой и сыпью по всему телу. Лечение иммуноглобулинами, антикоагулянтами и аспирином.
На фото: стоматит у ребенка

Когда высыпания локализуются на щеке у ребенка, наиболее распространенным поводом является аллергическая реакция.
Покраснение детских щек иногда свидетельствует о перегреве ребенка или повышении температуры тела. Если появляются именно пятна, возможными причинами могут быть:
- Аллергия – чаще на сладкое, цитрусовые, ягоды и так далее. Пятна при этом шелушатся и чешутся. Устранение аллергена приведет к их исчезновению.
- Инфекционная эритема – до высыпания у ребенка начинается насморк и кашель, болит голова, тошнота и рвота. Возможна госпитализация, применяются противоаллергические и жаропонижающие средства.
- Детская розеола – герпетическая инфекция, проявления схожи с эритемой. Проходит самостоятельно.
- Атопический дерматит (лечение дерматита мазями описано тут) – пятна и покраснения по всему телу, лечение может включать в себя прием гормональных и антигистаминных препаратов.
Возникновение пятен на ногах связано с инфекциями, дерматозами, опрелостями.
Основные причины высыпания на ногах у детей:
- Потница, часто встречается у детей до года. Важно не перегревать ребенка, обрабатывать пятна детским кремом с пантенолом.
- Дерматомикоз – это грибковое заражение, пятна мокнущие, трескаются, чешутся. При подтверждении диагноза используется противогрибковая мазь.
- Инфекционный мононуклеоз сопровождается мелкими высыпаниями и увеличением лимфоузлов. Комплексная терапия по назначению педиатра.
- Краснуха – мелкие пятна в основном в местах сгиба рук и ног, на спине. Проходит заболевание самостоятельно за неделю.
- Псевдотуберкулез – редко встречается, проявляется покраснением ступней, нарушением пищеварения и температурой. Лечится антибиотиками.
На фото: потница у ребенка

Высыпания на ладонях могут быть вызваны многими факторами:
- Чесоточный клещ – появление пятен часто начинается между пальцами рук, быстро распространяется по всему телу. Лечится бензилбензоатом.
- Болезнь Лане (эритроз) – сосудистая сыпь на кистях и ступнях, наследственное заболевание. Не сопровождается зудом или жжением, специфического лечения нет. Для устранения покраснения могут использоваться гормональные мази.
- Контактный дерматит – при соприкосновении с высокоаллергичным веществом. Используются антигистаминные препараты.
- Укусы насекомых – могут быть на любой части тела. В этом случае поможет мазь фенистил или другие антигистаминные средства.
На фото: контактный дерматит

Почему появляются пятна на руках и что с ними делать:
- Аллергическая реакция – сыпь без других системных проявлений, без температуры, тошноты и так далее. Выявление аллергена совместно с аллергологом и антигистаминная терапия.
- Ветряная оспа – сыпь постепенно распространяется по всему телу. При тяжелом течении может быть назначен ацикловир, для снижения температуры – парацетамол.
- Если покраснели и шелушатся локти – возможно причина в дефиците йода или недостаточной работе щитовидной железы. Лечение определяет эндокринолог после постановки точного диагноза.
- Псориаз – специфические пятна, приподнятые над поверхностью кожи, сильно шелушатся и трескаются. Возникают в любой части организма. Вылечить заболевание невозможно, но можно добиться долгой ремиссии, важно соблюдать диету.
При псориазе важно соблюдать диету с ограничением острого, жареного, копченого, желательно вести пищевой дневник, поскольку у одних отмечается обострение на фоне меда, у других – на фоне цитрусов и т.д. Не стоит увлекаться гормональными средствами, они сушат кожу, ведут к стягиванию и шелушению. Не стоит забывать о витаминах группы В – они помогают восстанавливаться эпидермису.
Возникает агрессивная реакция организма на самого себя:
- Идиопатическая тромбоцитопеническая пурпура.
- Ювенильный ревматоидный артрит, болезнь Стилла.
- Склеродермия.
- Дерматомиозит.
- Системные васкулиты: геморрагический васкулит и узелковый периартериит.
Аллергические реакции могут наблюдаться у детей всех возрастов. Первый всплеск гиперчувствительности обычно появляется с полугода до года. Это связано с введением прикорма и аллергенных продуктов.
На фото: аллергия у ребенка

Но бывает, что красные пятна возникают у новорожденных малышей. Это объясняется внутриутробной сенсибилизацией организма. Если мама на последних сроках беременности сама перенесла аллергию или употребляла чрезмерное количество аллергенных продуктов, ребенок может родиться с красными пятнами на коже.
Также в течение первого месяца жизни аллергия у ребенка может возникнуть из-за несоблюдения кормящей мамой гипоаллергенной диеты или из-за неправильно подобранной смеси, если ребенок на искусственном вскармливании.
Следующий всплеск реакций гиперчувствительности обычно приходится на 3 года. Могут появляться красные пятна с ровной или шелушащейся поверхностью, иногда сопровождающиеся зудом. Локализация высыпаний наблюдается в самых различных местах, размеры могут варьироваться.
Большинство родителей именно с этого возраста разрешают детям употребление конфет и шоколада, которые являются мощнейшими аллергенами.
Выделяют заболевания с сыпью:
- Ветряная оспа вызывается вирусом герпеса. Страдают преимущественно дети дошкольного возраста. Проявляется высыпанием красными пузырьками, которые сильно чешутся. Крайне важно не расчесывать эти везикулы, особенно на лице, т.к. после сдирания покрышки на этом месте остаются небольшие шрамы.
- Краснуха. Это заболевание входит в календарь плановых прививок, поэтому сейчас встречается значительно реже, чем ранее. Но у непривитых детей краснуха характеризуется появлением мелких красных пятнышек, которые локализуются преимущественно на голове: лицо, шея, затылок – с последующим распространением на туловище и конечности. Появлению высыпаний предшествуют скудные катаральные симптомы: легкий кашель, скудное отделяемое из носа, признаки фарингита и конъюнктивита. Возможно увеличение шейных, околоушных, затылочных лимфоузлов.
- Корь также входит в число обязательных прививок. Если же ребенок не прошел плановую вакцинацию и заразился корью, то первый признак заболевания – резкое повышение температуры до 39-40◦С. Появляются конъюнктивит, светобоязнь, отек век, осиплость голоса, сухой кашель, насморк. Но главный симптом – это красные мелкие пятна на щеках, небе, которые на вторые сутки болезни сменяются появлением белых пятнышек с красной окантовкой. Затем высыпания распространяются по телу, сливаясь в единое яркое красное пятно.
- Скарлатина начинается остро с подъема температуры и симптомов интоксикации. На вторые сутки появляются красные пятна, способные за несколько часов покрыть все тело. Кожа при этом становится очень сухая. Главный симптом – скопление сыпи в виде полос в местах естественных сгибов: локтевые, паховые, подмышечные складки. Во рту сыпь устилает язык, миндалины и глотку, из-за чего стенки зева становятся ярко алыми, пылающими. На лице сыпь локализуется преимущественно на щеках, а носогубный треугольник остается бледным. На 3-5 сутки элементы сыпи начинают шелушиться.
- Детская розеола. Заболевание начинается остро с бессимптомного повышения температуры. На 3-5 сутки температура проходит, а на 6 день появляется розеолезная сыпь на лице, груди и животе с последующим распространением по всему телу. Болеют преимущественно дети до 2 лет.
На фото: детская розеола

Заболевание вызывается самкой клеща, которая проникает под эпидермис, прокладывая ход для откладывания яиц. На месте ее входа и выхода появляются красные пятна, которые соединяются между собой возвышающимися кожными валиками грязно-серого цвета.
Сыпь начинается между пальцами рук, с переходом на тыльную поверхность ладоней, сгибательную поверхность запястья и предплечья.
Это заболевание может дебютировать в любом возрасте. Конкретная причина болезни не выявлена, предрасполагающими факторами является наследственность, стрессы, нехватка витаминов, инфекции.
У детей в местах частого трения появляются покраснения – это первый симптом. Отличием от всех болезней, сопровождающихся красными пятнами, является шелушение и потрескивание, сильный зуд. При тяжелом течении увеличиваются лимфатические узлы, кожа отекает.
Совет врача
Не спешите давать детям шоколад, экзотические фрукты, майонез, кетчуп, сосиски, колбасы, морепродукты, а также любые, несвойственные вашему региону проживания продукты. Обязательно смотрите на упаковку – йогурты, творожки, соки и прочие продукты имеют маркировку, где указано, с какого возраста их можно давать детям. У малышей, склонных к аллергии, лучше подождать до 5-6 лет. Ребенок ничего не потеряет, его рацион и так разнообразен. Аллергия развивается быстро, а бороться с ней можно много лет.
Для устранения пятен используются следующие мази: салициловая, стероидная, гепариновая, папавериновая. Для приема внутрь врач может назначить седативные препараты, антигистаминные, глюконат кальция и так далее.
На фото: детский псориаз

Это сосудистое заболевание, причина которого до сих пор не ясна, не исключается инфекционная этиология. Поражаются мелкие и крупные сосуды.
Проявляется повышением температуры, высыпаниями в виде волдырей и сыпи, конъюнктивитом, тахикардией. Болезнь опасна кардиологическими и сосудистыми осложнениями.
Для лечения применяются аспирин и иммуноглобулины, антибиотики не эффективны.
Это воспаление кожи, вызванное взаимодействием физических, химических, механических факторов и присоединением микробов. Заболевание возникает у грудничков и связано с неправильным использованием подгузников, пеленок и несоблюдением мер личной гигиены.
К основным причинам относятся:
- Несвоевременная смена подгузников. Чрезмерно наполненный подгузник плохо впитывает мочу ребенка, в результате чего ее компоненты оказывают раздражающее действие на нежную кожу малыша. Такой же эффект наблюдается, если ребенку не сменить подгузник после акта дефекации.
- Неправильно подобранный подгузник. Очень важно покупать ребенку одноразовые средства гигиены строго по размеру, т.к. из больших моча будет вытекать, не успев впитаться. В результате кожа ребенка снова будет подвержена контакту с мочой. А маленькие подгузники передавливают паховые сосуды, нарушая кровоснабжение в этой области.
Очень важно обращать внимание на толщину подгузника и его способность пропускать воздух. Чем толще его структура, тем меньше доступа воздуха к коже промежности, а, значит, усиление влажности и повышение температуры в этой области. В таких условиях существует риск присоединения инфекции.
К системным заболеваниям, которые встречаются преимущественно у детей относят:
- Идиопатическую тромбоцитопеническую пурпуру. Заболевание характеризуется появлением красных пятен – результат кровоизлияний под кожу. Типичное место локализации – это нижние конечности: ступни, задняя поверхность голени и слизистая полости рта. Также для этого заболевания характерны частые и длительные кровотечения: из носа, десен, реже проявляется кишечными кровотечениями.
- Болезнь Стилла, как разновидность ювенильного ревматоидного артрита, начинается остро с подъема температуры и появления розовых и красных пятен, расположенных на животе, груди и конечностях. Пятна не имеют субъективных ощущений и при надавливании исчезают. Их количество увеличивается и приобретает более яркий оттенок при подъеме температуры и обострении заболевания.
- Геморрагичесий васкулит проявляется петехиальной симметричной сыпью на стопах и нижней части голени. Высыпания усиливаются к концу дня, если ребенок длительное время пребывал в вертикальном положении.
- Узелковый полиартериит характерен появлением древовидного ливедо, по ходу которого имеются болезненные узелки. Также могут наблюдаться петехиальные высыпания, папулы.

Гемангиома – доброкачественная опухоль, которая возникает у ребенка как в первые недели жизни, так и в любое другое время. Активно растет либо или застывает. У детей первого года жизни бывает инволюция (обратное развитие).
Опасность гемангиомы в том, что в ней могут скапливаться тромбоциты, а это приводит к их снижению в крови. В результате повышается риск кровотечения. Также возможно занесение инфекции при повреждении опухоли.
Прежде чем начинать лечение красных пятен различными средствами, необходимо обязательно показать ребенка дерматологу. А использование любых красящих лекарственных средств может смазать клиническую картину и сбить врача с правильного диагноза. Правильно определить причину появления красных пятен на коже у ребенка сможет только врач при личном осмотре.
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
Проголосовало 2 человека,
средняя оценка 5
Остались вопросы?
Задайте вопрос врачу и получите консультацию аллерголог-иммунолога, консультацию педиатра в режиме онлайн по волнующей Вас проблеме в бесплатном или платном режиме.
На нашем сайте СпросиВрача работают и ждут Ваших вопросов более 2000 опытных врачей, которые ежедневно помогают пользователям решить их проблемы со здоровьем. Будьте здоровы!
Источник
