Гранулема на коже лица
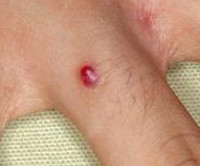
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
Общие сведения
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.

Пиогенная гранулема
Причины
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
- Механическое повреждение слизистых и кожи. Ведущий фактор в развитии заболевания. Об этом свидетельствует локализация новообразований на наиболее подверженных травмам и микроповреждениям участках тела: пальцах рук, стопах, губах, деснах, слизистой оболочке носа и рта. Для запуска образования гранулемы достаточно незначительного воздействия: укола, занозы, небрежной обработки кутикулы ногтя.
- Гормональный дисбаланс. По статистике, большинство случаев сосудистых новообразований выявляется у подростков, беременных женщин. Значимый провоцирующий фактор – прием гормональных контрацептивов, эндокринная патология. Значение имеет повышение сальности кожи под воздействием гормонов и чрезмерное ее обезжиривание в пубертатном периоде, повышение уровня фактора роста сосудов у беременных.
- Лекарственное воздействие. Вероятность появления грануляционной гемангиомы повышается при приеме ингибиторов протеазы, некоторых противовирусных препаратов, ретиноидов, используемых для лечения угревой сыпи. Значение имеют препараты как системного (в таблетках, капсулах, инъекциях), так и местного действия (кремы, лосьоны, мази).
- Кожные заболевания. Пациенты с дерматозами, пламенеющим невусом, телеангиэктатической ангиомой страдают ботриомикомой чаще, чем люди без дерматологических проблем. Множественные поражения развиваются на месте термических и химических ожогов. Раздражение слизистой роговицы и конъюнктивы химическими веществами, непереносимость определенных компонентов косметики, конъюнктивиты и блефариты могут стать причиной появления сосудистых папул на веках. Гигантские гранулемы развиваются у лежачих больных в местах пролежней.
Патогенез
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Папула растет несколько недель. Максимальный диаметр – 1,5 см, средний – 6 мм. Имеет округлую или дольчатую форму, насыщенный цвет за счет большого количества сосудов, широкое основание, реже – короткую ножку. По консистенции мягкая, эластичная. Поверхность папулы легко травмируется, часто эрозирована или покрыта корками, может быть окружена белой каймой отслоившегося эпителия. Узел безболезненный, т.к. не имеет нервных окончаний. Дискомфорт вызывает наличие выступающего образования на руках, шее, плечах и других частях тела, которое цепляется за одежду, предметы, дает обильное кровотечение при повреждении. Ботриомикома в области ногтевого ложа во время активного роста может отслаивать ногтевую пластинку.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Осложнения
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
- Дерматоскопия. Исследование папулы при помощи дерматоскопии позволяет выявить признаки, характерные для ангиоматозного новообразования (однородный узел красноватого цвета, окруженный белым венчиком). Как правило, визуальных признаков достаточно для проведения дифференциальной диагностики заболевания с рядом доброкачественных и злокачественных патологических изменений кожных покровов, внешне похожих на ботриомикому.
- Биопсия узла. Забор ткани для проведения гистологического исследования часто проводится прямо во время операции по удалению новообразования. Это позволяет подтвердить диагноз ботриомикомы, определить объем хирургического вмешательства. При патоморфологическом исследовании определяется разрастание капилляров и фибробластов, инфильтрация стромы лейкоцитами.
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
- Электрокоагуляцию. Позволяет удалить патологически измененные ткани быстро, с минимальной кровопотерей. Вероятность рецидива ботриомикомы после электрокоагуляции ниже по сравнению с другими хирургическими методами. Обязательно обезболивание с применением местных анестетиков. При помощи электрода уплотнение отсекается от поверхности кожи в основании. Полученный фрагмент ткани отправляется на гистологию.
- Удаление жидким азотом. Криотерапия применяется только в тех случаях, когда другие методики недоступны. Низкая температура также способствует уменьшению кровотечения, однако не так хорошо, как электрокоагуляция. В связи с этим для обезболивания рекомендуется смесь лидокаина с эпинефрином. Эпинефрин вызывает резкое сужение сосудов в месте инъекции, продлевает срок действия местного анестетика.
- Лазерное удаление. Лазеркоагуляция – практически бескровный метод, после которого при грамотном проведении процедуры не остается заметных рубцов. Клетки крови содержат пигмент гемоглобин, который поглощает энергию лазерных импульсов намного активнее окружающих тканей. Это позволяет лазерному лучу воздействовать на область расположения папулы дифференцированно. Сосудистое образование удаляется, а здоровые клетки остаются неповрежденными.
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
Прогноз и профилактика
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
Источник
- Причины возникновения подкожной гранулемы лица
- Как лечить подкожная гранулема лица?
- С какими заболеваниями может быть связано
- Лечение подкожной гранулемы лица в домашних условиях
- Какими препаратами лечить подкожная гранулема лица?
- Лечение подкожной гранулемы лица народными методами
- Лечение подкожной гранулемы лица во время беременности
- К каким докторам обращаться, если у Вас подкожная гранулема лица
Причины возникновения подкожной гранулемы лица
Подкожной гранулемой лица называют воспалительный процесс в подкожной клетчатке. Ему свойственны вялость течения и очаговая локализация. В медицинской терминологии существует такое определение той патологии как мигрирующая гранулема, однако доказано, что миграция подкожной гранулеме не свойственна. Подкожная гранулема лица – заболевание, которое весьма сложно оставить без внимания. По медицинской статистике, каждый четвертый обращается за медицинской помощью в первые месяцы ее развития; еще треть посещают доктора ко второму-третьему месяцу заболевания.
Причины возникновения подкожной гранулемы лежат в основе следующей ее классификации:
- одонтогенная – вторичное заболевание, которым осложняется, например, хронический периодонтит; из очага хронической инфекции в подкожную клетчатку распространяется патогенная микрофлора, из-за чего разрастается грануляционная ткань и отдельные гранулемы;
- неодонтогенная – воспалительный процесс, берущий начало от имеющихся в подкожной клетчатке инородных тел, что примечательно, органического происхождения.
Локализация одонтогенной гранулемы сопряжена с участком расположения причинного зуба. Обычно у половины больных воспаление берет начало с моляров нижней челюсти. Чуть менее распространено происхождение гранулемы от больших коренных зубов верхней челюсти, еще реже патология распространяется от малых коренных зубов верхней челюсти.
Одонтогенной подкожной гранулеме лица характерно несколько стадий течения:
- инфильтративная – в коже и подкожной клетчатке отмечается наличие плотного, подвижного, малоболезненного инфильтрата;
- стадия абсцесса – из сосредоточенного в клетчатке инфильтрата формируется абсцесс, располагается он на поверхности кожи.
С формированием открытого абсцесса у больного появляются жалобы на боль, зуд и жжение в месте образования подкожной гранулемы; при этом общее состояние не нарушается.
Еще одна классификация подкожных гранулем основывается на течении заболевания. Различают:
- одиночную гранулему,
- множественные гранулемы.
Гранулемы отличаются размером, однако всегда их объединяют такие критерии:
- четкие границы,
- слабый болевой синдром при пальпации,
- покрывающая гранулему кожа истончена, лоснящаяся, порой меняется в цвете, характеризуется неровностями и складчатостью.
Причины возникновения подкожной гранулемы лица, кроме выше описанных, включают в себя травматический или аллергический фактор, влияние ультрафиолетового облучения или медикаментозных препаратов. К таким выводам может прийти доктор, приняв во внимание, что инфекции или инородного тела в основе конкретного случая не имеется.
Подкожным гранулемам свойственен синдром так называемой ложной флюктуации. На первый взгляд может показаться, что новообразование содержит гной, однако вскрытие покажет его отсутствие в пользу патологического разрастания грануляционной ткани. При вскрытии гранулемы из нее выделяется кровянистое или кровянисто-гнойное содержимое, в ране видны обильные грануляции.
Течение подкожной гранулемы определяется как хроническое, причем вялотекущее. Следует отметить, что медицине неизвестны случаи самоизлечения от гранулемы лица, поэтому на любом из этапов развития болезни обращения за медицинской помощью избежать не удастся.
Как лечить подкожная гранулема лица?
Лечение подкожной гранулемы обычно не предполагает консервативной терапии, а необходимо оперативное вмешательство. Не удастся избежать и удаления зуба, от которого был распространен воспалительный процесс. Лунку зуба нужно будет тщательно выскоблить.
Иссечению подлежит и пораженная гранулематозом кожа, подкожная клетчатка. Глубина выскабливания измеряется глубиной залегания грануляционного вала. Последний представлен как плотная белесая ткань, от которой хирургической ложкой легко отделяется патологическое образование. После этой манипуляции производится иссечение грануляционного вала.
После того, как подкожная гранулема окончательно удалена, пациент подлежит местно-пластическому хирургическому вмешательству. При обширном поражении кожи альтернативой ему становится свободная пересадка кожи.
Примечательно, что исключить риск развития неприятной патологии можно своевременно принимаясь за лечение кариеса и тем более сложных стоматологических патологий.
С какими заболеваниями может быть связано
Подкожная гранулема лица в первую очередь находится во взаимосвязи с таким инфекционным очагом, как периодонтит. В преобладающем числе случаев именно из него и развивается. Другие заболевания полости рта, равно как и неподобающим образом проведенные стоматологические, также могут в конечном итоге спровоцировать образование гранулем в подкожной клетчатке.
К косвенным факторам гранулемы лица относят аллергическую реакцию и повышенную фоточувствительность.
Осложниться подкожная гранулема может абсцессом в области лица, что однако рассматривается как самостоятельная стадия вышеупомянутого заболевания.
Лечение подкожной гранулемы лица в домашних условиях
Лечение подкожной гранулемы лица в домашних условиях не проводится. Пациент должен в обязательном порядке обратиться за медицинской помощью, которой становится именно хирургическое вмешательство. Операция, зависимо от обстоятельств конкретного клинического случая, может быть малоинвазивной и проводиться в амбулаторных условиях.
После того пациенту будет показано диспансерное наблюдение, прием антибактериальных препаратов.
Какими препаратами лечить подкожная гранулема лица?
Медикаментозное лечение подкожной гранулемы лица не позволяет избежать хирургического вмешательства. В то же время не стоит исключать использования лекарств для обезболивания, профилактики инфекционных и воспалительных процессов в подкожной клетчатке и десне после удаления зуба. Конкретные наименования препаратов определяет лечащий врач. Примером могут быть:
- Дапсон – антибиотик, дозируется индивидуально;
- Каризон – кортикостероид, также дозируется индивидуально.
Лечение подкожной гранулемы лица народными методами
Применение народных средств в лечении подкожной гранулемы лица не принесет ожидаемого результата и не должно использоваться в исключительном порядке. Хоть эффективное лечение и заключается в хирургическом вмешательстве, вместе с чем могут быть назначены фармацевтические препараты, но пациент может обсудить со своим лечащим врачом перспективу использования травяных отваров. Например, отвары ромашки, шалфея, дубовой коры, зверобоя обладают противовоспалительным и бактерицидным действием, что позволяет использовать их в качестве полосканий.
Лечение подкожной гранулемы лица во время беременности
Подкожная гранулема и беременность – редко сочетаемая комбинация, но все же вероятная. Женщине в ожидании ребенка рекомендуется быть максимально внимательной к своему здоровью и любые заболевания устранять в начальных их стадиях. Таким образом, следует предположить, что и стоматологические заболевания будут своевременно вылечены.
Если же развилась подкожная гранулема лица неясной этиологии, на фоне других причин или даже из-за заболеваний полости рта, то женщине не рекомендуется медлить с обращением к профильному специалисту. С учетом положения, в котором находится пациентка, доктор назначит максимально безопасное лечение. Гранулему, скорее всего, будет устранено в соответствии с общими принципами лечения, а из фармацевтических препаратов назначено наиболее подходящие при беременности.
К каким докторам обращаться, если у Вас подкожная гранулема лица
- Стоматолог
- Челюстно-лицевой хирург
Подкожную гранулему следует заподозрить при таких особенностях клинического случая:
- наличие причинного зуба;
- наличие тяжа, идущего от причинного зуба к гранулеме;
- непосредственно визуальное выявление гранулемы;
- соответствие размеров поражения кожи размерам поражения подлежащей ткани.
Подкожная гранулема лица в ходе диагностики должна быть дифференцирована с рядом более неблагоприятных заболеваний:
- лимфаденит – воспаление поверхностно расположенных лимфатических узлов;
- злокачественная гранулема лица или гранулематоз Вегнера;
- системная красная волчанка;
- саркоидоз.
Лечение других заболеваний на букву – п
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник
