Как убрать моллюски на коже у ребенка
С кожными заболеваниями сталкивается в своей жизни каждый человек. Бывает такое, что болезнь долго не проходит, хотя доктора уверяют, что ничего страшного в ней нет. Именно так происходит с контагиозным моллюском, который чаще всего встречается у детей. Откуда у детей моллюски на коже? Правда ли, что существует много способов лечения?
Контагиозный моллюск, оказывается, и не моллюск вовсе
Наверняка, каждый родитель испугается, когда услышит от врача, что высыпания на коже его ребенка называются контагиозным моллюском. О вирусах и бактериях все слышали, но откуда взялся моллюск? Давайте разбираться вместе, чтобы забыть о ненужных тревогах.
На самом деле, контагиозный моллюск – это вирусное заболевание кожи. Болезнь доброкачественная, но заразная, передается от человека к человеку. Контагиозный – значит, заразный. Вирус, вызывающий заболевание, так и называется – Molluscum contagiosum virus. С заболеванием сталкивается только человек. Ни кошки, ни собаки, ни другие домашние питомцы не имеют никакого отношения к тому, что ребенок заболел. Заболевание встречается в любом возрасте (в том числе, у взрослых), но пик заболеваемости отмечается в возрасте 5-10 лет. Одинаково часто встречается болезнь у мальчиков и девочек.
Заражение происходит контактным путем. Среди детей это часто происходит в тесном коллективе: в детском саду, в раздевалке на спортивной секции, в бассейне. Заразиться можно через игрушки, спортивный инвентарь, мочалки, полотенца, одежду, белье, скамейки, стулья и другие предметы. Подростки могут заразиться при половых контактах. Мама может заразить малыша при кормлении грудью.
Как выглядит сыпь при контагиозном моллюске?
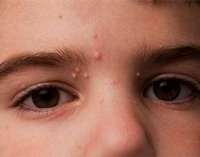
После заражения вирусом на теле появляются типичные высыпания. От момента заражения до появления высыпаний обычно проходит 2-8 недель, иногда несколько месяцев. Высыпания могут располагаться практически на всем теле, но не бывают на ладонях, подошвах и коже волосистой части головы. Чаще всего элементы обнаруживаются на шее, на лице, на туловище, на конечностях. Высыпания бывают и под слизистыми оболочками.
Выглядят высыпания как плотные небольшие полупрозрачные узелки. Они могут быть розоватого или телесного цвета, иметь перламутровый оттенок. Могут быть единичные узелки, но бывают и множественные элементы. Обычно у одного пациента бывает не больше 20 узелков. Но встречаются и такие заболевшие, у которых отмечаются сотни элементов. В центре узелка отмечается небольшое углубление.
Размер узелка может варьировать от 1,5 до 8 мм. Отличительной особенностью узелка является то, что при надавливании на него выделяется кашицеобразная казеозная масса. Сыпь не чешется, не болит. Но если ее расчесать или травмировать, то может присоединиться инфекционный процесс, тогда элементы могут воспалиться и нагноиться.
У 10% заболевших бывают атипичные высыпания. Например, на тыльной поверхности пальцев появляются элементы, очень похожие на бородавки. На лице и шее высыпания могут напоминать акне. Бывают высыпания очень большие и очень маленькие. В случае снижения иммунитета (например, на фоне ОРВИ) вирус может активироваться, отчего элементов может стать больше. Разобраться в происхождении элементов сыпи может только врач.
Как бороться с контагиозным моллюском у детей?
Хоть моллюск не приносит никакой опасности, а высыпания не болят и не чешутся, все же большинство детей и их родителей хотят избавиться от странных узелков. Если они располагаются на видном месте (лицо, шея, руки), то это не эстетично. Дети начинают стесняться себя (особенно школьники), а сверстники их избегают. В результате падает самооценка и появляются психологические проблемы. Ну и кроме того, это заразно. Поэтому пациенты обращаются за помощью к врачам, чтобы выздороветь. Обычно врачи ставят диагноз после осмотра больного, никаких дополнительных методов исследования, как правило, не требуется.
Накоплен многолетний опыт лечения контагиозного моллюска у детей и взрослых. Обычно лечением заболевших занимаются дерматологи и хирурги. Не все методы лечения эффективны и до сих пор активно используются, но мы озвучим то, какие методы борьбы с контагиозным моллюском описаны в литературе.
- Удаление узелков с помощью пинцета, зажима или ложечки Фолькмана с последующей обработкой ранки антисептиком;
- Электрокоагуляция элементов, лазерная деструкция, криодеструкция элементов. Множественные элементы сыпи удаляют детям под наркозом. Единичные элементы удаляются под местным обезболиванием.
- Использование специальных кремов, мазей (не все доступны в России, не все разрешены у детей);
- Народные способы (свежий сок чистотела, спиртовая настойка чистотела, концентрированный раствор марганцовки, насыщенный отвар череды и др.). Однако использовать это дома самостоятельно очень опасно!
- Использование иммуномодуляторов, противовирусных средств.
Контагиозный моллюск современный подход к лечению
На сегодняшний день нет доказательств того, что использование иммуномодуляторов и противовирусных препаратов помогает справиться с заболеванием. Если же после курса лекарств высыпания исчезли, то это не более чем совпадение.
У большинства детей и взрослых высыпания проходят самостоятельно в течение нескольких месяцев или лет, если их не ковырять и не выдавливать. Да, выдавливание в домашних условиях одного элемента поможет избавиться от этого элемента, но при этом может произойти самозаражение, и спустя несколько недель или месяцев сыпи станет еще больше. Помимо этого, после выдавливания элемента может произойти инфицирование ранки.
Народных методов по борьбе с моллюском вообще стоит избегать, особенно в отношении детей. Все народные методы направлены на «выжигание» патологического образования. Да, это может помочь. Но стоит помнить следующее: кожа у детей слишком нежная, а высыпания довольно-таки мелкие. «Целебный раствор» может сильно повредить здоровые ткани, и родителям придется лечить ожоги кожи, а потом искать средство по борьбе с образовавшимися рубцами. Кроме того, малыш может выпить концентрированный раствор, или же потрогать его, а потом потереть глаза. Последствия этого могут быть самые страшные. Поэтому народных методов по борьбе с контагиозным моллюском стоит избегать.
Удаление элементов лазером, электрокоагуляция и криодеструкция (жидким азотом) используются по сей день. Из плюсов стоит отметить то, что это быстро и довольно-таки эффективно. Из минусов: больно и оставляет рубцы на коже, может остаться участок гиперпигментации. Хоть удаление и проводится под местным обезболиванием, после удаления высыпаний ранки все равно болят. В любом случае, с ребенком нужно договариваться, объяснять ему важность процедуры, готовить его психологически. Единичные элементы удаляют с помощью пинцета или ложечки Фолькмана: эти методы используются до сих пор. Риск рецидива заболевания есть при использовании любого способа лечения.
Сейчас активно используются местные средства для борьбы с контагиозным моллюском:
- Молютрекс (5% раствор гидроксида калия)
Раствор наносится на элементы сыпи. Путем химического воздействия раствор разрушает вирусные частицы. Применяется у детей с 3-х лет. Хорошо переносится. Нельзя использовать на слизистых оболочках и на коже вокруг глаз. Применяется 1-2 раза в день. Курс лечения составляет 2-10 дней.
- Стоп-моллюск и Инфектоделл (это тоже 5% раствор гидроксида калия)
Отличаются от Молютрекса тем, что можно использовать у детей с 2-х лет. В остальном все точно также.
Особые подходы к лечению требуются при заболевании контагиозным моллюском детей, страдающих атопическим дерматитом или имеющим иммунные нарушения. Об этих особенностях врач расскажет родителям на приеме.
Нужно ли изолировать ребенка?
До сих пор ведутся споры относительно того, нужно ли изолировать заболевшего ребенка от других детей. Многие специалисты сходятся во мнении, что ребенок в изоляции не нуждается. Однако стоит выполнять тщательно правила личной гигиены, не использовать общие полотенца, закрывать по возможности места высыпаний одеждой, избегать контактных видов спорта, не посещать бассейн. Нужно объяснить ребенку, что элементы сыпи не нужно ковырять.
Тем не менее, существует протокол по ведению больных контагиозным моллюском, разработанный российским обществом дерматовенерологов и косметологов. Согласно этого протокола, заболевшие дети нуждаются в изоляции до полного выздоровления. Поэтому не стоит спорить с медработником детского сада или руководителем спортивной секции, если он попросит временно не приводить ребенка в коллектив.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
Контагиозный моллюск у ребенка – это дерматологическое заболевание с доброкачественным течением, высокой заразностью, проявляющееся папулезными элементами на коже, слизистых оболочках. Основной симптом – внезапное появление безболезненных узелковых высыпаний с характерным творожистым содержимым. При классической клинике постановка диагноза не составляет сложности, достаточно осмотра профильного специалиста. Атипичное течение требует проведения лабораторной верификации. Лечение местное, включает деструкцию патологических очагов физическими, химическими либо механическими способами.
Общие сведения
Контагиозный моллюск – актуальная тема в детской дерматологии и общей педиатрии. Распространенность заболевания в детской популяции составляет 1,2- 22%. У больных с иммунодефицитами патология встречается в 8-15% случаях. Чаще всего болеют дети дошкольного (1-4 года) и среднего школьного (10-12 лет) возраста.
За последние десятилетия отмечается рост заболеваемости контагиозным моллюском, что связывают с ухудшением экологической картины мира, снижением иммунореактивности у населения в целом. Заболевание отличается высокой степенью контагиозности: возникают вспышки в детских учреждениях, болеют сразу целые семьи.

Контагиозный моллюск у ребенка
Причины
Этиология контагиозного моллюска инфекционная. Заболевание вызывает ДНК-содержащий ортопоксвирус, принадлежащий к семейству поксвирусов (вирусы оспы). Возбудитель имеет 4 подвида, паразитирует только у человека. Наиболее значимый путь передачи у детей – контактный. Заражение происходит непосредственно от больного или опосредованно, через предметы личной гигиены (мочалка, посуда, полотенце).
Возможно инфицирование в бассейне, спортзале, парикмахерской, массажных кабинетах. Для подростков актуален половой механизм передачи возбудителя. Инкубационный период у ребенка длится от 2-х недель до 2-6 мес. К факторам риска относятся:
- нарушение барьерной функции кожи при дерматологических проблемах;
- ношение тесного белья и одежды;
- дефекты личной гигиены;
- иммунный дефицит.
Патогенез
Ортопоксвирус развивается в клетках плоского эпителия человека. Вирус не проникает в глубокие слои кожи, не оказывает системного действия на организм. В процессе жизненного цикла вирус вызывает пролиферацию и дегенерацию эпидермальных клеток. Измененные контагиозным моллюском клетки приобретают вид овальных образований с крупными включениями в цитоплазме – моллюсковые тельца. Пораженные клетки сливаются, образуя внутрикожную папулу. Визуально образование выглядит как узелок.
Симптомы
Основной признак контагиозного моллюска – высыпания на коже и/или видимых слизистых. Патологические элементы располагаются на любом участке тела. Излюбленная локализация контагиозного моллюска у детей: кожа лица, шеи, груди, тыльной поверхности кисти. При половом пути передачи сыпь появляется в области наружных половых органов, аноректальной зоны, нижней половины живота. В зависимости от распространенности различают локализованную и генерализованную формы патологии.
Сыпь у ребенка в дебюте выглядит как мелкие (до 2мм) узелки полусферической формы телесного или розового цвета с перламутровым отливом. Количество колеблется от 5 до нескольких десятков штук. В центре узелка располагается втяжение, из которого при надавливании выделяется белая кашицеобразная субстанция. Сыпь может постепенно увеличиваться в размере, достигая 0,5 см и более. Элементы расположены на неизмененной коже изолированно или группами. Патогномоничный признак – распространение сыпи линейно по ходу расчесов (симптом Кебнера).
Диссеминированная форма встречается при сочетании контагиозного моллюска с экземой, атопическим дерматитом. Общее состояние ребенка обычно не нарушено. У части детей отмечается кожный зуд. В 10% случаев встречаются атипичные формы контагиозного моллюска. При сопутствующих иммунодефицитных состояниях формируются гигантские узелки (более 1,5 см в диаметре). На лице и шее контагиозный моллюск иногда напоминает угри. На кистях элементы могут ороговевать, приобретая вид бородавок.
Осложнения
Несвоевременная диагностика и терапия контагиозного моллюска может осложниться рядом патологических состояний. При нарушении эпителиального барьера и травматизации присоединяется вторичная инфекция кожи, формируются пустулы, абсцессы и рубцы. При расположении элементов в периорбитальной зоне возможно развитие конъюнктивита. Редко контагиозный моллюск провоцирует эпителиальный кератит – поражение роговицы. Кератит с вовлечением кровеносных сосудов глаза грозит расстройствами зрения вплоть до слепоты.
Диагностика
Для верификации болезни у ребенка обычно достаточно клинического осмотра детским дерматологом. Атипичные виды сыпи требуют дифференциации с угревой болезнью, плоскими и вульгарными бородавками, милиа. Алгоритм обследования пациента:
- Физикальные данные. Визуально определяется типичная для контагиозного моллюска сыпь – мелкие бледно-розовые узелки на невоспаленном фоне коже. При пальпации врач получает характерное белесое отделяемое, которое состоит из поврежденных эпителиальных клеток и моллюсковых телец.
- Лабораторная диагностика. При наличии сомнительных образований проводят микроскопическое и патоморфологическое исследование содержимого узелков. Диагноз контагиозного моллюска подтверждает наличие пролиферативных и дегенеративные изменений в шиповатом слое кожи. Внутри цитоплазмы обнаруживают частицы вируса.
Лечение контагиозного моллюска у детей
Консервативная терапия
Несмотря на возможное самостоятельное разрешение, больные контагиозным моллюском подлежат лечению с целью предупреждения аутоинфицирования и заражения других детей. Любые неосложненные формы заболевания у ребенка лечатся амбулаторно. Метод терапии врач подбирает индивидуально, исходя из возраста пациента, распространенности процесса, наличия сопутствующей патологии. Диссеминированные формы требуют системного назначения противовирусных препаратов на основе интерферона. Основное направление в терапии – деструкция высыпаний с элиминацией возбудителя.
Химическая деструкция
Применение мазей и кремов целесообразно при единичных элементах. Из местных консервативных техник используют аппликации трихлоруксусной кислоты, нитрата серебра, йода. Суть метода состоит в активации локального иммунитета в ответ на повреждение эпидермиса препаратами. Также применяются пластыри с салициловой или ретиноевой кислотой. Данная техника не рекомендована детям с сопутствующим дерматитом, так как может вызывать дополнительное раздражение кожи.
Криодеструкция
Методика представляет собой вымораживание высыпаний жидким азотом. Подходит для удаления небольших немногочисленных высыпаний контагиозного моллюска. Криодеструкция производится с помощью нанесения на поврежденную кожу низкотемпературного азота тампоном или аэрозольным криодеструктором. Метод почти безболезнен, для выздоровления требуется несколько сеансов.
Радиоволновая деструкция
Суть способа – облучение элементов радиочастотными волнами («радионожом»). После местного обезболивания проводится точечное воздействие на узелок лучом специального аппарата. Процедура неинвазивная, бескровная, не оставляет рубцов и шрамов.
Электрокоагуляция
Проводится с применением локальной анестезии. Принцип техники – воздействие на образование токов высокой частоты с разрушением телец возбудителя. Электрокоагуляция позволяет эффективно провести деструкцию элементов контагиозного моллюска на обширной площади поражения, гарантированно предупреждая распространение инфекции. После процедуры остаются сухие корочки, которые отшелушиваются без формирования рубца.
Лазерная деструкция
Бесконтактный, безболезненный метод удаления узелковой сыпи с помощью лазерного луча. Пучок света разрушает папулу с содержащимся внутри вирусом, коагулирует сосуды, минимизируя риски рецидива. После процедуры возможны следы в виде гиперемии, которые через несколько суток исчезают без последствий. Лазеротерапия позволяет за один сеанс обработать очаги любой площади.
Хирургическое лечение
Оперативное удаление контагиозного моллюска проводит детский хирург под местным или общим обезболиванием. Для удаления высыпаний используется пинцет, кюретка или ложка Фолькмана. После вылущивания операционное поле обрабатывается растворами антисептиков. Метод приемлем при свежей сыпи, при необходимости патогистологического изучения материала. Хирургическое вмешательство нежелательно применять у детей, больных атопическим дерматитом.
Прогноз и профилактика
Прогноз при контагиозном моллюске в большинстве случаев благоприятен. Спонтанная инволюция может произойти у ребенка на протяжении 6-9 месяцев. Атипичное или затяжное течение (до 5 лет) характерно для больных с иммунодепрессивными состояниями. Специфической профилактики заболевания нет. Неспецифические методы включают использование индивидуальных средств личной гигиены, соблюдение правил сексуальной культуры подростками. Эпидемиологические мероприятия предусматривают изоляцию больного ребенка от коллектива до выздоровления.
Источник
Удаление контагиозного моллюска – резекция новообразования, спровоцированного хроническим высококонтагиозным заболеванием кожи, возбудитель которого входит в оспенную группу вирусов – Molluscipoxvirus. По международной классификации болезней контагиозный моллюск не относится к венерологическим заболеваниям, однако, ВОЗ включает контагиозный моллюск в перечень инфекций, передаваемых половым путем. Заражению подвержены лица обоих полов вне зависимости от возрастных групп, но люди, неразборчивые в сексуальных контактах, и дети попадают в группу риска.
Заражение контагиозным моллюском происходит при тесном контакте с инфицированным человеком (кожа-к-коже) или за счет аутоинокуляции. Инкубационный период длится от 1 недели до 6 месяцев.
Возбудитель контагиозен – он легко передается от человека к человеку через прикосновение пораженных участков кожи. Вирус также может передаваться через контакт с зараженным предметом – полотенцем, одеждой, игрушками и т.п. MCV может передаваться от одного человека к другому при половом контакте.
Вероятность заражения выше в том случае, если на коже или слизистой имеются повреждения. Возбудитель персистирует только в человеческом организме, то есть заразиться контагиозным моллюском можно исключительно от человека. Человек заразен до тех пор, пока специфические образования на коже не исчезнут. Некоторые «шишки», если их не лечить, могут оставаться на срок до 4 лет. Устойчивый иммунитет к этому возбудителю не вырабатывается, поэтому возможно повторное заражение.
Примерно в 10% случаев вокруг поражения развивается экзема. Возможно также развитие вторичной бактериальной инфекции. Расчесывание и вторичная инфекция могут привести к образованию рубцов на коже. Правильный выбор метода лечения контагиозного моллюска, в том числе внутриэпидермальной деструкции, исключает риск развития рубцов на коже. Лечение диссеминированных или рецидивирующих форм контагиозного моллюска, особенно на фоне хронических заболеваний или состояний, влияющих на полноценность клеточного иммунитета, представляет определенные сложности.
Диагноз не вызывает затруднений. Он основывается главным образом на клинической картине. В сомнительных случаях подтверждается результатами гистологического исследования (обнаружением моллюсковых телец в цитоплазме клеток эпидермиса). Дифференциальный диагноз проводят с бородавками, красным плоским лишаем, множественной формой кератоакантомы, эпителиомой.
При микроскопическом исследовании содержимого узелков обнаруживают ороговевшие клетки эпидермиса и большое количество своеобразных, типичных для этого заболевания овоидных (моллюсковых) телец. По данным гистологического исследования включения формируются в базальных слоях эпителия. Они постепенно увеличиваются в размерах, оттесняют ядро в сторону и заполняют собой клетку.
Общие принципы терапии контагиозного моллюска
настоящее время контагиозный моллюск, если только узелки локализуются не на веках и не в области половых органов, рекомендуется вообще не лечить, поскольку через 3 – 18 месяцев иммунная система сможет подавить активность ортопоксвируса, и все образования исчезнут самостоятельно, не оставив на коже следов (рубцов, шрамов и т.д.). К вирусу контагиозного моллюска вырабатывается иммунитет, но это происходит медленно, поэтому организму для самоизлечения от инфекции требуется не неделя, как в случае с ОРВИ, а несколько месяцев или даже до 2 – 5 лет. А если удалять узелки контагиозного моллюска до их самостоятельно исчезновения, то можно оставить на коже рубцы, и это увеличивает риск их повторного появления, причем еще в больших количествах, поскольку вирус все еще активен. Поэтому учитывая, что самоизлечение происходит всегда, и это только вопрос времени, врачи рекомендуют не лечить контагиозный моллюск удалением узелков, а просто немного подождать, пока они исчезнут сами.
Единственные ситуации, когда все же рекомендуется удалять узелки контагиозного моллюска – это их локализация на половых органах или на веках, а также выраженный дискомфорт, доставляемый образованием человеку. В остальных случаях узелки лучше оставить и дождаться их самостоятельного исчезновения после подавления активности вируса иммунной системой. Однако если человек хочет удалить узелки, то это допускается. Причем причиной такого желания, как правило, являются эстетические соображения. Для удаления узелков контагиозного моллюска используют следующие хирургические методы:
- кюретаж (выскабливание узелков кюреткой или ложкой Фолькмана);
- криодеструкция (разрушение узелков жидким азотом);
- вылущивание (удаление сердцевины узелков тонким пинцетом);
- лазерная деструкция (разрушение узелков СО2 – лазером);
- электрокоагуляция (разрушение узелков электрическим током – “прижигание”).
На практике, помимо указанных, официально одобренных методов для удаления узелков контагиозного моллюска, используются и другие способы. Они заключаются в воздействии на узелки контагиозного моллюска различными химическими веществами в составе мазей и растворов, которые способны разрушать структуру образований. Так, в настоящее время для удаления узелков применяют мази и растворы, содержащие третиноин, кантаридин, трихлоруксусную кислоту, салициловую кислоту, имиквимод, подофиллотоксин, хлорофиллипт, фторурацил, оксолин, перекись бензоила, а также интерфероны альфа-2а и альфа 2в. Такие химические способы удаления моллюска нельзя назвать народными методами, поскольку они предполагают применение лекарственных препаратов, вследствие чего их принято считать неофициальными.
Методы удаления контагиозного моллюска
Любые хирургические методы удаления узелков довольно болезненны, вследствие чего для манипуляций рекомендуется использовать местные анестетики. Наилучшим образом обезболивает кожный покров мазь ЭМЛА 5%. Прочие анестетики, такие, как лидокаин, новокаин- малоэффективны.
Удаление лазером контагиозного моллюска
На узелки точечно воздействуют лучом СО2-лазера или импульсного лазера. Для разрушения образований оптимально устанавливать следующие параметры луча лазера: длина волны 585 нм, частота 0,5 – 1 Гц, диаметр пятна 3 – 7 мм, плотность энергии 2 – 8 Дж/см2, продолжительность импульса 250 – 450 мс. Во время процедуры каждый узелок облучают лазером, после чего обрабатывают кожу 5% спиртовым раствором йода. Если по прошествии недели после процедуры узелки не покрылись корочками и не отпали, то производят еще один сеанс облучения образований лазером. Лазеротерапия позволяет добиться разрушения 85 – 90% узелков уже после первого сеанса. Причем после отпадения образований на коже не остается заметных рубцов и шрамов, что делает метод пригодным для удаления узелков по косметическим соображениям.
Удаление контагиозного моллюска жидким азотом
На каждый узелок воздействуют жидким азотом в течение 6 – 20 секунд, после чего обрабатывают кожу 5% спиртовым раствором йода. Если через неделю остались узелки, то их повторно разрушают жидким азотом. Данный метод – болезненный, и не пригоден для удаления узелков контагиозного моллюска по косметическим соображениям, поскольку после деструкции образований жидким азотом на коже могут появляться пузыри, заживающие с формированием рубцов и очагами депигментации.
Удаление контагиозного моллюска электрокоагуляцией
Метод заключается в “прижигании” узелков электрическим током подобно “прижиганию” эрозии шейки матки. После процедуры кожу смазывают 5% спиртовым раствором йода и через неделю оценивают результат. Если узелки не отпали, то их повторно “прижигают”.
Удаление контагиозного моллюска кюретажем и вылущиванием
Метод заключается в механическом выскабливании узелка острой ложкой Фолькмана или удалении образований тонким пинцетом. Процедура крайне болезненна и неприятна. Удаление образований может сопровождаться кровотечением. После механического удаления узелков все бывшие места их локализации обрабатывают 5% раствором йода или другими антисептиками. Данные методы непригодны для удаления узелков по косметическим соображениям, поскольку в результате выскабливания или вылущивания на месте образований могут формироваться западающие рубцы.
Мазь от контагиозного моллюска – удаление узелков химическими веществами
Для удаления узелков контагиозного моллюска их можно регулярно, по 1 – 2 раза в день, смазывать мазями и растворами, содержащими следующие вещества:
- Третиноин (Весаноид, Локацид, Ретин-А, Третиноин) – мази наносят на узелки точечно 1 – 2 раза в день на 6 часов, по прошествии которых смывают водой. Узелки смазывают до исчезновения;
- Кантаридин (Шпанская мушка или гомеопатические препараты) – мази наносят на узелки точечно по 1 – 2 раза в день до исчезновения образований;
- Трихлоруксусная кислота – раствор 3% точечно наносят по 1 разу в сутки на узелки на 30 – 40 минут, после чего смывают;
- Салициловая кислота – раствор 3% наносят по 2 раза в день на узелки, не смывая;
- Имиквимод (Алдара) – крем наносят на узелки точечно по 3 раза в день;
- Подофиллотоксин (Вартек, Кондилин) – крема наносят точечно на узелки по 2 раза в день;
- Фторурациловая мазь – наносят на узелки по 2 – 3 раза в сутки;
- Оксолиновая мазь – наносят точечно на узелки по 2 – 3 раза в сутки толстым слоем;
- Хлорофиллипт – раствор наносят точечно на узелки по 2 – 3 раза в день;
- Бензоила пероксид (Базирон АС, Экларан, Индоксил, Эффезел и др.) – мази и крема наносят точечно на узелки толстым слоем по 2 раза в сутки;
- Интерфероны (Инфагель, Ацикловир) – мази и крема наносят на узелки по 2 – 3 раза в день.
Длительность применения любых вышеперечисленных препаратов определяется скоростью исчезновения узелков контагиозного моллюска. В целом, как показывают наблюдения врачей-дерматологов, для полного удаления узелков любым указанным средством необходимо непрерывно применять его в течение 3 – 12 недель. Все вышеперечисленные средства обладают сравнимой эффективностью, поэтому можно выбирать любой препарат, который по каким-либо субъективным причинам нравится больше других. Однако дерматологи рекомендуют сначала попробовать Оксолиновую мазь, Фторурациловую мазь или препараты с бензоил пероксидом, поскольку они наиболее безопасные.
Лечение контагиозного моллюска у детей
Лечение контагиозного моллюска у детей проводится теми же методами, что и у взрослых, и с соблюдением общих принципов терапии. То есть оптимальное лечение контагиозного моллюска у детей – это отсутствие лечения и просто ожидание, когда организм сам подавит активность вируса, и все узелки просто бесследно исчезнут. Но если ребенок расчесывает узелки, или они доставляют ему дискомфорт, то рекомендуется попробовать удалить их различными мазями и растворами, содержащими компоненты для устранения бородавок (например, салициловая кислота, третиноин, кантаридин или перекись бензоила). Данные растворы наносят точечно на узелки контагиозного моллюска по 1 – 2 раза в день, пока они не исчезнут. Но это допустимо только после консультации врача.
Врачи сообщают об эффективности Оксолиновой мази для удаления узелков моллюска у детей, поэтому можно воспользоваться и этой рекомендацией. Рекомендуется по 1 – 2 раза в день накладывать толстый слой мази на узелки вплоть до их полного исчезновения. При этом сначала узелки под действием мази могут покраснеть и воспалиться, но этого бояться не нужно, поскольку через 1 – 2 дня образования покроются корочкой и начнут подсыхать. Если же принято решение удалять узелки у ребенка каким-либо хирургическим методом, то это следует делать только с использованием адекватного обезболивания. Наилучшим образом обезболивает кожный покров и, соответственно, оптимально подходит для применения в качестве анестетика при хирургическом удалении узелков контагиозного моллюска крем ЭМЛА 5%.
Для адекватного обезболивания крем наносят на кожу в области локализации узелков, накрывают окклюзионной пленкой, идущей в наборе с препаратом, и оставляют на 50 – 60 минут. По прошествии часа пленку снимают, остатки крема снимают стерильным ватным тампоном и только после этого проводят операцию по удалению узелков контагиозного моллюска. При использовании крема ЭМЛА достигается хороший уровень обезболивания, вследствие чего ребенок не ощущает боли и не получает дополнительного стресса.
Профилактика контагиозного моллюска
Профилактика заключается в соблюдении правил личной гигиены жилищ. Для предупреждения распространения инфекции необходима изоляция больного ребенка из организованного коллектива, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах. Эффективны профилактические меры, такие как ежедневная смена нательного и еженедельная смена постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т.д.), ежедневный душ, особенно после посещения бассейна, сауны или полового контакта. Если в семье есть дети, которые посещают детское учреждение – садик или ясли – то их необходимо регулярно тщательно осматривать, а в случае подозрений на наличие контагиозного моллюска, немедленно показать врачу. Первая мера профилактики всех передающихся половым путем заболеваний (ЗППП) – разборчивость в выборе половых партнеров – в полной мере относится и к заболеванию контагиозным моллюском.
К мерам профилактики контагиозного моллюска можно отнести также раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров. Отдельно нужно сказать и о том, что если в семье есть больной контагиозным моллюском, то во время, пока проводится его лечение, он должен находиться в некоторой изоляции: пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов с остальными членами семьи, не посещать бассейн или сауну. При выполнении всех этих несложных рекомендаций шансы на то, что остальные члены семьи не заразятся контагиозным моллюском, очень велики.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 6218 Дата публикации: 30.08.2018
Источник
