Как вылечить сухую кожу головы у ребенка
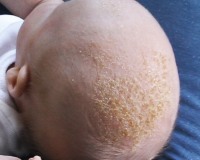
Возникновение перхоти у детей не является довольно распространенной проблемой, однако родителям необходимо понимать, что отнестись к ее устранению необходимо серьезно и ответственно. Врачи не всегда рассматривают появление перхоти с точки зрения самостоятельного заболевания, это скорее говорит о том, что где-то в организме локализируется очаг патологии, или о том, что ребенок длительное время находился в среде, которая содержит множество вредоносных факторов.
Единой причины внезапного возникновения перхоти нет, поэтому ее лечение не является универсальным. Необходимо выбрать наиболее оптимальный вариант решения проблемы с учетом возрастной категории, причины возникновения белых и желтых пластинчатых чешуек, а также противопоказаний детского организма.
Первопричинами появления перхоти у новорожденных может быть неправильно составленный и нерегулярный режим питания матери, употребление жирной, жареной, острой и соленой пищи в больших количествах, а также употребление алкоголя и табачных изделий.
Перегревание и постоянное ношение головного убора также может спровоцировать ускоренное отмирание клеток эпидермиса у малыша, особенно, если шапочка изготовлена из синтетической ткани.
У младенцев обычно еще довольно слабо развиты защитные свойства иммунитета и нарушена налаженность физиологических процессов внутри сальных желез, что является толчком к возникновению перхоти. Поскольку данное состояние является временным, особое лечение и корректировка врачом не требуется, до 6 месяцев работа сальников стабилизируется сама по себе.
В возрасте от 3-4 до 6 лет дети особо подвержены заражению паразитарными организмами, например, клещами и вшами, поскольку данный период для детей характеризуется наличием множества подвижных игр с частыми телесными контактами и прикосновениями, отсутствием у ребенка навыков личной гигиены, что приводит к возникновению инфекций и паразитарных заболеваний. Одним из симптомов развития патологий на поверхности эпидермиса или внутри организма является ускоренный цикл развития клеток кожи, которые преждевременно отмирают и образуют бело-желтые пластинки на внешнем слое кожного покрова.
У ребенка в возрасте от 7 до 9 лет часто могут возникать дерматологические заболевания, например, дерматит, экзема или псориаз. Появление перхоти свидетельствует о том, что в организме ребенка находится очаг инфекции, который нужно оперативно выявить и устранить. Данную задачу необходимо доверить дерматологу, который поможет не только эффективно обнаружить источник патологии, но еще и составит наиболее результативный комплекс лечения в соответствии с противопоказаниями организма и возрастным ограничением.
Возникновение белых или желтых чешуек на кожном покрове головы также может являться негативной реакцией на действие определенных компонентов в составе средств по уходу за кожным или волосяным покровом. В составе шампуней, бальзамов и масок не должно быть спирта, парабенов и силиконов, а также лаурилсульфат натрия, которые чаще всего провоцируют ускоренное отмирание и скопление клеток кожи на поверхности эпидермиса.
Поскольку дети в возрасте до 12-14 лет обладают сниженным иммунитетом, данный период отличается частым появлением аллергических реакций в ответ на пыльцу растений, определенные медикаменты достаточно агрессивного воздействия, продукты питания и чрезмерно загрязненный воздух. Аллергические реакции часто сопровождаются возникновением перхоти на кожном покрове головы, поэтому для более результативного устранения белых чешуек необходимо в первую очередь исключить факторы, которые провоцируют их появление.
Нарушенное функционирование эндокринной, пищеварительной и мочевыделительной систем также способствуют ускоренному темпу развития кожных клеток, что приводит к их скоплению на кожном покрове. В данном случае перхоть выступает только симптомом возникнувших проблем, и родителям в первую очередь необходимо направить все ресурсы на устранение патологий эндокринных желез, желудочно-кишечного тракта или выделительных органов, поскольку игнорирование заболевания может привести к более серьезным последствиям, нежели появление белых пластинок перхоти на коже.
Ускоренный темп отмирания клеток эпидермиса может быть обусловлен размножением кожного грибка, который в обычном состоянии никак не проявляет своего присутствия. Изменение характера его деятельности на патологический может быть вызвано стрессовой средой, нарушенным режимом питания и сна, повышенной концентрацией кожного сала на поверхности эпидермиса, что становится толчком к ускоренному отмиранию клеток кожи, которое внешне проявляется как появление перхоти.
Кардинальные изменения гормонального баланса в пубертатном периоде продиктованы вхождением ребенка в половозрелый возраст, что непременно сопровождается перестройкой работы сальных желез и волосяных фолликулов. Для подростков перхоть часто является настоящей проблемой, поскольку возникает регулярно и не всегда зависит от негативного влияния факторов внешней среды, а значит, ее устранение будет более сложной задачей.
Лечение перхоти у детей специалисты подразделяют на общее и местное. Местное лечение нужно рассматривать с точки зрения дополнительной, а не основной терапии, поскольку для эффективного удаления перхоти сначала необходимо создать базу для результативного лечения, а затем вносить определенные коррективы.
Общее лечение заключается в налаживании режима сна, который для детей должен длиться не менее 9 часов в сутки, включении в ежедневное меню богатой на витамины пищи: зелени, овощей, фруктов, рыбы, хлеба грубого помола, кураги, изюма и орехов. Родители должны пристально следить за общим состоянием здоровья ребенка и в случае выявления заболеваний сразу же обращаться к врачу для их устранения. Ребенку необходимо несколько часов в день бывать на свежем воздухе, лучше всего, если это будет парк с множеством хвойных деревьев, так как хвоя содержит фитонциды, убивающие большинство бактерий.
Местное лечение заключается в использовании шампуней против перхоти и лечебных шампуней, если причиной возникновения белых или желтых чешуек стала патологическая деятельность кожного грибка. Специалисты рекомендуют родителям такие шампуни против перхоти, как Низорал, Фридермцинк, Фридермдеготь, Дермазол, Сульсена, Октопирокс.
Строго не рекомендуется применять шампуни-скрабы для устранения перхоти у детей, поскольку их нежная кожа не привыкла к воздействию столь агрессивных средств. Шампуни-скрабы способны отшелушить верхний защитный слой кожи, что повлечет за собой возникновение бактериальных и грибковых инфекций из-за отсутствия протекционной пленки.
Лечебные шампуни врачи советуют применять по 2-3 раза в неделю курсом в 1-2 месяца, далее шампунь следует заменить средством нейтрального характера, которое будет содержать эфирные масла лаванды, чайного дерева или виноградных косточек.
Лечебные шампуни не стоит смывать сразу, взмыленную пену лучше всего оставить на коже головы на 5-10 минут, чтобы лечебные компоненты в составе успели подействовать. Если при первом применении шампуня у ребенка возникла аллергическая реакция в виде красных пятен и зуда, средство необходимо немедленно смыть и больше им не пользоваться. Если аллергическая реакция у ребенка была вызвана слишком агрессивными ингредиентами состава, шампунь необходимо заменить средством более мягкого воздействия.
Отличным средством для устранения перхоти у детей являются гидролаты – ароматизированные цветочные или травяные воды на основе растительных и ароматических масел. Наиболее эффективными считаются гидролаты жасмина, миндаля, облепихи и ромашки.
В качестве профилактики возникновения перхоти у детей необходимо приучить ребенка к элементарным правилам гигиены, объяснить, что его предметы гигиены, такие как расческа, резинка или заколка для волос, предметы гардероба являются сугубо личными вещами и не должны передаваться кому-то еще.
Головные уборы необходимо регулярно стирать, а расческу дезинфицировать, поскольку они часто являются разносчиками различных инфекций.
Постарайтесь ограничить количество стрессовых ситуаций в жизни малыша, так как длительная психоэмоциональная нагрузка может привести к возникновению ряда патологий в организме ребенка, в том числе и к появлению перхоти.
Следите за регулярным поступлением необходимых витаминов и минералов с пищей в организм ребенка, откорректируйте, если нужно, его повседневный рацион.
Всегда используйте только качественные и проверенные средства по уходу за волосяным и кожным покровом, в составе которых не будет спирта, парабенов и красителей.
Соблюдение основных принципов профилактики избавит вас от необходимости бороться с возникновением перхоти у своего ребенка.
Источник
Себорейный дерматит у детей – это хроническое кожное заболевание, которое обусловлено нарушением секреции сальных желез и воспалением дермы. Клинически различают детский и подростковый варианты болезни. Проявляется желтыми корками на голове, лице и теле, покраснением, отечностью и повышенной сальностью кожи. Для диагностики достаточно сбора анамнеза и физикального обследования. Лечение включает аптечную косметику (противогрибковые и кератолитические шампуни, дерматологические кремы), мази с антибиотиками и топическими стероидами, пероральные антигистаминные препараты.
Общие сведения
Себорейный дерматит – самое распространенное заболевание в детской дерматологии, которое встречается у 70% младенцев первых 3 месяцев жизни и у 9-10% детей другого возраста. Мальчики болеют чаще девочек. Выделяют две формы себорейного дерматита – детскую (от рождения до 2-4 лет) и подростковую. Болезнь сопровождается неприятными субъективными ощущениями, а у детей постарше и подростков – психологическим дискомфортом, связанным с наличием неэстетичных себорейных очагов на голове и теле.

Себорейный дерматит у детей
Причины
Этиологические факторы разнятся в зависимости от формы дерматита. В младенчестве основной причиной является крупный размер сальных желез в сочетании с их повышенной секреторной активностью. К предрасполагающим факторам детской себореи относят повышенный уровень циркулирующих материнских гормонов и усиленную выработку кортикостероидов. У подростков структура причин себорейного дерматита более разнообразна:
- Грибы Malasseiza. Микроорганизмы составляют нормальную кожную микрофлору, но их удельный вес составляет не более 46%. Кожные патологии возникают, когда количество грибов на коже у детей увеличивается до 70-80% и более. Они нарушают барьерную функцию эпидермиса, выделяют насыщенные жирные кислоты, стимулирующие воспаление.
- Нарушение салоотделения. В подростковом возрасте происходит гормональная перестройка, изменяются уровни эстрогенов, прогестерона, тестостерона. Сальные железы на лице, голове, груди и верхней части спины начинают активно выделять секрет, что способствует развитию типичной картины себорейного дерматита.
- Изменения липидограммы. Установлено, что себорейный процесс чаще поражает детей с нарушениями липидного обмена в виде повышенного уровня общего холестерина и триглицеридов. Это вызывает изменение химического состава отделяемого сальных желез, провоцирует кожное воспаление.
- Неврологические заболевания. Больные с церебральным параличом, нервно-мышечными расстройствами чаще страдают от себорейного дерматита. У таких детей поражение носит генерализованный характер. Вероятно, это связано с повышенной выработкой кожного сала на фоне отсутствия двигательной активности.
- Снижение иммунитета. Болезнь в 3-4 раза чаще выявляется у подростков, страдающих врожденными патологиями иммунной системы, ВИЧ-инфицированных. Нарушение реактивности организма сопровождается повышенным размножением грибов Malasseiza, вызывающих дерматит.
Патогенез
В развитии заболевания у детей выделяют 4 патофизиологических стадии. Сначала происходит взаимодействие грибка Malasseiza с эпидермисом, что приводит к изменению состава сального секрета. На втором этапе возникает хроническое кожное воспаление, которое плавно перетекает в третью стадию – нарушение процессов пролиферации и дифференцировки эпидермальных клеток. На четвертом этапе кожа изменяет свои анатомо-функциональные особенности.
Симптомы
У грудных детей себорейный дерматит в основном появляется на голове («чепчик новорожденного») на 2-3 неделе жизни. Образуются жирные желтые корки, которые наиболее выражены в лобной области. Симптом сопровождается покраснением и шелушением в заушной области, на границе роста волос. Постепенно высыпания, локализованные на голове, распространяются на естественные кожные складки (подмышечные, паховые). В этих зонах наблюдаются пятнистые высыпания, кожное раздражение и мацерация.
Для детского варианта себорейного дерматита характерны минимальные субъективные проявления. При массивном поражении возможен умеренный зуд и беспокойство младенца. Выраженные клинические симптомы встречаются при осложненной форме заболевания- эритродермии Лейнера-Муссу. В этом случае, помимо тотальной гиперемии и шелушения, у детей отмечаются расстройства ЖКТ, отказ от груди или бутылочки, повышение температуры тела.
При подростковом типе себорейного дерматита существует 2 типичные локализации: на лице, на голове. Здесь расположены андрогензависимые сальные железы, которые реагируют на изменение уровня половых гормонов. В отличие от младенческой формы, на волосистой части головы образуется мелкое отрубевидное шелушение (перхоть). На гладких кожных покровах появляются участки покраснения и отечности, которые покрываются желтыми корками.
В пубертатном периоде патология дополняется выраженными субъективными симптомами. Подростки жалуются на изнуряющий зуд пораженных очагов, из-за чего они расчесывают кожу до крови. Реже беспокоят жжение и болезненность. Помимо типичных корок и покраснения, на лице, спине и груди заметны мелкие папулы – красные прыщики, возвышающиеся над поверхностью кожи.
Осложнения
Младенческий дерматит зачастую осложняется бактериальной инфекцией с возникновением пиодермии. Она становится следствием постоянной мацерации кожных покровов под памперсом, что создает благоприятные условия для развития микроорганизмов. Неадекватное и несвоевременное лечение кожного заболевания способствует генерализации процесса, когда корками и гиперемированными очагами покрывается все тело, у детей появляется мокнутие, присоединяется вторичная инфекция.
Диагностика
Заболевание имеет характерную клиническую картину, не требует проведения дополнительных лабораторных и инструментальных методов обследования. На приеме педиатр или детский дерматолог тщательно обследует состояние кожи на теле и голове. Если врач подозревает осложнение себорейного дерматита вторичной инфекцией, перед тем, как начать лечение, он назначает микроскопию соскоба чешуек.
При диагностике очень важен сбор анамнеза, что помогает специалисту разобраться с диагнозом. У родителей младенца уточняются сведения о времени начала симптомов, характере вскармливания, поведении ребенка (есть ли постоянный плач, беспокойство, нарушения сна). При обследовании подростка педиатру важно установить семейный анамнез, оценить уровень и гармоничность физического развития.
У младенцев необходима дифференциальная диагностика себорейного воспаления с атопическим поражением. В первом случае симптомы возникают на 1-3 месяце жизни ребенка, во втором – после 3-месячного возраста. Для себореи характерна локализация в кожных складках и на голове, а при атопии первым поражается лицо. Патогномоничный признак нарушения работы сальных желез (толстые желтые корки) отсутствует при аллергической природе дерматита.
Лечение себорейного дерматита у детей
Лечение детей грудного возраста в типичных случаях ограничивается применением лечебной косметики. Для разрыхления и безболезненного удаления корок на голове показаны кремы с салициловой кислотой, специальные шампуни и теплые масляные компрессы за 30-40 минут до купания. Лечение средствами с кератолитическим действием позволяет быстро удалить избыточные наслоения секрета сальных желез, очистить кожные покровы на голове.
Вторая составляющая терапии себорейного дерматита – адекватное увлажнение и питание дермы, чтобы восстановить защитный водно-липидный барьер, нормализовать работу сальных желез. Для ухода наносят специальные детские дерматологические кремы, формула которых содержит растительные масла, ранозаживляющие и себорегулирующие компоненты. При осложненном течении лечение дополняется фармацевтическими препаратами. В терапевтическую схему обычно включают:
- Топические кортикостероиды. Мазевые составы с минимальными концентрациями гормональных веществ прописывают детям, начиная с 4-6 месяцев, если себорейный процесс прогрессирует и не поддается лечению стандартными кремами и шампунями. Используют кортикостероиды, которые не всасываются в кровоток, не дают побочных реакций.
- Антибиотики. Противомикробные мази и кремы показаны при локализации себорейного поражения в кожных складах, что сопровождается мокнутием и высоким риском пиодермии. Средства назначают на 5-7 дней при обострении процесса. Популярностью пользуются комбинированные продукты с гормонами и антибиотиками.
- Антигистаминные средства. Если дерматит сочетается с интенсивным отеком кожи, зудом (что проявляется беспокойством и постоянным плачем ребенка), эффективны препараты для перорального приема, которые быстро снимают симптомы. Их действие направлено на устранение иммунного компонента себорейного воспаления.
- Пиритион-цинк. Аэрозоли и шампуни с этим активным компонентом обладают себорегулирующим, противовоспалительным и антимикотическим действием. Их рекомендуют детям после 1 года для контроля за симптомами дерматита и профилактики рецидивов.
Лечение дерматоза у подростков проводится по схожим принципам. Основное отличие терапевтической схемы – активное назначение противогрибковых шампуней, которые угнетают рост Malasseiza и других патогенных возбудителей микотической инфекции на голове. В пубертатном возрасте обязательно используют антигистаминные и противоаллергические системные препараты, чтобы устранить мучительный зуд.
Медикаментозное лечение дополняют коррекций образа жизни. Подросткам советуют ограничить прием пищи с экстрактивными веществами, красителями и ароматизаторами. Чтобы не раздражать кожу, избегают ношения синтетической одежды, пользования агрессивными средствами для стирки. Важно поддержание комфортной психологической обстановки в семье, чтобы минимизировать стрессы у ребенка. Иногда лечение приходится дополнять психотерапией.
Прогноз и профилактика
У большинства новорожденных происходит выздоровление на первом году жизни, поэтому прогноз благоприятный. При подростковой форме своевременное лечение позволяет устранить внешние проявления и субъективные признаки. Вызывает опасения персистирующее течение патологии в пубертате, которое может переходить в себорейный дерматит взрослых. Профилактика болезни включает правильный уход за кожей ребенка, исключение провоцирующих факторов.
Источник
