Катышки на коже ребенка

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Щетина у новорожденных – это появление волос у ребенка на теле после рождения, которое вызвано определенными особенностями строения кожи. Само определение «щетина» не является настолько точным, чтобы сказать о такой особенности. Но не смотря на это, родителей часто пугает такое состояние ребенка, что требует детального рассмотрения этого вопроса.
Эпидемиология
Статистика распространения этой проблемы говорит о том, что менее, чем 11% новорожденных деток имеют такую особенность. Более 67% с такой проблемой – это недоношенные детки. Клинические проявления щетины беспокоят деток в 69% случаев, что говорит о необходимости своевременной диагностики такой проблемы.
[1], [2], [3]
Причины щетины у новорожденных
Щетина – это ничто иное, как повышенное оволосение на теле новорожденного ребенка. Чаще всего это не является патологией и не требует никакого лечения, а связано это с особенностями развития кожи малыша и ее придатков.
Кожа ребенка состоит из эпидермиса и собственно дермы или кожи. Именно в дерме содержатся зачатки потовых, сальных желез и луковицы волос. Развитие верхнего и нижнего слоя кожи происходит неравномерно. Сначала развивается эпидермис, который состоит из слоя тоненьких клеток. Затем развивается дерма и ее содержимые элементы, в том числе и волосы. Кожные волосы у ребенка внутриутробно развиваются очень интенсивно, и со временем они поддаются влиянию околоплодных вод. Это приводит к тому, что до момента рождения ребенка никаких лишних волос в виде щетины не должно уже быть. Но бывают случаи, когда это совсем не так.
Причины щетины у новорожденных чаще всего заключаются в недоношенности. Очень часто недоношенные детки рождаются со щетиной. Патогенез этого процесса заключается в том, что пушковые волосы у недоношенного ребенка просто не успевают отшелушиться до момента рождения ребенка. Поэтому сразу после рождения у малыша немного повышенное оволосение, что является нормальным. Если речь идет о щетине у доношенного ребенка, то она может возникать из-за особенностей развития волос у деток. Иногда волосы на коже малыша могут быть слишком толстые, поэтому они не могут пробиться через кожу и могут просвечивать в виде щетины. Это считается особенностью индивидуального развития каждого ребенка и связано с остаточными явлениями развития самой кожи в процессе онтогенеза. Такие волосы можно считать рудиментарными остатками развития человеческого организма.
[4], [5]
Факторы риска
Факторы риска развития такой проблемы определить весьма сложно, так как четкой причины возникновения этой патологии нет. Но можно сказать, что велика вероятность развития щетины у недоношенных деток и у деток, родители которых при рождении имели такую проблему.
[6], [7], [8], [9], [10], [11], [12], [13]
Симптомы щетины у новорожденных
Симптомы щетины очень часто приносят дискомфорт новорожденному малышу. Первые признаки появляются на первой неделе жизни ребенка. При этом главный симптом – это беспокойство ребенка и дискомфорт, особенно если щетина размещена в местах соприкосновения с одеждой. Это связано с тем, что щетина – это грубые волосяные фолликулы, которые в норме не должны быть на теле, пробиваются сквозь нежную кожу малыша. Сами по себе эти волосы жесткие, поэтому когда они пробиваются сквозь кожу, то это вызывает зуд, жжение в области. Поэтому одним из главных симптомов является то, что ребенок не может лежать спокойно из-за неприятных ощущений, которые вызывает эта щетина.
Как выглядит щетина у новорожденных? Она имеет такое название, поскольку нежная кожа малыша при этой патологии действительно напоминает щетину. Грубые черные волоски пробиваются сквозь кожу и это имеет вид крупных черных точек, которые сгрупиррованы на определенном участке кожи ребенка. Эти черные точки могут размещаться абсолютно на любом участке кожи, но чаще всего – это ручки, плечи, спинка, задняя поверхность бедер. Щетина на спине у новорожденного располагается наиболее часто и вызывает много симптомов. Это связано с тем, что когда ребенок лежит, то это вызывает много неприятных ощущений, жжение в области раздражения кожи.
Никаких других симптомов не должно больше наблюдаться, особенно системных проявлений.
Осложнения и последствия
Последствий после щетины, как правило нет. Эти явления проходят к концу первого месяца жизни и никакого повышенного оволосения после этого не бывает, не зависимо от пола ребенка. Осложнения могут быть при попытке выдавливать эти точки или как-то неправильно их лечить. Тогда можно занести инфекцию и спровоцировать инфекционные поражения кожи новорожденного ребенка.
[14]
Диагностика щетины у новорожденных
Диагностика щетины у новорожденных достаточно проста и требуется лишь визуальная оценка кожи новорожденного ребенка доктором. Анализы не информативны для подтверждения этой патологии, но можно сделать обследование малыша для спокойствия мамы.
[15], [16], [17]
Дифференциальная диагностика
Дифференциальная диагностика щетины у новорожденных должна проводиться с лануго. Лануго – это пушковые волосы на коже ребенка, особенно недоношенного. В норме после рождения они не редуцированы на спинке малыша между плечами. Эти волосики коротенькие и на ощупь очень мягенькие. В отличии от лануго, щетина – это крупные черные точки, которые даже на ощупь могут немного колоться. Это главные отличия этих двух состояний.
Лечение щетины у новорожденных
Лечение щетины у новорожденных не всегда необходимо, но поскольку родителей этот вопрос сильно беспокоит, то есть много народных способов. Лекарственных средств для лечения щетины не существует, поскольку это состояние вызвано особенностями развития.
Как вывести щетину у новорожденных? Есть несколько народных способов решения этой проблемы.
- Лекарство из меда можно сделать путем смешивания половины чайной ложечки густого меда и трех капель алоэ. Это нужно тщательно смешать на водяной бане. После этого такой раствор нужно немножко охладить и сделать круглый комочек. Этим комочкем нужно покатывать в области щетины, что способствует ее выкатыванию и смягчению кожи малыша.
- Делают «катышки» для кожи из муки. Для этого нужно взять чайную ложку муки и добавить пару капель грудного молока. Смешав это, получится комочек, которым нужно выкатывать область проявления патологии.
- Используют оливковое масло для легкого массажа кожи, на которой есть проявления щетины. Это способствует смягчению этой области и волосики могут спокойно пробиваться сквозь кожу, не принося неприятных ощущений.
- Очень важно при щетине регулярно купать ребенка и использовать после этого детские смягчающие врема или масла.
Современная доказательная медицина не рекомендует что-либо делать со щетиной у новорожденного, поскольку считается, что это состояние само по себе пройдет ближе к трем неделям жизни.
Профилактика
Профилактика, как такова, весьма сложное задание, поскольку предусмотреть развитие щетины у того или иного ребенка очень сложно. Более актуальны здесь меры вторичной профилактики, которые заключаются в минимальных вмешательствах со стороны родителей. Нельзя ни в коем случае выдавливать эти черные точки, поскольку это может вызвать осложнение.
[18]
Прогноз
Прогноз проявления щетины в дальнейшем говорит о том, что эта патология проходит бесследно, и никакой связи в дальнейшем с повышенным оволосением не имеет. Осложнения бывают очень редко, только при неправильных действиях со стороны родителей.
Щетина у новорожденных – это появления черных точек под кожей малыша или грубых жестких зачатков волос. Это вызвано особенностями развития конкретного ребенка и сложно предвидеть эту патологию. Наилучшим лечением считается минимальное вмешательство со стороны ребенка, тогда все пройдет бесследно само по себе.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди дерматологических проблем потница у детей с первых дней рождения вплоть до двух-трехлетнего возраста занимает одно из основных мест по обращениям родителей к педиатрам.
Потницу относят к болезням придатков кожи – расположенных по всему телу малых потовых (эккринных) желез.
[1], [2], [3]
Код по МКБ-10
L74 Болезни мерокринных [эккринных] потовых желез
Эпидемиология
Отечественная клиническая статистика детской потницы неизвестна. А вот, по информации American Academy of Family Physicians, данная кожная патология поражает до 40% младенцев и обычно появляется в течение первых месяцев жизни. В 3-4,5% случаев так называемая кристаллическая потница диагностируется педиатрами у новорожденных в возрасте 7-10 дней. Именно этот подтип или вид заболевания – наиболее распространенный.
Также в некоторых исследованиях отмечается, что потница у новорожденного ребенка чаще всего появляется при большом весе при рождении, а также у младенцев, появившихся на свет недоношенными или путем кесарева сечения.
[4], [5], [6], [7], [8], [9]
Причины потницы у ребенка
Основными причинами потницы у детей считаются перегревание – из-за жаркой погоды и зноя, а также из-за ошибок в уходе за детьми, в частности, когда их слишком тепло одевают или плотно спелёнывают. От этого часто возникают такие проблемы с кожей, как потница и опрелости у детей.
В результате выработка пота эккринными железами усиливается, притом что его выход на поверхность эпидермиса и естественное испарение затруднены. Таким образом, появляются условия для частичной обструкции выводных пор потовых желез.
Нередко появляется потница после температуры у ребенка, когда гипергидроз при лихорадке вызывается той или иной острой инфекцией.
Данное поражение кожных покровов чаще отмечается в жару, но чрезмерное утепление и создаваемый одеждой «парниковый эффект» приводят к тому, что может появляться потница зимой у ребенка.
[10], [11], [12]
Факторы риска
Безусловные факторы риска возникновения потницы педиатры усматривают:
- в высокой температуре воздуха – в помещении или за его пределами в жаркое время года, особенно в сочетании с повышенным уровнем влажности;
- в одежде и постельном белье из синтетических воздухонепроницаемых тканей, не впитывающих пот и блокирующих кожный газообмен;
- в избыточной обработке кожи в теплое время года не пропускающими воздух маслами или кремами на жировой основе, что приводит к закупориванию потовых пор на ее поверхности;
- в лишнем весе ребенка и большом количестве глубоких кожных складок, кожа в которых постоянно потеет без своевременно испарения выделяемого пота.
[13], [14], [15], [16]
Патогенез
Для снижения температуры тела при его перегревании маленькие дети, как и взрослые, потеют. Но почему же потница так часто появляется именно в раннем детском возрасте?
В значительной мере патогенез детской потницы обусловливается не до конца сформированной и адаптированной к условиям внешней среды терморегуляторной системой организма детей от рождения до полутора-двух лет. Также велика роль физиологических особенностей их кожи: неплотный роговой слой дермы, отсутствие полноценной гидролипидной (водно-жировой) и кислотной мантии кожи, недостаточных для защиты кожных покровов.
При развитии потницы расположенные в коже по всему телу эккринные потовые железы (которые имеют форму трубочек) и их не до конца развитые выводные протоки, открывающиеся в поверхностных порах кожи, оказываются заблокированными.
По мнению специалистов, к развитию детской потницы, особенно потницы у грудничка, причастна обитающая на здоровых кожных покровах (то есть, являющаяся частью кожной микробиоты) условно-патогенная бактерия Staphylococcus epidermidis. Полагают, что продуцируемое данным микроорганизмом вещество, образующее пленку, и закрывает выводные поры. А выход скапливающегося пота непосредственно через стенки желез проявляется высыпаниями на коже и ее раздражением.
Кстати, другой тип потовых желез – апокринные (залегающие глубже эккринных и локализованные подмышками, в промежности и паху, в области лобка и пупка) – в детстве завершают развиваться, а «включаются» с наступлением пубертатного периода. Их выводные протоки открываются, как и у сальных желез, в волосяные луковицы.
[17], [18], [19], [20], [21], [22], [23]
Симптомы потницы у ребенка
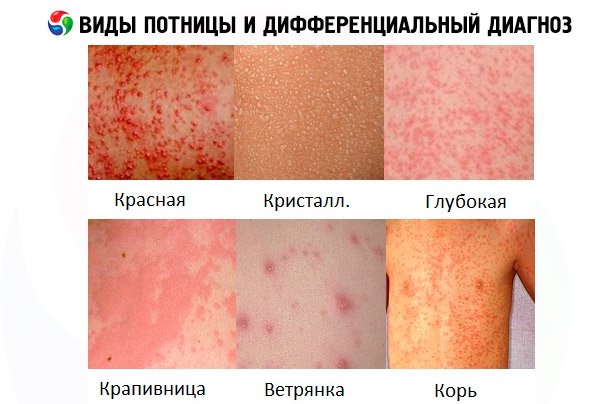
Первые признаки потницы – кожные высыпания. А то, как выглядит потница у детей, зависит от ее разновидности.
Кристаллическая потница проявляется везикулами – мелкими прозрачными пузырьками, заполненными жидкостью; при этом кожа не краснеет, а сыпь не вызывает зуда и других неприятных ощущений. Каждая везикула развивается до самопроизвольной перфорации с последующим подсыханием и десквамацией. Сколько проходит потница у детей? Кристаллическая потница обычно разрешается сама (чешуйки отшелушиваются в течение нескольких дней), но – когда воздействие причинных факторов продолжается – сыпь может появиться снова.
Если локализуется потница на голове и на лбу у ребенка, появилась на шее (в складках, за ушами, по линии роста волос) или на теле – на спине, на животе, а также высыпала на руках (в сгибах локтевых суставов и в области предплечий) и на ногах (в сгибах коленных суставов), то в 85-92% случаев это кристаллический вид патологии. См. также – Потница у новорожденного на лице и шее
При красной потнице сначала кожа ребенка покрывается зудящими красно-розовыми пятнами, на которых буквально через несколько часов образуются красноватые узелки. Держатся они в течение нескольких дней, часто трансформируясь в пустулы, отчего в дерматологии появилось параллельное название – «пустулезная потница». Места ее высыпаний: сгибы конечностей, волосистая часть головы и шея; часто бывает такая потница у детей подмышками.
Также может появляться красная потница на ступнях (между пальцами и на своде стоп), в паху и на ягодицах, то есть на попе. Площадь высыпаний может быть довольно обширной, часто происходит мацерация эпидермиса; зуд кожи раздражает ребенка, что отражается на его поведении, сне и кормлении.
Если случается глубокая потница, сыпь в виде розовых или красных пятен и ярких папул разного размера распространяется по всему телу, но в большей степени сосредоточена в области шеи и на спине; отмечаются лихорадка, общее недомогание, зуд и раздражение кожи.
[24], [25]
Формы
Различаемые дерматологами виды потницы:
- кристаллическая (miliaria crystallina) – поверхностная, наиболее часто диагностируемая;
- красная (miliaria rubra) – более глубокая, чаще бывает у новорожденных, обычно развиваясь между первой и третьей неделями жизни младенца;
- глубокая (miliaria profunda) – самая редкая, так как поражает, в основном, живущих в тропическом климате взрослых. При этом она самая серьезная, поскольку вызывается полной обструкцией апикальных участков трубочек эккринных желез; зачастую является осложнением многократно рецидивирующей красной потницы.
[26], [27], [28]
Осложнения и последствия
Если уход за кожей с потницей недостаточно качественный, или ребенок расчесывает зудящие места, то последствия и осложнения – в виде бактериального или грибкового инфицирования поврежденной кожи – не заставят себя ждать. В первую очередь, активизируется упомянутый выше эпидермальный стафилококк, маловирулентный в благоприятных условиях и довольно агрессивный при любых повреждениях поверхностных слоев кожи.
Чаще всего запущенная потница осложняется стафилококковой или стрептококковой пиодермиями – гнойничковыми воспалениями, а также перипоритом – воспалительным процессом непосредственно в порах эккриновых потовых желез.
Глубокая потница после длительного перегревания, которое заставило ребенка сильно потеть, может привести к тепловому удару: с лихорадкой, гиперемией и сухостью кожи, рвотой, слабостью, учащенным поверхностным дыханием и даже потерей сознания. Но такое может случиться только в крайнем случае.
[29], [30], [31], [32], [33], [34]
Диагностика потницы у ребенка
На первый взгляд, диагностика потницы у ребенка особых сложностей не вызывает, и ее обычно проводит участковый педиатр, внимательно осматривая ребенка, фиксируя и анализируя характер и локализацию высыпаний на кожных покровах.
Но заболеваний, имеющих схожую симптоматику, очень много, и может быть сыпь у ребенка похожая на потницу при ветрянке, краснухе или кори.
[35], [36], [37], [38], [39], [40], [41], [42]
Дифференциальная диагностика
Поэтому дифференциальная диагностика должна точно определить, какая проблема с кожей на самом деле возникла: пузырчатка новорожденных, атопический дерматит, пеленочная эритема, аллергия или потница у ребенка.
Лечение потницы у ребенка
Проводится лечение потницы у детей в домашних условиях, и ключевой терапевтический метод – исключение воздействия тепла на кожные покровы ребенка (снижающее интенсивность выделения пота) и правильный уход за кожей. Необходимости в медикаментозном лечении, как правило, нет.
Однако родители часто задают один и тот же вопрос: чем мазать потницу у ребенка? Врачи настоятельно рекомендуют сразу ничем не мазать высыпания! Первым делом, лечение потницы у детей включает купание ребенка в воде с добавлением слабого (бледно-розового) раствора марганцовокислого калия и последующее тщательное просушивание кожи (влагу следует не вытирать, и осторожно промакивать). Добиться абсолютной сухости кожи, необходимой для избавления от потницы, помогут ванны воздушные: несколько минут ребенок должен побыть без одежды.
Складки кожи, покраснения и высыпания припудривают детской присыпкой; также допустимые антисептические средства от потницы у детей: 0,5-1% этиловый раствор борной кислоты (борный спирт), 1% раствор салициловой кислоты (салициловый спирт), раствор фурацилина.
Любую мазь или крем от потницы у детей важно использовать с осторожностью: средства на жировой основе (чаще всего это вазелин) забивают поры и только усугубляют ситуацию.
Для снятия покраснения кожи (если отсутствует мацерация) могут применяться кремы Д-Пантенол и Бепантен (с D-пантенолом) или гель Пантестин (в составе которого есть еще и мирамистин).
Когда чешется потница у ребенка старше одного месяца, исключительно по назначению врача может применяться используемое при аллергическом дерматите и крапивнице антигистаминное средство Диметинден (Фенистил) в форме геля, который два-три раза в сутки наносится на проблемную область.
Если признаки сохраняются дольше нескольких дней, и кожа мокнет, то может применяться (нанесением на пораженные участки) антисептическая и подсушивающая суспензия с окисью цинка – Циндол. Это лучшее средство, чем обычная (на вазелиновой основе) цинковая мазь. Целесообразнее использовать цинковую мазь с белым парафином (она выпускается в тубах, а не в банках).
Судя по наличию пункта «высыпания различной этиологии» в перечне показаний к применению, лосьон Каламин использовать можно – чтобы снять зуд и раздражение кожи, продезинфицировать и подсушить высыпания. Кроме оксида цинка и цинкосодержащего минерала каламита, в составе данного средства (заявленного как детский лосьон, успокаивающий кожу) присутствует сильнейшее бактерицидное вещество – фенол, используемый для лечения гнойных заболеваний кожи, проникающий через кожные покровы в кровь и… противопоказанный детям.
Антибактериальные средства наружного применения – Левомеколь или Кортомицетин, а также линимент синтомицина с антибиотиком левомицетином – врач назначает, когда не проходит потница у ребенка из-за воспаления кожи, возникшего при ее инфицировании.
Если ситуация и далее осложняется, то дело может дойти и до топических кортикостероидов – для снятия воспаления и зуда. Однако серьезные побочные эффекты большинства этих препаратов многим хорошо известны. И если кому-то был порекомендован крем Адвантан, то нужно иметь в виду следующее: согласно инструкции, данное средство с метилпреднизолона ацепонатом (синтетическим аналогом преднизолона) допускается использовать при дерматитах, нейродермитах, экземе, псориазе и т. д. с 4-месячного возраста (а для препарата в виде эмульсии ограничения по возрасту вообще не указаны). Но метилпреднизолон противопоказан детям младше 12-ти лет.
Глюкокортикостероиды всасываются детской кожей и попадают в кровь, повышая нежелательное системное действие синтетических гормонов коры надпочечников. Кроме того, применение таких препаратов детям без крайней необходимости вызывает дерматоз и атрофию эпидермиса.
Народное лечение
Давно ставшее классикой народное лечение потницы – это лечение травами, то есть – купание ребенка в воде, добавляя в нее отвары лекарственных растений: цветков аптечной ромашки и календулы лекарственной, листьев подорожника большого, травы череды трехраздельной, лапчатки прямостоячей или любистка лекарственного, а также семян кориандра посевного.
Своим противовоспалительным и вяжущим действием помогут ополаскивания кожи или чуть теплые примочки с отваром из дубовой коры, корней девясила, травы хвоща полевого или сушеницы топяной.
С этой же целью можно использовать натуральный яблочный уксус, разбавленный кипяченой водой (1:1) – распыляя полученный раствор на кожу и давая влаге полностью высохнуть.
А еще для снятия зуда и профилактики воспаления рекомендуется обрабатывать область потницы содовым раствором (одна чайная ложка на стакан теплой воды) или разведенным пополам с водой свежим соком алоэ.
[43], [44], [45], [46]
Профилактика
Понятно, что профилактика потницы у детей заключается в двух пунктах: не перегревать ребенка ни летом, ни зимой (то есть не кутать его так, чтобы он обливался потом) и соблюдать правила гигиены и принципы ухода за кожей детей младенческого возраста.
[47], [48], [49]
Прогноз
Прогноз закупорки малых потовых желез, приводящий к развитию потницы, благоприятный: проблему можно решить быстро, если правильно одевать ребенка и чище мыть.
[50]
Источник
