Корка на коже лица у ребенка
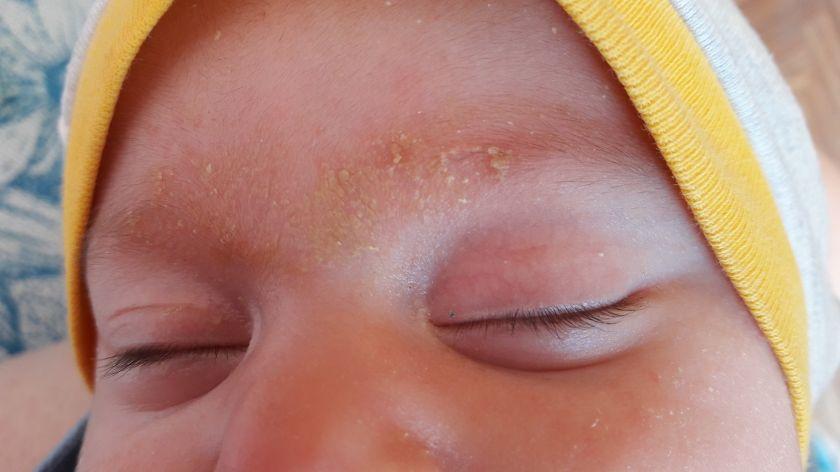
В первые месяцы жизни грудного ребенка у родителей возникает много проблем. Кожа малыша очень нежная, она чрезвычайно восприимчива к различным изменениям внешней среды или косметическим средствам, что может привести к тому, что появятся корочки на бровях у грудничка, или себорейный дерматит.

Шелушение бровей у грудничка
Сальные и потовые железы грудничка
Эпидермис (наружный слой кожи) у новорожденного тонкий (0,15-0,25 мм) и рыхлый, что может вызвать быстрое раздражение кожи и шелушение.
Потовые железы только начинают функционировать, они развиты слабо, потому что выход из каналов закрыт клетками эпителия. Полностью железы формируются к 3-4 месяцам. Поэтому, когда ребенок перегревается, он не потеет, а на коже может начаться шелушение, так как ее верхний слой легко отслаивается.
Сальные железы функционируют интенсивно под влиянием материнских гормонов, циркулирующих в организме грудничка. Со временем они закупориваются, кожное сало высыхает, образуя толстую чешуйчатую корку на коже.
Тревожные симптомы
Важно! Когда на бровях и голове у грудничка образуются желтые корочки, чаще всего они не вызывают зуда и не доставляют беспокойства малышу. Если они присутствуют долго и имеют тенденцию к разрастанию, то препятствуют правильному дыханию кожи, нарушают функционирование желез, могут способствовать проникновению бактериальных и грибковых инфекций и вызвать повышенное выпадение волос.
Симптомы становятся тревожными, когда:
- несмотря на борьбу с корочками, они постоянно образуются вновь;
- корки появляются в большом количестве вне головы и волосяного покрова, например, в паху, на ягодицах, подмышках или шее;
- корка чрезвычайно плотная и твердая;
- грудничок беспокоится и царапает места появления корок;
- кожа становится красной, и на ней появляются высыпания;
- у ребенка выпадают волосы;
- в области корочек появляется жидкость, кожа в этих местах на ощупь становится более теплой, чем другие ее участки.
Данные признаки могут быть свидетельством аллергии, атопического дерматита, псориаза, грибковой инфекции, которые необходимо лечить специфическими средствами.
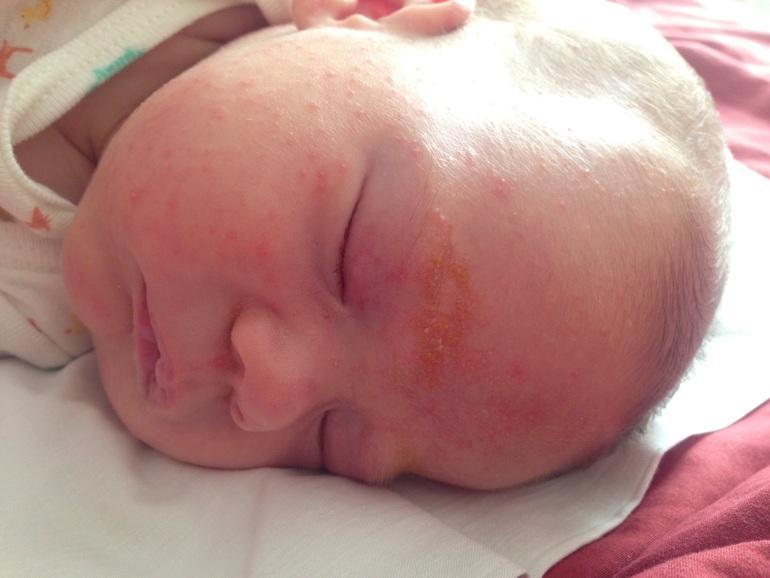
Аллергия на лбу у младенца
Причины появления корочек
Молочная корочка – это кожные изменения у младенца, проявляющиеся в виде толстых белых или желтых чешуек, напоминающих перхоть. Чаще всего они наблюдаются на лице: бровях, лбу и волосистой части головы. Другие места – за ушком, в носогубных складках, на веках, в паху, где сальные железы функционируют наиболее интенсивно.
Хотя это явление встречается довольно часто (у 76% всех младенцев), оно бывает не у всех новорождённых. Впервые корочки появляются у месячного малыша или чуть раньше, но может это произойти и у годовалых детей. Существует много факторов, определяющих, почему у грудничка краснеют и шелушатся брови.
Важно! Было замечено, что чаще всего образуются корочки у тех младенцев, кто страдает повышенной чувствительностью кожи, а также тех, кто рождается поздней весной и летом, то есть в жаркое время года, и подвергается воздействию высоких температур.
Другими причинами являются:
- Генетическая предрасположенность, но этот фактор недостаточно изучен;
- Если у новорожденного шелушатся брови, это может быть вызвано применением марганцовки для купания, которая обладает подсушивающим эффектом, либо частым использованием мыла и шампуней;

Купание грудничка с мылом
- Слишком сухой воздух в помещении;
- Избыточное производство кожного сала сальными железами;
- Использование неподходящих детских косметических средств.
Действия родителей
Убрать корочки лучше сразу после их появления, так как сначала они могут быть едва заметными, а затем быстро нарастать и образовывать плотную корку, которую удалить значительно труднее. Хотя многие специалисты не видят необходимости это делать и советуют просто подождать, когда проблема исчезнет сама собой (но так бывает не всегда).
Важно! Категорически запрещается механически счищать корочки с сухой кожи, так как можно не только травмировать нежный кожный покров младенца, но и занести инфекцию.
Что должны делать родители, когда у новорожденного шелушатся лоб и брови:
- Сначала необходимо смягчить корочки обычным детским маслом, можно даже простым оливковым или кокосовым. Нужно засечь, сколько времени остается до купания, – должно быть не менее часа. Смазать все места появления чешуек. Если они на волосистой части головы, то после нанесения масла надеть чепчик;
- Удалить чешуйки с помощью расчески с тупыми зубьями или щетки. Для удаления корочек за ухом и на бровях можно использовать мягкую зубную щетку. Это лучше делать после намыливания головы шампунем, но можно и до мытья;
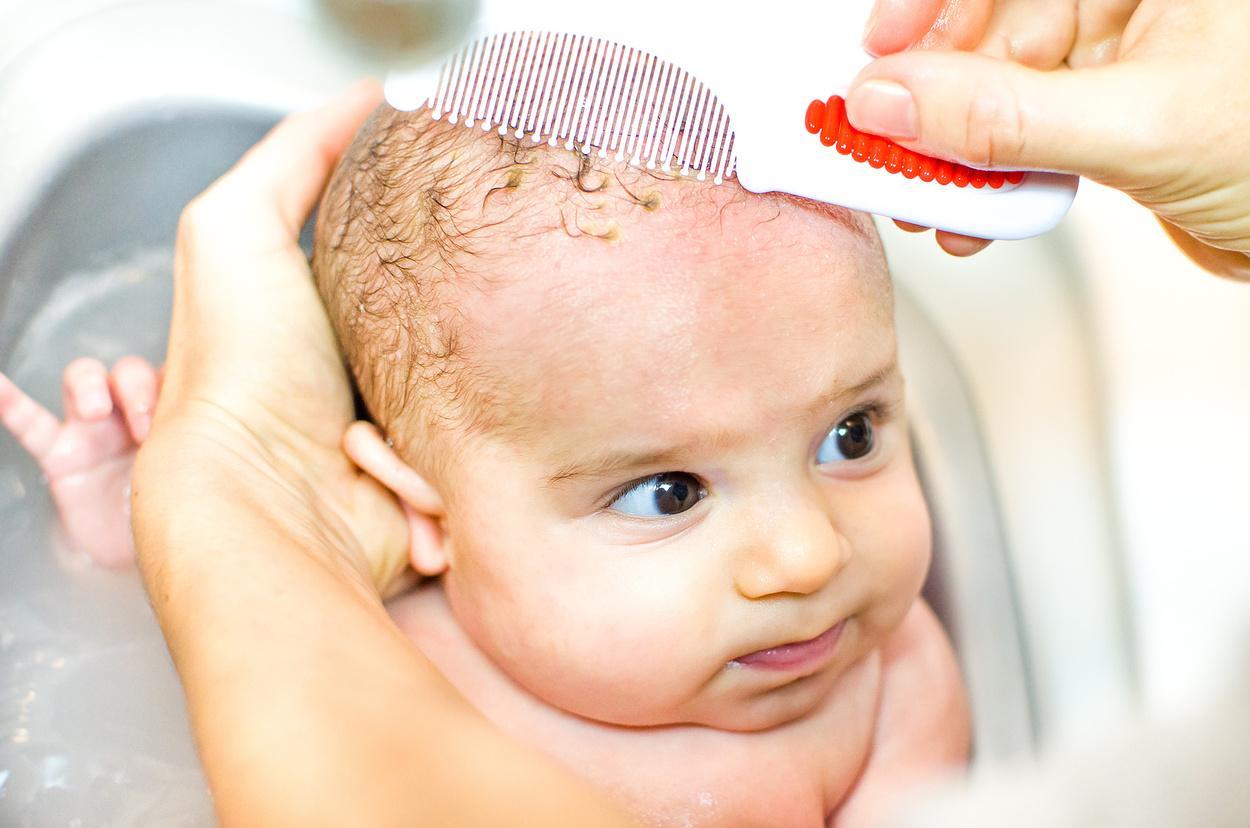
Удаление корочек
- Тщательно смыть шампунь с удаленными чешуйками.
Важно! После одной процедуры все чешуйки не удалятся, возможно, потребуется ее повторение.
Профилактика возникновения шелушения
Если у младенца шелушатся брови, и образуются корочки, недостаточно их просто убрать, так как они могут образовываться вновь. Чтобы предотвратить шелушение, необходимо выполнять профилактические мероприятия:
- Следить за влажностью в помещении, где находится ребенок. Она должна составлять не меньше 70%;
- Важно не перегревать ребенка, не надевать ему шапочку, когда в этом нет необходимости. У младенцев не полностью развиты механизмы терморегуляции, и на любой перегрев организм реагирует чрезмерно активной работой сальных желез;
- Кормящим мамам нужно исключить из рациона жирные и провоцирующие аллергические реакции продукты;
- Даже если видимые корочки отсутствуют, и нет заметного шелушения, необходимо регулярно ухаживать за кожей ребенка, смазывая ее детским маслом и кремом после купания. Можно сыпать также детскую пудру, которая хорошо впитывает кожное сало и смягчает кожу.
Важно! Если появление чешуек и шелушение связаны с применением детской косметики, нужно смазывать проблемные места натуральным оливковым или миндальным маслом, прекратив использовать косметические средства.
Хотя себорейный дерматит не является опасным заболеванием или результатом неправильного ухода, следует помнить, что отсутствие действий по его предотвращению и устранению может привести к серьезным проблемам. На толстых корках любят селиться бактерии и грибок. Они могут вызвать грибковые инфекции и ослабить корни волос.
Видео
Источник
Себорейный дерматит у детей — это хроническое кожное заболевание, которое обусловлено нарушением секреции сальных желез и воспалением дермы. Клинически различают детский и подростковый варианты болезни. Проявляется желтыми корками на голове, лице и теле, покраснением, отечностью и повышенной сальностью кожи. Для диагностики достаточно сбора анамнеза и физикального обследования. Лечение включает аптечную косметику (противогрибковые и кератолитические шампуни, дерматологические кремы), мази с антибиотиками и топическими стероидами, пероральные антигистаминные препараты.
Общие сведения
Себорейный дерматит — самое распространенное заболевание в детской дерматологии, которое встречается у 70% младенцев первых 3 месяцев жизни и у 9-10% детей другого возраста. Мальчики болеют чаще девочек. Выделяют две формы себорейного дерматита — детскую (от рождения до 2-4 лет) и подростковую. Болезнь сопровождается неприятными субъективными ощущениями, а у детей постарше и подростков — психологическим дискомфортом, связанным с наличием неэстетичных себорейных очагов на голове и теле.
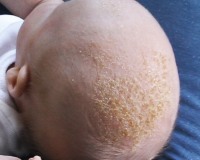
Себорейный дерматит у детей
Причины
Этиологические факторы разнятся в зависимости от формы дерматита. В младенчестве основной причиной является крупный размер сальных желез в сочетании с их повышенной секреторной активностью. К предрасполагающим факторам детской себореи относят повышенный уровень циркулирующих материнских гормонов и усиленную выработку кортикостероидов. У подростков структура причин себорейного дерматита более разнообразна:
- Грибы Malasseiza. Микроорганизмы составляют нормальную кожную микрофлору, но их удельный вес составляет не более 46%. Кожные патологии возникают, когда количество грибов на коже у детей увеличивается до 70-80% и более. Они нарушают барьерную функцию эпидермиса, выделяют насыщенные жирные кислоты, стимулирующие воспаление.
- Нарушение салоотделения. В подростковом возрасте происходит гормональная перестройка, изменяются уровни эстрогенов, прогестерона, тестостерона. Сальные железы на лице, голове, груди и верхней части спины начинают активно выделять секрет, что способствует развитию типичной картины себорейного дерматита.
- Изменения липидограммы. Установлено, что себорейный процесс чаще поражает детей с нарушениями липидного обмена в виде повышенного уровня общего холестерина и триглицеридов. Это вызывает изменение химического состава отделяемого сальных желез, провоцирует кожное воспаление.
- Неврологические заболевания. Больные с церебральным параличом, нервно-мышечными расстройствами чаще страдают от себорейного дерматита. У таких детей поражение носит генерализованный характер. Вероятно, это связано с повышенной выработкой кожного сала на фоне отсутствия двигательной активности.
- Снижение иммунитета. Болезнь в 3-4 раза чаще выявляется у подростков, страдающих врожденными патологиями иммунной системы, ВИЧ-инфицированных. Нарушение реактивности организма сопровождается повышенным размножением грибов Malasseiza, вызывающих дерматит.
Патогенез
В развитии заболевания у детей выделяют 4 патофизиологических стадии. Сначала происходит взаимодействие грибка Malasseiza с эпидермисом, что приводит к изменению состава сального секрета. На втором этапе возникает хроническое кожное воспаление, которое плавно перетекает в третью стадию — нарушение процессов пролиферации и дифференцировки эпидермальных клеток. На четвертом этапе кожа изменяет свои анатомо-функциональные особенности.
Симптомы
У грудных детей себорейный дерматит в основном появляется на голове («чепчик новорожденного») на 2-3 неделе жизни. Образуются жирные желтые корки, которые наиболее выражены в лобной области. Симптом сопровождается покраснением и шелушением в заушной области, на границе роста волос. Постепенно высыпания, локализованные на голове, распространяются на естественные кожные складки (подмышечные, паховые). В этих зонах наблюдаются пятнистые высыпания, кожное раздражение и мацерация.
Для детского варианта себорейного дерматита характерны минимальные субъективные проявления. При массивном поражении возможен умеренный зуд и беспокойство младенца. Выраженные клинические симптомы встречаются при осложненной форме заболевания— эритродермии Лейнера-Муссу. В этом случае, помимо тотальной гиперемии и шелушения, у детей отмечаются расстройства ЖКТ, отказ от груди или бутылочки, повышение температуры тела.
При подростковом типе себорейного дерматита существует 2 типичные локализации: на лице, на голове. Здесь расположены андрогензависимые сальные железы, которые реагируют на изменение уровня половых гормонов. В отличие от младенческой формы, на волосистой части головы образуется мелкое отрубевидное шелушение (перхоть). На гладких кожных покровах появляются участки покраснения и отечности, которые покрываются желтыми корками.
В пубертатном периоде патология дополняется выраженными субъективными симптомами. Подростки жалуются на изнуряющий зуд пораженных очагов, из-за чего они расчесывают кожу до крови. Реже беспокоят жжение и болезненность. Помимо типичных корок и покраснения, на лице, спине и груди заметны мелкие папулы — красные прыщики, возвышающиеся над поверхностью кожи.
Осложнения
Младенческий дерматит зачастую осложняется бактериальной инфекцией с возникновением пиодермии. Она становится следствием постоянной мацерации кожных покровов под памперсом, что создает благоприятные условия для развития микроорганизмов. Неадекватное и несвоевременное лечение кожного заболевания способствует генерализации процесса, когда корками и гиперемированными очагами покрывается все тело, у детей появляется мокнутие, присоединяется вторичная инфекция.
Диагностика
Заболевание имеет характерную клиническую картину, не требует проведения дополнительных лабораторных и инструментальных методов обследования. На приеме педиатр или детский дерматолог тщательно обследует состояние кожи на теле и голове. Если врач подозревает осложнение себорейного дерматита вторичной инфекцией, перед тем, как начать лечение, он назначает микроскопию соскоба чешуек.
При диагностике очень важен сбор анамнеза, что помогает специалисту разобраться с диагнозом. У родителей младенца уточняются сведения о времени начала симптомов, характере вскармливания, поведении ребенка (есть ли постоянный плач, беспокойство, нарушения сна). При обследовании подростка педиатру важно установить семейный анамнез, оценить уровень и гармоничность физического развития.
У младенцев необходима дифференциальная диагностика себорейного воспаления с атопическим поражением. В первом случае симптомы возникают на 1-3 месяце жизни ребенка, во втором — после 3-месячного возраста. Для себореи характерна локализация в кожных складках и на голове, а при атопии первым поражается лицо. Патогномоничный признак нарушения работы сальных желез (толстые желтые корки) отсутствует при аллергической природе дерматита.
Лечение себорейного дерматита у детей
Лечение детей грудного возраста в типичных случаях ограничивается применением лечебной косметики. Для разрыхления и безболезненного удаления корок на голове показаны кремы с салициловой кислотой, специальные шампуни и теплые масляные компрессы за 30-40 минут до купания. Лечение средствами с кератолитическим действием позволяет быстро удалить избыточные наслоения секрета сальных желез, очистить кожные покровы на голове.
Вторая составляющая терапии себорейного дерматита — адекватное увлажнение и питание дермы, чтобы восстановить защитный водно-липидный барьер, нормализовать работу сальных желез. Для ухода наносят специальные детские дерматологические кремы, формула которых содержит растительные масла, ранозаживляющие и себорегулирующие компоненты. При осложненном течении лечение дополняется фармацевтическими препаратами. В терапевтическую схему обычно включают:
- Топические кортикостероиды. Мазевые составы с минимальными концентрациями гормональных веществ прописывают детям, начиная с 4-6 месяцев, если себорейный процесс прогрессирует и не поддается лечению стандартными кремами и шампунями. Используют кортикостероиды, которые не всасываются в кровоток, не дают побочных реакций.
- Антибиотики. Противомикробные мази и кремы показаны при локализации себорейного поражения в кожных складах, что сопровождается мокнутием и высоким риском пиодермии. Средства назначают на 5-7 дней при обострении процесса. Популярностью пользуются комбинированные продукты с гормонами и антибиотиками.
- Антигистаминные средства. Если дерматит сочетается с интенсивным отеком кожи, зудом (что проявляется беспокойством и постоянным плачем ребенка), эффективны препараты для перорального приема, которые быстро снимают симптомы. Их действие направлено на устранение иммунного компонента себорейного воспаления.
- Пиритион-цинк. Аэрозоли и шампуни с этим активным компонентом обладают себорегулирующим, противовоспалительным и антимикотическим действием. Их рекомендуют детям после 1 года для контроля за симптомами дерматита и профилактики рецидивов.
Лечение дерматоза у подростков проводится по схожим принципам. Основное отличие терапевтической схемы — активное назначение противогрибковых шампуней, которые угнетают рост Malasseiza и других патогенных возбудителей микотической инфекции на голове. В пубертатном возрасте обязательно используют антигистаминные и противоаллергические системные препараты, чтобы устранить мучительный зуд.
Медикаментозное лечение дополняют коррекций образа жизни. Подросткам советуют ограничить прием пищи с экстрактивными веществами, красителями и ароматизаторами. Чтобы не раздражать кожу, избегают ношения синтетической одежды, пользования агрессивными средствами для стирки. Важно поддержание комфортной психологической обстановки в семье, чтобы минимизировать стрессы у ребенка. Иногда лечение приходится дополнять психотерапией.
Прогноз и профилактика
У большинства новорожденных происходит выздоровление на первом году жизни, поэтому прогноз благоприятный. При подростковой форме своевременное лечение позволяет устранить внешние проявления и субъективные признаки. Вызывает опасения персистирующее течение патологии в пубертате, которое может переходить в себорейный дерматит взрослых. Профилактика болезни включает правильный уход за кожей ребенка, исключение провоцирующих факторов.
Источник
Последнее обновление: 20.02.2021
Себорейные корочки у младенцев: что можно и что нельзя делать при лечении
Себорейные корочки у детей – это скопления кожного сала, которое у взрослых людей равномерно покрывает волосы, а у малышей превращается в корку.
Спешим заверить, что себорейные корочки у грудничка – дело легко поправимое. Она часто появляется у малышей в первые месяцы жизни под влиянием разных факторов.
Причины появления себорейных корочек у новорожденных
До конца причина возникновения неизвестна. Есть несколько версий :
- Грибы рода Malassezia.
- Неправильный подбор косметических средств для ухода за детской кожей: пенки или мыла. Ошибка в выборе часто является следствием неправильного определения типа кожи головы. Если ваш личный врач не справляется с этим, обратитесь к профессиональному трихологу.
- Банальный перегрев, естественное следствие которого – повышенное потоотделение, тоже может быть причиной появления себорейной корочки.
- Частое мытье головы как у взрослых, так и у детей смывает защитный слой с кожи и волос. Сальные железы, почувствовав опасность извне, начинают работать активней, чтобы защитить голову.
- Аллергия – это свидетельство низкого иммунитета и общей несбалансированности организма. Поэтому и сальные железы начинают «барахлить», производя избыточное сало.
Чего нельзя делать ни в коем случае
- Корочка из кожного сала выглядит безобидной и легко удаляемой. Мама думает, что может справиться с ней подручными методами, которые, на самом деле, усугубляют ситуацию.
- Нельзя отколупывать корочку ногтями. Можно повредить тонкой коже головы. Особенно опасны «ручные» методы на темечке.
- Нельзя использовать прежний шампунь для малышей. Проконсультируйтесь с врачом прежде, чем покупать новое средство. Даже если причина появления корочки не в косметике, само ее присутствие меняет требования к шампуню и мылу.
Как убрать себорейные корочки
- Чтобы корочка легко отделялась от головы, ее нужно размягчить. Для этого за 1,5 часа до купания намажьте голову малыша оливковым маслом или вазелином и накройте ее стерильной марлевой тканью.
- Во время купания смойте масло (вазелин). Вместе с ним должна смыться часть чешуек себорейной корочки.
- При купании используйте пенку или шампунь для детей, которые пенятся совсем чуть-чуть и не содержат щелочи.
- Затем возьмите детскую расческу (лучше пластиковую, с мягкими зубчиками) и аккуратно вычешите голову в местах появления корочки. Расчесывайте голову в разных направлениях – так вы сможете убрать больше чешуек..
- Чаще всего убрать корочку за одну процедуру не получается. В таком случае, повторите ее через 5-7 дней.
Специальный шампунь от себорейных корочек
Для малышей мы разработали эффективное средство от себорейных корочек – гипоаллергенный размягчающий шампунь-пенку с нежным воздействием. Перед его применением не нужно делать маски из вазелина или масел, он сам выполняет роль увлажнителя с помощью экстрактов трав и пантенола.
Шампунь-пенка «Ла-Кри» от себорейных корочек подходит для постоянного применения и не требует рекомендации врача.
Клинические исследования
Шампунь-пенка для детей Ла-Кри создан специально, чтобы очищать нежную кожу и волосы малыша. Средство рекомендовано союзом педиатров России. Проведенное компанией «Вертекс» совместно с союзом педиатров России клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных.
Источники:
- Кильдиярова Рита Рафгатовна, Педиатру на каждый день. Руководство для врачей, ГЭОТАР-Медиа, 2019.
- Андерсон, Аричи, Аццопарди, Наглядная неонатология. Руководство, ГЭОТАР-Медиа, 2019.
- Манчини А. Дж., Кроучук Д. П., Детская дерматология. Практическая медицина, Справочник, 2018.
Читайте также
Сухая кожа лица – неприятность, с которой сталкиваются и взрослые, и малыши. Кожа теряет здоровый цвет, становится тонкой и восприимчивой, появляется шелушение, и сильнее вырисовываются морщинки.
Зуд, шелушение, красные пятна на коже у ребёнка…. С такими проблемами чуть ли не ежедневно приходится бороться каждой мамочке.
Почему у ребенка сухая кожа? Сухие пятна на коже ребенка, также как и шелушение, могут появиться по нескольким причинам.
Источник

