Кожа на ноге как у жабы

Фринодерма – редкая патология кожи, связанная с недостатком ретинола в организме на фоне нарушений его потребления или всасывания в кишечнике. Клинически проявляется процессом ороговения в зоне волосяных фолликулов, напоминающим гиперкератотический «феномен тёрки», со временем превращающим кожу пациента в шершавый «панцирь жабы». В процесс вовлекаются слизистые полости рта, теряющие блеск и влагу. Диагностируют фринодерму с учётом анамнеза, клиники, гистологии и анализа сыворотки крови на каротин, витамин А. Системная патология требует консультации профильных специалистов. Лечение фринодермы проводится ретинолом в больших дозах: как медикаментозно, так и с помощью увеличения его поступления с пищей.
Общие сведения
Фринодерма – алиментарный авитаминоз А с явлениями фолликулярного кератоза. Сухость дермы, образование на ней роговых фолликулярных и перифолликулярных узелков размером с просяное зернышко делают кожу похожей на кожу жабы, что послужило поводом к названию патологического процесса фринодермой. Американские дерматологи считают фринодерму аналогом шиловидного лихена Крокера или Пиккарди, однако связь указанных дерматозов с волосяным лишаём, а не с авитаминозм А, опровергает эту гипотезу. Патологический процесс практически не встречается в высокоразвитых странах Запада, редок в России, распространён в странах третьего мира, где голод, антисанитария, плохие бытовые и социальные условия являются факторами, провоцирующими развитие фринодермы. Актуальность проблемы в современной дерматологии связана с тенденцией к росту заболеваемости медикаментозной фринодермой из-за бесконтрольного приёма лекарств, развития дисбактериоза.
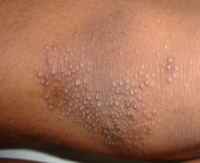
Фринодерма
Причины фринодермы
Триггер фринодермы очевиден – дефицит ретинола в результате экзогенных (недостаток витамина А в продуктах, некорректная кулинарная обработка пищи, которая содержит ретинол) и эндогенных (нарушение всасываемости в тонком и толстом кишечнике, гемодиализ) факторов, вызывающих разбалансировку метаболизма.
Ретинол (витамин А) – одно из центральных звеньев обменных процессов, происходящих в эпидермисе и дерме. При его недостатке возникает нарушение трофики и воспаление, что активизирует систему Т-лимфоцитов и клетки ретикулярной ткани. Последние стимулируют пролиферацию роговых клеток. Одновременно из-за обменных нарушений меняется состав секрета сальных желёз, который склеивает избыток роговых клеток в устье фолликуллов. Возникает роговая пробка, которая перекрывает устье выхода волоса на поверхность кожи, вызывая перифолликулярное воспаление, усугубляя пролиферацию клеток верхнего слоя эпидермиса, формируя очаги фолликулярного гиперкератоза. Так возникает фринодерма.
Симптомы фринодермы
Клинические проявления патологического процесса могут иметь различную степень выраженности. Фринодерма первой степени тяжести характеризуется распространённым гиперкератозом на фоне сухости кожи; второй – появлением лентикулярных папул; фринодерма третьей степени тяжести характеризуется присоединением вегетирующих папул, эрозий.
Начало патологических изменений визуально проявляется изменением цвета дермы, которая бледнеет, становится сухой. Она теряет влагу, а вместе с ней – эластичность, начинает шелушиться, одновременно нарушается работа желез кожи. В процесс вовлекаются слизистые оболочки, они тускнеют, становятся сухими, на них возникают трещины. Формируется фолликулярный гиперкератоз – один из основных симптомов фринодермы, очаги которого по периметру депигментированы. Позднее при прогрессировании фринодермы рядом с фолликулярными узелками появляются вторичные, перифолликулярные, кожа становится шершавой, как у жабы, железезистый аппарат дермы атрофируется.
В углах рта формируются глубокие трещины. Процесс с мелкоузелковой сыпи на конечностях распространяется на лицо, спину, ягодицы. Папулы трансформируются в бляшки, которые начинают вегетировать, изъязвляться. Слизистая красной каймы губ при фринодерме постепенно ороговевает, становится сухой, трескается. Проявляется сопутствующая заболеванию патология: откладывается зубной камень, возникает конъюнктивит, кератит (пятна Бито), ухудшается зрение, особенно в темноте и сумерках. Возникает типичное проявление авитаминоза А, известное как симптом «ночной слепоты».
Диагностика и лечение фринодермы
Клинический диагноз фринодермы ставит дерматолог с учётом анамнеза, клинической динамики патологического процесса, результатов гистологического исследования, заключений узких специалистов (гастроэнтеролога, офтальмолога, стоматолога). В сыворотке крови определяют концентрацию каротина и ретинола. В биоптате из очага фринодермы заметен околофолликулярный инфильтрат с явлениями гиперкератоза, атрофия железистого аппарата дермы. Отмечается явная гиалинизация коллагеновых и эластических волокон, отсутствие подкожно-жировой клетчатки. Дифференцируют фринодерму с шиловидным лихеном, плоским лишаём, ихтиозом, красным волосяным отрубевидным лишаём, узловатой почесухой, болезнью Дарье, лихеноидным туберкулёзом кожи, псориазом, кератозами, масляными фолликулитами (угрями), хронической язвенной пиодермией.
Терапия патологического процесса длительная, основывается на введение в организм пациента больших доз витамина А, что связано с его эпителиально-пластическими свойствами. Введение в рацион высококалорийной пищи, богатой витамином А, улучшает трофику тканей, минимизирует кожные проявления фринодермы. Наружно применяют салициловые, кератолитические мази, анилиновые красители, средства, содержащие рыбий жир и витамин А. Параллельно корректируют патологию пищеварительного тракта, пересматривают целесообразность ранее назначенной по иным, кроме фринодермы, показаниям лекарственной терапии. Профилактика заключается в регулярном полноценном питании. Прогноз относительно благоприятный.
Источник
Фолликулярный гиперкератоз – дерматит, обусловленный чрезмерным разрастанием рогового слоя кожи, нарушением слущивания эпидермиса и закупоркой устьев фолликулов чешуйками эпидермиса. Фолликулярный гиперкератоз внешне выглядит как «гусиная» кожа, покрытая мелкими ярко-красными узелками, в области локтей, колен, ягодиц, внешней поверхности бедер. На ощупь кожа, пораженная фолликулярным гиперкератозом, становится шероховатой, сухой, грубой. Лечение осуществляет дерматологом; включает в себя местное применение стероидных средств, проведение химических пилингов (АНА, Джесснера, салицилового), прием витамина А, подбор кератолитических косметических средств для ухода за кожей.
Общие сведения
Под гиперкератозом понимают патологическое изменение эпидермиса вследствие чрезмерного утолщения его верхнего рогового слоя. Поверхностные роговые чешуйки эпидермиса в норме содержат определенное количество белка кератина и слущиваются с поверхности кожи. Задержка слущивания роговых пластинок или усиленное образование в них кератина (в результате постоянного раздражения или нарушения питания кожи) ведут к развитию гиперкератоза. При фолликулярном гиперкератозе в патологический процесс вовлекаются устья волосяных фолликулов с развитием их асептического воспаления. Фолликулярный гиперкератоз, или «гусиная кожа», представляет собой не только эстетическую, но и дерматологическую проблему, требующую комплексного косметологического и медицинского решения.
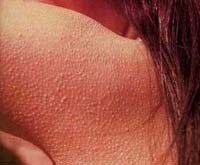
Фолликулярный гиперкератоз
Причины фолликулярного гиперкератоза
Фолликулярный гиперкератоз возникает вследствие закупорки роговыми чешуйками протока фолликула и его воспаления. В возникновении заболевания большую роль играют наследственная предрасположенность, гиповитаминоз А и С.
- Недостаток витамина А приводит к развитию фолликулярного гиперкератоза I типа. Шейку волосяного фолликула окружают шиповидные узелки и бляшки. Кожа в области ягодиц, локтей и коленей, разгибательных поверхностей рук и ног становится сухой, шероховатой, обезжиренной, грубой. При прикосновении к ней напоминает наждачную бумагу.
- Дефицит витамина С вызывает фолликулярный гиперкератоз II типа. Протоки волосяных фолликулов закупориваются пигментом или кровью. Поражаются зона живота и разгибательные поверхности бедер. Геморрагический характер сыпи наблюдается при недостаточности витаминов С и К.
Фолликулярный гиперкератоз часто встречается в детском и подростковом и возрасте на фоне аллергизации организма. Больных может беспокоить легкий зуд, но чаще они обращаются за медицинской помощью по причине косметических неудобств. У взрослых пациентов иногда наблюдается диффузное поражение кожи, которое сохраняется длительное время.
Симптомы фолликулярного гиперкератоза
Одной из разновидностей гиперкератоза кожи является фолликулярный гиперкератоз. Его типичными проявлениями служат шероховатая, загрубевшая кожа, мелкие красноватые прыщи, сыпь, «гусиная кожа» на руках и бедрах.
Высыпные элементы при фолликулярном гиперкератозе – мелкие, плотные, шиповидные узелки в самом основании волосяного фолликула. Вокруг элемента формируется красный ободок. Обычная локализация высыпаний: на руках – по боковой и задней поверхностям, на бедрах – по боковой и передней поверхностям, на ягодицах. При генерализованной форме фолликулярного гиперкератоза наблюдаются обширное поражение туловища и разгибательных поверхностей конечностей.
Фолликулярные узелки и бляшки размером со спичечную головку многие годы могут оставаться в одной и той же зоне. Кожа здесь грубая, шершавая на ощупь, ее часто сравнивают с «гусиной» или «жабьей» кожей.
Диагностика фолликулярного гиперкератоза
Диагноз фолликулярного гиперкератоза ставится дерматологом, как правило, на основании тщательного осмотра кожных покровов, без специальной лабораторной диагностики. На лице элементы фолликулярного гиперкератоза следует отличать от акне: в первом случае они сухие, грубые, небольшие и одинаковые по размеру.
Лечение фолликулярного гиперкератоза
Фолликулярный гиперкератоз является хроническим заболеванием, и полностью вылечить его на сегодняшний день, к сожалению, невозможно. Правда, в ряде случаев проявление фолликулярного гиперкератоза служит симптомом патологии внутренних органов. Поэтому перед лечением необходима предварительная консультация терапевта, эндокринолога и дерматолога.
Основным мотивом обращения за медицинской помощью у пациентов с истинным фолликулярным гиперкератозом является косметический дискомфорт, т.к. субъективное самочувствие, как правило, не нарушено. Проявления фолликулярного кератоза могут самостоятельно регрессировать к зрелому возрасту. Любое механическое воздействие (трение от тесной одежды, расчесы) и попытки самостоятельного лечения с помощью скрабов и пилингов для тела только вызывают ухудшение состояния.
Применение аналогов витамина А оказывает лишь временный эффект и часто ведет к раздражению кожи. Ежедневное применение крема или лосьона, содержащего молочную кислоту, увлажняет и смягчает кожу, улучшают ее внешнее состояние. Топические (местные) стероидные средства применяются небольшими курсами для снятия воспаления и уменьшения покраснения элементов фолликулярного гиперкератоза. Применение косметических средств с эмолентами (жировыми компонентами) смягчает кожу, уменьшает раздражение и улучшает ее внешний вид, особенно в зимний период.
Локализуясь на открытых участках тела (руки, бедра), фолликулярный гиперкератоз представляет видимый косметический недостаток. Его проявление может стать стартовым механизмом для формирования комплексов, психологических проблем, физического дискомфорта. Не являясь потенциальной угрозой для здоровья пациента, фолликулярный гиперкератоз, тем не менее, передается по наследству.
Источник
- Статьи
- /
- Что значит гиперкератоз?
Гиперкератоз – это утолщение наружного слоя кожного покрова. Он формируется в ответ на травмирование кожи как защитная реакция или при нарушении процесса деления клеток эпидермиса на фоне некоторых кожных болезней. Огрубевший слой состоит из белка кератина, обладающего жёсткостью и высокой прочностью.
Этот белок защищает расположенные под ним клетки от повреждений. При воспалении, раздражении или механическом давлении на определенные участки выработка кератина в них повышается.
Виды
Проявления гиперкератоза образуются на ногах, руках, туловище, волосистой части головы, ладонях, стопах. Их расположение и внешний вид зависят от причин появления.
Наиболее часто встречаются следующие типы утолщений:
- Мозоли, натоптыши на подошвах ног и ладонях. Образуются в областях, подвергающихся длительному трению или давлению;
- Актинический кератоз. Развивается из-за чрезмерного воздействия на кожу ультрафиолетовых лучей. Выглядит как плоские, шероховатые пятна желтой, коричневой или красной окраски;
- Фолликулярный гиперкератоз («гусиная кожа»). Это сыпь из мелких множественных бугорков на лице, плечах, ногах, ягодицах. Ее вызывает нарушение отшелушивания ороговевших частиц кожи. Такая форма гиперкератоза бывает у детей, в подростковом возрасте она сама проходит;
- Бородавки. Возникают при инфицировании вирусом папилломы человека. Проявляются как выпуклые разрастания разной формы и размера. На стопах их называют подошвенные бородавки;
- Под ногтевой гиперкератоз. Это утолщение кожи в зоне ногтевого ложа, ногтевых валиков, которое вызывают травмы, псориаз, онихомикоз. Оно приводит к поднятию, загибанию, деформации ногтевой пластины.
Посмотреть, как выглядят разные виды гиперкератоза, можно на фото в интернете. К его проявлениям также относятся изменения кожи при некоторых кожных болезнях – экзема, псориаз, красный плоский лишай, себорея.
Почему возникает?
Гиперкератоз провоцируют хронические воспалительные процессы на коже, инфекции, ультрафиолетовое излучение, воздействие агрессивных химических веществ. Если утолщение сформировалось без предварительного раздражения или травмирования, то, вероятно, оно вызвано наследственными заболеваниями.
Под воздействием внешних факторов, а не внутренних болезней чаще всего гиперкератоз поражает стопы.
Этому способствует:
- неправильно подобранная обувь (тесная, натирающая, неподходящая по размеру, на каблуках, из искусственных материалов);
- избыточная масса тела или высокий рост, создающие большое давление на стопу;
- деформации стопы (плоскостопие, косолапость), нарушения походки;
- сахарный диабет с потерей болевой, тактильной чувствительности нижних конечностей, нарушением питания тканей стопы;
- грибковая инфекция;
- дефицит витаминов, минералов;
- сухость кожи;
- травмы;
- длительное пребывание в стоячем положении в течение дня.
Довольно неприятным, болезненным состоянием является гиперкератоз на пятках. Он приводит к нарушению целостности кожного покрова, образованию трещин, ограничивает физическую активность, трудоспособность.
На коже рук причиной гиперкератоза нередко становятся спортивные тренировки (занятия на турнике, брусьях, подъем штанги, игры в теннис, бадминтон), игры на музыкальных инструментах (гитара). А также работа без защитных перчаток в огороде, особенности профессии (плотник, маляр, слесарь).
К какому врачу обратиться?
Диагностикой и лечением гиперкератоза кожи занимается дерматолог и подолог, если утолщения кожи присутствуют на стопе. Врач проводит осмотр изменений, выслушивает жалобы, узнает особенности образа жизни. Эта информация помогает ему узнать причину появления огрубевших участков. Иногда для определения вида гиперкератоза делают цитологию, микроскопическое исследование кусочка гиперкератоза.
Как лечить гиперкератоз?
Симптомы гиперкератоза, как правило, не вызывают боли, и рассматриваются как косметический дефект. Исключением являются мозоли, натоптыши на стопах, которые доставляют неудобства при ходьбе.
На ладонях и стопах для лечения гиперкератоза применяют:
- мази, кремы со смягчающим действием;
- медицинский аппаратный маникюр;
- кремы с мочевиной;
- пилинг;
- крио деструкцию (замораживание жидким азотом);
- лазерное удаление;
- срезание хирургическим путем.
Метода лечения гиперкератоза выбирает врач с учетом тяжести и формы утолщений. При этом в домашних условиях важно соблюдать гигиену, обеспечить правильный уход за кожей. Как вспомогательное средство рекомендуют содовые ванночки, обладающие размягчающим, отшелушивающим действием.
Самостоятельно удалять мозоли, натоптыши или бородавки нельзя, так как есть риск занесения инфекции и других осложнений.
При появлении гиперкератоза ногтей и кожи необходимо проконсультироваться с врачом, чтобы выяснить его причину и природу. Обязательно нужно обратиться за помощью, если признаки гиперкератоза вызывают боль, дискомфорт, присутствуют симптомы инфицирования (покраснение, отек, скопление гноя) или если вы болеете сахарным диабетом.
Если вам знакома эта проблема, приходите на обследование и лечение гиперкератоза ног и ладоней в наш центр подологии Евы Корнеевой.
Для записи звоните по телефону +7 985 489-45-86.
Рекомендуемые статьи от подолога
Источник
Лимфедема – одна из патологий конечностей, которые значительно ухудшают качество жизни. В народе ее называют «слоновьи ноги». О том, что представляет собой такая проблема, АиФ.ru рассказал к. м. н., хирург высшей категории, флеболог Андрей Бегма.
В чем суть проблемы?
«Слоновость – последняя стадия лимфедемы нижних конечностей. Именно в этот период заболевание характеризуется наиболее серьезными осложнениями, приносящими страдания пациентам», – говорит флеболог. Как отмечает специалист, сама по себе лимфедема – это заболевание, при котором снижается пропускная способность лимфатических сосудов из-за их врожденного недоразвития, закупорки, разрушения, вследствие чего развивается хронический отек тканей конечностей.
«Основной функцией лимфатических сосудов является всасывание из тканей белков и других коллоидов, всего того, что не всасывается кровеносными капиллярами и посткапиллярными венулами. При нарушенной функции лимфатической системы высокая концентрация белка в межклеточных пространствах приводит к его денатурации, вызывая реакцию разрастания соединительной ткани, развитие неклеточного и клеточного склероза. Разросшаяся соединительная ткань, так же как и отек, сдавливает лимфатические капилляры и сосуды, часть из них зарастает, остальные расширяются, еще больше замедляя лимфатический отток», – говорит Андрей Бегма.
Заболевание прогрессирует, симптоматика начинает нарастать, говорит флеболог. В этой ситуации начинает требоваться пожизненное и постоянное лечение. Распространенность этого заболевания в общей структуре сосудистой патологии составляет около 8-10%. Болеет примерно 120 млн человек в мире. В России каждый десятый пациент флеболога имеет лимфатический отек конечности.
Виды патологии
Как отмечает флеболог, бывает врожденная лимфедема, которая возникает вследствие генетического недоразвития или патологического развития сосудистой стенки лимфатических магистралей. Она называется первичной. Также лимфатические сосуды могут поражаться при травмах, ожогах, после онкологических операций с удалением лимфатических узлов и сосудов, после перенесенных воспалительных заболеваний – лимфаденитов или лимфангитов. Это уже вторичная лимфедема.
Симптоматика проблемы
Естественно, многих интересует, как проявляет себя патология, чтобы понимать, когда начинать лечение и что позволит улучшить состояние человека. «Начальные симптомы заболевания достаточно распространены и при других состояниях (варикозная болезнь, хроническая венозная недостаточность, тендиниты, невропатии и др.) – это тяжесть, чувство усталости в стопах и голенях, боли в них, отеки стоп и голеней к вечеру», – говорит Андрей Бегма.
На поздних стадиях список симптомов дополняется следующими характерными особенностями:
- стойким отеком стопы по типу «подушки», который не проходит после ночного отдыха;
- симптомом Стеммера – когда кожу на тыле 2-го пальца стопы нельзя собрать в складку (при отечности стоп вследствие других заболеваний этого не происходит);
- бледностью кожи в пораженной конечности;
- отечностью, которая доходит до средней трети голени, но не распространяется на бедро;
- развитием фиброза, т. е. уплотнения тканей.
«Одной из главных особенностей лимфедемы является постоянно нарастающая симптоматика заболевания. Отек становится постоянным и год от года нарастает, объем конечности увеличивается, а затем развивается фиброз тканей. Далее, ткани конечностей замещаются грубоволокнистой соединительной тканью, усиливаются отек и напряжение тканей, утолщения кожи. Это стадия фибредемы. Исход этого – слоновость», – объясняет флеболог.

Кожа становится легко ранимой, говорит врач. При застое лимфы часто развивается рожистое воспаление, рецидивы рожи усиливают расстройство лимфооттока из-за возникающих лимфангитов, тромбозов и дальнейшего фиброза кожи, которая покрывается бородавчатыми разрастаниями. Они вызывают лимфорею, или истечение жидкости. Бородавчатые разрастания плотные, покрыты чешуйками и корками и издают дурной запах. При присоединении инфекции возникает некроз кожи и подлежащих тканей. Формируется трофическая язва в области голени, которая может не заживать долгое время. Трофическая язва очень болезненна, постоянно мокнет, и на фоне инфекции может развиться гангрена конечности.
Диагностика и лечения патологии
«Диагностика лимфедемы основана на дуплексном сканировании нижних конечностей, магнитно-резонансной томографии или компьютерной томографии с контрастированием и лимфосцинтиграфии, при которой проводится сканирование лимфатических сосудов и выявляется характер нарушения оттока лимфы. Лимфангиография в настоящее время практически не используется в диагностике поражения лимфатической системы, т. к. провоцирует рубцевание и облитерацию оставшихся лимфатических сосудов вследствие воспалительной реакции на вводимый контраст клеток, выстилающих внутреннюю поверхность лимфатических сосудов», – говорит Андрей Бегма.
Стратегия и тактика лечения при лимфедеме вполне конкретна. Ранее, около 20 лет назад, выполнялось большое количество различных оперативных вмешательств на лимфатических сосудах, достоверно доказанного эффекта от которых не было. И не было различий в течении заболевания у пациентов, получавших консервативную терапию и перенесших оперативное лечение.
Сегодня оперируют даже пациентов с тяжелыми осложнениями, которым не помогает консервативная терапия. Наиболее подходящими считаются консервативные методы лечения лимфедемы ног. Самым эффективным называют принцип сочетанного применения физических методов лечения и медикаментозной поддержки, воздействующих на различные этапы течения болезни и способствующих ее замедлению.
Основным методом лечения является использование компрессионного трикотажа или эластических бинтов малой растяжимости.

Мануальный лимфатический дренаж, или лимфодренаж, также используется в протоколе лечения. Он заключается в специальном массаже конечностей, направленном на улучшение лимфооттока. С этой же целью назначают физиопроцедуры, широкое распространение получило индивидуальное применение аппарата для электростимуляции голеней с целью улучшения лифооттока.
Медикаментозное лечение включает флеботоники, дезагреганты и противовоспалительные средства. При развитии трофической язвы необходимы квалифицированные перевязки. Чрезвычайно важно своевременное лечение различных кожных заболеваний, часто осложняющих течение слоновости: экземы, фолликулита, грибковых инфекций.
Рекомендуется обеспечивать возвышенное положение конечностей во время сна, избегать посещения бань и саун, исключить длительные стояния в вертикальном положении, ежедневные дозированные физические нагрузки, в частности велосипед или велотренажер. Это рекомендации по изменению образа жизни. Главное – нужно помнить, что лечение лимфедемы и слоновости непрерывное и пожизненное, говорит Андрей Бегма.
Имеются противопоказания, необходимо проконсультироваться с врачом
Источник
