Кожа у ребенка как шершавая

Ребенок отличается от взрослых здоровой кожей, так как у него организм еще не отравлен токсинами. Но стоит родителю начать неправильно за ней ухаживать, как может возникнуть ее раздражение, покраснение и сухость. И в основном они затрагивают конечности.
Чтобы не растеряться в такой ситуации, предлагаю прочитать сегодняшнюю статью здесь, на сайте o-kozhe.ru, которая расскажет, почему появляется шершавая кожа на ногах у ребенка и руках, и что с этим делать.
Причины шершавости кожи у ребенка
Эта проблема может появиться под воздействием следующего:
- морозного и сухого воздуха;
- холодного ветра (особенно часто встречается зимой);
- дефицита витаминов;
- аллергии, спровоцировать которую способны средства для личной гигиены и любой продукт питания;
- неудовлетворительного качества воды, использующейся для купания;
- детской присыпки;
- недостатка жидкости в организме ребенка;
- продолжительного искусственного вскармливания;
- отваров таких трав, как ромашка и череда, которые обладают подсушивающим эффектом;
- некоторых болезней;
- гельминтов;
- гормональной перестройки организма (для детей старше 12 лет).
Заболевания

Шершавость кожного покрова у ребенка может вызвать атопический дерматит и сахарный диабеткак 1, так и 2 типа, сопровождающийся постоянной жаждой и повышенным аппетитом. Нередко эта проблема встречается и при сниженной функции щитовидной железы (врожденном гипотиреозе).
Также спровоцировать шершавость способно нарушение обмена веществ, приводящее к замедлению регенерации эпидермиса. Говорить об этом может сухость кожи в области коленей и локтей. Генетическая мутация, проявляющаяся в виде ихтиоза – еще одна из причин ее сухости. В результате этого заболевания нарушается процесс обновления клеток дермы, из-за чего иногда и появляется шершавая кожа на руках у ребенка разного возраста.
Аллергия
Аллергическая реакция организма может быть на следующее:
- различные сладости (торты, пирожные, конфеты и т. д.);
- молочные продукты (творог, сметана, сыр, молоко, кефир, ряженка);
- детские фруктовые пюре;
- синтетическая одежда;
- средства личной гигиены (гели, мыло, стиральные порошки и т. д.);
- табачный дым;
- шерсть собак и котов;
- попугаи и аквариумные рыбки.
Что делать при шершавой коже

Прежде всего я предлагаю сдать пробы на аллергены, чтобы выяснить, не аллергия ли случайно является причиной шелушения. Если да, то советую перестать использовать то, что ее вызывает и начать придерживаться следующего плана действий:
- Кипятить воду для купания, особенно если ребенку меньше 3 лет. После него я советую обрабатывать кожу ног и рук детским увлажняющим кремом или влажными салфетками.
- Следить за температурой воздуха в доме, которая не должна превышать 22°C и опускаться ниже 18°C. Не менее важно, по моему опыту, контролировать уровень влажности, идеальный он в этом случае – чуть менее 60 %.
- В отопительный сезон я категорически не рекомендую сушить полотенце и вещи ребенка на батарее. Они должны высыхать естественным образом.
- Советую отказаться от увлажнителей воздуха, даже самых качественных и дорогих, которые могут только усугубить ситуацию.
- Чтобы решить такую проблему, как сухая шершавая кожа у ребенка, он должен принимать воздушные ванны хотя бы раз в день. Для этого, сменив подгузники, оставьте его на 5-7 минут голышом.
- Собираясь на улицу (актуально только для жаркого времени года), я советую смазывать шершавые места кремом с увлажняющим эффектом.
- Обязательно следите за тем, чтобы малыш не переедал – остатки пищи, не усваиваемые организмом, выводятся через поры кожного покрова.
- Если ребенок младше 1 года, по моему мнению, лучше исключить из меню все возможные сладости. Они могут стать причиной дисбактериоза и колик кишечника, что тоже приводит к появлению покрасневших участков на ногах и руках.
При шершавости кожа может сильно чесаться, и для устранения зуда я советую использовать мази с природными глюкокортикоидами. Одной из таких является Фенистил – это бесцветный гель для наружного применения. Он подходит для лечения детей с 1 месяца рождения.Советую наносить его тонким слоем на проблемный участок и, не втирая, оставлять до полного впитывания.
Не менее эффективным, на мой взгляд, окажется любой гидролосьон. Особенно я рекомендую обратить внимание на Эксипиал М, в состав которого входит мягко воздействующая на ороговевшую кожу мочевина. Им необходимо смазывать проблемные участки несколько раз в день, пока проблема не решится. Средство не нужно смывать, его оставляют на поверхности до полного впитывания.
Как правильно увлажнять шершавую кожу на руках и ногах
Неважно, почему у ребенка шершавая кожа, она, по моему мнению, в любом случае нуждается в увлажнении. Для этого я советую делать следующее:
- Очищать ее от ороговевших участков, используя обычную пемзу. Но перед этим кожный покров следует хорошо распарить в теплой воде. Для этого можно подготовить ванночку на основе ромашки или лаванды, и держать руки или ноги в ней 10-15 минут. Потом необходимо просто смазывать их увлажняющим кремом. Делать это я рекомендую трижды в неделю.
- Готовить домашнюю кремовую пасту. Чтобы ее получить, смешайте морскую соль (10 г) с медом (10 мл) и 1 тертым киви без кожуры. Потом нанесите эту массу на нужный участок тела ребенка и подождите со смыванием 10 минут. Для удаления остатков данного средства я советую брать ромашковый отвар. Повторяйте эту процедуру каждый день, пока не улучшится состояние кожи.
- Использовать медово-яблочную маску. Для ее приготовления натрите 1 крупное зеленое яблоко и смешайте полученную кашицу с растительным маслом (3 ст. л.) и гречишным медом (его нужно 20 мл). Готовую массу заверните в марлю и приложите к ногам или рукам, обмотав их сверху бинтом.Держать ее я советую не менее 20 минут, желательно 30, после чего нужно убрать средство и тщательно вытереть обработанный участок влажным полотенцем.
- Смазывать кожу сливочным маслом. Этот продукт обладает успокаивающим действием и потому эффективен для борьбы с шершавостью. Чтобы убрать ее, просто смазывайте им нужные места и через 10 минут вытирайте их насухо.
Теперь и вы знаете, почему появляется красная шершавая кожа у ребенка и как эту проблему решать. Надеюсь, рекомендации сайта o-kozhe.ru помогут вам в этом!
Автор – Соловьева Яна
Источник
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Что такое атопический дерматит
Атопический дерматит – это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.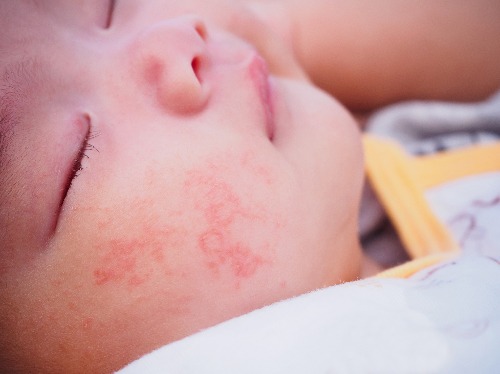
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще – аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем
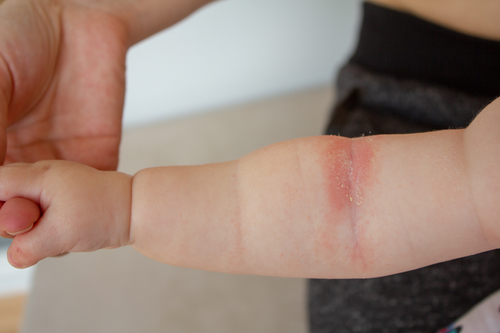 .
. - Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое – улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей – если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей – это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер – бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие. Обострения происходят не чаще двух раз в год.
- Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий – до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
 На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи – помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках – повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].
- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда – клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактика
направлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.
- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
2. Вторичная профилактика
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
3.Третичная профилактика
– это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е., 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
Источник
Сухость, раздражение, краснота и шелушение кожи у детей – частые спутники зимнего периода. Некоторые мамы и папы, увидев на щечках малыша подозрительный румянец, тут же лишают чадо любимых сладостей, а то и вовсе переводят всю семью на жесткую диету.
Однако диатез или пищевая аллергия – вовсе не единственные причины подобных изменений. Виновниками могут быть распространенные антисептики, неправильный уход за кожей и неполноценное питание, а также более скрытые факторы. MedMe рассказывает, кто виноват в симптомах и как с ними справиться.
Сухой воздух и погода
Осенью в домах начинается отопительный сезон, который длится до поздней весны. Воздух в квартире становится сухим и теплым, что сказывается на состоянии кожи всех, а в особенности малышей.
Мало кто знает, что оптимальная температура воздуха в помещении – от 20 до 22 градусов, а влажность – 45-65%.
Батареи же создают полный дисбаланс: температура повышается до 28-30 градусов, а влажность существенно падает.
Сначала начинает сохнуть кожа на лице и на руках – это наиболее чувствительные участки. Чуть позже шелушения и покраснения появляются и на туловище.
Однако не только сухой воздух, но и холод может стать причиной неприятных ощущений. Любители долгое время погулять на улице зимой (особенно в ветреную погоду) также часто сталкиваются с покраснением и шелушением щек. При этом страдают в основном открытые участки лица, а шея, туловище, руки и ноги, надежно защищенные зимней одеждой, остаются без изменений. И это основной симптом влияния морозов на кожу.
Неправильный уход за кожей
О том, что надо умываться по утрам и вечерам, каждый узнает в детстве. Однако далеко не все знают, как правильно ухаживать за детской кожей, чтобы не вызвать сухость и раздражение.
Любимые многими «детский крем» и «детское мыло» не подходят для умывания и регулярного использования. Мыло (даже с приставкой «детское») разрушает естественный белково-липидный барьер кожи, который обеспечивает защиту от внешних раздражителей. Кожа становится более чувствительной и уязвимой.
С детским кремом немного другая история. В его состав входят вазелин, ланолин и глицерин. Эти вещества образуют на поверхности очень плотную и непроницаемую пленку – как будто ребенка накрывают пищевой пленкой или полиэтиленовым пакетом. Несмотря на пока не активную работу сальных желез, далеко не все дети переносят подобные эксперименты хорошо.
Для ухода за кожей малыша лучше использовать специальные дерматологические средства (дерматокосметику), которую посоветует педиатр или дерматолог. Полный комплект включает средство для купания и после купания, которые смягчают кожу и создают на ее поверхности тонкую защитную пленочку.
Вездесущие антисептики
Антисептические средства – важная часть современного мира. Уже трудно представить себя без регулярной обработки рук, помещений и различных поверхностей. Но такое соседство не очень полезно для кожи – в состав большинства антисептиков входит спирт и другие раздражающие вещества.
В 2020 году ученые Стелленбошского университета (Африка) провели исследование, посвященное оценке проблемы развития контактного аллергического дерматита на фоне активного использования антисептиков во время пандемии COVID-19. Результаты исследования показали, что регулярное применение антисептических средств с 60% содержанием спирта значительно нарушает целостность кожного барьера.
Появление трещин и сухости на руках после частого использования этих средств практически неизбежно. Именно поэтому специалисты рекомендуют применять антисептики, в состав которых входит как можно меньше различных красителей и отдушек. Считается, что они не так сильно нарушают барьерные свойства кожи. А лучше как можно чаще заменять антисептик на регулярное мытье рук с мылом, хотя и тут стоит соблюдать осторожность.
Хронические заболевания:от анемии до проблем с кишечником
Конечно же, причиной покраснений, сухости и шелушения кожи могут стать различные болезни. К ним относятся не только дерматозы (заболевания кожи), но и некоторые системные заболевания:
- Анемия. Снижение уровня красных клеток крови и белка гемоглобина проявляется бледностью кожи, общей слабостью, вялостью и заторможенностью. Сухость кожи, ломкость ногтей и выпадение волос – распространенные признаки анемии.
- Воспалительные заболевания кишечника. Для них характерны расстройства стула, похудение, отставание ребенка в росте, а также все те же симптомы анемии.
- Гиповитаминоз или гипервитаминоз. Избыточное или недостаточное содержание витаминов в организме может стать причиной сухости и покраснения кожи, различных изменений со стороны нервной системы (возбудимости или заторможенности ребенка).
- Гипотиреоз. Это нарушение работы щитовидной железы часто сопровождается поражением кожи. Она становится более тусклой, сухой и чувствительной. Другие признаки эндокринной патологии – отставание в развитии и росте, сонливость, утомляемость, запоры.
К наиболее распространенным кожным заболеваниям, протекающим с выраженной сухостью кожи, относится атопический дерматит. По данным общества дерматовенерологов России, распространенность атопического дерматита во всем мире составляет от 2,1 до 4,9%. При этом болезнь часто диагностируется именно в детском возрасте.
Появление высыпаний (узелков) на сгибательных поверхностях конечностей, сухость и выраженный кожный зуд – основные признаки заболевания. Также отмечается усиление кожного рисунка, растрескивание кожи губ, появление «заед» и темных кругов под глазами. Диагноз подтверждается только после осмотра врача-дерматовенеролога.
Полезные советы и рекомендации
Сухость кожи – это симптом, который может быть результатом развития заболеваний или воздействия внешних факторов. MedMe предлагает несколько простых, но эффективных рекомендаций:
- при появлении сопутствующих признаков (зуд кожи, сонливость, слабость, боли в животе и расстройства стула) обращаться за помощью к врачу;
- подбирать правильные средства для ухода за чувствительной детской кожей;
- установить в детской увлажнитель воздуха для поддержания оптимальной влажности;
- ограничить использование антисептиков;
- отказаться от долгих прогулок в холодную и ветреную погоду или выбирать одежду, которая закроет большую часть лица ребенка.
Использованы фотоматериалы Shutterstock
Источник
