Лечение себореи кожи головы протокол
Дата публикации 6 июля 2020Обновлено 14 августа 2020
Определение болезни. Причины заболевания
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6]. Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название “себорейная экзема”.
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15].
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13].
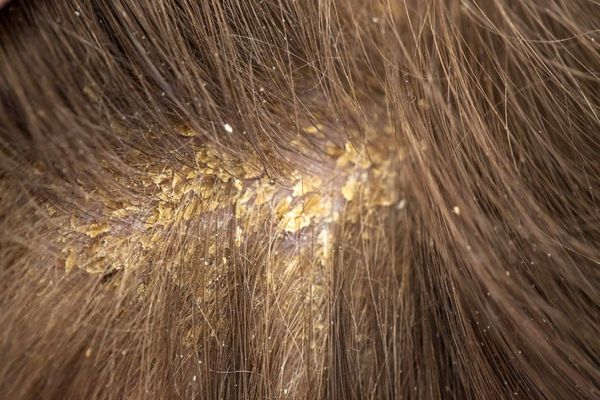
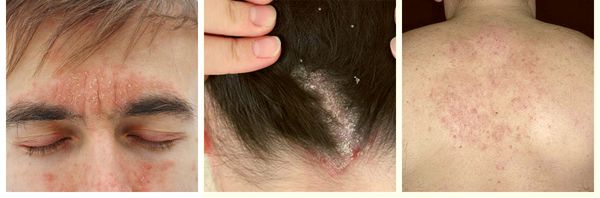
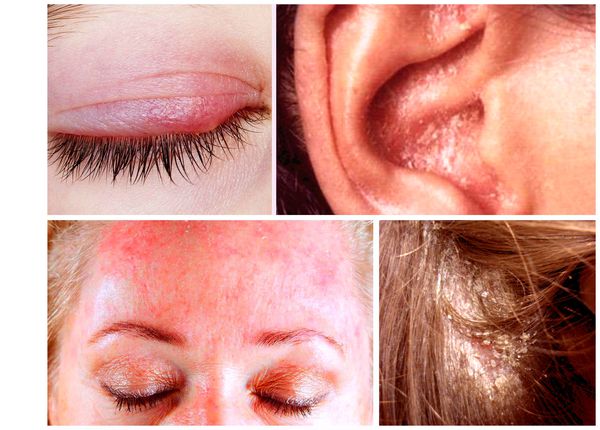
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5].

Патогенез cебореи
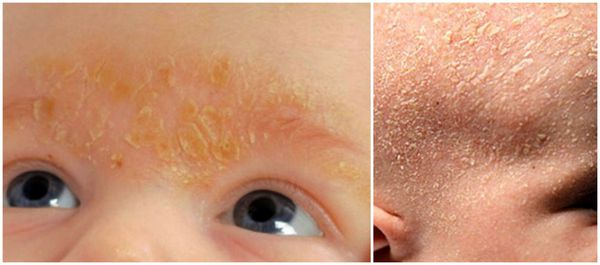
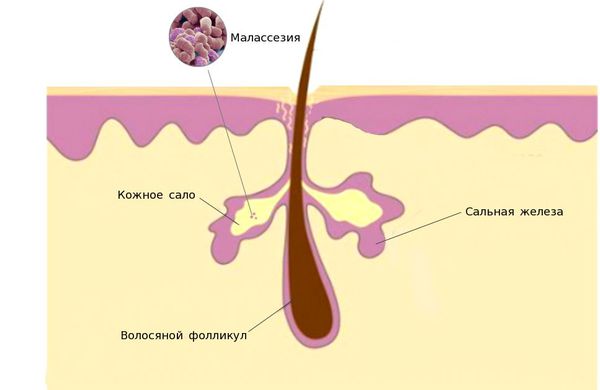
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14].
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
- острая;
- хроническая.
Выделяют такие клинические варианты данного заболевания:
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4].
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему, трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5].

Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3]. Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется “псориатическая корона” [9]. При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза (межклеточного отёка эпидермиса) также отличает себорейный дерматит от псориаза [10].
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.

Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами[1]. Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся “Пимафукорт”, “Тридерм”, “Тетрадерм”, “Акридерм”. Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелоиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2]. При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат “Скинорен”[8].
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав “Циновита” — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь “Себипрокс” с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь “Сульсена” подходит для частого регулярного применения. Пасту “Сульсена” (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту “Сульсену” (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.

Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например “Низоралом”). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7]. В некоторых случаях эффективны кортикостероиды в форме мазей или растворов (“Белосалик” или гидрокортизон). Мази можно применять под повязку.
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют “Mustela” — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от “молочных корок”.
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими (восстанавливающими роговой слой эпидермиса) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации (пропитывание кожи жидкостью и набухания) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном “Неотанин” цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, “Мезим”, “Креон”).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12].
Себорейный дерматит возникает в результате иммунных и эндокринных нарушений, поэтому профилактика будет направлена на лечение основных заболеваний и исключение провоцирующих факторов. Для профилактики также следует соблюдать личную гигиену и использовать специальные средства по уходу за кожей лица, телом и волосами (например линейки D.S. URIAGE и BIODERMA), избегать стрессов и контролировать состояние органов пищеварения.
Источник
Себорейный дерматит (СбД) — это хроническое воспалительное рецидивирующее заболевание, проявляющееся усиленной выработкой и изменением качественного состава кожного сала, нарушающее микробиом кожи [2]. Характерной локализацией являются те участки кожного покрова, которые наиболее обогащены сальными железами: волосистая часть головы, заушные складки, лицо, грудь, крупные кожные складки, реже конечности. Анатомические и физиологические особенности кожи головы, такие как обилие сальных желез, высокий уровень выделения кожного сала, скорость десквамации, при которой задерживаются чешуйки, секрет сальных и потовых желез на коже и волосах, создают более чем благоприятные условия для размножения микроорганизмов. Зуд, расчесы и экскориации приводят к травматизации кожи, нарушается эпидермальный барьер, что приводит к образованию воспаления и чешуй-корок [7]. Барьерная функция очень важна для кожи, и кожа волосистой части головы не исключение. Барьерные функции обеспечивают водно-липидная мантия и содержание кислот, состояние рогового слоя эпидермиса и межкератиноцитного цемента, внутриэпидермальная иммунная защита и т. д. За счет водно-липидной мантии кожа имеет способность к самостерилизации, создавая особый кожный микробиоценоз за счет симбиоза многочисленных микроорганизмов, заселяющих нашу кожу. Состав микрофлоры кожи головы разнообразен. При нормальной микрофлоре здоровая кожа резистентна к колонизации микроорганизмов. Как только происходит нарушение целостности барьерной и защитной функции эпидермиса, наблюдается проникновение патогенной микрофлоры, что приводит к нарушению десквамации и активации патологического процесса [6]. При поражении волосистой части головы наблюдается усиление выпадения волос и их истончение. При локализации патологического процесса на волосистой части головы и лице в разы ухудшается качество жизни пациентов [4].
Заболевание достаточно распространено, встречается с частотой 2–8% всего населения. Начало заболевания имеет 3 возрастных пика: новорожденные до 10–12 недель, пубертатный период и взрослое население 30–40 лет. Также отмечают, что заболеванию подвержены чаще люди с белой кожей. Мужчины болеют чаще, чем женщины. Заболеваемость постоянно растет. Особенно выражена тенденция к обострению в холодный зимний период [2]. СбД часто имеет связь с заболеваниями, поражающими иммунитет (такими как вирус иммунодефицита человека), с неврологическими заболеваниями (эпилепсия, болезнь Паркинсона, полинейропатия). Как следствие патологии желудочно-кишечного тракта при таких заболеваниях, как дисбактериоз или ферментопатии, возможно нарушение микрофлоры кожи. В свою очередь нарушение микробного состава кожи провоцирует активацию патологического процесса. Из вышесказанного можно сделать вывод, что необходимо доскональное разностороннее комплексное обследование пациентов с диагнозом СбД [1].
До сегодняшнего дня так и не выяснили точную причину СбД. Хотя J. Q. Rosso (2011) выделяет три основных фактора, влияющих на развитие этого заболевания: повышенная секреция сальных желез, изменения в колонизации и метаболизме микробиоты кожи и индивидуальная чувствительность. В свою очередь также играют роль следующие причины:
- Нарушение гормонального фона. Например, наблюдаемые изменения соотношения эстрогена и тестостерона в период пубертата, при беременности или в климактерический период. Себоциты человека реагируют на андрогенную активность, при активации секреции кожного сала с наступлением половой зрелости.
- Патология желудочно-кишечного тракта. Дисбактериоз (снижение количества лактобацилл), ферментопатии, функциональные расстройства желчного пузыря, гастроэнтероколит, диспепсии, несбалансированное питание.
- Нарушения иммунитета (СПИД, частые воспалительные процессы, гельминтоз и другие).
- Длительный прием лекарственных препаратов (антибиотики, гормональные препараты).
- Стресс. В стрессовых ситуациях активируются рецепторы сальных желез и повышается выработка кожного сала.
- Несоблюдение личной гигиены и асептики, использование неподходящих косметических средств усугубляет патологический процесс.
- Злоупотребление косметическими процедурами с агрессивным воздействием на эпидермис.
- Нарушение микробного состава кожи провоцирует активацию патологического процесса [5].
В свою очередь важными факторами считают и генетическую предрасположенность, нарушение метаболических процессов, влияние внешней среды. Генетическая предрасположенность к развитию данного заболевания сопровождается изменением качества кожного сала. Это изменяет микробиоту кожи и снижает бактерицидные свойства, создается благоприятная среда для патогенной флоры, что провоцирует воспаление [7].
В настоящее время доказано, что одной из причин возникновения себорейного дерматита являются грибы рода Malassezia. Впервые теорию о связи грибов и развитии СбД высказал французский микробиолог Луи Шарль Малассез в 1874 г. Он обнаружил дрожжеподобное вещество в чешуйках у пациента с диагнозом СбД. Некоторое время считалось, что грибы Pityrosporum ovale также влияют на развитие СбД. В последующем было доказано, что Pityrosporum и Malassezia являются вариантами одного вида. К сегодняшнему дню известно более 9 видов гриба Malassezia [6].
Условно-патогенный дрожжевой гриб Malassezia в норме заселяет нашу кожу и встречается на поверхности эпидермиса. Большая их часть сосредоточена в роговом слое, внутри и между роговыми чешуйками и в волосяных фолликулах, потому что для жизнедеятельности им необходимы липиды. Под действием микроорганизмов Malassezia furfur (M. furfur) происходит изменение pH кожи в щелочную среду, повышение синтеза липидов, а как следствие выработка кожного сала. Они перерабатывают липиды, находящиеся в кожном сале, с образованием свободных жирных кислот и триглицеридов, потребляя их. Также некоторые виды гриба Malassezia продуцируют ненасыщенные жирные кислоты, их компоненты вызывают раздражение кожи, воспалительную реакцию и гиперпролиферацию эпидермиса [6]. Грибам нужен определенный уровень влажности, влияющий на их популяцию. При СбД концентрация грибов на пораженных участках кожи значительно выше, чем на здоровой коже. В норме M. furfur составляет 30–50% микрофлоры волосистой части головы и возрастает до 75% при легкой форме, а в средних и тяжелых — до 90%. Malassezia можно вырастить в аэробных условиях, хотя он и выживает в отсутствие кислорода. Главным отличием является его неспособность ферментировать сахара, жиры (главный источник углерода). Жирные кислоты представляют собой необходимую составную часть клетки, но не являются источником энергии и не участвуют в метаболизме. Внутри клеток эпидермиса обнаруженные липиды имеют состав, который необходим для питания грибов. Также у данных микроорганизмов имеется богатая антигенная структура, которая является причиной высокой иммуногенной активности. Их антигены вызывают индукцию антител в организме человека. Она зависит от антигенного состава грибов, состояния иммунной системы и особенностей окружающей среды человека (качественный состав сального секрета, климат, инсоляция, температура, состав воды и т. д.). В настоящее время уже известны и описаны многие антигены основных видов рода Malassezia, а также исследована их биохимическая структура [2].
И. В. Полеско (2009) выявила ряд маркеров СбД. К ним можно отнести HLA-антигены I класса А10 и А23, при этом, согласно гипотезе автора, инфекционные агенты несут антигенные детерминанты, близкие к определенным структурам антигенов HLA-системы, и иммунный ответ может реализоваться против собственных антигенов организма, что поддерживает хроническое воспаление в патогенных очагах [9].
Со стороны патофизиологии при СбД происходит четыре патофизиологические стадии: взаимодействие Malassezia с эпидермисом, воспаление, процессы пролиферации и дифференциации эпидермиса, нарушение качества и функций кожного барьера [7].
При гистологическом исследовании отмечают неравномерный акантоз, умеренный гиперкератоз, ортокератоз, паракератоз, периваскулярный инфильтрат из лимфоцитов и гистиоцитов, умеренный спонгиоз, вакуольную дистрофию клеток шиповатого слоя, межклеточный отек в эпидермисе. Обнаруживаются фолликулярные пробки, а также скопления нейтрофилов в устьях фолликулов [3].
Классификация СбД включает [10]:
- себорея головы «чепчик младенца»;
- себорейный детский дерматит;
- другой СбД.
В типичных случаях СбД поражает участки кожного покрова, с увеличенным развитием сальных желез и их усиленной активностью. Характерными клиническими симптомами являются шелушение, воспаление кожи, которые могут сопровождаться зудом. Часто патологический процесс симметрично поражает кожу волосистой части головы с вовлечением границы роста волос, ресниц, бровей, области усов и бороды, кожу наружных слуховых проходов и заушные складки. Также может поражаться кожа туловища, чаще в области грудины. В тяжелых случаях процесс может распространиться вплоть до эритродермии [2].
Характерным проявлением СбД волосистой части головы являются муковидные белые чешуйки. При данном варианте отсутствуют воспалительные изменения на коже, но часто присутствует кожный зуд. Более тяжелые проявления представлены эритематозными пятнами и бляшками, которые покрыты сальными чешуйками или чешуйками-корками [9].
Клинические формы СбД можно подразделить следующим образом:
1. СбД взрослых:
- СбД волосистой части головы;
- СбД лица;
- СбД туловища;
- генерализованная форма СбД.
2. СбД детей:
- СбД волосистой части головы («чепчик новорожденного»);
- СбД туловища;
- болезнь Лейнера.
Выделяют несколько форм СбД: жирная форма — к ней относятся густая жирная и жидкая жирная, сухая форма и смешанная. Густая жирная форма проявляется уплотнением и снижением эластичности кожи, ее окраска становится буровато-сероватой, значительно расширяются устья сальных желез. Из-за уплотнения кожного сала нередко выводной проток сальной железы закупоривается отторгающимися эпителиальными клетками. Возникает роговая пробка — комедон (в народе называемый черным угрем), при выдавливании такого элемента выделяется густая сальная масса. Нередко встречаются атеромы — кисты сальных желез. При густой форме себореи волосы становятся жесткими, грубыми. Жидкая жирная форма СбД клинически проявляется лоснящейся, блестящей кожей, напоминает корку апельсина — расширенные поры, зачастую зияют. Кожное сало в избытке выделяется из протоков сальных желез. Волосы на голове как будто смазаны маслом, склеиваются в пряди. На волосах видны плотно сидящие обильные желтоватые чешуйки. При данной форме возможно присоединение вторичной инфекции, так как кожное сало теряет свои бактерицидные свойства из-за изменения его химического состава. При сухой форме наблюдается снижение салоотделения, роговые чешуйки сплошь покрывают кожу головы и волосы. Шелушение чаще начинается с затылочно-теменной области и распространяется по всей голове. Чешуйки отделяются легко, падают на одежду, загрязняют волосы. Волосы становятся сухими, тонкими, ломкими. При такой форме заболевания на коже боковых поверхностей туловища и на разгибательных поверхностях конечностей часто наблюдается выраженный фолликулярный кератоз. Пациенты отмечают чувство стянутости кожи, может беспокоить небольшой зуд, который усиливается после умывания. При смешанной форме себореи на волосистой части головы отмечается выраженная перхоть, а на лице жирный блеск. Как вариант проявления смешанной формы только на лице — кожа средней части лица (лоб, нос, подбородок) жирная, а на щеках — сухая; в теменной и лобной областях волосистой части головы салоотделение резко повышено, а на остальных участках кожи головы снижено. Зачастую в таких случаях пациенты даже не обращаются за помощью, так как их это не беспокоит, не понимая возможности усугубления ситуации в будущем [4].
Диагноз СбД ставится на основании клинической картины и в типичных случаях не представляет сложности. При проведении осмотра наблюдаются типичные клинические проявления. При подозрении на жидкую себорею проводится тест с папирусной бумагой, которой протирают поверхность кожи, волос. При положительном результате на бумаге остаются жирные пятна. При неоднозначной картине проводят дифференциальный диагноз [9].
Для дифференциальной диагностики возможно проведение гистологического исследования биоптата кожи, где мы наблюдаем характерные гистологические изменения. A. Rateb и соавт. с помощью метода сканирующей электронной микроскопии биоптата из очагов СбД выявили кератиноциты характерной формы в виде сердца различного размера, внутри рогового слоя и волосяных фолликулов нашли дрожжевые клетки, что подтверждает роль Malassezia при данном заболевании [5].
Дифференциальную диагностику в первую очередь проводят с псориазом. Шелушение отмечается при обоих заболеваниях, но при СбД чешуйки желтоватого цвета, а при псориазе — серебристо-белые. При дерматоскопии у больных с СбД отмечаются ветвящиеся и атипичные красные сосуды с отсутствием красных точек. При капилляроскопии наблюдаются единичные расширенные и извитые капилляры в очагах СбД, а в псориатических очагах — более плотные, перекрученные с более крупным диаметром капиллярных сетей. Обязательно оценивают симптом Картамышева — при пальпации с закрытыми глазами ощущают четкие границы по периферии псориатических бляшек на волосистой части головы в отличие от очагов СбД, при котором очаги не возвышаются над уровнем кожи. Локализация высыпаний на волосистой части головы при псориазе распространяется за пределы волосистой части головы, что не характерно для СбД (не выходит на пределы волосистой части головы). При СбД инфильтрация в очагах минимальна, а при псориазе — выраженная на краю высыпаний. Зуд более выражен при заболевании себореей, чем при псориазе.
Атопический дерматит (АтД) и СбД. При АтД не характерна себорея, зуд сильнее выражен и характерны высыпания в типичных зонах. Для кожи при АтД характерны выраженная сухость и мелкое отрубевидное шелушение.
При дерматомиозите могут наблюдаться эритематозно-сквамозные высыпания в затылочной зоне, выраженный зуд и усиленное выпадение волос, что не характерно для СбД. Отличить СбД от дерматофитии кожи головы поможет лампа Вуда, а также проведение микроскопического и микологического исследования для исключения патологической грибковой флоры [8].
Необходимо проведение дополнительных методов обследования: клинических анализов крови и мочи, биохимического анализа крови, глюкозы крови, бактериологического посева на микрофлору кишечника. По показаниям консультации других специалистов: гастроэнтеролога, эндокринолога [8].
Медикаментозная терапия СбД может быть комплексной, с учетом клинического течения и индивидуальных особенностей пациента. При наружном лечении пациентов используют топические глюкокортикостероидные препараты. При выраженном воспалении с гиперемией и мокнутием применяют глюкокортикостероидные препараты со средней или высокой степенью активности. По мере уменьшения выраженности воспаления производят замену на препараты со слабой или средней степенью активности. Для избежания риска развития нежелательных явлений из-за длительного использования кортикостероидных препаратов используют пиритион цинка в виде аэрозоля, крема, шампуня. Также применяют противовоспалительные средства для местного применения (примочки): калия перманганат, 0,01–0,1% раствор 1–2 раза в сутки наружно в течение 4–7 дней и антисептические средства — наружно 1–2% спиртовые растворы анилиновых красителей. Топические противогрибковые препараты применяют в форме крема и шампуня. Применение кетоконазола в профилактических целях способствует поддержанию ремиссии. Шампунь наносят на кожу головы и на область подбородка на 5–10 минут перед полосканием. При достижении ремиссии шампунь можно использовать реже, два раза в неделю или по мере необходимости. При присоединении вторичной инфекции используют мази или аэрозоли, содержащие антибактериальные препараты. При выраженном зуде назначают антигистаминные препараты. Селективная фототерапия может применяться в варианте 20–25 процедур 4–5 раз в неделю [10].
Таким образом, СбД, будучи хроническим заболеванием кожи, связанным с повышенной секрецией кожного сала и изменением его качественного состава, несмотря на успешно проведенную терапию, часто рецидивирует. Эффективность лечения СбД зависит от тщательного соблюдения рекомендаций лечащего врача. Рациональный подход к диете и тщательный подбор средств ухода за кожей и волосами необходимы для возможного длительного поддержания благоприятного результата лечения.
Литература
- Альбанова В. И., Калинина О. В. Себорейный дерматит волосистой части головы: роль Malassezia // Успехи медицинской микологии. 2016. № 14. С. 11–14.
- Белоусова Т. А., Горячкина М. А., Катранова Д. Г. Себорейный дерматит волосистой части головы: современные представления об этиологии, патогенезе и терапии // Вестник дерматологии и венерологии. 2013. № 6. С. 132–138.
- Беренбейн Б. А., Студницин А. А. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
- Иванов О. Л., Молочков В. А., Бутов Ю. С., Кряжева С. С. Кожные и венерические болезни. М.: Шико, 2010. 560 с.
- Корнишева В. Г., Могилева Е. Ю. Себорейный дерматит (обзор) // Проблемы медицинской микологии. 2012. Т. 14, № 3. С. 3–9.
- Мавлютова Г. И., Юсупова Л. А., Мисбахова А. Г. Себорейный дерматит и другие малассезиозы. Участок ротапринтной печати НБ КГМА, 2016. 24 с.
- Михнева Е. Н. Этапное лечение себорейного дерматита волосистой части головы // Дерматологiа та венерологiя. 2012. № 2 (56). С. 44–47.
- Олисова О. Ю. Патогенез и лечение себорейного дерматита // Дерматовенерология и дерматокосметология. 2016. № 1–2. С. 38–42.
- Храмова Т. Г. Себорейный дерматит волосистой части головы: от диагностики к лечению. Иркутск: ГБОУ ВПО ИГМУ МЗ РФ, 2016. 46 с.
- Федеральные клинические рекомендации по дерматовенерологии. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. М.: Деловой экспресс, 2016. 768 с.
Л. А. Юсупова1, доктор медицинских наук, профессор
Е. И. Юнусова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
В. С. Панченко
ГБОУ ДПО КГМА Минздрава России, Казань
1 Контактная информация: yuluizadoc@hotmail.com
DOI: 10.26295/OS.2019.25.32.009
Себорейный дерматит: патогенетические аспекты, клинические формы и терапия больных/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, В. С. Панченко
Для цитирования: Лечащий врач № 8/2019; Номера страниц в выпуске: 48-51
Теги: кожа, воспаление, кожное сало
Источник
