На лицо кожу пересаживают
Свободную пересадку кожи на лицо производят при удалении пигментных, сосудистых пятен и келоидных рубцов (рис. 36, 37); для закрытия гранулирующих поверхностей после ожогов II! степени (рис. 38); для устранения рубцового выворота губ (рис. 39) и век; при пластике ушных раковин и в комбинации с другими методами пластики.
Если операцию производят под инфильтрационной анестезией, то при удалении пигментных и сосудистых пятен следует еще до анестезии отметить границы пятна (отступя от пятна на 0,5 см) раствором метиленового синего или кончиком скальпеля, так как после того, как будет произведена инфиль-

Рис. Зо Вольной с пигментным волосистым пятном нижнего века левого глаза и боковой стенки
носа.
а – до операции; б — через 2 года после операции (дефект кожи после иссечения пятна был частично закрыт расщепленным кожным аутотрансплантатом).
трация новокаином, граница пятна сгладится и оно будет иссечено, но не полностью.
Так как после иссечения сосудистых или пигментных пятен на лице образуется раневая поверхность неправильной формы, повторяющая по форме и размерам иссеченное пятно, то для облегчения выкраивания фигурного кожного трансплантата целесообразно до инфильтрационной анестезии изготовить макет пятна. Макет готовят из отмытой рентгеновской пленки путем наложения последней на пятно и очерчивания контуров пятна раствором метиленового синего.
Если пересадку кожи производят по поводу келоидных рубцов, которые обычно сильно стягивают окружающие ткани, то форму раны на пленке рисуют после того, как рубец будет иссечен и окружающие ткани будут отпрепарованы и возвращены в нормальное положение.
Иссекать пятна и рубцы необходимо брюшистым скальпелем, который при разрезе кожи следует держать перпендикулярно ее поверхности, а при отсепаровывании пятна — почти параллельно коже. Иссечение пятен следует производить на глубину 2—3 мм, рубцы же — значительно глубже. Для приживления пересаженного свободного трансплантата кожи необходимо, чгобы раневая поверхность была совершенно ровная, без углублений и хорошо васкуляризирована. Если ровную поверхность воспринимающего ложа для кожного трансплантата получить не удалось, то на этом этапе лучше не производить пересадку кожи, а рану на 7—8 дней закрыть повязкой с мазью Вишневского или с синтомициновой эмульсией. За этот срок раневая поверхность покроется свежими сочными грануляциями и будет представлять ровную поверхность, благоприятную для пересадки и приживления транс – плантата.
Обычно при иссечении пятен и рубцов возникает довольно обильное кровотечение из мельчайший сосудов, которое останавливают марлевыми салфетками, смоченными горячим изотоническим раствором хлорида натрия, прижимая их плотно к ране в течение 10—15 мин. Если после удаления салфеток некоторые артериальные стволики продолжают кровоточить, то их перевязывают самым тонким кетгутом (№ 0—000); при применении более толстого кетгута образуются грубые узлы, которые будут давить на пересаженный трансплантат и могут вызвать его некроз. Такие некротические

Рис. 37. Больная с обширной капиллярной гемангиомой нижней губы, подбородка и обеих щек. а — до операции: б — через год после удаления гемангиомы и закрытия кожного дефекта дерматомным
кожным трансплантатом.
Рис. 38. Дефект кожи на лбу после ожога III степени закрыт свободным кожным трансплантатом.
Рис 39. Больной с Рубцовым выворотом нижней губы после ожога,
а — до операции: б — после операции (рубцы на верхней губе были иссечены и рана закрыта расщеплен-
ным кожным трансплантатом с внутренней поверхности плеча).
участки, несмотря на маленький их размер (2—3 мм), заживают медленно, и после них остаются рубцовые пятна, снижающие косметический эффект операции. Я. Золтан перевязывает сосуды через трансплантат (рис. 40).
После того как на рану положили марлевые салфетки, смоченные горячим изотоническим раствором хлорида натрия, один из ассистентов придавливает их, а хирург с другим ассистентом берут кожный трансплантат.

Рис. 40. Метод перевязки сосудов по Золтану при пересадке кожных трансплантатов.
Если для закрытия раны требуется трансплантат небольших размеров (например, 3—6 см в диаметре), то его берут ручным способом. Трансплантаты больших размеров удобнее брать с помощью дерматома. Небольшие трансплантаты берут в заушной, надключичной или подключичной областях. Кожные трансплантаты больших размеров берут с внутренней поверхности плеча.
Для закрытия больших раневых поверхностей (8 — 10 см в диаметре) трансплантат берут с живота или с боковой поверхности грудной клетки и (в крайнем случае) с внутренней или наружной поверхности бедра (здесь кожа более грубая и менее подходит для пересадки на лицо).
В совершенствовании ручного способа взятия свободного кожного трансплантата принимали большое участие отечественные хирурги (Ю. Ю. Джанелидзе, Б. В. Парин, Ф. М. Хитров, С. Л. Шнейдер и др.). Ручным способом при помощи скальпеля можно взять трансплантат сразу той формы, какую имеет рана на лице. Дерматомом же трансплантат берут с ровными краями, а затем из него вырезают трансплантат по размерам раны. Трансплантаты кожи, включающие в себя не всю толщу дермы, принято называть «расщепленными».
Для лица следует брать расщепленные кожные трансплантаты средней толщины, так как тонкие хотя и очень хорошо приживают, но затем значительно сморщиваются, вследствие чего через 3—4 нед после приживления развивается деформация лица. Если пересадка кожи была произведена на веко или на губу, то от сморщивания пересаженного трансплантата развивается вторичный их выворот.
Кожные трансплантаты, взятые во всю толщу кожи и пересаженные на лицо, дают наилучший косметический и функциональный эффект, но хуже приживают. Поэтому наиболее подходящим для лица является расщепленный трансплантат в ‘/2 или 3/4 толщины кожи. Такой трансплантат довольно хорошо приживает и сравнительно мало сморщивается.
В пересаженных на лицо кожных трансплантатах не следует делать перфораций, так как на их месте остаются рубцовые пятна, что снижает косметический результат операции. Приживление неперфорированного кожного трансплантата требует более тщательной адаптации его к воспринимающему ложу и хорошей, слегка давящей повязки. Приживший неперфорированный трансплантат дает гладкую, ровную поверхность, что для лица имеет весьма большое значение.
Источник
Автор:
15 декабря 2015 20:17
Лет 20 назад операцию по пересадке лица можно было увидеть только в фантастических фильмах, но в наше время эта невероятная процедура больше не является выдумкой – за последние 10 лет новые лица получили уже 28 жертв тяжелых аварий и несчастных случаев. Конечно, это процедура не из дешевых – сама операция обходится пациентам в полмиллиона долларов, плюс около $40 000 ежегодно уходит на лекарства. Стоит это того или нет – смотрите и судите сами!
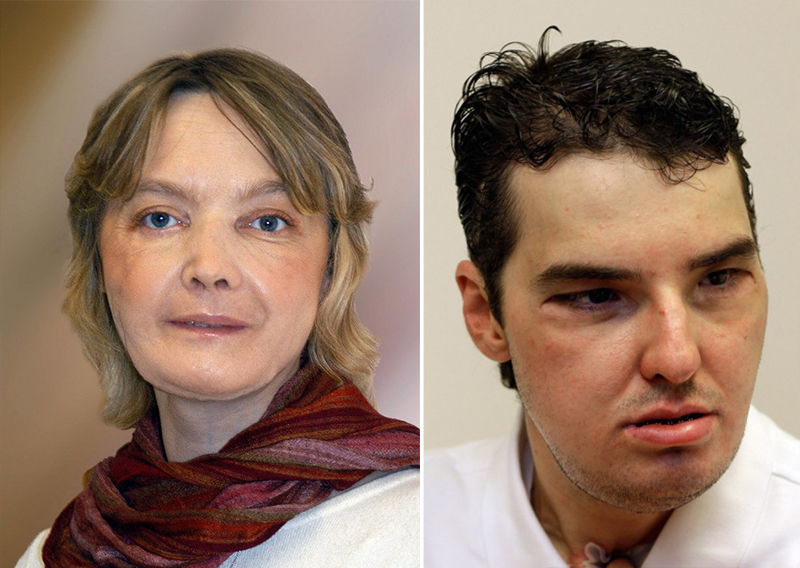
10. Изабель Динуар – первая в мире частичная пересадка лица

Источник:
Первая в истории операция по пересадке лица прошла во Франции, в больнице города Амьен. Ее провели на 46-летней Изабель Динуар, которую изувечила собственная собака. В мае 2005 года женщина выпила большую дозу снотворного. Хотя многие сочли это попыткой самоубийства, Изабель заявила, что передозировка была случайностью. Пока женщина находилась без сознания, ее черный лабрадор Таня пыталась разбудить хозяйку и в какой-то момент начала грызть ее. Когда Изабель проснулась и посмотрела в зеркало, она к своему ужасу обнаружила, что часть ее лица отсутствовала. Через какое-то время после трагического случая Изабель встретилась с хирургами Бернаром Девошелем и Жаном-Мишелем Дюбернаром, которые предложили пересадить ей лицо женщины, погибшей в соседнем городе. Изабель получила новые клетки костного мозга, кожу, нос и подбородок. Операция прошла успешно, и является переломным моментом в истории хирургии.
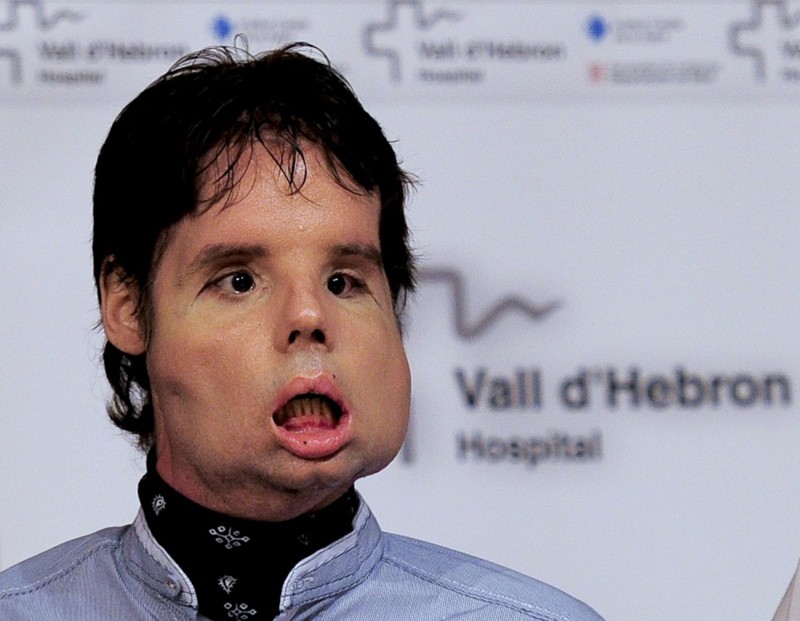
9. Оскар – первая в мире полная пересадка лица
Источник:
Кошмарный несчастный случай с применением огнестрельного оружия оставил испанца по имени Оскар практически без лица. Мужчина жил с этим пять лет, пока в 2010 году его рот не затянулся кожей, лишив его возможности дышать, есть или говорить. Его жизнь перевернулась, когда он встретил хирурга Хуана Баретта, который предложил ему операцию по полной пересадке лица. 20 марта 2010 года доктор Баретт начал самую долгую в истории операцию на лице. Ему предстояло восстановить отсутствующие лицевые мускулы, нос, губы, верхнюю челюсть, зубы, скулы, небо и слезоотводящую систему. Процедура началась с того, что хирург снял лицевую ткань с донора, без повреждения нервов и кровеносных сосудов. В результате процедуры, Оскар впервые за несколько лет смог дышать и есть самостоятельно.
8. Конни Калп

Источник:
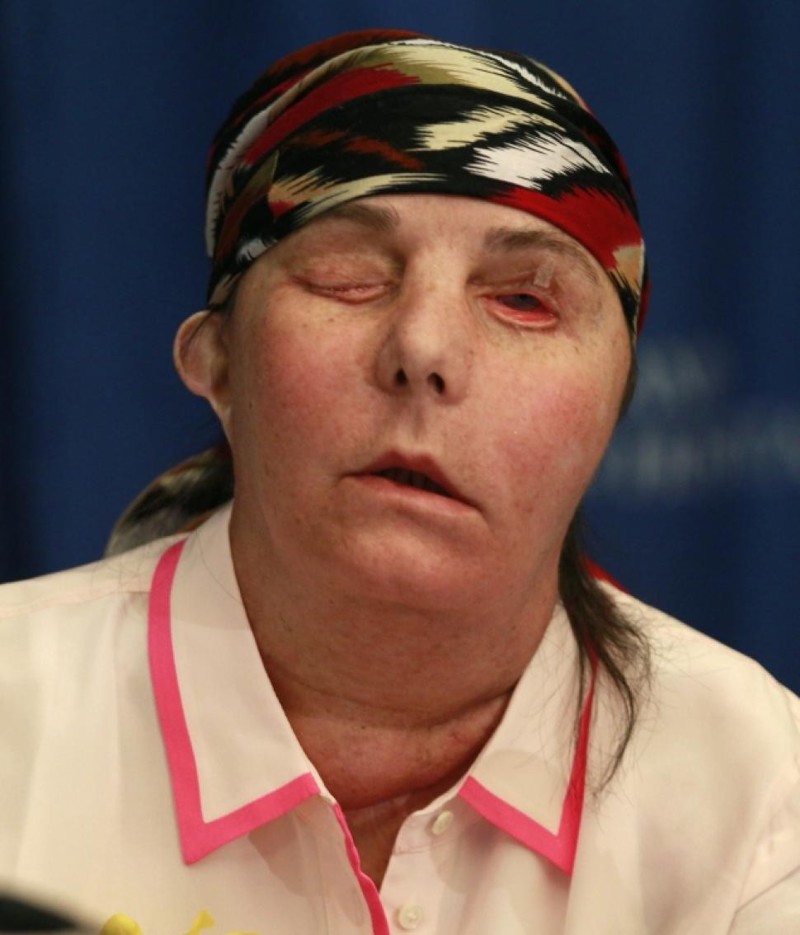
Одним ужасным днем мать двоих детей Конни Калп изуродовал выстрелом в лицо собственный муж. Вскоре после этого мужчина покончил с собой, а Конни, будучи настоящим бойцом, держалась и продолжала жить несмотря на тот ужас, через который ей пришлось пройти. Без носа, щек, одного глаза и рта Конни не могла дышать, и ей пришлось проделать отверстие в горле. Четыре года Конни мучилась без лица, и, наконец, в 2008 году она получила второй шанс в жизни. Операцию по восстановлению ее лица провела хирург Мария Семенова, и результат вышел самым положительным: Конни получила новый нос, щеки и гладкую кожу. Год спустя у Конни даже восстановилось обоняние – подумать только, обоняние! Благодаря усилиям Семеновой и ее коллег, женщина не только обрела утерянную способность чувствовать запахи, но и даже смогла вновь есть твердую пищу.
Одним ужасным днем мать двоих детей Конни Калп изуродовал выстрелом в лицо собственный муж. Вскоре после этого мужчина покончил с собой, а Конни, будучи настоящим бойцом, держалась и продолжала жить несмотря на тот ужас, через который ей пришлось про
Источник:
Карман также стала жертвой домашнего насилия – бывший муж избил ее битой и затем облил ее щелочным раствором. Женщина чудом выжила, но 80% ее тела было изуродовано страшными ожогами. Кармен прошла через операцию по пересадке лица и теперь может двигать губами и разборчиво говорить. Первое время она переживала кризис личности, так как ее лицо больше не ощущалось ее лицом. В поисках ответов, Кармен обратилась к дочери умершей женщины, которая подарила ей новое лицо. Женщины в дальнейшем подружились и нашли утешение друг в друге.
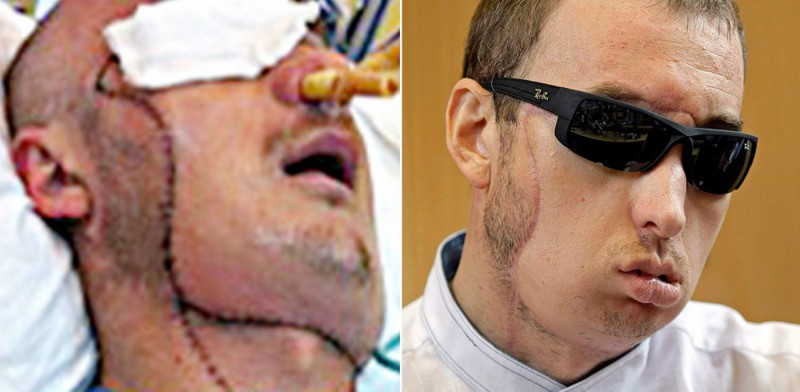
6. Гжегож
Источник:
В один день на долю этого мужчины из Польши выпало больше бед, чем большинство людей испытывает на протяжении всей жизни. Два года назад, в результате несчастного случая с камнерезной машиной на кирпичном заводе, Гжегож фактически потерял лицо. 33-летнему мужчине в срочном порядке сделали операцию по пересадке лица, которая продолжалась 27 часов. Теперь он может дышать самостоятельно, видеть, есть, ощущать вкус и говорить, хотя его речь трудно понять, потому что мышцам его лица еще только предстоит восстановить подвижность.
5. Ричард Норрис

Источник:
В 1997 году в руки симпатичного 22-летнего парня по имени Ричард Норрис попал дробовик – в самое неподходящее время. Страдавший от депрессии Ричард попытался покончить жизнь самоубийством выстрелом в голову. Родители парня тут же доставили его в больницу, и он выжил – чего нельзя сказать о его лице. Стыдясь своего уродства, Ричард стал настоящим отшельником – 15 лет он прожил вдали от людей в доме без зеркал, не произнося ни слова. Однажды его мать нашла врача, специализирующегося на пересадке лиц. Несмотря на риск, Ричард согласился на операцию. Хирург Эдуардо Родригез сотворил чудо – ему удалось восстановить лицо пациента настолько успешно, что Ричард теперь снова говорит, перестал завешивать зеркала и чувствует себя достаточно уверенно, чтобы жить в обществе.
4. Шарла Нэш

Источник:
В 2009 году 55-летняя Шарла Нэш из штата Коннектикут, как всегда, пришла в гости к своей начальнице. Но в этот раз ее жизнь изменилась навсегда – на нее напала почти 100-килограммовая шимпанзе, принадлежащая начальнице. Женщине чудом удалось избежать смерти, но она лишилась рук и части лица. Шарла обрела надежду, когда армия США предложила оплатить ее операцию по пересадке лица, стоимостью в $300 000 долларов. Хотя Шарла никогда не служила в армии, военные предложили ей помощь под предлогом того, что ее случай нужно изучить, чтобы впоследствии выполнять похожие операции на изувеченных солдатах. Шарла согласилась на операцию и последующие исследования. Пересадка лица прошла успешно, но руки, к сожалению, пересадить не удалось. Шарла отсудила у своей начальницы $4 миллиона долларов.
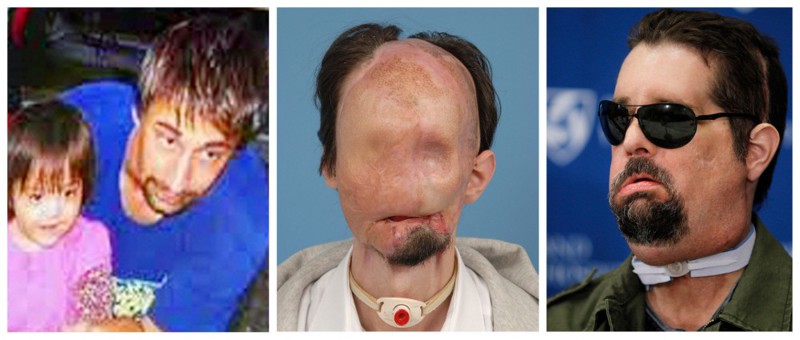
3. Даллас Винс
Источник:
Трагический случай в 2008 году оставил Далласа Винса без лица – его глаза, нос, связки, мышцы и мягкие ткани моментально расплавились в результате соприкосновения с высоковольтным проводом. Два года мужчина жил без лица, питался через трубочку и привыкал к слепоте, пока однажды не узнал от доктора Лоуренса Альтмана о возможности полной пересадки лица. После долгих часов операции, Даллас стал обладателем абсолютно нового практически полностью функционирующего лица. Он считает себя настоящим счастливчиком: «Жизнь после трагедии существует. Вся моя жизнь – это чудо».
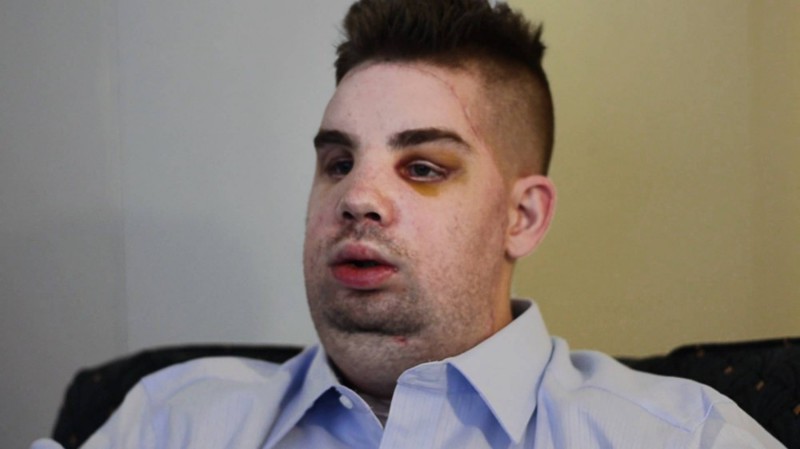
2. Митч Хантер
Источник:
Солдат из Индианы пожертвовал своим лицом, спасая жизнь незнакомой женщины. В 2001 году автомобиль, в котором находился Митч, врезался в столб электропередачи, от чего тот повалился. Митч увидел, что на женщину из другой машины упал высоковольтный провод, и бросился на помощь. Он спас женщину, но из-за соприкосновения с проводом его в течение пяти минут било током – в результате лицо парня просто расплавилось, он также потерял ногу и несколько пальцев. Несколько лет он жил в мучениях, пока хирург Богдан Помагач из бостонской больницы Brigham and Women’s Hospital не предложил ему операцию по пересадке лица. Доктор Помагач с помощью пересадки лица восстановил нос Митча, веки, губы, а также мускулы и нервы, которые отвечают за мимику лица. Спустя несколько лет после операции, Митч заново обрел способность говорить, он теперь может чувствовать кожу на своем лице, отращивать на нем волосы и практически без усилий двигать мышцами вокруг рта.
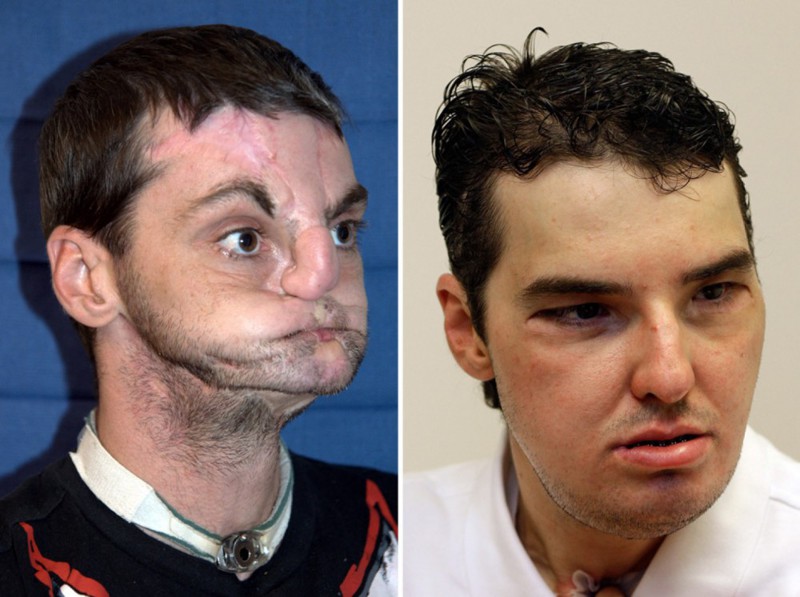
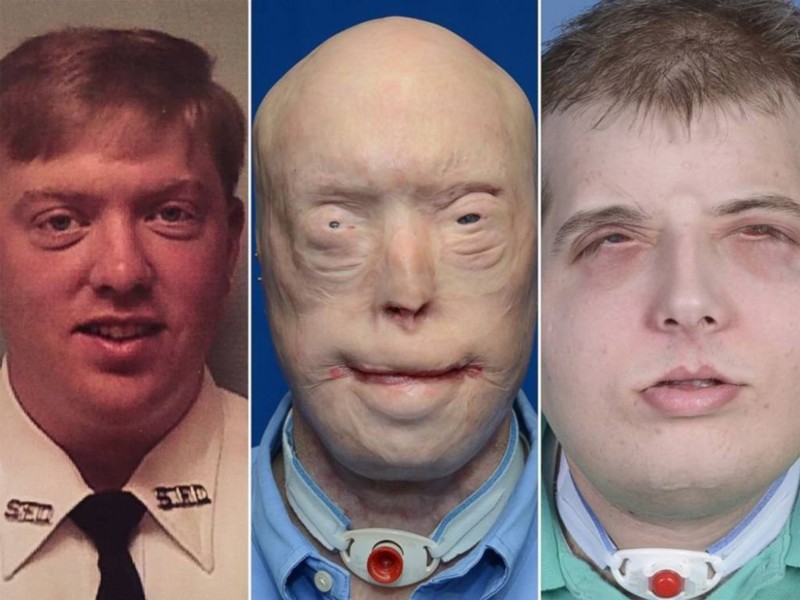
1. Патрик Хардисон
Источник:
Патрик Хардисон знал, какие его ждут опасности, когда решил стать пожарником. Чего он не знал, так это того, что он станет лицом пластической хирургии, пройдя через самую дорогостоящую операцию по пересадке лица в истории ценой в миллион долларов. В 2001 году Патрик вбежал в горящее здание – подвиг для многих, очередной рабочий день для него. Когда он тушил огонь в одной из комнат, на него обрушился потолок. За 14 лет Патрик перенес более 70 операций, чтобы сохранить то малое, что осталось от его лица, но это не сильно исправило положение. Все изменила его встреча с хирургом Эдуардо Родригезом, который собрал команду из 150 врачей, чтобы провести на нем самую обширную в истории пересадку лица. Врачи использовали ткань с лица погибшего 26-летнего курьера, чтобы восстановить кожу головы Патрика, его уши, ушные каналы, щеки, нос и скулы. Результаты процедуры поражают: Патрик впервые за 14 лет смог отрастить волосы на голове, его уши полностью восстановлены, слух улучшился, а губы приняли практически идеальную форму. Патрик с оптимизмом смотрит в будущее и верит в успешное выздоровление.
Источник: — переведено специально для fishki.net
Понравился пост? Поддержи Фишки, нажми:
Источник
Трансплантация лица — медицинская процедура по частичному или полному замещению лица пациента (реципиента), используя ткани донора (например, ткани тела человека, погибшего в результате аварии или несчастного случая).
Первая операция по частичной трансплантации лица была произведена во Франции в 2005 году[1].
Первая в мире полная пересадка лица была проведена в марте 2010 года в Испании[2].
Турция, Франция, Соединëнные Штаты и Испания (в порядке общего числа успешно проведëнных трансплантаций лица) считаются ведущими странами в исследовании этой процедуры.
Преимущества трансплантации лица[править | править код]
Эта процедура может эстетически помочь улучшить качество жизни людям с травмой, ожогом, болезнью, уродством или пороком развития лица[3].
Профессор Питер Батлер из Лондонского королевского госпиталя[en] впервые предложил этот подход в лечении людей с обезображенным лицом в своей статье опубликованной в журнале «Lancet» в 2002 году[4]. В то время это предложение вызвало серьезные споры относительно этических аспектов процедуры[3].
Альтернативой пересадке лица является его реконструкция, которая обычно включает в себя перемещение собственной кожи пациента со спины, ягодиц, бедер или груди на лицо в серии из множества (до 50ти) операций, чтобы восстановить хотя бы ограниченную функциональность лица, которое часто сравнивается с маской или «живым одеялом»[5].
История трансплантаций лица[править | править код]
Реплантация[править | править код]
Первая в мире полно-лицевая операция по пересадке была проведена в 1994 году в Индии 9-летней Сандипа Каур, кожный покров лица которой был сорван, когда ее волосы попали в молотилку. Мать Сандипы была свидетелем аварии. Сандипу доставили в больницу без сознания с двумя фрагментами кожи лица в полиэтиленовом пакете. Хирургу удалось приживить кожу, восстановив кровообращение кровеносных сосудов. Операция прошла успешно, хотя у ребенка остались незначительные повреждения мышц, а также рубцы по всему периметру, где кожа лица была пришита. Доктор Сандипы Авраам Томас был одним из лучших индийских микрохирургов. В 2004 году Сандипа пошла учиться на медсестру[6].
В 1996 году аналогичная операция была проведена в австралийском штате Виктория, когда кожный покров лица и головы женщины был оторван в результате аналогичного происшествия, был упакован в лед и затем успешно восстановлен в ходе трансплантации[7].
Частичная трансплантация лица[править | править код]
Франция[править | править код]
Первая в мире частичная пересадка лица была проведена 27 ноября 2005 года в Амьене[1][8] челюстно-лицевым хирургом Бернаром Девошелем, пластическими хирургами Бенуа Ленжелем и Жаном Мишелем Дюбернаром. Пациентка, Изабель Динуар, перенесла операцию по восстановлению тканей лица, изуродованного ее собственной собакой. Ей был пересажен треугольный участок кожи лица – нос, щёки и подбородк женщины-донора, скончавшейся незадолго до операции. Через 18 месяцев 13 декабря 2007 года в журнале New England Journal of Medicine был опубликован первый подробный отчет о ходе этой процедуры и были представлены документы, подтверждающие, что пациентка была довольна результатами[9]. В отчёте отмечалось, что весь путь был очень трудным, особенно в отношении реакции ее иммунной системы[10].
Динуар умерла 22 апреля 2016 года в возрасте 49 лет после продолжительной болезни[11][12].
В 2007 году 29-летний Паскаль Колер перенес операцию по пересадке тканей лица, после того как ему был поставлен диагноз нейрофиброма лица, вызванная генетическим заболеванием. Опухоль была настолько массивной, что мужчина не мог нормально есть и говорить[13][14]. Операция, которая длилась около 20 часов, была разработана и выполнена Лораном Лантьери и его командой (Жан-Поль Менинго, Антонио Параскевас и Фабио Ингаллина).
Китай[править | править код]
В апреле 2006 года доктор Го Шучжун в военном госпитале Сицзинь, Сиань, аналогичным образом пересадил щеку, верхнюю губу и нос 30-летнему пациенту Ли Гуосину, на которого напал гималайский медведь, когда он пытался защитить своих овец[15][16]. 21 декабря 2008 года в прессе появились сообщения о том, что Ли умер в июле в своей родной деревне, которая находится в провинции Юньнань. Смерть мистера Ли, как было сказано, была вызвана инфекцией, так как он не принимал назначенные иммунодепрессанты должным образом. В другой публикации говорилось, что он перешел на лечение травами[17].
Турция[править | править код]
Турецкий пластический хирург Селахаттин Езмен 17 марта 2012 года в госпитале университета Гази, Анкара, провёл частичную пересадку лица 20-летней Хатис Нергис. Это была третья в Турции, первая от женщины-женщине и первая трехмерная трансплантация с использованием костной ткани. За шесть лет до этого в происшествии с применением огнестрельного оружия пациентка из Кахраманмараша потеряла верхнюю часть челюсти, включая: губу, нёбо, зубы и носовую полость, и с тех пор не могла есть. Она перенесла около 35 реконструктивных пластических операций. Донором стала 28-летняя турецкая женщина молдавского происхождения из Стамбула, покончившая жизнь самоубийством.[18][19] Нергис скончалась в Анкаре 15 ноября 2016 года, через два дня после того как была госпитализирована из-за сильных болей[20].
Полная трансплантация лица[править | править код]
Испания[править | править код]
20 марта 2010 года команда из 30 испанских врачей провела первую полную пересадку лица мужчине, пострадавшему в результате огнестрельного ранения. Ему были пересажены лицевые мускулы, кожа, нос, губы, челюсть с зубами, горло и кости скул[2].
Франция[править | править код]
8 июля 2010 года французские СМИ сообщили, что в госпитале Анри-Мондор, Кретей, была проведена полная трансплантация лица, включая слезные протоки и веки[21].
США[править | править код]
В марте 2011 года группа специалистов под руководством чешского пластического хирурга Богдана Помэхека из Бригамского госпиталя, Бостон (Массачусетс) провели полную пересадку лица пациенту Далласу Винсу, который был сильно изуродован высоковольтным электрическим проводом. В результате несчастного случая он ослеп, а также остался без губ, носа и бровей. Зрение пациенту восстановить не удалось, но после трансплантации он смог говорить по телефону и чувствовать запахи[22]. Это была первая подобная операция в США и третья в мире[23].
В апреле 2011 года, менее чем через месяц после того, как госпиталь выполнил первую полную пересадку лица в стране, команда специалистов под руководством Богдана Помэхека выполнила вторую полную пересадку лица 30-летнему Митчу Хантеру из Спидвея (Индиана). Это была третья процедура по пересадке лица, проведенная Бригамским госпиталем и четвертая пересадка лица в стране. Команда из более чем 30 врачей, медсестер, анестезиологов и других специалистов работала более 14 часов, чтобы провести пациенту полную трансплантацию лица, включая нос, мимические мышцы лица и нервы. Хантер получил сильный удар высоковольтным электрическим проводом в ходе автомобильной аварии в 2001 году[24].
19 марта 2012 года прошла одна из самых длинных и обширных трансплантаций лица, которая длилась почти 36 часов. Трансплантация начиналась у кромки волосяного покрова и заканчивалась шеей, заменяя по существу все, кроме глаз и остатков задней стенки трахеи. Пациент, Ричард Ли Норрис из Хилсвиля (Вирджиния), в 1997 году получил огнестрельное ранение и остался жить с обширной травмой лица. Трансплантация прошла в центре травматологии при университете Мэриленда, Балтимор (Мэриленд)[25][26]. Через семь месяцев после процедуры Норрис демонстрирует замечательный прогресс. Он умеет улыбаться и показывать мимику, а также нюхать, пробовать и кушать. По словам его лечащих врачей двигательная функция на правой стороне его лица составляет около 80 процентов от нормальной, а двигательная функция на левой стороне составляет около 40 процентов[27].
В августе 2015 года в США была проведена наиболее обширная операция по пересадке лица: пострадавший в пожаре Патрик Хардисон получил не только новое лицо, но также уши и волосы. Донором стал 26-летний Дэвид Родебаух, погибший в результате ДТП[28][29].
4 мая 2017 года в Кливлендской клинике была проведена полная пересадка лица самой молодой пациентке в США. 21-летней Кэти Стабблфилд пересадили ткани скальпа, лба, верхних и нижних век, щек, челюстей, верхние и нижние зубы, часть лицевых нервов, мышц и кожу — то есть 100% лицевых тканей. После расставания с любимым человеком и проблем в семье девушка совершила попытку самоубийства. 25 марта 2014 года она пришла домой к брату, нашла его охотничье ружье, ушла в ванну и выстрелила в себя. Ей удалось выжить — но ее лицо было почти полностью уничтожено. За три года после попытки самоубийства девушка перенесла больше двадцати операций. Выстрел повредил ей нос, рот, кости челюсти и центральной части лица, а также часть лба. Глаза уцелели, но были сильно повреждены; чтобы она могла видеть, врачи установили специальное устройство, которое не давало срастись тканям. Кроме этого, у Кэти были тяжелые травмы мозга. «Ее мозг был практически обнажен, у нее были судорожные приступы и инфекции. Речь шла не о трансплантации лица, а о том, чтобы выжить», — рассказал журналистам врач Кливлендской больницы, который осматривал ее при поступлении. В марте 2016 года ее поставили в лист ожидания. Все это время с Кэти работали не только врачи, но и психологи — помогая ей восстановиться после попытки самоубийства и подготовиться к операции. Спустя 14 месяцев донора нашли: им стала 31-летняя Андреа Шнайдер, умершая от передозировки наркотиков. Операция длилась 31 час, в ней приняли участие 11 хирургов. Трансплантация прошла успешно[30][31].
Турция[править | править код]
Турецкий хирург Эмер Озкан и его команда 21 января 2012 года успешно провели полную трансплантацию лица в госпитале университета Акдениз, Анталия. 19-летний пациент, Угур Акар, получил сильные ожоги во время пожара в собственном доме, когда он был ещё ребенком. Донором стал 39-летний Ахмед Кая, скончавшийся 20 января[32]. Турецкие врачи заявили, что его тело приняло новую ткань[33].
Почти месяц спустя 24 февраля 2012 года, бригада хирургов во главе с Сердаром Насыром провела вторую успешную трансплантацию лица в госпитале университета Хаджеттепе, Анкара, 25-летнему Ченгизу Гюлю. Лицо пациента было сильно обожжено в результате несчастного случая с имплозией телевизионной трубки, когда ему было два года. Донором стал 40-летний Н. А. (семья донора не дала разрешения раскрыть его имя и фамилию), у которого за два дня до операции по трансплантации констатировали смерть мозга. Н.А. попал в больницу после аварии на мотоцикле, которая произошла 17 февраля[34].
16 мая 2012 года хирург Эмер Озкан и его команда в госпитале университета Акдениз, Анталия, провели четвертую в стране и свою вторую трансплантацию лица. Лицо и уши 27-летнего пациента Турана Чолака из Измира были сожжены при падении лицом в печь, когда ему было три с половиной года. Донором стал Тевфик Йылмаз, 19-летний мужчина из Ушака, который пытался покончить жизнь самоубийством 8 мая. Его смерть констатировали вечером 15 мая после семи дней пребывания в реанимации. Родители пожертвовали все его органы[35].
18 июля 2013 года лицо мужчины из Польши было успешно пересажено мужчине из Турции в ходе трансплантации, проведенной Эмером Озканом в госпитале университета Акдениз, Анталия, в ходе 6,5-часовой операции, и это была пятая такого типа операция в стране. Это была 25-я операция по пересадке лица в мире. Донором был Анджей Куча, 42-летний польский турист, смерть мозга которого констатировали после сердечного приступа 14 июля во время купания на турецком морском курорте Мугла. 27-летний пациент, Реджеп Серт, вскоре прибыл из Бурсы в Анталию для проведения операции[36].
23 августа 2013 года хирург Эмер Озкан и его команда из госпиталя университета Акдениз, Анталия, провели шестую операцию по пересадке лица в Турции. 54-летний Салих Устюн получил скальп, веки, нижнюю и верхнюю челюсть, нос и половину языка 31-летнего Мухиттина Турана, смерть мозга которого констатировали после аварии на мотоцикле, которая произошла за два дня до этого[37].
30 декабря 2013 года Эмер Озкан и его команда провели свою пятую и седьмую операцию по пересадке лица в Турции в госпитале университета Акдениз, Анталия. Нос, верхняя губа, верхняя и нижняя челюсть 34-летнего Али Эмре Кючюка, которому констатировали смерть мозга, были успешно пересажены 22-летнему Реджепу Кайе, лицо которого было сильно деформировано в результате огнестрельного ранения с дробовиком. В то время как Кайя был доставлен из Кыркларели в Анталию через Стамбул в течение четырех часов, донорские органы были перевезены из Эдирне самолетом скорой помощи. Операция заняла 4 часа 10 минут[38].
Польша[править | править код]
15 мая 2013 года в филиале института онкологии им. Марии Склодовской-Кюри, Гливице, 33-летнему пациенту была проведена полная трансплантация лица, после того, как он потерял переднюю его часть в результате несчастного случая на работе. Операция заняла 27 часов и прошла под руководством профессора Адама Мацеевского. Перед операцией, которая проводилась примерно через месяц после несчастного случая, не было много времени на планирование и подготовку, поскольку трансплантация была проведена как срочная операция по спасению жизни пациента из-за проблем с приемом пищи и дыханием. Решение о проведении операции было принято сразу после получения согласия родственников подходящего донора, тело которого было перевезено за сотни километров в Гливице. Врачи считают, что после операции у их пациента есть прекрасная возможность жить нормальной, активной жизнью, и что его лицо должно работать более или менее нормально (его глаза в несчастном случае не пострадали)[39].
Через семь месяцев, 4 декабря, та же польская медицинская бригада в Гливице пересадила лицо 26-летней пациентке с нейрофиброматозом. Через два месяца после операции, она покинула больницу[40][41].
Финляндия[править | править код]
В начале 2016 года в Хельсинки была сделана 35-
