Оранжевая кожа на голове у ребенка
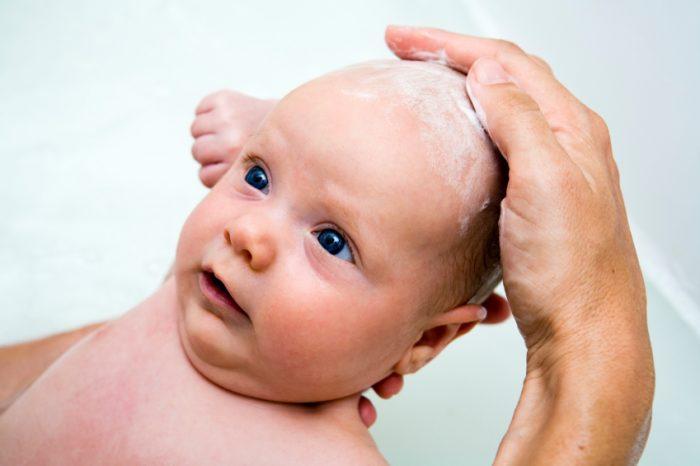
У маленьких деток кожа очень нежная, потому на ней появляются высыпания и покраснения. Желтые пятна на голове у ребенка могут всерьез обеспокоить родителей. Прежде, чем впадать в панику, стоит более подробно разобраться в возникшей проблеме и понять, так ли высыпания опасны, как могут показаться на первый взгляд.
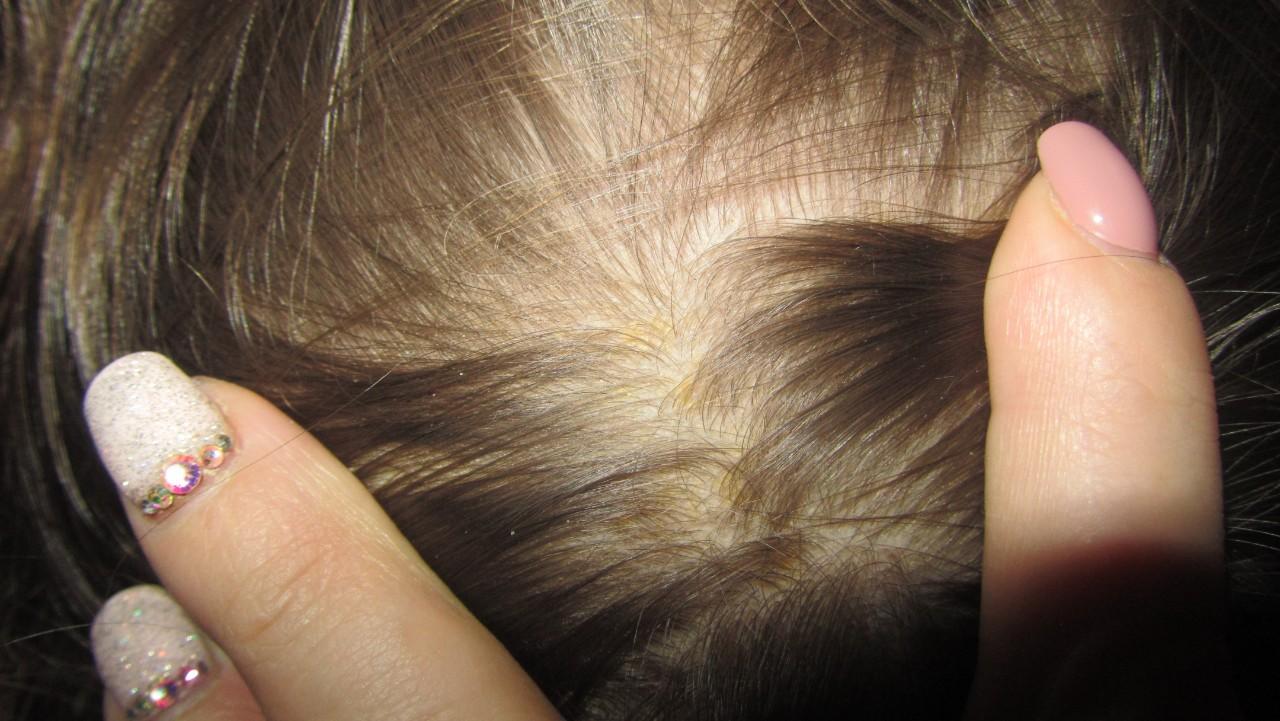
Желтые пятна на голове ребенка – тревожный знак для родителей
Описание и признаки
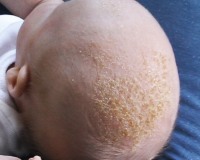
Желтые шелушащиеся пятнышки на голове младенца более всего напоминают чешуйки. Они являются следствием излишнего выделения и скопления кожного жира. Чаще всего такие пятна локализуются в лобно-теменной части головы, иногда могут распространяться за уши, на брови, виски или даже щечки крохи.
Когда таких чешуйчатых пятнышек скапливается слишком много, образуется сплошная корочка, более всего напоминающая желтую шапочку. В простонародье ее называют чепцом младенца. Несмотря на то, что грудничок не испытывает никакого дискомфорта от высыпаний (они не болят и не чешутся), родителям стоит показать кроху дерматологу для определения диагноза и назначения лечения.
Как правило, наличие желтых пятен на голове у грудничка свидетельствует о себорее (или себорейном дерматите). Сами пятна являются себорейными корочками. Заболевание неопасно для жизни и считается достаточно распространенным. По официальным данным, себореей страдает каждый пятый человек на планете.
Себорейный дерматит по своей сути представляет собой хроническое воспаление верхних слоев эпидермиса, при котором страдает не вся кожа, а только участки с максимальным скоплением сальных желез. Возбудителем патологии являются грибки: Malassexia globosa и Malassezia restrica.
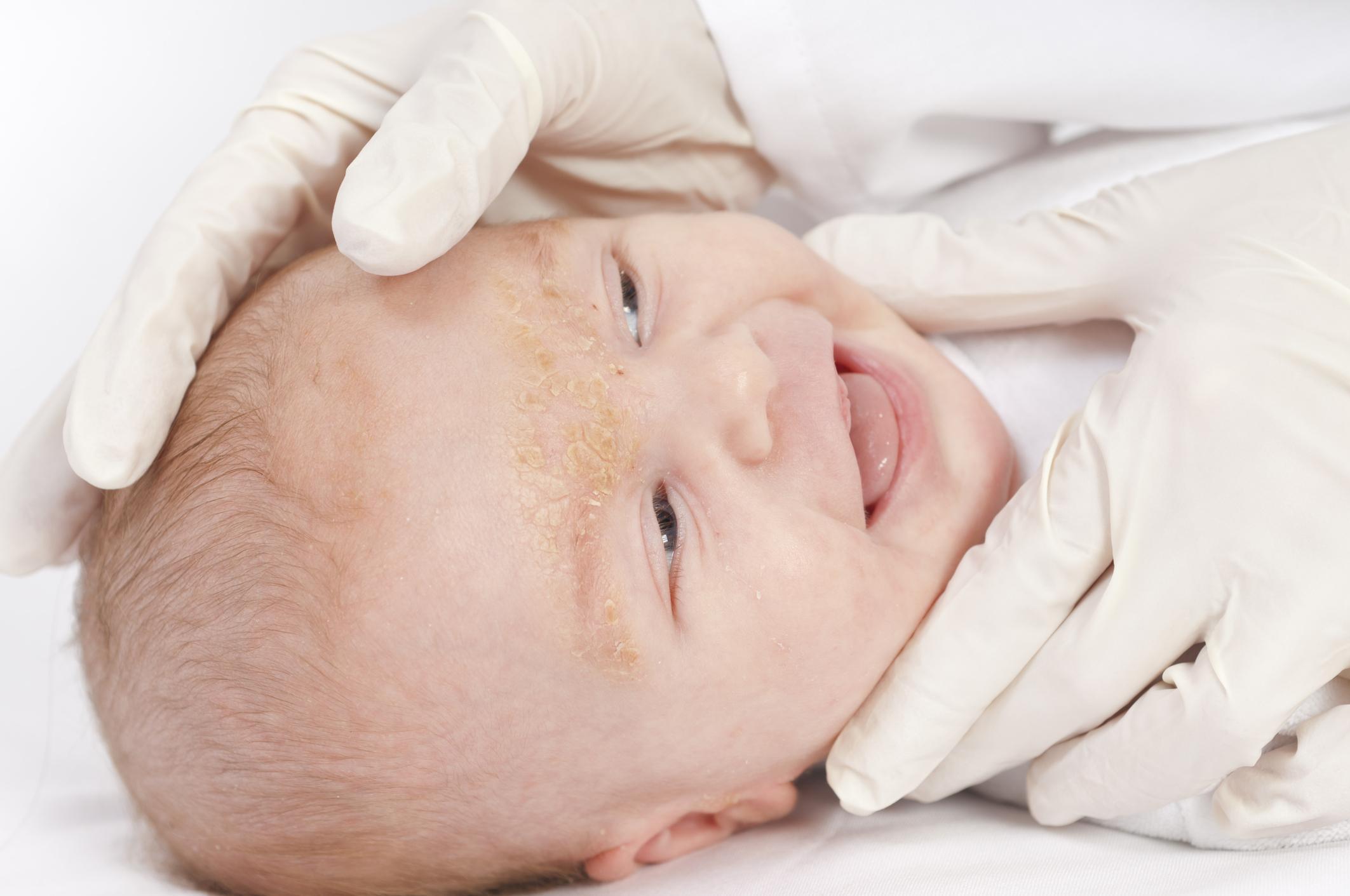
От себореи страдают многие новорожденные
У большинства детей перечисленные грибки являются частью микрофлоры и не создают проблем. Дело в том, что здоровый организм с нормальным иммунитетом способен регулировать их численность. У грудничков иммунная система еще находится на стадии становления, потому себорея развивается достаточно часто.
Причины появления
У грудничка на голове желтые пятнышки обусловлены физиологией. Низкий иммунитет, неслаженная работа сальных желез способствуют росту колоний дрожжевого грибка. В число наиболее распространенных причин развития себорейного дерматита входят неправильное питание матери или ребенка и некорректное купание малыша.
Питание
Если младенец находится на грудном вскармливании, причиной развития у него себорейного дерматита чаще всего служит неправильный режим питания матери. Проблем не избежать, если в рацион мамы входят соленая, острая пища, специи, фастфуд, кондитерские изделия и жирные блюда. Перечисленные продукты негативным образом сказываются на работе сальных желез.
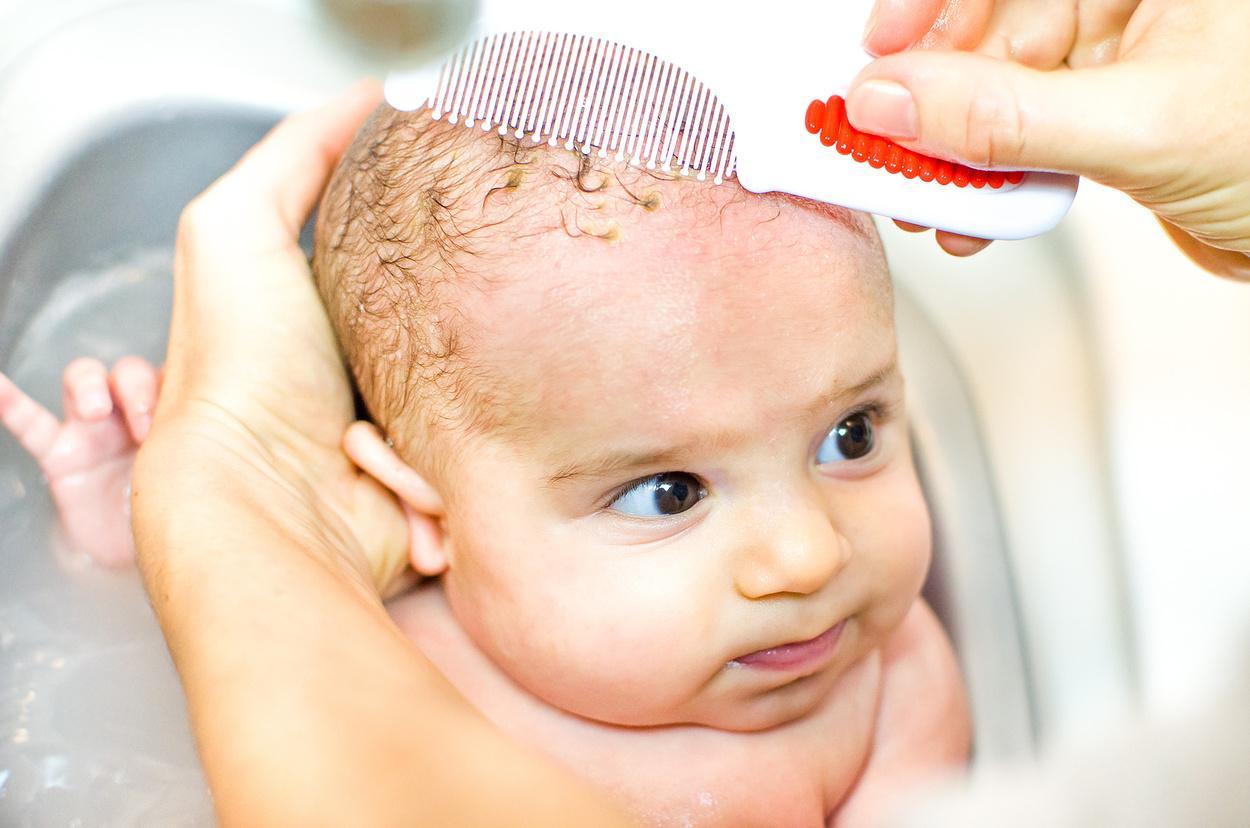
Чешуйки с головы малыша следует удалять после предварительного размягчения
Если организм кормящей матери еще способен справиться с подобным, то недавно родившийся малыш при получении через молоко вредных компонентов с большой долей вероятности отреагирует себореей.
Неправильное купание
Еще одна причина развития заболевания заключается в некорректном купании ребенка. Чаще всего проблема возникает при использовании детского мыла, пенки и шампуня, которые по своему составу не подходят коже малыша. В этом случае достаточно заменить средства для купания на более подходящие, в скором времени желтые пятна на голове исчезнут сами по себе.
Развитие болезни
Желтые пятна на голове крохи не возникают одномоментно. Заболевание развивается постепенно. Первые пятнышки с корочками могут появиться уже на второй неделе жизни ребенка. Сначала они будут единичными, если не предпринимать никаких действий, к третьему месяцу их станет очень много. В большинстве случаев симптомы себореи исчезают, когда малышу исполняется год. При этом те чешуйки, которые по какой-то причине не были удалены ранее, могут продержаться на коже до 4 лет.
Симптомы и диагностика
Себорейный дерматит, характеризующийся появлением желтых чешуйчатых пятен, можно распознать по следующей симптоматике:
- на отдельных участках головы появляется влажный блеск;
- увеличение сальных пор становится видно в отдельных местах невооруженным глазом;
- в части роста волос шелушение кожи становится особенно активным;
- начинают появляться корочки.
Прежде, чем приступать к лечению желтых пятен и корочек на голове ребенка, рекомендуется обязательно показать малыша специалисту для проведения диагностики. Диагноз ставится по результатам лабораторных анализов и клинического обследования. Речь идет о следующих обязательных процедурах:
- макроскопический соскоб корочек;
- микроскопический соскоб корочек;
- микробиологический посев материала, который получен при соскобе;
- биопсия кожи (в крайне редких случаях).

Гигиена является неотъемлемой частью лечения желтых пятен на голове
Помимо перечисленного, лечащий врач для подтверждения диагноза может провести дополнительные обследования, целью которых будет определение гормонального фона младенца.
Важно! Если новорожденный чувствует себя хорошо, и высыпания на коже его не беспокоят, все лечение должно сводиться к правильной диете, корректному купанию и аккуратному удалению отсыхающих корочек. Специфическая терапия требуется только в том случае, если себорейный дерматит переходит в среднюю или тяжелую форму протекания.
Лечение, мази и препараты
Основным методом устранения желтых шелушащихся пятен у малышей является организация правильной гигиены. При этом уходовые процедуры включают, помимо прочего, аккуратное удаление корочек. Чтобы грудной ребенок не испытывал дискомфорта, прежде, чем устранять себорейные корочки, на кожу головы следует нанести некоторое количество репейного, миндального или оливкового масла, которые предварительно рекомендуется тщательно смешать с витамином Е. Примерно через 20 минут после нанесения состава отслаивающиеся частички нужно аккуратно вычесать при помощи мягкой щеточки. По окончании процедуры следует обязательно вымыть малышу голову.
Для мытья головы допускается применять гипоаллергенные лечебные шампуни, наподобие Низорала, Себулекса или Ионила. Только перед началом их использования обязательно нужно проконсультироваться с педиатром или дерматологом.
Если количество желтых пятен на голове малыша увеличивается, а проводимая гигиена не приносит ожидаемого результата, врач назначит курс витаминов и, возможно, противобактериальные и противогрибковые препараты.
Важно! Ни в коем случае не следует выбирать препараты для лечения грудных детей самостоятельно. Они могут быть безопасны для взрослых, но иметь побочные эффекты, губительные для крохи.
Несмотря на то, что преимущественно себорея у новорожденных протекает относительно просто, стоит предпринять определенные меры по предотвращению образования новых корочек. Для этого после каждого мытья ребенка следует пользоваться специальными подсушивающими кремами. В число таковых входят Эмолиум, Топикрем, Сафорель, Биодерма и некоторые другие.
Важно! При тяжелом протекании болезни врач может назначить кремы для обработки кожи, содержащие клотримазол либо преднизол.
Если нарушения в работе сальных желез маленького ребенка не ограничиваются появлением шелушащихся желтых пятен на голове, специалисты рекомендуют к применению специальные подсушивающие и успокаивающие мази. Чаще всего речь идет о цинковой болтушке, изготавливаемой фармацевтами по индивидуальному рецепту или готовой мази (например, Фридерм Цинк).
Профилактические мероприятия после лечения
Лучшим и наиболее эффективным лечением является профилактика заболевания. Об этом должны помнить молодые родители, нежелающие столкнуться с появлением желтых пятен на голове малыша. Поскольку малыш, находясь на грудном вскармливании, получает с молоком все то же, что ест его мама, кормящая женщина должна максимально тщательно выбирать продукты питания и полностью исключить из своего рациона все, что может причинить вред.
Если ребенок находится на искусственном вскармливании, молочная смесь должна быть качественной и адаптированной для его возраста. Оптимальным вариантом будет доверить подбор искусственного питания педиатру либо неонатологу. Это позволит свести к возможному минимуму развитие аллергических реакций.

Своевременная и грамотная профилактика не позволит болезни развиться
Прикорм малыша должен быть своевременным и сбалансированным, в нем должно содержаться оптимальное количество питательных веществ. Избежать дисбактериоза поможет регулярное употребление крохой качественных кисломолочных продуктов.
Помимо перечисленного, избежать проблем с желтыми высыпаниями помогут ежедневные прогулки, здоровый и достаточный сон, регулярное купание. Одежду следует выбирать для новорожденного, сшитую из натуральных тканей. Перед использованием любого нового косметического средства обязательно проконсультироваться с педиатром.
Если придерживаться вышеперечисленных рекомендаций в постоянном режиме, можно не только полностью предотвратить нежелательную кожную реакцию у малыша, но и выработать привычку следить за состоянием здоровья ребенка, не только когда у него уже присутствует симптоматика того или иного заболевания.
Главная задача каждого родителя заключается в создании идеальных для развития и роста ребенка условий. Это касается и ухода за новорожденным. Даже заметив у малыша характерные желтые корочки на голове, не стоит впадать в панику. Сначала следует понаблюдать за ребенком. Подобные явления далеко не всегда требуют обязательного медикаментозного лечения.
Видео
Источник
Себорейный дерматит у детей — это хроническое кожное заболевание, которое обусловлено нарушением секреции сальных желез и воспалением дермы. Клинически различают детский и подростковый варианты болезни. Проявляется желтыми корками на голове, лице и теле, покраснением, отечностью и повышенной сальностью кожи. Для диагностики достаточно сбора анамнеза и физикального обследования. Лечение включает аптечную косметику (противогрибковые и кератолитические шампуни, дерматологические кремы), мази с антибиотиками и топическими стероидами, пероральные антигистаминные препараты.
Общие сведения
Себорейный дерматит — самое распространенное заболевание в детской дерматологии, которое встречается у 70% младенцев первых 3 месяцев жизни и у 9-10% детей другого возраста. Мальчики болеют чаще девочек. Выделяют две формы себорейного дерматита — детскую (от рождения до 2-4 лет) и подростковую. Болезнь сопровождается неприятными субъективными ощущениями, а у детей постарше и подростков — психологическим дискомфортом, связанным с наличием неэстетичных себорейных очагов на голове и теле.
Себорейный дерматит у детей
Причины
Этиологические факторы разнятся в зависимости от формы дерматита. В младенчестве основной причиной является крупный размер сальных желез в сочетании с их повышенной секреторной активностью. К предрасполагающим факторам детской себореи относят повышенный уровень циркулирующих материнских гормонов и усиленную выработку кортикостероидов. У подростков структура причин себорейного дерматита более разнообразна:
- Грибы Malasseiza. Микроорганизмы составляют нормальную кожную микрофлору, но их удельный вес составляет не более 46%. Кожные патологии возникают, когда количество грибов на коже у детей увеличивается до 70-80% и более. Они нарушают барьерную функцию эпидермиса, выделяют насыщенные жирные кислоты, стимулирующие воспаление.
- Нарушение салоотделения. В подростковом возрасте происходит гормональная перестройка, изменяются уровни эстрогенов, прогестерона, тестостерона. Сальные железы на лице, голове, груди и верхней части спины начинают активно выделять секрет, что способствует развитию типичной картины себорейного дерматита.
- Изменения липидограммы. Установлено, что себорейный процесс чаще поражает детей с нарушениями липидного обмена в виде повышенного уровня общего холестерина и триглицеридов. Это вызывает изменение химического состава отделяемого сальных желез, провоцирует кожное воспаление.
- Неврологические заболевания. Больные с церебральным параличом, нервно-мышечными расстройствами чаще страдают от себорейного дерматита. У таких детей поражение носит генерализованный характер. Вероятно, это связано с повышенной выработкой кожного сала на фоне отсутствия двигательной активности.
- Снижение иммунитета. Болезнь в 3-4 раза чаще выявляется у подростков, страдающих врожденными патологиями иммунной системы, ВИЧ-инфицированных. Нарушение реактивности организма сопровождается повышенным размножением грибов Malasseiza, вызывающих дерматит.
Патогенез
В развитии заболевания у детей выделяют 4 патофизиологических стадии. Сначала происходит взаимодействие грибка Malasseiza с эпидермисом, что приводит к изменению состава сального секрета. На втором этапе возникает хроническое кожное воспаление, которое плавно перетекает в третью стадию — нарушение процессов пролиферации и дифференцировки эпидермальных клеток. На четвертом этапе кожа изменяет свои анатомо-функциональные особенности.
Симптомы
У грудных детей себорейный дерматит в основном появляется на голове («чепчик новорожденного») на 2-3 неделе жизни. Образуются жирные желтые корки, которые наиболее выражены в лобной области. Симптом сопровождается покраснением и шелушением в заушной области, на границе роста волос. Постепенно высыпания, локализованные на голове, распространяются на естественные кожные складки (подмышечные, паховые). В этих зонах наблюдаются пятнистые высыпания, кожное раздражение и мацерация.
Для детского варианта себорейного дерматита характерны минимальные субъективные проявления. При массивном поражении возможен умеренный зуд и беспокойство младенца. Выраженные клинические симптомы встречаются при осложненной форме заболевания— эритродермии Лейнера-Муссу. В этом случае, помимо тотальной гиперемии и шелушения, у детей отмечаются расстройства ЖКТ, отказ от груди или бутылочки, повышение температуры тела.
При подростковом типе себорейного дерматита существует 2 типичные локализации: на лице, на голове. Здесь расположены андрогензависимые сальные железы, которые реагируют на изменение уровня половых гормонов. В отличие от младенческой формы, на волосистой части головы образуется мелкое отрубевидное шелушение (перхоть). На гладких кожных покровах появляются участки покраснения и отечности, которые покрываются желтыми корками.
В пубертатном периоде патология дополняется выраженными субъективными симптомами. Подростки жалуются на изнуряющий зуд пораженных очагов, из-за чего они расчесывают кожу до крови. Реже беспокоят жжение и болезненность. Помимо типичных корок и покраснения, на лице, спине и груди заметны мелкие папулы — красные прыщики, возвышающиеся над поверхностью кожи.
Осложнения
Младенческий дерматит зачастую осложняется бактериальной инфекцией с возникновением пиодермии. Она становится следствием постоянной мацерации кожных покровов под памперсом, что создает благоприятные условия для развития микроорганизмов. Неадекватное и несвоевременное лечение кожного заболевания способствует генерализации процесса, когда корками и гиперемированными очагами покрывается все тело, у детей появляется мокнутие, присоединяется вторичная инфекция.
Диагностика
Заболевание имеет характерную клиническую картину, не требует проведения дополнительных лабораторных и инструментальных методов обследования. На приеме педиатр или детский дерматолог тщательно обследует состояние кожи на теле и голове. Если врач подозревает осложнение себорейного дерматита вторичной инфекцией, перед тем, как начать лечение, он назначает микроскопию соскоба чешуек.
При диагностике очень важен сбор анамнеза, что помогает специалисту разобраться с диагнозом. У родителей младенца уточняются сведения о времени начала симптомов, характере вскармливания, поведении ребенка (есть ли постоянный плач, беспокойство, нарушения сна). При обследовании подростка педиатру важно установить семейный анамнез, оценить уровень и гармоничность физического развития.
У младенцев необходима дифференциальная диагностика себорейного воспаления с атопическим поражением. В первом случае симптомы возникают на 1-3 месяце жизни ребенка, во втором — после 3-месячного возраста. Для себореи характерна локализация в кожных складках и на голове, а при атопии первым поражается лицо. Патогномоничный признак нарушения работы сальных желез (толстые желтые корки) отсутствует при аллергической природе дерматита.
Лечение себорейного дерматита у детей
Лечение детей грудного возраста в типичных случаях ограничивается применением лечебной косметики. Для разрыхления и безболезненного удаления корок на голове показаны кремы с салициловой кислотой, специальные шампуни и теплые масляные компрессы за 30-40 минут до купания. Лечение средствами с кератолитическим действием позволяет быстро удалить избыточные наслоения секрета сальных желез, очистить кожные покровы на голове.
Вторая составляющая терапии себорейного дерматита — адекватное увлажнение и питание дермы, чтобы восстановить защитный водно-липидный барьер, нормализовать работу сальных желез. Для ухода наносят специальные детские дерматологические кремы, формула которых содержит растительные масла, ранозаживляющие и себорегулирующие компоненты. При осложненном течении лечение дополняется фармацевтическими препаратами. В терапевтическую схему обычно включают:
- Топические кортикостероиды. Мазевые составы с минимальными концентрациями гормональных веществ прописывают детям, начиная с 4-6 месяцев, если себорейный процесс прогрессирует и не поддается лечению стандартными кремами и шампунями. Используют кортикостероиды, которые не всасываются в кровоток, не дают побочных реакций.
- Антибиотики. Противомикробные мази и кремы показаны при локализации себорейного поражения в кожных складах, что сопровождается мокнутием и высоким риском пиодермии. Средства назначают на 5-7 дней при обострении процесса. Популярностью пользуются комбинированные продукты с гормонами и антибиотиками.
- Антигистаминные средства. Если дерматит сочетается с интенсивным отеком кожи, зудом (что проявляется беспокойством и постоянным плачем ребенка), эффективны препараты для перорального приема, которые быстро снимают симптомы. Их действие направлено на устранение иммунного компонента себорейного воспаления.
- Пиритион-цинк. Аэрозоли и шампуни с этим активным компонентом обладают себорегулирующим, противовоспалительным и антимикотическим действием. Их рекомендуют детям после 1 года для контроля за симптомами дерматита и профилактики рецидивов.
Лечение дерматоза у подростков проводится по схожим принципам. Основное отличие терапевтической схемы — активное назначение противогрибковых шампуней, которые угнетают рост Malasseiza и других патогенных возбудителей микотической инфекции на голове. В пубертатном возрасте обязательно используют антигистаминные и противоаллергические системные препараты, чтобы устранить мучительный зуд.
Медикаментозное лечение дополняют коррекций образа жизни. Подросткам советуют ограничить прием пищи с экстрактивными веществами, красителями и ароматизаторами. Чтобы не раздражать кожу, избегают ношения синтетической одежды, пользования агрессивными средствами для стирки. Важно поддержание комфортной психологической обстановки в семье, чтобы минимизировать стрессы у ребенка. Иногда лечение приходится дополнять психотерапией.
Прогноз и профилактика
У большинства новорожденных происходит выздоровление на первом году жизни, поэтому прогноз благоприятный. При подростковой форме своевременное лечение позволяет устранить внешние проявления и субъективные признаки. Вызывает опасения персистирующее течение патологии в пубертате, которое может переходить в себорейный дерматит взрослых. Профилактика болезни включает правильный уход за кожей ребенка, исключение провоцирующих факторов.
Источник
