Отекли глаза кожа под глазами красная

 Существует множество различных причин, почему может опухнуть и покраснеть веко под глазом или часть лица.
Существует множество различных причин, почему может опухнуть и покраснеть веко под глазом или часть лица.
Одни из них являются физиологическими.
Это означает, что на человека воздействуют негативные факторы, но при их отмене его состояние полностью восстановится.
Другие причины являются патологическими. Это различные заболевания, отклонения в состоянии здоровья пациента. Чтобы избежать возможности осложнения, стоит показаться терапевту или врачу узкой специальности, например, офтальмологу, аллергологу.
Стресс
В результате нервного перенапряжения может краснеть и отекать кожа под глазами. Это свидетельствует о том, что сильное волнение привело к системным изменениям. У человека может повышаться артериальное давление, немного меняться гормональный фон. Чтобы устранить состояние, необходимо проконсультироваться с психологом и психиатром. Он может назначить легкие седативные препараты, с помощью которых человек справиться со своим состоянием.
Использование некачественной косметики
Косметика может быть просто некачественной или с истекшим сроком годности. Это приводит к развитию аллергической реакции, из-за которой краснеет, воспаляется, отекает кожа под глазами. У пациента может развиться зуд и боль. Чтобы устранить эти действия, необходимо обратиться к аллергологу. Он назначит антигистаминные препараты для приема внутрь. Это может быть Кларитин, Цитрин, Супрастин, Эриус. Также он назначит антигистаминные мази, которые устранят местную воспалительную реакцию.
Пациентам следует полностью устранить возможность применения этой косметики, заменить ее гипоаллергенными средствами.
Аллергия
 Аллергическая реакция может проявляться на шерсть животных, перья птиц, лекарственные вещества, домашнюю пыль, химические средства. Часто покраснение на коже лица может наблюдаться при наличии аллергической реакции на пищу. В результате состояние пациента может осложниться конъюнктивитом, ринитом, сыпью, сопровождающейся зудом.
Аллергическая реакция может проявляться на шерсть животных, перья птиц, лекарственные вещества, домашнюю пыль, химические средства. Часто покраснение на коже лица может наблюдаться при наличии аллергической реакции на пищу. В результате состояние пациента может осложниться конъюнктивитом, ринитом, сыпью, сопровождающейся зудом.
Пациенту следует устранить возможность контакта с аллергеном, использовать системные антигистаминные средства. Если на лице образовались участки шелушения и воспаления, можно применять антигистаминные препараты в виде мазей.
Грибок
Грибковые инфекции у пациентов на лице образуются вследствие неадекватной терапии большими дозами антибиотиков, наличия врожденного и приобретенного иммунодефицита. Кожа у пациента может покрываться пленкой, иметь участки сыпи. Для диагностики состояния потребуется взятие мазка с последующей микроскопией. Лаборант обнаружит споры, разветвления нитей, мицелий грибов.
Рекомендуется прием местных противогрибковых средств, например, Натамицин, Нистатин. Системное применение препарата возможно только в осложненных случаях, то есть распространения грибка по многим частям организма.
Бактериальные инфекции
Такими бактериями может быть стафилококк, стрептококк, гонококк, хламидия, пневмококк и другие патогенные микробы. Они активно размножаются, образуя участки нагноения под кожей в виде акне. Они могут разрастаться и становиться крупными.
Чтобы диагностировать болезнь, врач возьмет мазок для анализа. Лаборант определит точный возбудитель и антибиотик, к которому у него есть чувствительность.
Если состояние проходит без осложнений, врач посоветует применение антибактериальной мази курсом до 7 дней. Это может быть Левомеколь, Эритромицин, Тетрациклин. При использовании лекарства более назначенного курса, у бактерий появится резистентность к главному действующему веществу. В следующий раз этот препарат действовать не будет. Поэтому врачу понадобится назначить более серьезные средства.
Вирусные заболевания
При контакте с вирусом входными воротами является носоглотка. Там возбудитель попадает в кровь и разносится по всему организму. Наиболее часто он попадает в глаза. Оттуда может переходить на кожные покровы в виде пузырьков и сыпи. Внутри таких элементов содержится большое число возбудителей, которые при разрыве ткани могут перемещаться на других людей. Наиболее часто такую инфекцию вызывает герпес, аденовирус.
Чтобы определить тип вируса, врач может взять кровь на анализ или мазок из пораженной области. Их исследуют с помощью метода ПЦР, ИФА. Определяется точный тип вируса.
Так как вирус содержится в крови, врач назначит системное противовирусное средство. Это может быть Ацикловир, Арбидол. Также необходимо применять местные препараты. Для глаз используют капли, например, Полудан. Для лица применяют противовирусные мази Флореаль, Бонафтон.
Воспалительные заболевания наружных отделов глаз
Наиболее часто наблюдаются следующие поражения:
- блефарит – воспалительное заболевание век;
- кератит – воспалительное состояние роговицы;
- конъюнктивит – воспаление конъюнктивы различной природы.
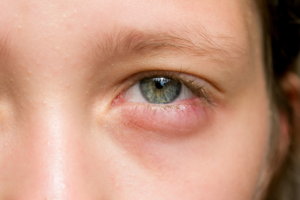 Если эти состояния лечатся своевременно, они быстро устраняются, ткани полностью восстанавливаются. Если же они переходят в этап осложнений, образуется отечность и покраснение кожи вокруг глаз, в том числе под ними. Для диагностики применяется бактериологический посев, метод ПЦР, тест на аллергены.
Если эти состояния лечатся своевременно, они быстро устраняются, ткани полностью восстанавливаются. Если же они переходят в этап осложнений, образуется отечность и покраснение кожи вокруг глаз, в том числе под ними. Для диагностики применяется бактериологический посев, метод ПЦР, тест на аллергены.
Наиболее часто врачи назначают антигистаминные препараты, антибиотики, противовирусные средства, нестероидные противовоспалительные препараты, противовоспалительные лекарства гормонального происхождения. Выбранный препарат зависит от поставленного диагноза.
Системные заболевания
К таким патологиям относятся:
- эндокринные нарушения (надпочечников, щитовидной и поджелудочной железы);
- метаболические нарушения ожирение, сахарный диабет;
- патологии печени (гепатит, гепатоз, жировое перерождение).
В результате у пациента будет образовываться не только покраснение и отечность под глазами, но и другие системные проявления. Например, при ожирении увеличивается масса тела, появляются жировики под кожей, увеличивается артериальное давление, появляется боль в суставах.
Для таких патологий требуется комплексное обследование организма, применение системного лечения. Эндокринные заболевания лечат заместительной терапией гормональными веществами.
Для ожирения следует соблюдать диету и применять препараты, снижающие количество холестерина в крови. Для метаболических нарушений требуется соблюдать диету и применять препараты, которые будут нормализовать соотношение белков, жиров и углеводов в организме. Если наблюдается повреждение печени, назначают гепатопротекторы, дезинтоксикационную терапию, щадящую диету и другие препараты.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник
И это совсем не сложно, ведь наша кожа – лакмусовая бумага происходящих в организме химических реакций. К примеру, при простуде, на коже могут появиться прыщики или фурункулы, при болезнях печени у женщин на лице возникает определенная пигментация и др. Вообще, многоопытные диагносты, способные по радужке глаза и коже вокруг него, рассказать практически все о состоянии здоровья пациента.
Собственно, о коже вокруг глаз и стоит поговорить. Обычно, она однородного окраса, на тон темнее или светлее основного цвета кожи лица. Однако, иногда она может становиться тоньше и появляются красные пятна, которые вовсе не добавляют хорошего настроения своему обладателю.
Рассмотрим, особенно распространенные причины возникновения красных пятен вокруг глаз.
- Почки. Имеющиеся камни, почечная недостаточность или любые иные проблемы с данным органом способны отражаться на коже в виде отеков, мешков, покраснений или потемнений (кожа вокруг глаз темнеет).
- Недосып, нервные срывы, стресс. Несложный пример: пара суток без сна, активная мозговая деятельность, напряжение, много кофе и покраснение глаз, а также кожи вокруг них, обеспечено.
- Дерматологические проблемы. Конечно, кожа вокруг глаз в меньшей степени подвержена кожным заболеванием, однако полностью исключать возникновение дерматита или экземы нельзя. В этом случае возникает не только покраснение, кожа может начать шелушиться, отслаиваться, покрываться коркой.
- Острое воспаление (абсцесс или флегмона). Вмешательство врача в этом случае – жизненно важно.
- Аллергические проявления. Они зачастую сопровождаются кожными высыпаниями, что является реакцией на воздействие аллергена: пыльцы цветов, бытовой пыли, шерсти животных и пр.
- Врожденные кожные аномалии. К примеру – пигментные пятна. Они нередко локализуются на лице в непосредственной близости от глаз.
- Нездоровый образ жизни. Мало двигательной активности, воздуха, нерациональное питание, вредные привычки и др.
Симптоматика
Конечно, отметить все симптомы, чтобы самостоятельно поставить диагноз просто невозможно. Однако некоторые ярко выраженные болезни имеют вполне запоминающиеся проявления. Итак.
- Себорейный дерматит. Он сопровождается шелушением и покраснением в зоне под нижним веком, а также под бровями.
- Аллергия. Ее характерное проявление – зуд, который быстро проходит после приема антигистаминных средств.
- Чувствительная кожа. Правда, это не симптом, а скорее констатация. Именно при чувствительной коже может возникать краснота вокруг глаз из-за палящего солнца и пр.
- При почечной недостаточности возникшее пятно не болит, но слегка наливается. При этом подобная проблема обязательно сопровождается хоть малой, но отечностью.
Впрочем, это далеко не полный перечень симптомов, которые выражаются в покраснении области вокруг глаз.
Лечение
Стоит помнить, что устранение причины вызвавшей покраснение, автоматически устранит и следствие. Поэтому весьма важно выяснить суть вопроса.
Себорейный дерматит
Характеризуется зудом, шелушением и покраснениями кожи очагового характера. Когда он вызван аллергией, в основе терапии будет прием антигистаминных средств, а также применение кортикостероидных мазей – «Флуценар» или «Лоринден».
Абсцесс
Очень серьезное состояние, требующее безотлагательной медицинской помощи. В этом случае необходимо по возможности быстро попасть к врачу.
Абсцесс является патологическим процессом, сопровождающимся отмиранием тканей. Поэтому просто необходимо поддержать кожу. Однако, решение об адекватном лечении его может принять только врач.
Особенность кожных покровов
Когда красные пятна являются физиологической особенностью присущей вашей коже – переживать не о чем. Сегодня существует немало различных косметических средств, которые устранят подобный дефект.
Народные средства
В борьбе за красоту все средства хороши. К тому же, существует ряд средств, способных улучшить состояние кожи, которые всегда под рукой. Один из способов, который работает всегда – это маски. Делают их буквально из всего.
1. Картофель. Он для масок трется на мелкой терке и полученную кашицу прикладывают на область глаз посредством ватных тампонов, длительностью на 2 или 3 минуты. Целительные свойства картофеля пока изучены не полностью, но, то что он оказывает на кожу благоприятное воздействие, неоспоримо.
2. Семена укропа. Для маски эти семена насыпаются в небольшой тканевый мешочек и опускается в достаточно горячую воду. Достают мешочек спустя несколько минут, отжимают и прикладывают на минут 5 к глазам.
3. Травы. Особенно действенными считаются отвары василька и череды.
Профилактика
Как правило, лечения не требуется, когда создана адекватное профилактика заболевания. Чтобы в области глаз не возникали красные пятна, необходимо действовать комплексно: взять за правило вести здоровый образ жизни, организовать себе полноценный отдых, а также сон.
Необходимо укреплять и иммунную систему организма, для чего, стоит принимать нужные витамины и минералы. Уменьшить умственные и зрительные нагрузки, чаще гулять. Что приведет к исчезновению симптоматики и красные пятна больше не будут для вас серьезной проблемой.
Наши преимущества
«Московская Глазная Клиника» предлагает всестороннюю диагностику и эффективное лечение болезней глаз. Применение самой современной аппаратуры и высокий профессиональный уровень работающих в клинике специалистов исключают возможность диагностической ошибки.
По результатам обследования каждому посетителю будут даны рекомендации по выбору наиболее эффективных методов лечения выявленных у них патологий глаз. Обращаясь в “Московскую Глазную Клинику” Вы можете быть уверены в быстрой и точной диагностике и эффективном лечении.
Все интересующие Вас вопросы можно задать специалистам по телефонам 8 (800) 777-38-81 и 8 (499) 322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.
Источник
Что делать, если у Вас покраснело и опухло веко? Эти симптомы возникают после травм, укусов насекомых и в результате других причин. Их достаточно много. Однако зачастую наличие одновременно отечности и покраснения век свидетельствует о развитии воспалительного глазного заболевания. Узнаем, при каких болезнях появляются эти признаки.
Почему опухло верхнее веко и покраснело?
Отек и покраснение век – это частый симптом, возникающий почти при всех офтальмологических заболеваниях воспалительного характера. Может он развиваться и вследствие причин, которые не связаны с патологиями. Собственно, данный признак не является специфическим.
Одного этого симптома обычно недостаточно для того, чтобы выявить патологию или другой спровоцировавший его фактор. Перечислим кратко причины, которые вызывают покраснение и отек века.
Опухло и покраснело веко: неофтальмологические причины
Кожа век очень тонкая. В связи с этим отеки и появляются в первую очередь в этой области лица. Основная причина отечности – скопление лишней жидкости в межклеточном пространстве. Это может произойти при следующих болезнях:
- вегетососудистая дистония;
- гипотериоз;
- аллергия;
- онкология;
- дерматит и другие заболевания кожи;
- анемия;
- патологии мочевыделительной системы;
- брюшная водянка;
- болезни сердца и сосудов.
Обычно отекают верхние веки. При этом данные заболевания, как правило, не сопровождаются покраснением глаз. Оба этих признака наблюдаются только при аллергии. Независимо от того, какой именно фактор из перечисленных спровоцировал отечность век и гиперемию, лечить нужно основной недуг. Если купировать только симптом, вероятнее всего, он появится снова. Рассмотрим другие причины отека века или глаза, которые не связаны с патологическими процессами.
Опухло и покраснело веко утром: причины
- Отек верхних век нередко появляется после сна. Вызывается это, как правило, застоем жидкости в организме, что может произойти вследствие:
- употребления алкоголя;
- позднего ужина, состоящего из слишком соленых продуктов;
- выпитого чая или воды в большом количестве перед сном;
- переутомления;
- бессонницы;
- плача или стресса.
Покраснение глаза или век при его отечности может свидетельствовать о большом объеме жидкости в межклеточном пространстве. Гиперемия развивается из-за переполненности сосудов, что бывает при сильных отеках. Также этот симптом может возникнуть из-за слез. Человек трет глаза руками, а утром обнаруживает, что они опухли и покраснели.
Что нужно делать, чтобы избавиться от этих симптомов, вызванных естественными причинами? Единственная возможность быстро избавиться от опухших век и покраснения глаз – делать примочки, компрессы или лимфодренажный массаж. Также рекомендуется восстановить баланс солей и жидкости в организме. Полностью отеки не пропадут. Они исчезнут только после того, как Вы отдохнете и выспитесь.
Опухло верхнее веко и покраснело – какие еще могут быть причины?
Перечислим еще несколько факторов и перейдем к офтальмологическим заболеваниям. Отек и покраснение верхнего века могут возникнуть вследствие укуса насекомого, травмы, после татуажа или операции, проведенной на глазу. В таких случаях лимфодренажный массаж противопоказан. Необходимо обратиться к врачу, чтобы он определил точную причину отека и гиперемии. Необходимо убедиться, что не началось воспаление. Народные средства также лучше не применять до консультации со специалистом.
Отек глаза и покраснение век – офтальмологические причины
Почти все глазные болезни, при которых начинается воспалительный процесс, вызывают покраснение глаза, отечность век и области вокруг глазниц. Перечислим самые распространенные офтальмопатологии, сопровождающиеся воспалением тканей век и глазных яблок:
- конъюнктивит;
- блефарит;
- ячмень;
- халязион.
У этих заболеваний очень схожие симптомы. При этом каждое из них разделяется на множество разновидностей. Точно поставить диагноз может только окулист. При этом таких признаков, как отек верхнего века и покраснение глаз, недостаточно, чтобы выявить болезнь и ее причину.
Опишем кратко эти патологии.
Опухли и покраснели веки при конъюнктивите – что делать?
Конъюнктивит – это воспалительное заболевание, которое поражает конъюнктиву, или соединительную оболочку глаза. Видов этой болезни очень много. Она классифицируется по нескольким основаниям, в том числе по причинам. Исходя из них, можно выделить такие разновидности конъюнктивита, как бактериальный, грибковый, вирусный, хламидийный, аллергический и пр. Они отличаются симптоматикой. Общими для них являются следующие признаки:
- жжение и зуд;
- слезотечение;
- светобоязнь;
- покраснение слизистой глаза и век;
- отечность;
- боль;
- выделение слизи или гноя.
Лечение конъюнктивита осуществляется с помощью лекарственных препаратов, назначаемых врачом. Чаще всего воспаление конъюнктивы возникает при аллергии или в результате попадания на соединительную оболочку бактерий. Краснота с глаз и век устраняется увлажняющими каплями. Отечность век спадает только после того, как подавлена причина воспалительного процесса. Конъюнктивит может развиться на одном или обоих глазах. Бактериальный, грибковый и вирусный виды этого недуга принимают изначально одностороннюю форму. Аллергия почти всегда носит двусторонний характер – краснеют и отекают оба глаза.
Покраснело и опухло верхнее веко при блефарите
Блефарит – это воспалительная патология, поражающая веки. Воспаление может возникнуть из-за аллергии, вирусов, бактерий, грибков. Вызвать воспалительный процесс могут и травмы. Он начинается после попадания под кожу век раздражителя – аллергена или патогенного микроорганизма. При развитии блефарита сначала появляются такие симптомы:
- покраснение;
- отек;
- выделение секрета;
- склеивание ресниц;
- сухость глаз;
- образование уплотнения в толще века.
Через несколько дней возникают вторичные признаки:
- светочувствительность;
- слезоточивость;
- двоение изображения;
- образование корочек по краям век;
- выпадение ресниц.
Обычно наблюдается воспаление верхнего века. Заболевание бывает двусторонним и односторонним. Часто оно сначала поражает одну сторону, а через какое-то время распространяется и на другую. Воспаление века на одном глазу в большинстве случаев возникает при инфекциях. Двусторонний блефарит бывает при аллергии.
Лечится эта болезнь с помощью мазей, гелей и глазных капель. Вид препарата назначается исходя из причин развития блефарита. Он может осложниться, если не завершить лечение. Краснота, отечность и другие симптомы могут исчезнуть сразу после начала медикаментозной терапией. Однако это не значит, что заболевание отступило. Из-за неправильного лечения блефарит может привести к конъюнктивиту и кератиту.
Отек и покраснение верхних век при ячмене
Если веко опухло, покраснело, в нем ощущается уплотнение, возможно, возник ячмень – острое гнойное воспаление, которое локализуется в сальных железах или волосяных мешочках век. Сопровождается оно такими признаками:
- зуд и боль;
- слезотечение;
- ощущение инородного тела в глазу;
- отек глаза;
- гиперемия.
Веко отекает очень сильно, что может привести к полному закрытию глаза. Также ячмень нередко вызывает повышение температуры тела, головную боль, тошноту, общее недомогание. Это говорит о серьезном инфицировании организма. Патология поражает преимущественно веко одного глаза. Двусторонняя форма диагностируется крайне редко.
Что нужно делать при возникновении ячменя? Зачастую он созревает и самопроизвольно вскрывается. Этот процесс можно ускорить, но только после посещения окулиста, который назначит необходимые лекарства. При неблагоприятном течении приходится делать операцию.
Веки покраснели и отекли при халязионе – что делать?
Халязион представляет собой доброкачественное уплотнение в толще хряща верхнего века (на нижних веках развивается редко). Оно может увеличиваться до 5-6 мм в диаметре. Отечность становится ярко выраженной. Появляются такие симптомы, как зуд, слезотечение, покраснение глаза. Увеличивающийся в размерах халязион вызывает диплопию. При более тяжелом протекании наблюдается:
- сильная отечность;
- боль пульсирующего характера;
- гиперемия век и кожи вокруг глаза;
- повышение температуры тела.
Лечится халязион на начальной стадии лекарствами и физиопроцедурами. Если они не помогают, назначается операция по удалению градины.
Опухло и покраснело веко – что делать?
Итак, если у Вас отекли и покраснели веки, не стоит паниковать. Не всегда причиной этого являются болезни. Однако и прибегать к помощи народных средств и различных лекарств без одобрения врача нежелательно. Теперь Вы знаете, что опухать и краснеть веки могут при самых разных обстоятельствах. Слишком много факторов способны спровоцировать эти симптомы. Если отечность и гиперемия не проходят в течение двух дней, сопровождаются другими признаками, посетите офтальмолога.
Источник
