Пересадили кожу на руку

2 326
2 326
Пересадка кожи на руке – операция, предусматривающая пересадку здоровой кожи на поврежденный участок.


yarik2690
20-04-2017, 14:43
В большинстве случаев в качестве трансплантата используется собственный участок кожи с области бедра, ключицы или другой закрытой для посторонних части кожи. Такой кожный лоскут называется аутотрансплантатом.
В некоторых случаях для пересадки кожи на руки применяются:
- аллотрансплантаты – лоскут эпидермиса от постороннего человека
- ксенотрансплантаты – кожа от животного
- ткани искусственного происхождения
Предпосылки для пересадки кожи
- ожог, занимающий большую площадь кожи
- глубокие раны
- трофические экземы
- пролежни
- язвы диабетического характера

Как происходит операция по трансплантации кожи на руке
Проводится измерение поврежденного участка. Забирается соответствующий участок донорского органа. Для трансплантации кожи на руке применяются 2 способа:
Трансплантация тонких лоскутков кожи, в результате которых забирается верхний и средний поверхностные слои эпидермиса. При пересаживании кожи в лоскуте делается несколько отверстий – сетка, которая необходима для быстрого заживления раны и дренирования жидкостных накоплений в ране.
Трансплантация глубоких слоев кожи – предусматривает наличие швов. Проводится на открытых участках тела, с целью создания эстетического вида. Результат получается качественным.
Операция предусматривает накладывание здорового лоскута на поврежденный участок и закрепление его специальными скрепками или швами. Сверху накладывается давящая повязка. Через полтора суток после оперативного вмешательства отмечается рост новых кровеносных сосудов с клетками. Операция проводится под наркозом. Продолжительность процедуры зависит от величины пораженной зоны.
Результативность
Наличие современной технологии и профессионализм врачей позволяет осуществить пересадку кожи на руке быстро, безболезненно и качественно.

Аллергия на нервной почве: симптомы и способы устранения

Печень – лаборатория организма

Что нужно делать, если обжег руку маслом?

Возможно ли избавиться от целлюлита?

Лечение болезни Рейтера у детей

Какая медицинская помощь нужна при ожогах?

Витаминная поддержка кожи

Цвет кожи Майкла Джексона: мифы и факты

Почему возникает жирный себорейный дерматит, и как с ним бороться?

Вульгарные бородавки: как их лечить?

Правильное питание в борьбе за здоровую кожу лица

Признаки грибка на коже стопы
Статьи/Новости
Главные
Последние




















Источник
Пересадка кожи после ожога и других повреждений кожного покрова имеет определенные показания и противопоказания, определяющие то, какому пациенту она может быть выполнена. Перед проведением пластики больного осматривает врач, определяет подходящий тип пересадки, объем вмешательства и назначает вспомогательную лечение.
…

Общая информация
Дерматопластика — это хирургическое вмешательство, в процессе которого больному проводят замену кожного материала на его собственные или донорские ткани. Чаще вмешательство применяют при лечении ожогов и обширных ран.
Существует несколько основных видов кожной пластики, основными из которых является свободная и несвободная пересадка. Методики отличаются друг от другом техникой выполнения, а также показаниями к своему проведению.
Вмешательства выполняются больным любого возраста. Материал для пересадки получают из трех источников:
- кожа человека, в том числе самого пациента;
- дермальный покров животных, после его предварительной подготовки;
- искусственные материалы, сочетающие в себе биологические полимеры и клеточные элементы.
Тип материала выбирают в зависимости от клинических показаний и доступности методов. Наиболее часто дерматопластика ран основывается на свободной пересадке кожи.
Основные показания и противопоказания
К показаниям для пересадки относят следующие состояния:
- ожоговые и другие термические повреждения кожного покрова;
- травматические раны;
- дефекты после хирургического удаления рубцовых образований, опухолей и пр.;
- диабетическая стопа, сопровождающаяся язвенными дефектами, плохо поддающимися лечению консервативными методами;
- операции по поводу лечения пороков развития рук и ног, а также слоновости.
Кожная пластика — «золотой стандарт» лечения ожоговых повреждений. Своевременная пересадка кожного покрова или использование искусственного раневого покрытия позволяет предупредить инфицирование раны, потерю плазмы, а также улучшить долгосрочные результаты терапии.
Хирургические вмешательства противопоказаны в случаях наличия у больного декомпенсации соматических болезней, повышения температуры тела или инфицирования раны. Операцию откладывают до устранения указанных состояний.
Классификация вмешательств
В клинической практике используют несколько видов классификаций проводимых операций. Основной из них является выделение типов пересадки в зависимости от материала:
- Аутодермопластика, т. е. использование тканей самого больного. Проводят у пациентов, имеющих дефекты кожи до 35-50% от общей площади тела. Со здорового участка спины или ноги с помощью дерматома срезают тонкий слой кожного покрова, который и используют для закрытия раны.
- Аллодермопластика основывается на применении донорских материалов другого человека, животного или синтетического происхождения. Операция может проводится пациентам, имеющим повреждения кожи более 50% или при наличии противопоказаний к аутодермопластике.
- Применение клеточных продуктов, состоящих из биологических материалов и клеток самого больного. Выполняется в небольшом количестве лечебных заведений, имеющих крупные научные подразделения.
По срокам проведения выделяют первичную и вторичную пересадку кожи. В первом случае трансплантацию осуществляют при госпитализации больного, не дожидаясь начала регенеративных процессов в дерме. Вторичная пластика проводится через 5-7 дней лечения, когда в ране начинается формироваться грануляционная ткань, представленная незрелыми соединительнотканными структурами.

Искусственная кожа
В хирургии выделяют два типа дерматопластики: свободную и несвободную.
- При свободной, кожный лоскут полностью переносят с донорского места на рану.
- При несвободной — участок кожи имеет питающую ножку, позволяющую улучшить лечебный эффект.
В зависимости от техники проведения хирургического вмешательства и формы донорского фрагмента врачи различают несколько десятков операций.
Подготовка пациента
Улучшить эффективность лечения возможно с помощью правильной подготовки больного и кожного дефекта. Пациента обследуют на предмет сопутствующих заболеваний внутренних органов, а также инфекционных очагов. Перед проведением оперативного вмешательства необходимо устранить острые инфекционные процессы и декомпенсированные болезни сердца, сердечно-сосудистой и других систем.
Раневой дефект на коже очищают от поврежденных и разрушенных тканей. Хирурги тщательно удаляют нежизнеспособные тканевые элементы. Это снижает риск отторжения трансплантатов и улучшает прогноз на выздоровление. Иссечение некротизированной ткани осуществляют хирургическим методом.
В процессе подготовки к свободной или несвободной кожной пластике назначают общеукрепляющее лечение: физиотерапевтические процедуры, применение витаминов и др. Используют антибактериальную терапию для профилактики раневой инфекции и гнойных осложнений. Предпочтение отдают антибиотикам широкого спектра действия из группы пенициллинов, цефалоспоринов и т. д.
Проведение операции
Выбор метода хирургические вмешательства для лечения кожных повреждений осуществляет лечащий врач после обследования пациента.
Свободная пластика
Может проводится полнослойным или расщепленным кожным лоскутом. К преимуществам относят хороший косметический эффект, в связи с чем операцию проводят на лице и открытых участках тела. Также полнослойные лоскуты пересаживают на кожу в области крупных суставов или большой механической нагрузки.
Говоря о том, как делают пересадку кожи свободным методом, врачи упоминают пластику по Джанелидзе. При данной процедуре у пациента со здорового участка тела (наружная поверхность бедра, спина) срезают фрагменты кожи до 0,5 см в глубину. Отделив их от подкожной клетчатки, производят разрезы до 1 см в длину в шахматном порядке. Это позволяет использовать небольшие по площади донорские лоскуты для закрытия больших кожных дефектов. Фиксацию трансплантатов проводят с помощью временных швов.
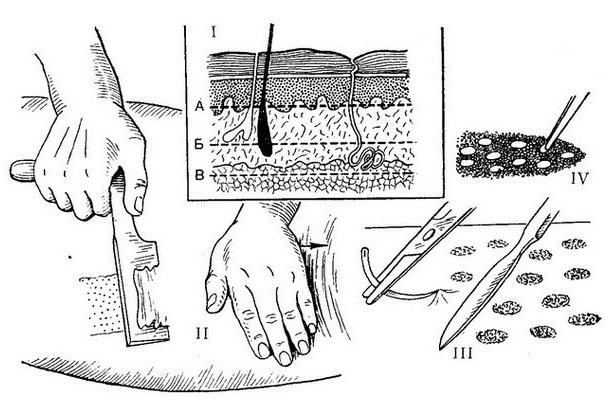
Методы свободной пересадки кожи: I — схема показывает толщину срезов кожи (А — тонкий срез; Б — срез средней толщины или расщепленный; В — срез во всю толщу); II — взятие лоскута по Тиршу; III и IV — пластика кожи по Янович-Чайнскому
Если от момента скальпирующей травмы прошло 3-8 часов, кожный лоскут может быть помещен на место дефекта. Его очищают от попавшей грязи, а со стороны эпидермиса обрабатывают йодом. Хирург фиксирует края лоскута хирургическими швами. Этот метод получил название кожной пластики по Красовитову.
Помимо указанных видов операций с применением полнослойного лоскута, возможна его трансплантация с ампутированных частей тела или с одновременной пластикой донорского ложа.
Пластика расщепленным кожным лоскутом проводится по Тиршу. Операция начинается с того, что участок кожных тканей берут с помощью дерматома, бритвы или ножа Гамби. При этом лоскут состоит не из цельной кожи, а из эпидермиса с тонким слоем дермы. Для увеличения площади полученного трансплантата в нем делают отверстия через каждые 2-3 см. Донорское место после пересадки обрабатывают дезинфицирующим раствором и покрывают покрытием на основе биологических полимеров, например, коллагена.
Несвободная пластика
Выделяют два варианта: местными тканями или участками кожи, расположенными на удалении от первичной раны. В первую группу входит несколько десятков типов операций, отличающихся друг от друга техникой взятия донорского кожного покрова. Второй вариант подразумевает создание лоскутов на питающей ножке, которые предотвращают некроз и отторжение участка трансплантата. Несвободный вариант пластики имеет ряд преимуществ — высокий уровень приживления донорского материала и возможность выполнения пациентам различных возрастных групп. К недостаткам относят длительность госпитализации больного и невозможность проведения операции при обширных дефектах кожи.
Кожная пластика местными тканями включает в себя следующие варианты оперативных вмешательств:
- При частичном отторжении участка трансплантата в результате травматического воздействия, хирург возвращает его на место и пришивает временными швами.
- К операциям с перемещением кожного лоскута относят вмешательства по Шимановскому, по Лимбергу и индийскую пластику при вращении лоскута. Эти варианты применяются при кожных дефектах небольших размеров.
В отдельную группу хирурги выделяют методы с перемещением лоскута. Классический пример операции — пересадка кожи по Филатову. В этом случае фрагмент ткани со здорового участка тела частично отделяется при сохранении питающей сосудистой ножки. Врач переносит его на очищенную от некротизированных тканей рану и пришивает. К методам с перемещением лоскута относят итальянский способ, применяемый для пластики носа. Откуда берут кожу в этом случае? Дермальный фрагмент с ножкой отделяют на плече. Аналогичной процедурой является перекрестная кожная пластика, используемая для лечения ожогов на кистях.
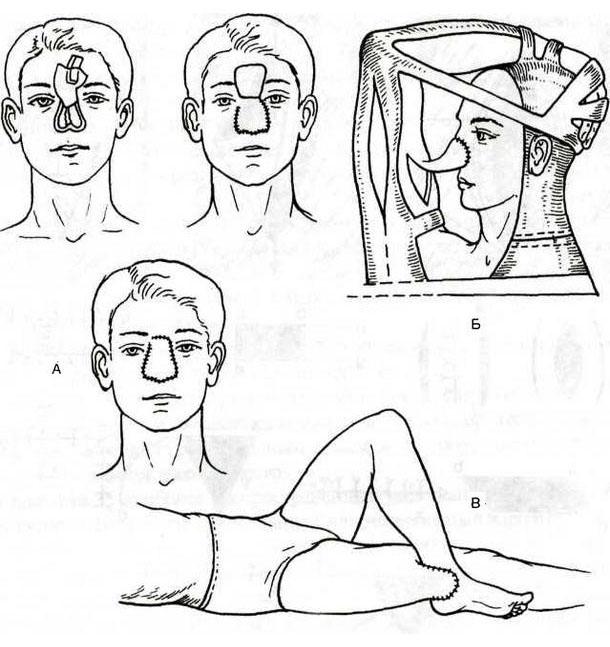
Пластика кожным лоскутом на ножке индийским (А) и итальянским (Б, В) методами
Комбинированные методы основываются на использовании свободного и несвободного способа. Их проводят при сложных дефектах кожи: термических ожогах различной глубины, химических ожогах и др.
Реабилитационный период
Процессы регенерации кожи после пересадки зависят от качества проводимой реабилитации. Специалисты отмечают, что восстановление дермы и эпидермиса проходит 3 последовательных этапа:
- Адаптивные изменения в пересаженной ткани. Фрагменты, полностью или частично лишенные кровоснабжения, адаптируются к новым условиям и начинают контактировать с раневым дефектом. Этот этап продолжается 2-3 дня.
- Период регенерации. Продолжается до 3 месяцев. Пересаженные ткани полностью адаптированы и начинают заменяться на новые. Клетки активно размножаются и синтезируют белки соединительной ткани.
- Этап стабилизации характеризуется восстановлением нормальной структуры кожного покрова. Он приобретает физиологическую пигментацию и эластичность. В течение 6-18 месяцев участки с пересаженной кожей не отличить от соседних.
Сколько прирастает кожа после дермопластики?
Врачи отмечают срок в 7-10 дней. В этот период больному требуется специальный уход. Раневую повязку необходимо менять каждый день после стихания острого воспалительного процесса. Процедуру производит медицинская сестра или хирург в условиях стерильной перевязочной. Для ускорения приживления и профилактики осложнений используют ряд лекарственных препаратов:
- антибактериальные средства (Амоксициллин, Азитромицин, Цефепим и др.) уменьшают риск развития бактериальной инфекции в ране и снижают вероятность отторжения в раннем послеоперационном периоде;
- антиоксиданты (Токоферол, Дигидрокверцетин и пр.) улучшают состояние клеток в области раневого дефекта и ускоряют их регенерацию.
Любые медикаментозные препараты назначает только лечащий врач. Лекарственные средства имеют определенные показания и противопоказания к своему использованию, что необходимо учитывать в процессе лечения. Вне острого процесса и при отсутствии повышенной температуры тела, специалисты назначают физиотерапию. Местное воздействие электрическим током, магнитным полем и ультразвуком улучшает процессы восстановления.
Приживление донорской ткани
Сколько времени заживает кожный покров?
В среднем, на приживление пересаженного лоскута необходимо 1-2 недели. У некоторых пациентов с сопутствующими болезнями (при буллезном дерматите, сахарном диабете и др.) процесс приживления затягивается до нескольких месяцев.
В первую неделю после проведения операции с перемещением кожного лоскута перевязки не проводят. Это время необходимо для адаптации пересаженной ткани и начала процессов регенерации. Обработку раны при перевязках начинают с 7-10 дня при наличии показаний. Скопление экссудата является показанием к полной смене повязки. Если же экссудата и лихорадки нет, то проводят частичную перевязку с заменой верхних бинтов.
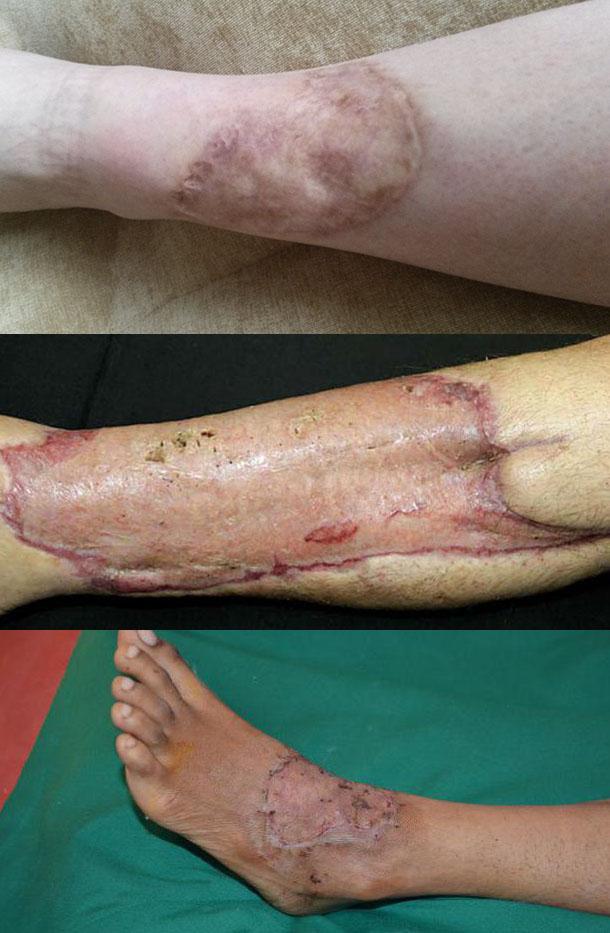
Прижившая кожа после пересадки
Через 12-14 дней от момента пересадки трансплантата он полностью срастается с кожным покровом.
Как выглядит кожа после пересадки?
Она имеет бледный оттенок и отличается от здоровых участков. В течение нескольких месяцев кожный покров приобретает нормальный цвет.
Повторная обработка раны проводится при наличии гноя. Гнойное отделяемое механически отодвигает трансплантат и создает неблагоприятные условия для процессов регенерации. Промывание раневого дефекта растворами антисептиков позволяет предупредить указанные осложнения.
Необходимый уход
При лечении обширных ран и небольших дефектов, для улучшения восстановления кожного покрова, пациенту следует придерживаться врачебных рекомендаций:
- регулярно приходить на перевязки и посещать врача для осмотра области пересадки трансплантата;
- исключить негативное термическое и механическое воздействие на раневой дефект, а также донорское ложе при аутотрансплантации;
- область раны не должна намокать (при проведении гигиенических процедур, место трансплантации закрывают водонепромокаемыми материалами);
- нельзя снимать повязку и самостоятельно использовать лекарственные средства;
- пациент должен пить большое количество жидкости, для взрослого человека — 2-2,5 л воды;
- питание обогащают продуктами с высоким содержанием белков, витаминами и микроэлементами, исключают жирные, острые, соленые и копченые блюда;
- отказ от вредных привычек — табакокурения и употребления спиртных напитков.
После того, как повязка снята, назначают дополнительные медицинские процедуры:
- прием обезболивающих препаратов из группы простых анальгетиков (Анальгин, Баралгин) или нестероидных противовоспалительных средств (Кеторол, Нимесулид и др.);
- использование мазей, устраняющих зуд на основе антигистаминных средств или глюкокортикоидов;
- область с пересаженным трансплантатом обрабатывают увлажняющими мазями и гелями.
Пациент находится под медицинским наблюдением весь период регенерации и стабилизации.
Возможные осложнения

Основное осложнение дерматопластики — отторжение кожного лоскута. Это возможно даже в тех случаях, когда донором был сам пациент. К основным причинам отторжения относят развитие гнойных изменений и массивного некроза. Лечение осложнения основано на удалении всех некротизированных тканей и повторной пересадки. При частичной гибели трансплантата возможно удаление его участков.
Помимо отторжения донорской ткани, возможны следующие негативные последствия вмешательства:
- кровотечения из раневого дефекта;
- в области соединения донорской и здоровой кожи возможен избыточный рост соединительной ткани и образование рубцов;
- ненадлежащая подготовка больного к операции и несоблюдении техники ее выполнения приводит к вторичному инфицированию раневого дефекта;
- септические осложнения, возникающие на фоне бактериального очага;
- дистрофические и язвенные дефекты трансплантата, возникающие из-за нарушения его трофики (подобные явления часто отмечаются в участках с высокой механической нагрузкой, например, в области суставов и др.);
- нарушения чувствительности.
При появлении неприятных ощущений в области пересадки, повышении температуры тела и возникновении рвоты, следует обратиться к лечащему врачу.
Источник
