Пересадить кожу на лице
Свободную пересадку кожи на лицо производят при удалении пигментных, сосудистых пятен и келоидных рубцов (рис. 36, 37); для закрытия гранулирующих поверхностей после ожогов II! степени (рис. 38); для устранения рубцового выворота губ (рис. 39) и век; при пластике ушных раковин и в комбинации с другими методами пластики.
Если операцию производят под инфильтрационной анестезией, то при удалении пигментных и сосудистых пятен следует еще до анестезии отметить границы пятна (отступя от пятна на 0,5 см) раствором метиленового синего или кончиком скальпеля, так как после того, как будет произведена инфиль-

Рис. Зо Вольной с пигментным волосистым пятном нижнего века левого глаза и боковой стенки
носа.
а – до операции; б — через 2 года после операции (дефект кожи после иссечения пятна был частично закрыт расщепленным кожным аутотрансплантатом).
трация новокаином, граница пятна сгладится и оно будет иссечено, но не полностью.
Так как после иссечения сосудистых или пигментных пятен на лице образуется раневая поверхность неправильной формы, повторяющая по форме и размерам иссеченное пятно, то для облегчения выкраивания фигурного кожного трансплантата целесообразно до инфильтрационной анестезии изготовить макет пятна. Макет готовят из отмытой рентгеновской пленки путем наложения последней на пятно и очерчивания контуров пятна раствором метиленового синего.
Если пересадку кожи производят по поводу келоидных рубцов, которые обычно сильно стягивают окружающие ткани, то форму раны на пленке рисуют после того, как рубец будет иссечен и окружающие ткани будут отпрепарованы и возвращены в нормальное положение.
Иссекать пятна и рубцы необходимо брюшистым скальпелем, который при разрезе кожи следует держать перпендикулярно ее поверхности, а при отсепаровывании пятна — почти параллельно коже. Иссечение пятен следует производить на глубину 2—3 мм, рубцы же — значительно глубже. Для приживления пересаженного свободного трансплантата кожи необходимо, чгобы раневая поверхность была совершенно ровная, без углублений и хорошо васкуляризирована. Если ровную поверхность воспринимающего ложа для кожного трансплантата получить не удалось, то на этом этапе лучше не производить пересадку кожи, а рану на 7—8 дней закрыть повязкой с мазью Вишневского или с синтомициновой эмульсией. За этот срок раневая поверхность покроется свежими сочными грануляциями и будет представлять ровную поверхность, благоприятную для пересадки и приживления транс – плантата.
Обычно при иссечении пятен и рубцов возникает довольно обильное кровотечение из мельчайший сосудов, которое останавливают марлевыми салфетками, смоченными горячим изотоническим раствором хлорида натрия, прижимая их плотно к ране в течение 10—15 мин. Если после удаления салфеток некоторые артериальные стволики продолжают кровоточить, то их перевязывают самым тонким кетгутом (№ 0—000); при применении более толстого кетгута образуются грубые узлы, которые будут давить на пересаженный трансплантат и могут вызвать его некроз. Такие некротические

Рис. 37. Больная с обширной капиллярной гемангиомой нижней губы, подбородка и обеих щек. а — до операции: б — через год после удаления гемангиомы и закрытия кожного дефекта дерматомным
кожным трансплантатом.
Рис. 38. Дефект кожи на лбу после ожога III степени закрыт свободным кожным трансплантатом.
Рис 39. Больной с Рубцовым выворотом нижней губы после ожога,
а — до операции: б — после операции (рубцы на верхней губе были иссечены и рана закрыта расщеплен-
ным кожным трансплантатом с внутренней поверхности плеча).
участки, несмотря на маленький их размер (2—3 мм), заживают медленно, и после них остаются рубцовые пятна, снижающие косметический эффект операции. Я. Золтан перевязывает сосуды через трансплантат (рис. 40).
После того как на рану положили марлевые салфетки, смоченные горячим изотоническим раствором хлорида натрия, один из ассистентов придавливает их, а хирург с другим ассистентом берут кожный трансплантат.

Рис. 40. Метод перевязки сосудов по Золтану при пересадке кожных трансплантатов.
Если для закрытия раны требуется трансплантат небольших размеров (например, 3—6 см в диаметре), то его берут ручным способом. Трансплантаты больших размеров удобнее брать с помощью дерматома. Небольшие трансплантаты берут в заушной, надключичной или подключичной областях. Кожные трансплантаты больших размеров берут с внутренней поверхности плеча.
Для закрытия больших раневых поверхностей (8 — 10 см в диаметре) трансплантат берут с живота или с боковой поверхности грудной клетки и (в крайнем случае) с внутренней или наружной поверхности бедра (здесь кожа более грубая и менее подходит для пересадки на лицо).
В совершенствовании ручного способа взятия свободного кожного трансплантата принимали большое участие отечественные хирурги (Ю. Ю. Джанелидзе, Б. В. Парин, Ф. М. Хитров, С. Л. Шнейдер и др.). Ручным способом при помощи скальпеля можно взять трансплантат сразу той формы, какую имеет рана на лице. Дерматомом же трансплантат берут с ровными краями, а затем из него вырезают трансплантат по размерам раны. Трансплантаты кожи, включающие в себя не всю толщу дермы, принято называть «расщепленными».
Для лица следует брать расщепленные кожные трансплантаты средней толщины, так как тонкие хотя и очень хорошо приживают, но затем значительно сморщиваются, вследствие чего через 3—4 нед после приживления развивается деформация лица. Если пересадка кожи была произведена на веко или на губу, то от сморщивания пересаженного трансплантата развивается вторичный их выворот.
Кожные трансплантаты, взятые во всю толщу кожи и пересаженные на лицо, дают наилучший косметический и функциональный эффект, но хуже приживают. Поэтому наиболее подходящим для лица является расщепленный трансплантат в ‘/2 или 3/4 толщины кожи. Такой трансплантат довольно хорошо приживает и сравнительно мало сморщивается.
В пересаженных на лицо кожных трансплантатах не следует делать перфораций, так как на их месте остаются рубцовые пятна, что снижает косметический результат операции. Приживление неперфорированного кожного трансплантата требует более тщательной адаптации его к воспринимающему ложу и хорошей, слегка давящей повязки. Приживший неперфорированный трансплантат дает гладкую, ровную поверхность, что для лица имеет весьма большое значение.
Источник
Автор:
15 декабря 2015 20:17
Лет 20 назад операцию по пересадке лица можно было увидеть только в фантастических фильмах, но в наше время эта невероятная процедура больше не является выдумкой – за последние 10 лет новые лица получили уже 28 жертв тяжелых аварий и несчастных случаев. Конечно, это процедура не из дешевых – сама операция обходится пациентам в полмиллиона долларов, плюс около $40 000 ежегодно уходит на лекарства. Стоит это того или нет – смотрите и судите сами!
10. Изабель Динуар – первая в мире частичная пересадка лица

Источник:
Первая в истории операция по пересадке лица прошла во Франции, в больнице города Амьен. Ее провели на 46-летней Изабель Динуар, которую изувечила собственная собака. В мае 2005 года женщина выпила большую дозу снотворного. Хотя многие сочли это попыткой самоубийства, Изабель заявила, что передозировка была случайностью. Пока женщина находилась без сознания, ее черный лабрадор Таня пыталась разбудить хозяйку и в какой-то момент начала грызть ее. Когда Изабель проснулась и посмотрела в зеркало, она к своему ужасу обнаружила, что часть ее лица отсутствовала. Через какое-то время после трагического случая Изабель встретилась с хирургами Бернаром Девошелем и Жаном-Мишелем Дюбернаром, которые предложили пересадить ей лицо женщины, погибшей в соседнем городе. Изабель получила новые клетки костного мозга, кожу, нос и подбородок. Операция прошла успешно, и является переломным моментом в истории хирургии.
9. Оскар – первая в мире полная пересадка лица
Источник:
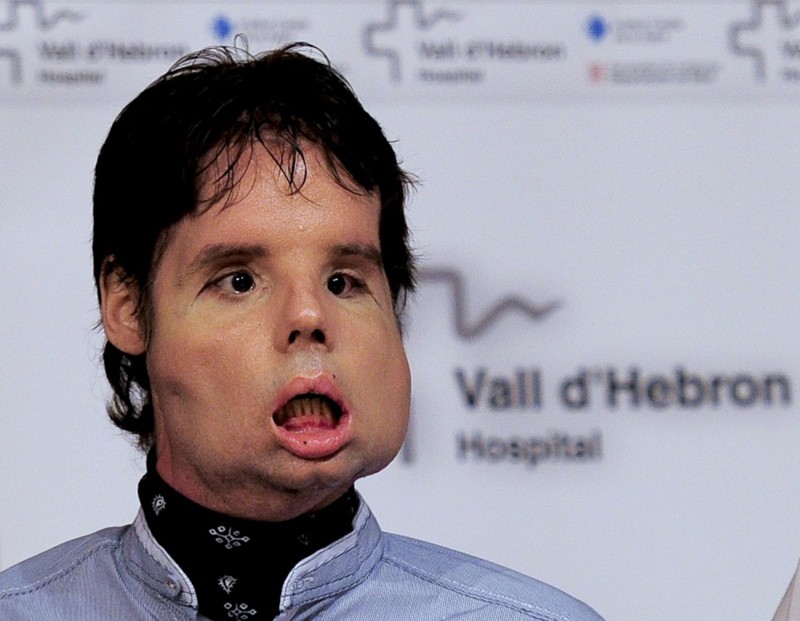
Кошмарный несчастный случай с применением огнестрельного оружия оставил испанца по имени Оскар практически без лица. Мужчина жил с этим пять лет, пока в 2010 году его рот не затянулся кожей, лишив его возможности дышать, есть или говорить. Его жизнь перевернулась, когда он встретил хирурга Хуана Баретта, который предложил ему операцию по полной пересадке лица. 20 марта 2010 года доктор Баретт начал самую долгую в истории операцию на лице. Ему предстояло восстановить отсутствующие лицевые мускулы, нос, губы, верхнюю челюсть, зубы, скулы, небо и слезоотводящую систему. Процедура началась с того, что хирург снял лицевую ткань с донора, без повреждения нервов и кровеносных сосудов. В результате процедуры, Оскар впервые за несколько лет смог дышать и есть самостоятельно.
8. Конни Калп

Источник:
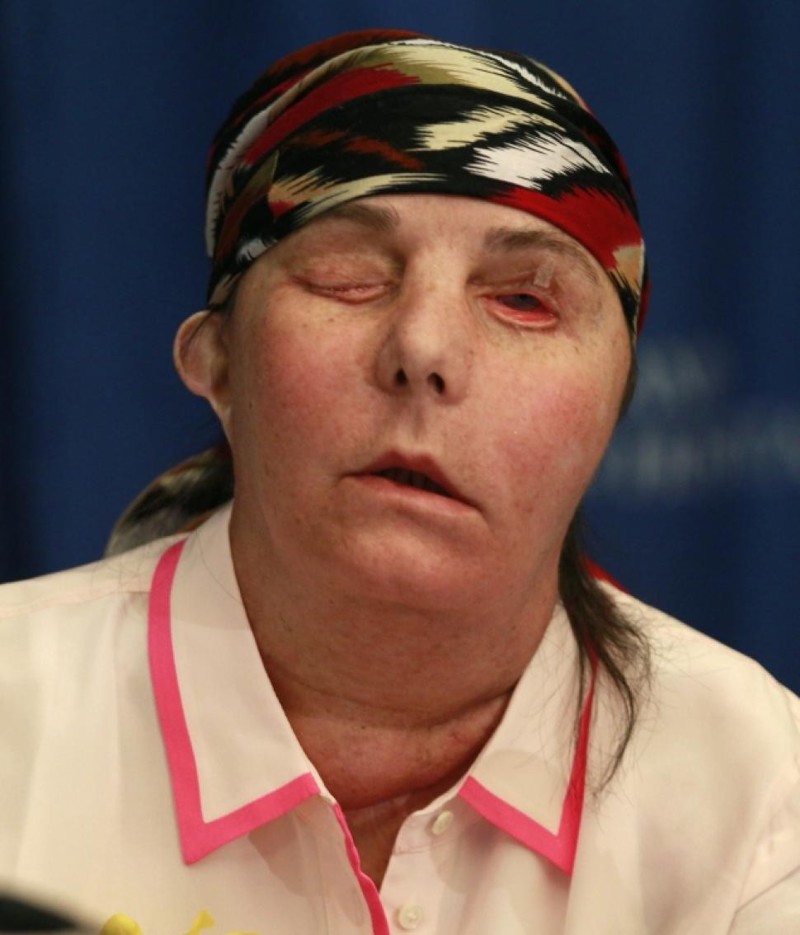
Одним ужасным днем мать двоих детей Конни Калп изуродовал выстрелом в лицо собственный муж. Вскоре после этого мужчина покончил с собой, а Конни, будучи настоящим бойцом, держалась и продолжала жить несмотря на тот ужас, через который ей пришлось пройти. Без носа, щек, одного глаза и рта Конни не могла дышать, и ей пришлось проделать отверстие в горле. Четыре года Конни мучилась без лица, и, наконец, в 2008 году она получила второй шанс в жизни. Операцию по восстановлению ее лица провела хирург Мария Семенова, и результат вышел самым положительным: Конни получила новый нос, щеки и гладкую кожу. Год спустя у Конни даже восстановилось обоняние – подумать только, обоняние! Благодаря усилиям Семеновой и ее коллег, женщина не только обрела утерянную способность чувствовать запахи, но и даже смогла вновь есть твердую пищу.
Одним ужасным днем мать двоих детей Конни Калп изуродовал выстрелом в лицо собственный муж. Вскоре после этого мужчина покончил с собой, а Конни, будучи настоящим бойцом, держалась и продолжала жить несмотря на тот ужас, через который ей пришлось про
Источник:
Карман также стала жертвой домашнего насилия – бывший муж избил ее битой и затем облил ее щелочным раствором. Женщина чудом выжила, но 80% ее тела было изуродовано страшными ожогами. Кармен прошла через операцию по пересадке лица и теперь может двигать губами и разборчиво говорить. Первое время она переживала кризис личности, так как ее лицо больше не ощущалось ее лицом. В поисках ответов, Кармен обратилась к дочери умершей женщины, которая подарила ей новое лицо. Женщины в дальнейшем подружились и нашли утешение друг в друге.
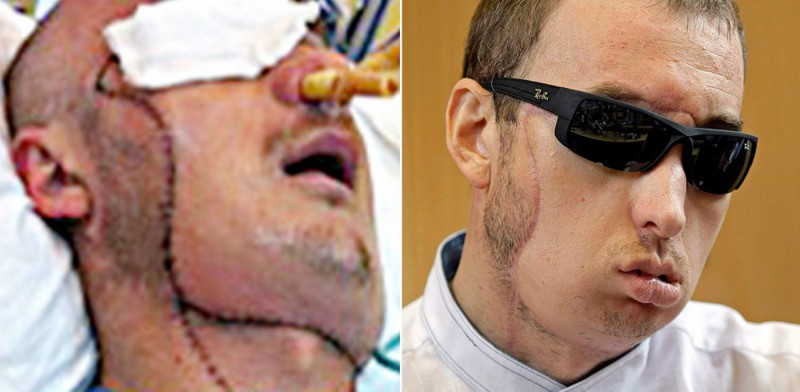
6. Гжегож
Источник:
В один день на долю этого мужчины из Польши выпало больше бед, чем большинство людей испытывает на протяжении всей жизни. Два года назад, в результате несчастного случая с камнерезной машиной на кирпичном заводе, Гжегож фактически потерял лицо. 33-летнему мужчине в срочном порядке сделали операцию по пересадке лица, которая продолжалась 27 часов. Теперь он может дышать самостоятельно, видеть, есть, ощущать вкус и говорить, хотя его речь трудно понять, потому что мышцам его лица еще только предстоит восстановить подвижность.
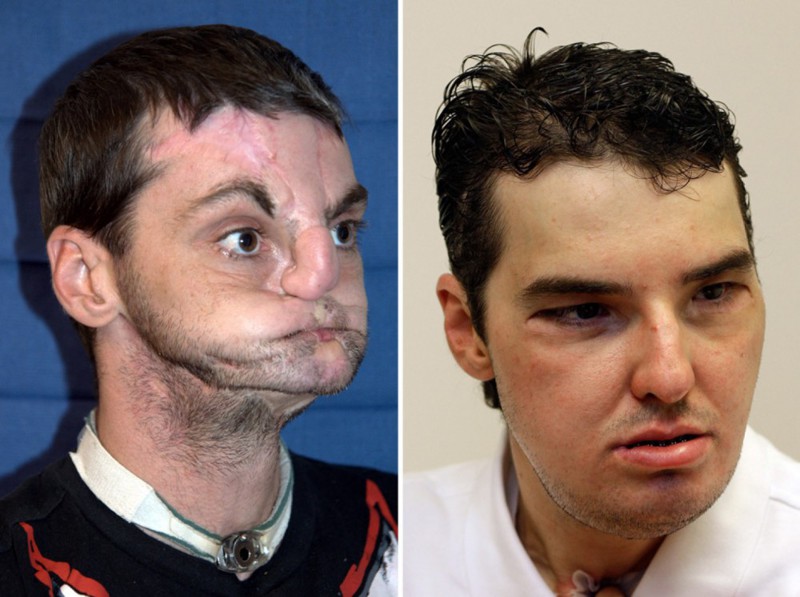
5. Ричард Норрис
Источник:
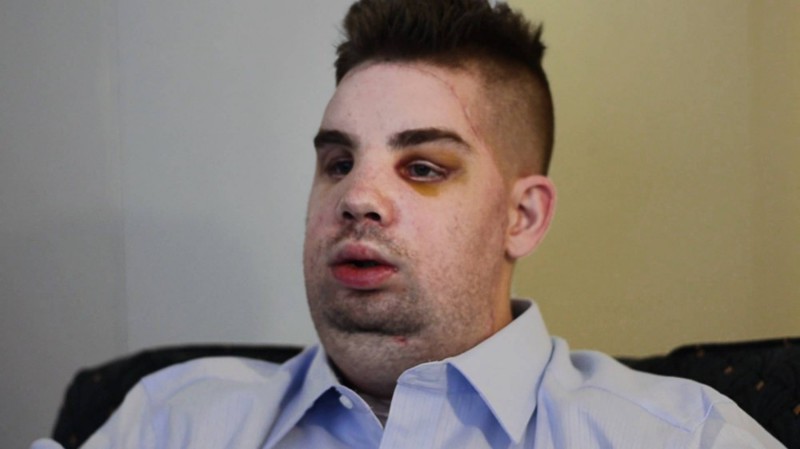
В 1997 году в руки симпатичного 22-летнего парня по имени Ричард Норрис попал дробовик – в самое неподходящее время. Страдавший от депрессии Ричард попытался покончить жизнь самоубийством выстрелом в голову. Родители парня тут же доставили его в больницу, и он выжил – чего нельзя сказать о его лице. Стыдясь своего уродства, Ричард стал настоящим отшельником – 15 лет он прожил вдали от людей в доме без зеркал, не произнося ни слова. Однажды его мать нашла врача, специализирующегося на пересадке лиц. Несмотря на риск, Ричард согласился на операцию. Хирург Эдуардо Родригез сотворил чудо – ему удалось восстановить лицо пациента настолько успешно, что Ричард теперь снова говорит, перестал завешивать зеркала и чувствует себя достаточно уверенно, чтобы жить в обществе.
4. Шарла Нэш

Источник:
В 2009 году 55-летняя Шарла Нэш из штата Коннектикут, как всегда, пришла в гости к своей начальнице. Но в этот раз ее жизнь изменилась навсегда – на нее напала почти 100-килограммовая шимпанзе, принадлежащая начальнице. Женщине чудом удалось избежать смерти, но она лишилась рук и части лица. Шарла обрела надежду, когда армия США предложила оплатить ее операцию по пересадке лица, стоимостью в $300 000 долларов. Хотя Шарла никогда не служила в армии, военные предложили ей помощь под предлогом того, что ее случай нужно изучить, чтобы впоследствии выполнять похожие операции на изувеченных солдатах. Шарла согласилась на операцию и последующие исследования. Пересадка лица прошла успешно, но руки, к сожалению, пересадить не удалось. Шарла отсудила у своей начальницы $4 миллиона долларов.
3. Даллас Винс
Трагический случай в 2008 году оставил Далласа Винса без лица – его глаза, нос, связки, мышцы и мягкие ткани моментально расплавились в результате соприкосновения с высоковольтным проводом. Два года мужчина жил без лица, питался через трубочку и привыкал к слепоте, пока однажды не узнал от доктора Лоуренса Альтмана о возможности полной пересадки лица. После долгих часов операции, Даллас стал обладателем абсолютно нового практически полностью функционирующего лица. Он считает себя настоящим счастливчиком: «Жизнь после трагедии существует. Вся моя жизнь – это чудо».
2. Митч Хантер

Источник:
Солдат из Индианы пожертвовал своим лицом, спасая жизнь незнакомой женщины. В 2001 году автомобиль, в котором находился Митч, врезался в столб электропередачи, от чего тот повалился. Митч увидел, что на женщину из другой машины упал высоковольтный провод, и бросился на помощь. Он спас женщину, но из-за соприкосновения с проводом его в течение пяти минут било током – в результате лицо парня просто расплавилось, он также потерял ногу и несколько пальцев. Несколько лет он жил в мучениях, пока хирург Богдан Помагач из бостонской больницы Brigham and Women’s Hospital не предложил ему операцию по пересадке лица. Доктор Помагач с помощью пересадки лица восстановил нос Митча, веки, губы, а также мускулы и нервы, которые отвечают за мимику лица. Спустя несколько лет после операции, Митч заново обрел способность говорить, он теперь может чувствовать кожу на своем лице, отращивать на нем волосы и практически без усилий двигать мышцами вокруг рта.
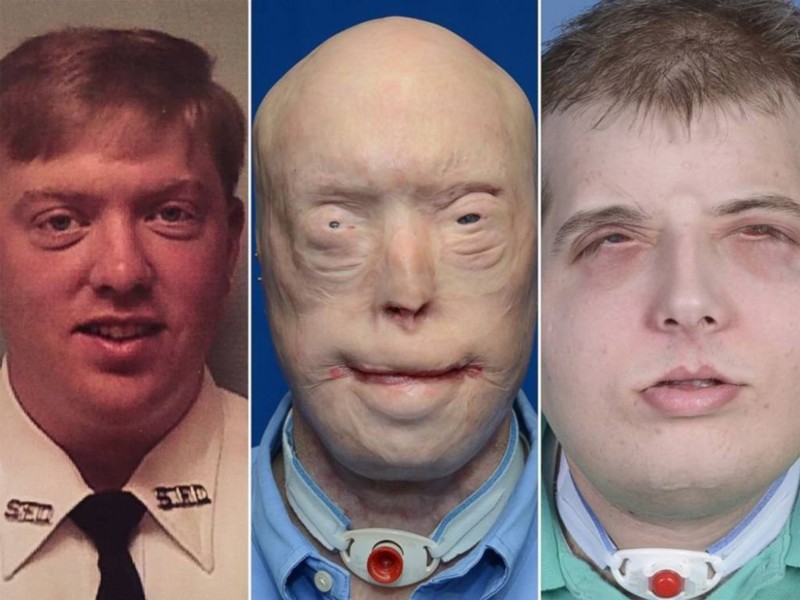
1. Патрик Хардисон
Источник:
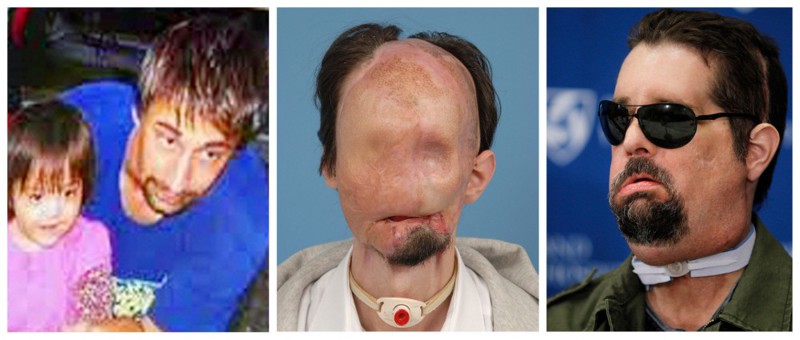
Патрик Хардисон знал, какие его ждут опасности, когда решил стать пожарником. Чего он не знал, так это того, что он станет лицом пластической хирургии, пройдя через самую дорогостоящую операцию по пересадке лица в истории ценой в миллион долларов. В 2001 году Патрик вбежал в горящее здание – подвиг для многих, очередной рабочий день для него. Когда он тушил огонь в одной из комнат, на него обрушился потолок. За 14 лет Патрик перенес более 70 операций, чтобы сохранить то малое, что осталось от его лица, но это не сильно исправило положение. Все изменила его встреча с хирургом Эдуардо Родригезом, который собрал команду из 150 врачей, чтобы провести на нем самую обширную в истории пересадку лица. Врачи использовали ткань с лица погибшего 26-летнего курьера, чтобы восстановить кожу головы Патрика, его уши, ушные каналы, щеки, нос и скулы. Результаты процедуры поражают: Патрик впервые за 14 лет смог отрастить волосы на голове, его уши полностью восстановлены, слух улучшился, а губы приняли практически идеальную форму. Патрик с оптимизмом смотрит в будущее и верит в успешное выздоровление.
Источник:
— переведено специально для fishki.net
Понравился пост? Поддержи Фишки, нажми:
Источник
Трансплантация лица (пересадка лица) необходима при обезображивающих рубцах, сильных ожогах, ранениях и несчастных случаях. Люди, лишившиеся лица, испытывают не только моральные страдания. Часто они не могут нормально есть, пить, дышать. У них не открываются полностью глаза. Дело не только в потере тканей, но и в образовании рубцов, которые стягивают естественные отверстия лица. Например, рот становится таким маленьким, что в него не протискивается даже чайная ложечка. Питаться приходится через трубку и только жидкой пищей.
Именно поэтому абсолютно все хирургические вмешательства по пересадке лица нельзя расценивать как эстетическую операцию. Это прежде всего восстановление функций.
Первые опыты
 Изабель Динуар после операции
Изабель Динуар после операции
Первую пересадку лица провели французские хирурги 27 ноября 2005 года. Пациентка по имени Изабель Динуар. Ее история потери была довольно жуткой. Отключившись после принятия большой дозы снотворного, она практически лишилась нижней части лица (часть щеки, нос, губы и подбородок), изгрызенной собственной собакой.
Дефицит тканей был настолько большим, что восстановить их оказалось невозможным. Тогда хирурги решили трансплантировать Изабель донорские губы, подбородок и нос.
Первую полную реконструкцию лица провели испанские врачи только спустя 5 лет, в 2010 году. Образовавшиеся как исход огнестрельного ранения рубцы не давали пострадавшему нормально питаться, разговаривать, дышать. Мужчине поэтапно сделано несколько операций — реконструировано горло, средняя часть лица — скулы, нос, нижняя — челюсти с зубами; кожный покров.
Сложности трансплантации лица
Трансплантация лицевой ткани показана только тогда, когда реконструктивно-пластические вмешательства невозможны из-за большой потери тканей.
Первая сложность — само вмешательство. Суть такова: каждому органу (нос, веки, губы) возвращаются нормальные размеры, место, при отсутствии органа врачи формируют его заново. Операция считается трудной для хирургов и рискованной для самого больного. При трансплантации соединяются разорванные нервы, кровеносные сосуды, и пересаженные части лица, образования начинают работать как собственные.
По мнению специалистов реконструктивной хирургии, в перспективе пересадка лица станет обыденным пластическим вмешательством. Пересадку позволит себе любой желающий. Однако другие врачи считают, что эта операция слишком сложна, чтобы стать рутинной.
Вторая сложность — найти подходящий донорский кожный лоскут. Его берут у людей, состоящих в кровном родстве с больным, или это может быть трупный материал. Если поражение глубокое, то требуются не только кожные лоскуты, но и костные (т.е. фрагменты костей). Забор костных тканей производится только у трупов.
Донорские органы и ткани должны иметь совместимость с тканями реципиента (пациента). В обратном случае начнется отторжение.
Третья сложность, она же главная, — это процесс отторжения трансплантата. Иммунная система хозяина распознает пересаженную ткань как чужую и атакует ее. В результате вся кропотливая работа врачей идет насмарку. Чтобы избежать этого, тщательно исследуют тканевую совместимость донора и реципиента.
Четвертая сложность: даже при близкой к идеалу совместимости пациент будет пожизненно принимать препараты, подавляющие его иммунитет, чтобы не допустить агрессии иммунитета против пересаженных тканей.
Откуда берут донорский материал
Донором тканей становится больной, у которого установили наступление смерти мозга, или человек, только что погибший в дорожно-транспортном происшествии или при других обстоятельствах. Другими словами, лицевую часть можно взять у человека (с не пострадавшим, естественно, лицом) недавно умершего или того, чью жизнь поддерживают только аппараты.
Поиск подходящего донора — процесс длительный. Донор и пациент должны иметь одинаковую половую принадлежность, одинаковую группу крови, приблизительно равный размер лицевой части черепа и лица в целом. Ткани донора и будущего носителя нового лица обязаны иметь совместимость по антигенной структуре. Необходимо убедиться в отсутствии у донора хронических заболеваний и перенесенных вирусных инфекций.
Существуют и юридические тонкости донорства. Необходимо удостоверенное законным порядком согласие родственников, сам умерший при жизни не должен изъявлять несогласия с идеей органного донорства или оставлять письменных свидетельств об этом.
Смерть будущего донора удостоверяется судмедэкспертом. Только тогда может начать работу бригада трансплантологов.
Перевозить забранный материал нужно по всем правилам. Иначе в нем могут начаться процессы некроза, и тогда нормальное приживление лоскута невозможно.
Порядок выполнения трансплантации
Полная пересадка дает возможность трансплантировать пострадавшему все мышцы, кожный покров, костные фрагменты, нервы и сосуды.
Эта операция остается в разряде экспериментальных по причине малого числа вмешательств. Однако уже сложился примерный порядок ее осуществления.
- Тщательное обследование будущего реципиента, на основе которого выносится окончательное мнение о наличии показаний для проведения вмешательства.
- Создание 3D-модели будущего лица и составление плана оперативного вмешательства.
- Внесение данных больного в лист ожидания трансплантата; подбор максимально совместимого донора.
- Взятие донорского лица. Пациента берут в оперблок, в соседней операционной будут работать с трупным материалом. Взятие донорского материала осуществляет одна врачебная бригада, другая бригада занимается пациентом.
Интересно: В трансплантации отдельного органа может участвовать бригада ~ 30 хирургов и других медицинских работников.
- Непосредственная пересадка лица.
Лицевой донорский материал перемещают в основную операционную, и трансплантация начинается. Чтобы сделать пересадку лица, врачи проводят ювелирную работу, сшивая концы кровеносных сосудов. Если трансплантат будет принимать розовую окраску, значит, к нему успешно поступает кровь больного.
Затем соединяют мышцы лица, их сухожилия, волокна нервов, имеющих представительство на лице. В самом конце сшивается кожа.
Способы, используемые для соединения фрагментов тканей:
- приклеивание;
- пришивание, а также сшивание различным шовным материалом;
- воздействие лазера зеленого спектра (для скрепления кожи и подкожно-жировой клетчатки с подлежащими мышцами).
Трансплантация лица — длительная операция, занимающая иногда до 1,5 суток. Члены операционной бригады должны прекрасно владеть хирургической техникой и обладать большой выносливостью. Иногда в операции может принимать участие несколько десятков медицинских работников из-за длительности пересадки.
После трансплантации
Больному пожизненно прописывают иммунодепрессанты — лекарственные препараты, подавляющие его иммунитет. Это не дает отторгаться новому лицу.
Проблема в том, что сниженный иммунитет ведет к развитию различных инфекционных заболеваний. По этой причине пациенту на срок 12 месяцев назначают одновременный прием нескольких антибиотических препаратов. После окончания этого периода часть антибактериальных средств подлежит отмене, а часть пациент будет применять пожизненно.
Длительный прием иммунодепрессантов ведет не только к инфекционным осложнениям. Такие больные склонны к развитию рака и патологии почек.
После трансплантации обязательно назначают препараты, препятствующие образованию рубцов.
Очень долго восстанавливается чувствительность тканей, а также функциональные возможности (принимать пищу, нормально артикулировать при разговоре, заново овладеть мимическими мышцами).
Нередки и психологические расстройства у пациентов, перенесших пересадку лица. Они смотрят на себя в зеркало, а видят чужое лицо. По этой причине в послеоперационном периоде предусмотрено оказание помощи психологом и психиатром.
Пересадка лица: за и против
Операция по пересадке лица необходима только тем, чьи дефекты нельзя устранить при помощи реконструктивно-пластической хирургии. Это больные с обезображенными лицами в результате ожогов (большинство), химических ожогов, укусов животных, ранений в лицо.
Трансплантация на 80% возвращает мимику и функциональные способности образований лица. Другими словами, пациенты снова улыбаются, хмурятся, нормально разговаривают, едят при помощи ложки и вилки.
Этическая сторона дела обсуждается и в настоящее время. Некоторые специалисты полагают, что дефекты, имеющиеся на лицевой части (за исключением уродства), не мешают нормально функционировать человеческому организму. Такой взгляд на проблему не учитывает тяжелого психического состояния обезображенных людей. Диагноз тяжелой депрессии определен у большинства из них. Фиксируется множество покушений на самоубийство. По этой причине трансплантация лицевой части, несмотря на свой экспериментальный разряд, признана необходимой операцией в случаях обезображивания лица.
Успешные пересадки
Обезображенного человека вдохновляют встать на длительный путь к трансплантации лица и реабилитации примеры успешного излечения. Конечно, вернуть прежнюю внешность на данный момент не представляется возможным. Однако современная трансплантология способна пересадить лицо от донора и восстановить важные функции, которые необходимы для жизни.
Кэти Стабблфилд
В 2014 году юная американка (18 лет) попыталась лишить себя жизни, из-за чего осталась без носа, челюстей и части лба. В течение 1,5 суток (31 ч) шла операция по полной пересадке лица, и Кэти Стабблфилд получила совершенно новую внешность.
Перед трансплантацией девушка перенесла 22 реконструктивных вмешательства: ей восстановили челюстные кости, воспользовавшись фрагментом бедра и напечатанными 3D-костными лоскутами. После трансплантации дополнительно выполнили 3 операции. В результате Кэти обрела новый облик.
 Фото Кэти Стабблфилд до выстрела и после операции
Фото Кэти Стабблфилд до выстрела и после операции
Патрик Хардисон
Патрик Хардисон сильно обжег лицо в 2001 году. Трансплантацию удалось сделать только в 2015 году. Результат пересадки лица — практически нормальная внешность, в шляпе и очках мужчину не отличишь от обычного прохожего.
 Патрик Хардисон до операции и сейчас
Патрик Хардисон до операции и сейчас
Николай Егоркин – пересадка лица в России
 Николай Егоркин после пересадки лица
Николай Егоркин после пересадки лица
Россиянин Николай Егоркин получил тяжелые электроожоги во время несения срочной воинской службы в 2012 году. Он потерял нос, часть лба; правая сторона шеи и лица деформировалась, возникли дефекты костей черепа. Также были травмированы конечности на правой половине тела (нога и рука). Рядовой перенес более 30 реконструктивных операций. Наконец, было решено делать трансплантацию лица — первую пересадку лица в России. Операцию выполняла бригада врачей под руководством Марии Волох, главного пластического хирурга Северо-Западного ФО.
Донорский материал был забран у мужчины, погибшего от ЧМТ. В результате лицо пострадавшего было успешно восстановлено.
Кэмерон Андервуд
Кэмерон Андервуд повредил нижнюю челюсть, зубы, нос при огнестрельном ранении. Пересадку лица молодому человеку сделали в начале 2018 года. Результат был ошеломляющим. Восстановлены все зубы, небо, десны, а также костная часть челюстей, носовая полость и нос, щеки, веки.
Источник