Почему воспалена кожа ног

Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Кропоткинская
БЕЗ ВЫХОДНЫХ с 09:00 до 20:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет – консультация 900 рублей
Анонимность анализов и лечения
Записаться на прием
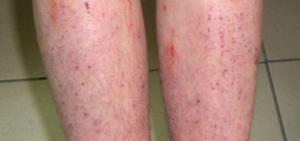
Дерматит – обширная группа заболеваний, связанных с воспалением кожи.
Он может возникнуть на любых участках тела, в том числе на ногах.
Поговорим о том, какие виды дерматитов могут поражать кожу нижних конечностей.
Обсудим методы лечения этой патологии в разных клинических ситуациях.
Простой контактный дерматит на ногах
Дерматит на коже ног может возникать вследствие воздействия химических раздражителей.
Контактный дерматит бывает простым или аллергическим.
При простом кожа воспаляется вследствие воздействия вещества, способного вызывать признаки дерматита на ногах у любого человека.
А при аллергическом – только у тех, кто имеет повышенную чувствительность к определенным химическим соединениям.
Причиной простого дерматита на ногах может быть попадание на коже извести, кислот, керосина, фенола и множества других веществ.
Это заболевание острое, а не хроническое.
Оно возникает при каждом контакте с раздражающим веществом, но человек обычно старается избегать подобных контактов.
Как выглядит дерматит на ногах?
На коже появляются красные пятна с четкими границами.
Возможно появление бляшек с мелкими множественными пузырьками.
Нередко формируются эрозии, из которых сочится сукровица или кровь.
Она подсыхает с формированием корочек.
Простой контактный дерматит проходит через несколько недель.
За этот период морфологические элементы появляются в такой последовательности:
- эритема (красные пятна);
- пузыри или мелкие везикулы;
- эрозии, иногда кровоточащие;
- корки;
- шелушение.
Некоторые люди контактируют с раздражающими химическими веществами постоянно.
Причины тому могут быть разными.
Человек может не знать о свойствах того или иного химического соединения, использовать его с лечебной целью или применять на работе без специальных средств защиты.
В этом случае простой контактный дерматит становится хроническим.
Он характеризуется воспалительным уплотнением и отеком кожи.
Появляется шелушение, трещины и корки.
Со временем развивается лихенизация – кожа утолщается, усиливается кожный рельеф.
Аллергический дерматит на ногах
Аллергический контактный дерматит отличается тем, что воспаление кожи становится реакцией на химическое соединение.
У большинства людей оно может не вызывать никаких симптомов.
То есть причиной является индивидуальная реакция гиперчувствительности.
Воспаление кожи возникает только в месте контакта с аллергеном.
Оно может развиться везде: на пальцах, между пальцами ног, на сгибе ноги и т.д.
Дерматит имеет четко ограниченные очаги, но они обычно немного выходят за пределы зоны контакта с аллергеном.
Развивается этот вид заболевания у взрослых людей.
У маленьких детей патология встречается очень редко.
При внешнем осмотре ключевым отличием аллергического контактного дерматита от простого является наличие папул.
В остальном проявления очень похожи.
Кроме того, он чаще протекает в хронической форме.
Потому что если раздражающие кожу химические вещества в большинстве случаев человеку известны, и он стремится оградить себя от них, то аллергены выявить удается не всегда.
К тому же, аллергический контактный дерматит – это реакция гиперчувствительности замедленного типа.
Она развивается только через 2-3 недели после контакта с аллергеном.
Соответственно, человек не в состоянии вспомнить, какие вещества контактировали с кожей ног за это время.
Выявить аллерген часто удается только при помощи кожных проб в условиях медицинского учреждения.
При остром аллергическом контактном дерматите контакт с аллергеном приводит к появлению красных пятен.
Затем на их месте образуются папулы (красные пупырышки) и везикулы (водянистые маленькие пузырьки).
Разрешение морфологических элементов сопровождается образованием корочек.
Затем они отходят.
На месте корочек остается шелушащаяся кожа.
При хроническом аллергическом дерматите на ноге появляются папулы, затем шелушение.
Со временем развивается лихенизация (утолщение и огрубение кожи) и экскориации (повреждения кожи в результате расчесов).
Атопический дерматит на ногах
Атопический дерматит – это воспаление кожи наследственного происхождения, вызванное аллергической реакцией.
От контактного аллергического дерматита он отличается отсутствием четкой локализации.
Сам термин «атопия» с греческого переводится как «без места».
Для патологии характерна сезонность.
Обычно заболевание обостряется зимой, а его симптомы затухают летом.
Возникает атопический дерматит где угодно: и на ногах, и на руках, и подошвах, голенях, лице и т.д.
Обычно заболевание манифестирует в детском возрасте.
В 60% случаев первое обострение возникает в ребенка до 1 года.
Ещё в 30% случаев – от 1 до 5 лет.
Остальные 10% людей получают первое обострение до 20 лет.
У взрослых атопический дерматит впервые не возникает.
Это хроническое врожденное заболевание – если его не было в детстве, то и в зрелом возрасте уже не будет.
Основные жалобы пациентов:
- сухость кожи;
- нестерпимый зуд;
- расчесывание кожи;
- её утолщение.
Часто наблюдаются сопутствующие аллергические заболевания – поллиноз, бронхиальная астма и т.д.
Провоцирующие факторы, вызывающие обострение:
- беременность;
- эмоциональные нагрузки;
- менструация;
- инфекционные заболевания;
- шерстяная одежда.
В острой стадии атопического дерматита на ногах и других участках тела появляются красные пятна, бляшки и папулы.
Иногда они сопровождаются шелушением.
Кожа выглядит отечной.
Со временем появляются эрозии и корки.
При присоединении вторичной инфекции возможны пустулы (небольшие гнойнички).
В хронической стадии атопического дерматита на ногах утолщается кожа.
Усиливается кожный рисунок.
На месте волосяных фолликулов появляется большое количество маленьких папул.
Возможно появление трещин на коже – особенно на ступнях ног.
Один из характерных признаков атопического дерматита – это белый дермографизм.
Если провести по коже ногтем, появится белая, а не красная полоса, что связано со спазмом мелких сосудов.
Сильнее всего выражены симптомы атопического дерматита на ногах у детей.
По мере взросления обострения становятся слабее, а ремиссии – дольше.
Обычно болезнь длится не больше 20 лет.
В редких случаях атопический дерматит начинается в зрелом возрасте.
Он характеризуется тяжелым клиническим течением.
Холодовой дерматит на ногах
Холодовой дерматит – это присутствие в крови иммуноглобулинов, растворяющихся при температуре тела.
Но в условиях низкой температуры они выпадают в осадок и провоцируют воспалительную реакцию.
Такие иммуноглобулины называют криоглобулинами.
Есть несколько их типов.
Криоглобулины могут быть:
- моноклональными (могут вызывать гангрену кончиков пальцев);
- поликлональные (провоцируют геморрагическую сыпь);
- смешанные.
Обычно при моноклональной криоглобулинемии дерматита нет.
Кожной воспалительной реакцией сопровождается поликлональная криоглобулинемия.
На переохлажденных участках кожи появляются мелкие участки кровоизлияний.
Основная локализация – голени, бедра, живот.
Поражаются также почки и нервная система.
Поставьте оценку статье:
Венозный дерматит на ногах
Варикозный дерматит на голенях ног возникает в результате трофических нарушений.
Он развивается на фоне хронической некомпенсированной лимфовенозной недостаточности.
Женщины страдают этой патологией в 3 раза чаще мужчин.
Патология обычно возникает после 40 лет.
Часто возникает венозный дерматит на ногах при беременности.
Это связано с увеличением объема циркулирующей крови и понижения тонуса вен вследствие гормональных изменений.
Гормон беременности прогестерон увеличивает проницаемость и растяжимость венозной стенки.
Что ведет к варикозу и ухудшению кровоснабжения кожи нижних конечностей.
Варикозный экзематозный дерматит на ногах не развивается мгновенно.
Если причиной не стал тромбоз или травмы, и патология возникла на фоне варикоза, то этот процесс длится годами.
Его появлению способствует венозный застой.
Вначале появляются признаки уплотнения кожи, выпадают волосы, наблюдаются отеки.
Лишь через некоторое время возникает застойный дерматит.
При осмотре врач обнаруживает расширенные вены.
Кожа атрофичная, сухая, тонкая, гиперпигментированная.
Варикозная экзема может распространяться на другие участки тела, так как происходит сенсибилизация организма.
На коже могут появляться бляшки белого цвета.
На их фоне развиваются варикозные язвы – они очень болезненны.
Подкожная клетчатка при сосудистом дерматите на ногах уплотнена.
На этом фоне возможны бородавчатые разрастания эпидермиса.
Сухой дерматит на ногах
У пожилых людей часто развивается сухой дерматит.
В группе риска – мужчины после 65 лет.
Патология чаще всего возникает в зимнее время года, тогда как летом наблюдается ремиссия.
Основная локализация такого вида дерматита – это голени ног.
При осмотре врач обнаруживает сухую кожу.
Возможно шелушение.
Заболевание имеет хроническое длительное течение.
Воспалительный процесс может продолжаться от нескольких недель до нескольких месяцев.
Очень часто болезнь развивается на фоне постоянного обезжиривания кожи – регулярного мытья с мылом.
Сухой теплый воздух тоже способствует сухому дерматиту.
Для профилактики возникновения заболевания пожилым людям следует избегать частого использования мыла.
Следует купаться чаще в душе, а не ванне.
А также поддерживать влажность воздуха в помещении, где они проводят большую часть времени, на уровне не менее 50%.
Себорейный дерматит на ногах
Себорейный дерматит возникает в тех местах, где есть волосы.
На ногах их достаточно много, так что нижние конечности – в зоне риска.
Патология может возникнуть у людей любого возраста, в том числе у ребенка.
Чаще болеют мужчины.
Себорейный дерматит не передается генетически, но к нему есть наследственная предрасположенность.
Это заболевание хроническое с волнообразным клиническим течением.
Периоды обострения и ремиссии сменяют друг друга.
Обычно летом наступает улучшение, а осенью – обострение.
Людям, которые страдают себорейным дерматитом, лучше ходить в теплое время года в шортах, а не в брюках.
Потому что ультрафиолетовые лучи уменьшают проявления заболевания и препятствуют возникновению обострения.
Обычно элементы сыпи при себорейном дерматите выглядят как сальные или сухие пятна с шелушением.
Это также могут быть крупные папулы размером 1-2 см, имеющие четкие границы.
Возможно мокнутие и появление трещин.
Инфекционный дерматит на ногах
Иногда воспаление кожи вызвано инфекциями.
Возбудителями могут быть грибки, бактерии, вирусы.
Частыми возбудителями кожных инфекций являются стафилококки и стрептококки.
Инфекционный дерматит может сопровождаться нагноением.
При осмотре врач обнаруживает:
- гнойные корки;
- сплошное расположение морфологических элементов кожи без прослоек здоровой кожи;
- увеличение очагов по периферии;
- наличие единичных папул или пустул вокруг основного очага инфекции.
Существует большое количество разнообразных инфекций, способных поражать кожу.
В каждом случае симптомы будут разными.
Как лечить дерматит на ногах
Лечение дерматита на ногах может быть разным, в зависимости от типа заболевания.
Острый простой контактный дерматит (следствие химического ожога) обычно проходит сам по себе.
Лечение не требуется – проявления заболевания исчезают без каких-либо остаточных явлений.
Но при тяжелом клиническом течении может понадобиться врачебная помощь.
Она состоит в обработке пораженной кожи антисептическими растворами.
Это требуется для профилактики присоединения бактериального воспаления.
Если имеются большие пузыри, их прокалывают, но покрышку не удаляют.
Для уменьшения симптомов – боли, зуда, жжения, отека – назначаются слабые местные глюкокортикоиды.
При тяжелом воспалении назначаются кортикостероиды внутрь.
При аллергическом дерматите в острой форме лечение аналогичное.
Важно выявить аллерген и исключить контакты кожи ног с ним.
В случае подострого или хронического аллергического дерматита назначаются мази с сильнодействующими глюкокортикоидами.
Могут применяться кортикостероиды внутрь.
При атопическом дерматите главная задача лечения – избежать дальнейшего расчесывания кожи.
Снять зуд помогают примочки с камфорой или ментолом.
Эти средства оказывают отвлекающее действие.
В острой стадии используются мази для лечения атопического дерматита с кортикостероидами.
Для профилактики присоединения вторичной бактериальной инфекции – локальные препараты с антибиотиками.
При сильном зуде – антигистаминные средства внутрь.
При присоединении вторичной бактериальной инфекции назначают антибиотики в таблетках.
Внутрь возможно применение кишечных сорбентов для выведения токсических продуктов метаболизма.
В лечении холодового дерматита применяется плазмаферез для очищения крови от циркулирующих иммуноглобулинов.
При поражении почек назначается циклофосфамид.
При воспалении кожи и суставов показаны нестероидные противовоспалительные препараты.
Лечение венозного дерматита на ногах осуществляется с помощью гормональных препаратов.
Местно вводится триамцинолон.
Важно не допускать травмирования пораженных участков.
Обязательно требуется лечение основного заболевания – варикозного расширения вен.
Для этого могут применяться склеротерапия или хирургические операции.
До радикального лечения человек носит тугие повязки для лечения сосудов или компрессионный трикотаж, принимает венотонизирующие средства (диосмин).
В лечении сухого дерматита применяются эффективные мази, содержащие растительные масла.
В спальне следует установить увлажнитель воздуха.
Можно принимать теплые ванны с добавлением масел.
Неплохие результаты дает крем Фореталь.
При выраженном воспалительном процессе применяются кортикостероиды средней силы воздействия.
Их применяют 2 раза сутки.
Отменяют гормоны после исчезновения трещин на коже.
В лечении себорейного дерматита на ногах применяются медикаментозные и немедикаментозные методы, в зависимости от тяжести патологии.
Больному рекомендуют чаще бывать на солнце.
Может проводиться облучение ультрафиолетовой лампой.
При присоединении грибкового процесса применяются кремы с кетоконазолом.
Могут быть назначены мази с кортикостероидами (гидрокортизон) 2 раза в день.
Для поддерживающей терапии применяется 2% салициловая кислота.
Используется негормональный крем Нафтадерм.
Гидрокортизон тоже может быть назначен для поддерживающего лечения.
Но в этом случае требуются регулярные врачебные осмотры, чтобы вовремя выявить признаки начинающейся атрофии кожи.
В случае инфекционного дерматита требуется идентификация возбудителя
Затем проводится лечение антибиотиками, антимиотиками или противовирусными препаратами.
Очаг поражения обрабатывается антисептическими растворами.
При нагноении показаны антибиотики широкого спектра действия (эритромицин, цефтриаксон и т.д.).
Народное лечение дерматита на ногах
Некоторые пациенты пытаются лечить дома народными средствами.
Такой подход обречен на провал.
В народной медицине все дерматиты лечатся одними и теми же средствами – без какой-либо диагностики.
К тому же, все применяемые рецепты неэффективны.
В лучшем случае человеку повезет, и дерматит пройдет сам по себе.
В худшем – возникнут осложнения в результате аллергии на народные средства или распространения инфекционного процесса.
Многие дерматиты опасны для здоровья и жизни человека.
Поэтому лечиться следует только у врача.
Какие анализы сдать
Не всегда врач может клинически определить происхождение дерматита.
Ведь многие воспалительные процессы имеют схожие внешние проявления.
Поэтому очень часто при дерматите требуется сдать анализы.
Основные лабораторные исследования, которые применяются:
- Кожные аппликационные пробы с аллергенами – для подтверждения контактного аллергического дерматита.
- Аллергические анализы крови на иммуноглобулины Е.
- Соскоб на грибок.
- Посев на инфекции.
- Дерматоскопия.
- Биопсия кожи.
- Допплерометрия кровеносных сосудов при подозрении на варикоз.
К какому врачу обратиться

При появлении признаков дерматита стоит обратиться к врачу-дерматологу или дерматовенерологу.
Этот специалист занимается кожными заболеваниями.
Хорошие врачи-дерматологи работают в нашей клинике.
Вы можете обратиться к одному из них.
Врач выяснит причину дерматита, его происхождение, и проведет целенаправленную терапию.
Она будет направлена не только на устранение симптомов патологии.
Но также на устранение основных патогенетических и этиологических факторов, приведших к воспалению.
Это требуется для того, чтобы в будущем дерматит не вернулся после окончания лечения.
При появлении дерматита на ногах обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Источник
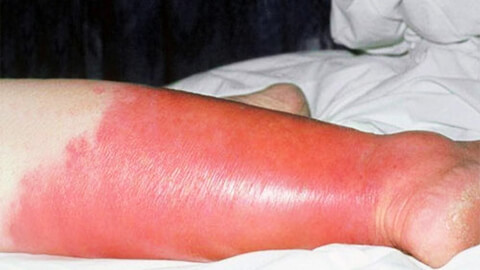
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная – первый случай возникновения заболевания.
- Повторная – возникает обычно через какой-то период (год и более).
- Рецидивирующая – возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Особое внимание следует уделять рецидивирующей роже и направить лечение не только на подавление инфекции, но и на общее укрепление организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
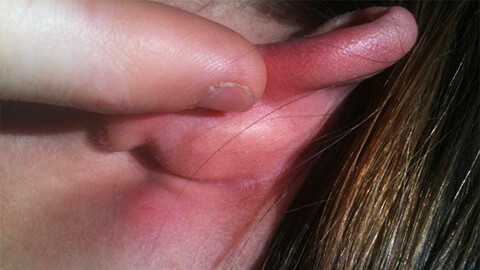
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
Физиотерапевтические методы:
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Источник
