Посветлела кожа на ноге

При сахарном диабете нарушается концентрация сахара в крови. Если уровень сахара повышен в течение длительного времени, то есть риск развития осложнений. Наиболее часто возникает поражения ног, которые в запущенной стадии приводят к развитию гангрены и ампутации конечности. Если бледнеет кожа на ногах, а состояние диабетика ухудшилось, патология начала прогрессировать и требуется незамедлительное лечение.
Причины поражения ног у диабетиков
 Основные заболевания ног у диабетиков происходят из-за нарушения циркуляции крови. Состояние сосудов и нервных тканей ухудшается, отчего система кровообращения начинает функционировать со сбоями. Бледная кожа на ногах при диабете — первая стадия, сигнализирующая о проблемах с циркуляцией крови в конечностях.
Основные заболевания ног у диабетиков происходят из-за нарушения циркуляции крови. Состояние сосудов и нервных тканей ухудшается, отчего система кровообращения начинает функционировать со сбоями. Бледная кожа на ногах при диабете — первая стадия, сигнализирующая о проблемах с циркуляцией крови в конечностях.
Самое опасное осложнение — развитие гангрены. Чаще всего заражённая область увеличивается с большей скоростью у больных сахарным диабетом. В этом случае клетки тканей отмирают, и если вовремя не заняться лечением, то погибшие ткани придётся удалить хирургическим путём. Гангрена развивается на любом участке тела, но в большинстве случаев развитие начинается именно с ног.
Первые признаки поражения ног
Часто возникшие отклонения затрагивают нервные ткани, из-за чего снижается чувствительность больного. До последней стадии симптомы заболевания остаются незамеченными, если не проводить профилактические меры, то последствия станут необратимы. Однако существует ряд признаков, которые символизируют о проблемах с ногами:
- возникновение отёков и сильных воспалений;
- покраснения;
- деформация стопы;
- холодная на ощупь голень;
- бледная кожа на ногах при диабете 1 типа;
- смена структуры ногтя — утолщение, смена цвета.
- постоянное чувство дискомфорта;
- слабость, усталость, даже после небольших физических нагрузок.
По таким признакам можно распознать развитие многих проблем с ногами, и составить необходимый курс лечения.
Основные симптомы и лечение
 Бледность кожи может сопровождаться сопутствующими симптомами, которые символизируют о наличии нарушения циркуляции крови в нижних конечностях и развитии опасной патологии. К ним относят:
Бледность кожи может сопровождаться сопутствующими симптомами, которые символизируют о наличии нарушения циркуляции крови в нижних конечностях и развитии опасной патологии. К ним относят:
- покалывания в этой области;
- наличие небольших ссадин, в которые занеслась инфекция;
- частые судороги;
- возникновение волдырей и язвенных образований;
- гнойные выделения.
- повышенная температура тела.
Если перечисленные симптомы появились, то есть риск развития гангрены. В этом случае поражённый участок следует незамедлительно обработать, и обратиться к врачу.
Терапия включает медикаментозное лечение, употребление медикаментов и регулярную обработку больной конечности. Врач прописывает препараты, которые возобновляют нормальную работу кровеносной системы. Помимо этого больному необходимо регулярно проверять уровень сахара, и придерживаться специальной диеты. Если появились волдыри или язвенные образования, то прописываются антибактериальные и антисептические средства. При гнойных скоплениях, хирург прокалывает волдыри и высвобождает скопившуюся жидкость. После чего на рану наноситься специальная повязка.
Профилактика
Бледнеть кожа на ногах при диабете 2 типа может из-за повышенного уровня сахара. Чтобы избежать любых отклонений, важно осуществлять простые рекомендации по уходу за ногами:
- Проводите ежедневные осмотры нижних конечностей. Проверяйте все промежутки между пальцев и подошву. Если не получается делать этого самостоятельно, то попросите помощи или используйте зеркало.
- Не обрабатывайте раны спиртосодержащими средствами. Также нельзя использовать йод или зеленку. Их применяют только для обработки зоны вокруг раны, не допуская попадания на рану. В этом случае подойдет перекись водорода или любая антисептическая мазь.
- После душа старайтесь вытирать кожу, не допуская чрезмерной влажности.
- Самостоятельное удаление вросшего ногтя может травмировать кожу. Обратитесь к специалисту.
- Аккуратно подстригайте ногти.
Избавить от «неправильного» тона кожи и боли в нижних конечностях помогут профилактические процедуры.
- Выполняйте регулярные физические нагрузки. Прогулки перед сном станут незаменимым помощников, как для профилактики диабета, так и бессонницы.
- Массаж также поможет улучшить циркуляцию.
- Соблюдайте режим питания и не допускайте увеличения уровня сахара.
Профилактика направлена на восстановление кровообращения и рассасывания кровеносных застоев.
У диабетиков часто возникают проблемы с кожей. Смена цвета кожных покровов может символизировать о наличие серьезного нарушения, связанного, прежде всего, с перебоями показателей сахара. Избежать осложнений позволит регулярное посещение лечащего врача, и следование профилактическим мерам.
Источник
Большинство людей считают, что другие обращают внимание только на наше лицо, и мы лучше всего заботимся об этой части. Но на самом деле, наши ноги также являются первыми частями тела, которые могут быть замечены другими после нашего лица. Всякий раз, когда вы снимаете ботинки, сначала выставляются ноги. Наши ноги постоянно подвергаются воздействию загрязнений, пыли и солнечного света, благодаря чему они легко высыхают и загрязняются. На рынке есть несколько кремов и лосьонов, некоторые из которых специально предназначены для ухода за вашими ногами.
Но большинство из них содержат отбеливающие и вредные химические вещества, которые наносят ущерб коже ваших ног. Вы будете рады узнать, что некоторые домашние средства могут помочь получить красивые и чистые ноги, не вложив в них большой бюджет. Прочтите эту статью, чтобы узнать, как отбелить кожу ног.
Йогурт
Йогурт содержит молочную кислоту, которая эффективно действует как отбеливающий агент. Благодаря этому свойству, йогурт является лучшим средством для облегчения цвета кожи ног. Молочная кислота в йогурте удаляет верхние мертвые клетки кожи слоя ваших ног, так что чешуйчатая, сухая и затемненная кожа ваших ног будет удалена. Йогурт также содержит витамины и белки, которые оставляют ваши ноги светящимися и мягкими.
Нанесите обычный йогурт на ноги и массируйте в течение 5 минут. Оставьте на 15 минут и смойте водой. Выполняйте это дважды в день что бы улучшить тон кожи ваших ног в течение недели. Вы также можете смешать несколько капель розовой воды и глицерина в йогурте и массажировать на ногах до полного впитывания. Оставьте смесь на ночь и смойте утром. Повторяйте каждый день перед сном.
Сырое молоко
Вы можете превратить ваши темные ноги в светлые и светящиеся формы, используя сырое молоко. Оно содержит молочную кислоту, которая является лучшим природным скрабом и эксфолиатором, известным до настоящего времени. Оно также работает как естественный отбеливатель кожи для облегчения вашей кожи ног. Оно также обладает питательными свойствами для кожи, которые проникают в поры кожи ног и очищают их. Ваши суставы пальцев нуждаются в влаге, так как кожа в этих областях, как правило, очень легко становится сухой и грубой.
Чтобы применить его на ногах, возьмите ватный тампон и окуните его в холодное сырое молоко. Протрите подушечки на ногах и дайте ему постоять пять минут. Удалите с помощью холодной воды. Когда вы применяете сырое молоко на ногах, вы остаетесь с гладкой кожей.
Кокосовое масло
Если ваши ноги темные из-за чрезмерной сухости, то кокосовое масло будет творить чудеса для них. Кокосовое масло — это сильный увлажняющий крем, который сделает ваши ноги более светлыми, если вы будете регулярно его наносить. Перед сном на ночь массируйте ноги несколькими каплями теплого кокосового масла, наденьте носки и ложитесь спать. Влажность просочится в вашу кожу ночью, и таким образом они получат необходимую влагу.

Лимон
Лимон обладает естественными отбеливающими свойствами, которые могут быть полезны при удалении темноты с ваших ног. Будь то загар или пигментация, ваши ноги станут мягкими и белыми, если вы каждый день будете нанесить лимонный сок на ноги, и вы заметите, как он может отбелить ноги через неделю.
Вы можете либо сделать массаж ног соком лимона в течение 5 минут, оставить и смыть его через 15 минут. Или вы также можете смешать 2 капли меда в 1 ч.л. лимонного сока и массировать ноги этой смесью. После мытья нанесите лосьон, содержащий масло ши или какао, носите носки и идите спать.
Помидор
Помидоры обладают естественными отбеливающими свойствами, которые помогают осветлять кожу ваших ног. Они также содержат антиоксидантный ликопин, который помогает защитить ноги от повреждений, вызванных солнечным светом. Это снижает чувствительность вашей кожи к ультрафиолетовым лучам, что является основной причиной, по которой кожа ваших ног становится более темной. Томаты также эффективны для удаления мертвых клеток с поверхности вашей кожи.
Разотрите кусочек помидора на ногах в течение 2-3 минут, дайте соку высохнуть и промойте водой. Повторяйте этот процесс каждый день, прежде чем идти в душ.
Картошка
Также используется для облегчения подмышек, картофель также полезен для отбеливания кожи, так как это отличный природный ингибитор меланина, избавляет от любого пигмента, с помощью которого вы можете избавиться на своих ногах. Вам нужно будет сделать сок из одного картофеля и осторожно массировать его на ногах. Дайте ему постоять около пятнадцати минут и промойте теплой водой.
Удостоверьтесь, что вы высушите ноги после этого. Это отличный способ, если другие способы отбеливания кожи ног, такие как лимон, раздражают вашу кожу, поскольку он идеально подходит для чувствительных ног.

Пищевая сода
В пищевой соде много домашних и косметических средств, среди которых одна из самых известных — это способность отбеливать кожу. Хотя она не очень рекомендуется из-за сухости, которую она производит, вы можете использовать пищевую соду для отбеливания кожи ног в соответствии с этими инструкциями.
Добавьте три столовые ложки пищевой соды в миску с теплой водой. Хорошо перемешайте и погрузите ноги в раствор примерно на 15-20 минут. Высушите кожу и убедитесь, что нанесли увлажняющий крем на ноги, чтобы они не стали сухими или треснутыми.
Куркума
Куркума работает, чтобы избавиться от темных пятен на деликатных участках, таких как лицо, и очень эффективно работает при использовании вместе с йогуртом и лимоном.
Чтобы сделать это средство, добавьте одну чайную ложку куркумы с одной чайной ложкой йогурта и одной чайной ложкой лимона. Правильно перемешайте и тщательно круговыми движениями втирайте смесь в ноги. Через две-три минуты вы можете оставить её постоять, пока не заметите, что смесь полностью высохла. Удалите теплой водой и высушите ноги.
Источник
ГлавнаяСтатьиПотемнение кожных покровов нижних конечностей
Потемнение кожи ног относится к структурным изменениям эпидермиса. Оно может свидетельствовать о тяжелых заболеваниях, которые способны повлечь серьезный вред для здоровья (в том числе потерю конечности). Однако своевременное обращение к врачу способно предотвратить неблагоприятные последствия.
Заболевания, при которых темнеет эпидермис
Потемнение кожи нижних конечностей появляется по следующим причинам:
- патологии сосудов;
- сахарный диабет;
- гангрена.
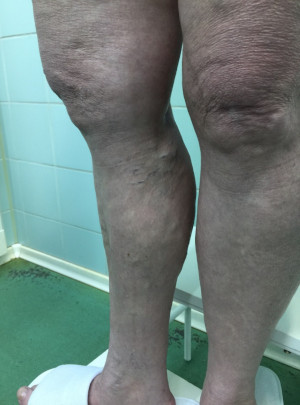
Изменение цвета верхних слоев эпидермиса может быть вызвано сосудистыми заболеваниями, среди которых тромбоз, венозная недостаточность. Оно обусловлено недостаточным кровотоком в области стоп и голеней, дефицитом кислорода в тканях ног. Избавиться от потемнений с помощью косметических средств в этом случае невозможно — они требуют более серьезного лечения. Пренебрежение визитом к врачу может повлечь такие серьезные последствия, как некроз.
Кожа может потемнеть из-за варикозного расширения вен. При заболевании существенно ухудшается тонус сосудов. Из-за этого они не могут поднять кровь вверх. Происходит застой, в результате которого вены расширяются еще больше. Возникает отек, затрудняющий повседневную жизнедеятельность и причиняющий дискомфорт.
При сахарном диабете также серьезно нарушается кровоток, в том числе в нижних конечностях. Недостаток кислорода и питательных веществ в тканях ног приводит к потемнению эпидермиса. Возможно образование небольших язвочек, которые в силу особенностей протекания сахарного диабета не заживают самостоятельно. В подобные повреждения с легкостью проникают болезнетворные микроорганизмы, способные вызвать воспаление.
Потемнение кожи может быть признаком гангрены. При отмирании ткани меняют свою структуру. Это касается и эпидермиса. Гангрена может быть вызвана сосудистыми заболеваниями, сахарным диабетом, заражением.
Причины патологий
Заболевания, которые способны вызвать изменение цвета кожи нижних конечностей, могут появиться по следующим причинам:
- повышенные нагрузки на ноги;
- генетическая предрасположенность;
- травмы;
- хирургические операции;
- гормональные изменения в организме.
Если работа человека связана с постоянным нахождением в положении стоя или переноской тяжестей, у него могут развиться патологии сосудов ног. Также это касается спортсменов-тяжелоатлетов, которые поднимают снаряды большого веса. Часто варикоз появляется у женщин после беременности, так как при вынашивании плода возникает повышенная нагрузка на ноги.
К патологиям сосудов нижних конечностей и сахарному диабету может быть генетическая предрасположенность. Люди, родственники которых страдают от венозной недостаточности, варикоза, других заболеваний, находятся в группе риска.
Травмы и хирургические вмешательства приводят к запуску регенеративных процессов, в результате которых могут появиться тромбы, наросты из соединительной ткани на внутренних стенках сосудов. Это часто является причиной различных сосудистых патологий.
Гормональные изменения чаще всего происходят в переходном возрасте, у женщин после беременности или в результате применения противозачаточных препаратов. Они также могут вызвать заболевания сосудов (варикоз, тромбоз, венозная недостаточность, сосудистые звездочки).
Возврат к списку
Источник
Белые пятна на ногах и руках чаще появляются у женщин, для которых это становится настоящей проблемой. По сути, это дефект кожи, который портит внешний вид.
Однако причины его возникновения могут быть разные – от безобидных до довольно серьезных, связанных со здоровьем.
Поэтому, прежде чем прибегать к всевозможным способам лечения, стоит точно установить первоисточник возникшей патологии.
БЕЛЫЕ ПЯТНА НА НОГАХ И РУКАХ: 5 ПРИЧИН
Часто женщины и не только замечают появление небольших белых пятен на ногах и руках (гипопигментация). Соответственно, напрашивается вопрос: Что это может быть и какие предпринимать действия?
Подобное явление провоцируется рядом факторов, но стоит обозначить наиболее распространенные:
- Витилиго – кожное заболевание, этиология которого до сих пор неизвестна, а потому оно не поддается излечению. Единственное, что возможно сделать, это максимально улучшить состояние кожных покровов.
- Отрубевидный лишай – грибковая инфекция, которая присутствует на дерме любого человека и активизируется в благоприятной среде: длительное нахождение под воздействием ультрафиолета, повышенное потоотделение, влажный климат. Лечат грибок специальными препаратами (Клотримазол, Тербинафин и другие).
- Каплевидный гипомеланоз – еще одно заболевание, но оно обусловлено генетической природой и обычно передается по наследству. Точные причины его происхождения тоже не выявлены, но поскольку оно встречается чаще после 40 лет, то еще связывают его со старением. Небольшие пятнышки порой чешутся и шелушатся.
- Белый лишай – дерматологическая патология, характеризующаяся изменением цвета кожи. Чаще возникает у детей дошкольного и подросткового возраста, проживающих в регионах с теплым и влажным климатом (наглядно с этим проявлением можно ознакомиться по фото ниже). Кожа становится сухой и сильно шелушится. Чтобы точно быть уверенным, что это именно лишай и выяснить, как его лечить, следует обратиться к врачу.
- Побочная реакция на отдельные фармацевтические препараты – в случае их продолжительного приема клетки кожи начинают плохо вырабатывать пигмент (меланин), в результате чего загар получается неравномерным. Одним из таких препаратов являются противозачаточные таблетки.
Обесцвечивание отдельных участков на коже часто происходит из-за нехватки в организме меланина. Тогда белые пятна на ногах и прочих частях тела возникают после загара естественным путем или в солярии. Они не вызывают особого дискомфорта.
Косметолог Рита Ракус
Такому недугу больше подвержены представительницы прекрасного пола с чрезвычайно чувствительной и бледной кожей и дети до 13 лет, у которых еще полноценно не сформировалась иммунная система.
А также с подобной проблемой сталкиваются женщины при беременности, после 40 лет и во время климакса. Но это не означает, что остальные застрахованы от появления таких пятен на теле.
ДРУГИЕ ПРИЧИНЫ
Если исключить общие причины, то появление белых пятен на коже может быть связано со следующими ситуациями:
- использование низкопробной косметики (кремы, тоники, лосьоны);
- после бритья кожных покровов;
- ведение малоподвижного образа жизни (к примеру, когда долго стоишь на ногах или сидишь), что ведет к нарушению кровообращения в нижней части тела;
- ношение тесной одежды, что вызывает сильную потливость;
- несбалансированное питание, где недостает витаминов и микроэлементов.
Любой из перечисленных факторов может привести к снижению синтеза меланина, что неминуемо вызывает гипопигментацию.
Не стоит сразу впадать в панику при обнаружении белых пятен на ногах и руках. Первым делом надо посетить врача-дерматолога, чтобы после обследования исключить любые серьезные заболевания.
Только после выяснения причины можно приступать к лечению, которое пропишет специалист.
Отдельно стоит выделить информацию о появлении белых пятен на ногах и других частях тела у детей. В большинстве случаев это вызвано следующими заболеваниями:
- Гипомеланоз. Дает о себе знать в первые годы жизни после перенесенных инфекционных болезней.
- Туморозный склероз. Является сигналом о более серьезных сбоях в организме (эпилепсии, отставании в умственном развитии, поражении каких-то внутренних органов).
Подписывайтесь на наш Youtube и Телеграм канал @Plastichno
Источник
Хроническая венозная недостаточность – патологическое состояние, обусловленное нарушением венозного оттока, проявляющееся характерными симптомами (отек, кожные изменения и трофические язвы).
Распространенность хронической венозной недостаточности
По данным различных эпидемиологических исследований та или иная форма ХВН выявляется у женщин от 1% до 40% и у мужчин от 1% до 17% общей популяции. Частота встречаемости кожных изменений при ХВН в развитых странах варьирует от 3% до 13%, а активных и заживших венозных трофических язв от 1% до 2,7%. Пик заболеваемости у женщин приходится в возрасте 40-49 лет и мужчин в возрасте 70-79 лет.
Причины и патофизиология ХВН
В организме человека вены являются частью системы кровообращения – они обеспечивают возврат крови к сердцу. Особое строение венозной стенки, наличие клапанного аппарата, работа мышц ног, диафрагмы, сердца определяет сложный и “умный” механизм венозного возврата. Всему организму приходится совершать работу по подъему крови против силы гравитации до уровня сердца.
Ключевое звено хронической венозной недостаточности – нарушение венозного оттока и повышение внутривенозного давления в системах поверхностных и глубоких вен. Среди основных причин ХВН выделяют:
Варикозная болезнь – врожденная слабость венозной стенки и нарушение работы венозных клапанов приводят к расширению поверхностных вен и хроническому повышению внутривенозного давления. Травмы или поверхностный тромбофлебит могут также привести к недостаточности клапанов вен.
Посттромботическая болезнь (посттромбофлебетическая болезнь, ПТФС, ПТФБ) – нарушение основного оттока венозной крови вследствие тромбоза глубоких вен. При этом происходит уменьшение просвета сосуда (в крайнем случае полное закрытие венозной магистрали) и/или разрушение клапанов глубоких вен.
Проявления ХВН
Эдема (отек) – это скопление жидкости в мягких тканях из-за нарушения венозного оттока. Выраженность отека может значительно варьировать. Характерным симптомом эдемы является оставшаяся вмятина на коже после надавливания пальцем.
Фото 1. Отек левой голени на фоне посттромботической болезни левой нижней конечности.
Гиперпигментация – потемнение кожи ног, как правило, коричневого оттенка вследствие хронического повышенного давления внутри вен. Характерная локализация – нижняя треть голени, но возможно распространение на другие сегменты голени и на стопу.
Фото 2. Гиперпигментация по внутренней поверхности нижней трети левой голени.
Венозная экзема (застойный дерматит) – покраснение и шелушение кожи нижних конечностей. В тяжелой форме кожа голени иссушается, ощущается интенсивный зуд, а расчесы способствуют присоединению вторичной инфекции.
Фото 3. Хроническая венозная недостаточность вследствие длительно существующей варикозной болезни. В нижней трети левой голени участки покраснения и шелушения кожи с размытыми границами.
Липодерматосклероз – фиброзное перерождение кожи и подкожной жировой клетчатки. Ткани теряют свою эластичность и подвижность. Крайняя форма липодерматосклероза – белая атрофия кожи, которая расценивается как предъязвенное состояние.
Фото 4. Белая атрофия кожи. На фоне гиперпигментации участки кожи белого цвета округлой формы.
Венозная трофическая язва – дефект кожи и подлежащих тканей, возникающий вследствие нарушения венозного оттока. Чаще всего проявляется по внутренней поверхности нижней трети голени. Фото 5.
Фото 5. Венозная трофическая язва у внутренней лодыжки правой голени.
Инфекционные осложнения: на фоне хронической венозной недостаточности кожа теряет барьерную функцию, что влечет за собой повышенный риск наслоения инфекционных заболеваний кожи вплоть до тяжелых микст дерматитов.
Фото 6. Хроническая язвенная пиодермия на фоне хронической венозной недостаточности.
Прогноз при ХВН
ХВН может стать причиной инвалидности. Без коррекции основных причин, венозная недостаточность неумолимо прогрессирует. При этом субъективные симптомы обычно ухудшаются с течением времени.
Незаживающая и постоянно рецидивирующая трофическая венозная язва – одно из самых негативных состояний, с которым сталкиваются многие больные. Риск такого состояния увеличивается при наличии тяжелых форм липодерматосклероза и после 2 лет с момента первого эпизода образования язвы.
Гиперпигментация и липодерматосклероз – необратимые состояния. Однако обоснованные комплексные лечебные мероприятия способны значительно замедлить изменения мягких тканей.
Диагностика хронической венозной недостаточности
Успешность будущего лечения зависит от правильного и точного диагноза. Множество проявлений ХВН, наличие нескольких возможных причин развития заболевания диктует необходимость дополнять врачебный осмотр, что называется, «вооруженным глазом».
Основной метод диагностики заболеваний вен – ультразвуковое дуплексное сканирование (УЗДС), которое позволяет определить локализацию поражённых вен и характер нарушения венозного кровотока. Однако это субъективный метод, и в современной флебологии стало правилом – умение лечащего врача самому выполнять УЗДС.
Дополнительные методы исследования применяются редко, но в некоторых случаях могут существенно повлиять на тактику лечения. К ним относятся рентгенконтрастная флебография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Хирургическое лечение ХВН
Оперативное лечение направлено на устранение основного звена заболевания – нарушение венозного оттока соответственно причине приведшей к ХВН.
Хирургическое лечение варикозного расширения поверхностных вен:
- Классические открытые оперативные вмешательства на поверхностных венах выполняются из нескольких разрезов и подразумевают удаление пораженных вен.
- Методы внутрисосудистой термооблитерации: эндовенозная лазерная облитерация (ЭВЛО) и радиочастотная облитерация (РЧО) выполняются пункционно (без разрезов), позволяют закрыть просвет больной вены вместо ее удаления под интраоперационным ультразвуковым контролем.
- Устаревшая операция при варикозном расширении поверхностных вен – перевязка подкожной вены без ее удаления.
Хирургия перфорантных вен:
- Метод выбора – ЭВЛО перфорантных вен в зоне трофических расстройств кожи.
- Альтернатива – минифлебэктомия с разобщением перфорантной вены.
- Устаревшие операции на перфорантных венах: операция Линтона, Фельдера – выполняющиеся из больших травматичных доступов, сопровождаются плохим заживлением послеоперационной раны, частыми гнойными осложнениями и краевым некрозом кожи. Операция по Коккету – выполняется из доступа 1-2 см. Данное вмешательство имеет ограничения в зоне трофических расстройств кожи. Эндоскопическая субфасциальная диссекция перфорантных вен (SEPS) – получившая широкое распространение во флебологии до появления ЭВЛО, обладает меньшей травматичностью в сравнении с открытыми операциями.
Реконструктивные операции при посттромботической болезни:
- Стентирование глубоких вен. В структуре трофических язв от 1% до 6% больных имеют сужение подвздошных вен. Данная операция доказала свою эффективность, выполняется в специализированных сосудистых стационарах, требует соответствующего медицинского оснащения и квалифицированного мед персонала.
- Реконструктивные операции клапанов глубоких вен находятся в стадии накоплении материала, имеют узкие показания и в широкой практике не применяются.
Пластические операции при трофических язвах подразумевают различные способы пересадки кожного лоскута для закрытия кожных дефектов.
Флебосклерозирующее лечение
Закрытие просвета пораженных вен с помощью химических агентов, является эффективным способом лечения варикозно расширенных поверхностных вен небольшого диаметра. Для этих целей используются жидкие и пенные формы препарата.
Абсолютные противопоказания: известная аллергия на препарат, тромбоз глубоких вен, беременность, грудное вскармливание.
Компрессионная терапия
Компрессионная терапия – одно из неотъемлемых условий лечения ХВН. Методы постоянной компрессии включают в себя ношение подобранных по размеру компрессионных гольф, чулок, колготок. В России общепринят наиболее распространенный в странах Европы германский стандарт компрессионных медицинских изделий – RAL-387. При выраженных дерматитах и наличии венозных трофических язв используется так называемый двойной гольф, который уменьшает трение трикотажа и кожи. В случае нестандартных размеров, рекомендован индивидуальный пошив трикотажа, так как форма конечности при ХВН может значительно изменяться. Так же применяется однослойное или многослойное бинтованные эластичными бинтами различной растяжимости.
Метод перемежающейся компрессии подразумевает аппаратную пневмокомпрессию манжетами, наложенными на различные уровни конечности, что ускоряет регресс отека мягких тканей.
Лечебная физкультура является важным дополнением комплексного лечения ХВН – это комплекс упражнений, направленных на улучшение работы мышечно-венозной помпы ног.
Медикаментозная терапия
При ХВН обосновано применение венотоников, способных уменьшать хронический венозный и лимфатический отек, чувство тяжести в ногах, боль, повышенную усталость, и т.д.. Для препарата “Детралекс”, содержащего микронизированную флавоноидную фракцию, доказано ускорение заживления венозных трофических язв. Рекомендованная длительность приема препаратов – не менее 3 месяцев.
Не рекомендовано одновременное употребление нескольких венотоников, а так же продолжение терапии при отсутствии эффекта от проводимого лечения в течение 2 месяцев.
Дополнительная фармакотерапия назначается ситуационно при осложненном течении ХВН, наиболее часто применяются: антибактериальные, нестероидные противовоспалительные средства, препараты местного действия.
В некоторых случаях, учитывая многообразие кожных изменений при ХВН, необходимо привлечение дерматолога.
Рекомендации пациенту не зависимо от причины и формы ХВН
- Вести активный образ жизни
- Избегать длительного стояния или сидения
- Регулярно выполнять физические упражнения, предписанные врачом.
- Постоянное дневное ношение компрессионного трикотажа, если нет противопоказаний.
Ответы на часто задаваемые вопросы по ХВН более подробно будут изложены в соответствующих разделах. Если Вам нужна дополнительная информация, Вы можете обратиться с вопросом на форум.
Автор: Булатов Василий Леонидович
Источник
