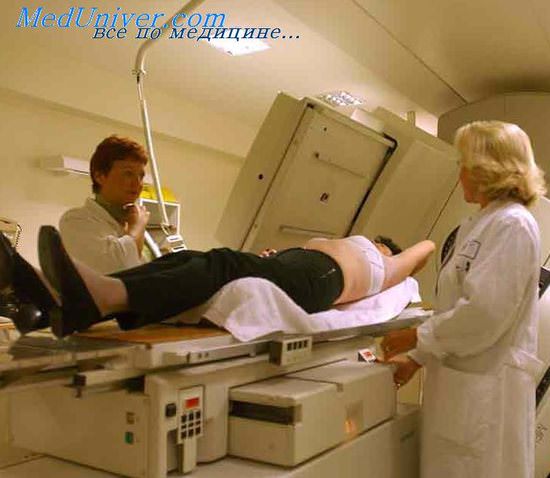
Рак кожи головы лучевая терапия
Лучевая терапия опухоли. Значение лучевой терапии в дерматоонкологии.До настоящего времени не утратила своего значения лучевая терапия эпителиальных новообразований кожи, обеспечивающая гибель опухолевых клеток путем повреждения хромосомного аппарата и торможения митотическои активности. При этом следует учитывать, что большинство пролиферирутощих клеток опухоли радиочувствительны на стадии митоза и сразу после нее, непролиферирующие же клетки отличаются очень низкой радиочувствительностью и легко восстанавливают повреждения, давая рост новым клеткам. Невозможность уничтожения 100% злокачественных клеток из-за нахождения их в разных периодах жизненного цикла требует фракционирования суммарной дозы облучения. Применяют следующие методы лучевой терапии: использование электронного пучка, низковольтную или ортовольтную рентгенотерапию, а также близкофокусную рентгенотерапию и имплантацию радиевых игл. Показаниями для проведения лучевого лечения являются: плоскоклеточный рак кожи, базалиома (в частности, кистозная и язвенная формы), эритроплазия Кейра, болезнь Боуэна, рецидивные эпителиальные новообразования кожи, возникшие после других методов лечения и локализующиеся вблизи естественных отверстий (глаза, носа, ушные раковины и т.д.). Лучевое лечение проводят больным с наличием противопоказаний к хирургическому лечению, лицам пожилого возраста, а также при диаметре новообразования, не превышающем 20 мм. Оно также проводится в качестве адъювантной герапии при глубоких инвазивных и метастатических раках кожи. Лучевая терапия обычно безболезненна и хорошо переносится больными. В то же время она сопровождается развитием местных лучевых реакций нормальных тканей в облучаемой зоне. Степень их выраженности зависит как от методики облучения (уровень разовых и суммарных поглощенных доз, ритм облучения, размер полей), так и от распространенности опухоли, состояния нормальных окружающих тканей и др. Существенное влияние на течение лучевых реакций оказывает и общее состояние больного. Острые лучевые реакции кожи, как правило, ограничиваются эритемой и явлениями сухого эпидермита, которые не требуют перерыва в лечении, проходят самостоятельно или купируются 5% метилурациловой или пар-мидиновой мазью. При проведении лучевой терапии нередко имеется и риск развития лучевых осложнений (лучевых дерматитов, конъюнктивитов, катаракты, перихондритов, трофических язв, общей слабости, потери аппетита, головных болей и головокружения, лейко- и лимфопении, тромбоцитопении идр.), наблюдающихся примерно в 18% случаев. Это требует постоянного контроля состояния периферической крови и коррекции осложнений путем назначения гемостимулирующих препаратов, витаминов, дезинтоксикационной терапии, симптоматического лечения и т.д. Лучевая терапия неэффективна при склерозирующих формах опухолей и малоэффективна при наличии фистул и рубцов.
В ряде случаев, особенно в зависимости от площади воздействия, период заживления кожи после лучевой терапии может продлиться до 8 недель. Ограничивает ее применение и развитие неудовлетворительных в косметическом отношении атрофических рубцов с депигментацией и телеангиэктазиями, особенно часто возникающих в области груди и конечностей, а также невозможность повторного использования при развитии рецидива опухоли. Рубец после лучевой терапии существенно затрудняет диагностику рецидива. Важно отметить, что лучевая терапия приводит к нарушению кровоснабжения кожи, костей и мягких тканей, ухудшая заживление ран, в связи с чем рецидив после применения лучевой терапии очень сложно поддается и хирургическому лечению. В таких случаях также затруднено проведение пластических реконструктивных операций. Для лечения эпителиальных новообразований кожи наиболее широко применяется фракционная близкофокусная рентгенотерапия, которая осуществляется путем ежедневного воздействия на очаг; поглощенная разоваядоза составляет 3-5 Гр (300-500 рад), общая суммарная доза – 50-70 Гр (5000-7000 рад). При опухолях, расположенных в области губ, ушных раковин, век, с выраженной инфильтрацией подлежащих тканей методом выбора является внутритканевая гамма-терапия. По данным литературы, косметический эффект после проведения лучевой терапии в 57,2% случаев был хорошим, в 24,8% – удовлетворительным и в 11,1% – плохим; однако частота осложнений варьировала от 4,9 до 80% случаев; рецидивы же после лучевой терапии базалиомы отмечались в 5-20% случаев. Частота рецидивирования выше при локализации опухоли на волосистой части головы, носу, в периорбитальной области, а также при большей площади очагов поражения. Суммируя приведенные данные, необходимо отметить, что несмотря на появление новых, более эффективных и более безопасных методов, рентгенотерапия не утратила своего значения при ряде злокачественных новообразований кожи и может явиться методом выбора при лечении некоторых форм базалиомы, плоскоклеточного рака кожи, эритроплазии Кейра, болезни Боуэна. – Также рекомендуем “Локальная гипертермия при лечении опухоли. Химиотерапия опухоли кожи.” Оглавление темы “Принципы лечения опухолей кожи.”: 1. Показания и противопоказания к оперативному лечению опухолей. 2. Кюретаж. Электрокоагуляцию. 3. Криохирургия. Особенности криохирургии при лечение опухолей кожи. 4. Лазерная хирургия. Особенности лазерной хирургии при лечении опухолей кожи. 5. Фотодинамическая терапия в онкологии. Показания и противопоказания к фотодинамической терапии. 6. ПУВА-терапия. Показания и противопоказания к ПУВА-терапии. 7. Лучевая терапия опухоли. Значение лучевой терапии в дерматоонкологии. 8. Локальная гипертермия при лечении опухоли. Химиотерапия опухоли кожи. 9. Цитостатики при лечении опухоли. Мази для лечения опухоли кожи. 10. Ретиноиды при лечении опухоли. Назначение ретиноидов при опухолях кожи. |
Источник
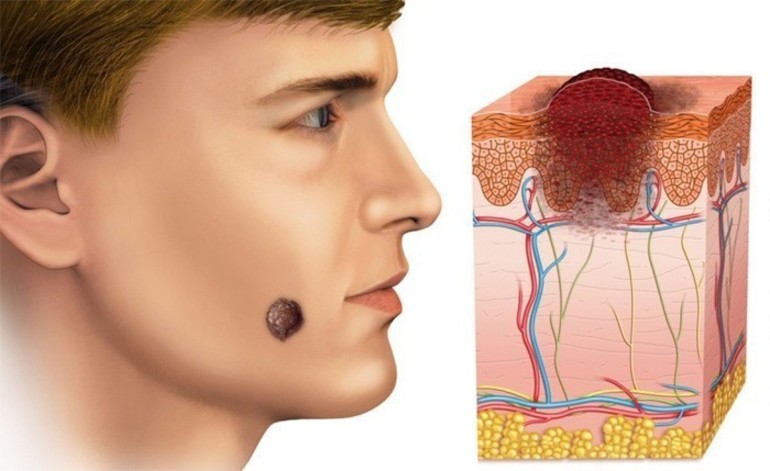
Базалиома, или базальноклеточная карцинома – самое распространенное из злокачественных новообразование кожи. Распространенность заболевания составляет до 90% случаев в структуре раков этой локализации. Патология отличается длительным течением и крайне невысоким риском метастазирования.
Опухоль может развиваться на любом участке кожи, но наиболее частая ее локализация – кожа лица и волосистой части головы. Заболевание чаще диагностируется у пациентов старше 50 лет, хотя нередки случаи и более раннего возникновения заболевания. В целом, свыше 70% случаев базальноклеточного рака кожи приходится на пожилой возраст.
Врачи

Моров Олег Витальевич
Директор по лечебной части, врач – радиотерапевт, кандидат медицинских наук
Член ESTRO, PATPO. Ассистент кафедры онкологии, радиологии и паллиативной медицины КГМА. Стаж в радиологии – 18 лет , общий – 19 лет.
Подробнее
Применение лучевой терапии в лечении базальноклеточного рака кожи
Лучевая терапия применяется как самостоятельно, так и в качестве дополнительного метода с целью улучшения локального контроля. Эффективность радиологического лечения приближается к 100%, однако существуют определенные ограничения. Есть риск лучевого повреждения здоровых тканей и сложность планирования облучаемых участков.
Существует 4 вида лучевой терапии при базальноклеточном раке:
- близкофокусная рентгенотерапия;
- электронная терапия;
- брахитерапия;
- дистанционная гамма-терапия.
Лучевая терапия чаще применяется при лечении базалиом, локализованных преимущественно на голове и шеи, когда хирургия невозможна из-за противопоказаний или затруднительна, ввиду расположения опухоли, например в области глаз или носа. Опухоли больших размеров и расположенных на других участках тела также могут быть излечены с помощью лучевой терапии.
Отзывы
Хочу выразить огромную благодарнсть всему коллективу центра лучевой терапии – лечащему врачу Аглуллиной Марии Викторовне, медсестре Хафизовой Гульфие, мед регистратору Дияровой Венере – за доброе, чуткое отношение ко мне.
В этот нелегкий период борьбы, лечения, очень важно отношение окружающих тебя людей, медицинского персонала.
Желаю всем сотрудникам крепкого здоровья, счастья и любви!
Огромное спасибо за все!
Пациент из г. Казань
30 июля 2020
Все отзывы

История Рушаны, рак легкого
«Здравствуйте, меня зовут Рушана, я живу в городе Казани и оказалась в этом центре, как и многие, наверное, люди нежданно-негаданно для себя. Потому что большую часть своей жизни мы не предполагаем, что мы можем еще с чем-то столкнуться, что в нашей жизни могут быть какие-то серьезные трудности, которые мы еще до этого не преодолевали.
Все истории
Стоимость лечения
| Наименование услуги | Цена, руб. | Ед. измерения |
|---|---|---|
| Консультация врача онколога радиотерапевта | 1 500 | шт. |
| Консультация врача детского онколога | шт. | |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 280 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиохирургия(*) | 250 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Причины и факторы риска
Более чем в 90% случаев базалиома развивается из стволовых клеток вследствие мутаций, которые приводят к патологической активации сигнального пути Hedgehog.
Сигнальный путь – определенная последовательность различных молекул, с помощью которых информация от клеточного рецептора передается внутрь клетки. Hedgehog играет важнейшую роль в эмбриональном развитии и в норме не активен у людей уже появившихся на свет.
К факторам, способствующим возникновению базальноклеточного рака относят:
- чрезмерное воздействие на кожу ультрафиолетового излучения (инсоляция);
- возраст (чем старше пациент, тем выше риск обнаружения у него базалиомы);
- угнетение иммунитета, в том числе на фоне приема цитостатиков и при некоторых заболеваниях (хронический лимфолейкоз);
- раздражающие факторы, включая ионизирующее излучение, хронические воспалительные поражения кожи, ожоги, воздействие некоторых химических сред;
- некоторые генетические заболевания, например, синдром невоидных базалиом, синдром Базекса, синдром Ромбо;
- индивидуальные особенности, в том числе связанные с фенотипом кожи.
Интересно, что после воздействия провоцирующего фактора до момента появления базалиомы проходит достаточно много времени, иногда десятки лет. Высокое содержание меланина возможно является протективным, то есть предохраняющим, фактором – люди с темной кожей болеют базальноклеточной карциномой значительно реже.
Клиническая картина
Заболевание, как правило, не вызывает субъективно неприятных симптомов. Местные изменения кожи весьма различаются, вследствие чего выделяют несколько основных клинических форм базалиомы.
Поверхностная форма
Встречается примерно в каждом десятом случае и отличается доброкачественным течением. Чаще располагается на туловище и конечностях, где может существовать годами, сопровождаясь лишь незначительным ростом.
Визуально представляет собой розовое пятно с блестящей поверхностью и приподнятыми краями, часто маскируется под экзему, псориаз, грибковые поражения. Чаще носит единичный характер, хотя множественные очаги также вполне возможны.
Существуют особенные формы поверхностных базалиом:
- пигментная базалиома, характеризующаяся коричневым цветом очага;
- саморубцующийся базальноклеточный рак Литтла, для которого характерен быстрый рост по периферии с рубцеванием в центре очага.
Нодулярная, или узелковая, форма
Локализуется обычно на голове и шее. Является самой распространенной формой базальноклеточного рака кожи, встречаясь примерно в 75% случаев. Нодулярная базалиома представляет собой экзофитное, то есть растущее на поверхности кожи, образование розового цвета. Поверхность опухоли нередко кровоточит.
Достаточно часто центральная часть новообразования изъязвляется и покрывается корочкой. В этом случае мы говорим о язвенной разновидности базалиомы. В части случаев изъязвление достигает значительных масштабов, что приводит к образованию характерной воронки, края которой образованы плотным воспалительным инфильтратом. Это инфильтративная базалиома, способная значительно разрушать окружающие ткани, вплоть до их прободения, если опухоль расположена вблизи естественных отверстий, например, носа или ушной раковины.
Нодулярные формы опухоли могут содержать пигмент меланин, вследствие чего иметь различный цвет: коричневый, черный и даже синий. При этом опухоль может окраситься как целиком, так и частично.
Склеродермоподобная форма
Склерозирующая базалиома встречается реже предыдущих и в абсолютном большинстве случаев поражает кожу головы и шеи. Представляет собой бляшку телесного цвета с валикообразными краями, визуально напоминая рубец.
Для опухоли характерно агрессивное течение с быстрым прорастанием в подкожно-жировую клетчатку и в мышечный слой. По ходу развития новообразования оно может приобретать новые клинические признаки, что служит причиной отдельного выделения язвенной и рубцово-атрофических форм.
Множественные базалиомы
Первично-множественные базалиомы возникают примерно в 10% случаев и иногда являются проявлением некоторых генетических нарушений, например, синдрома Горлина-Гольтца и пигментной ксеродермы. В этих случаях базальноклеточная карцинома может дебютировать уже в детском возрасте.

Стадирование
Стадирование выполняется также как и для других злокачественных новообразований кожи с использованием системы TNM, где
Т- распространение первичного очага;
N – вовлечение регионарных лимфоузлов;
М – отдаленные метастазы;
0 – отсутствие признака.
Стадия | TNM | Примечания |
I | T1 N0 M0 | T1- опухоль размером до 2 см. |
II | T2 N0 M0 | T2 – опухоль более 2 см. |
III | T3 N0 M0 T1 N1 M0 T2 N1 M0 T3 N1 M0 | T3 – опухоль, проникающая в нижележащие структуры. N1 – вовлечение одного регионарного лимфоузла с его размером до 3 см. |
IV | T4 N0 M0 Т любая N2 M0 Т любая N3 M0 Т любая N любая М1 | T4 – опухоль с инфильтрацией в кости основания черепа или осевого скелета. N2 – вовлечение одного регионарного лимфоузла с его размером 3-6 см или множественные метастазы в лимфоузлы до 6 см. N3 – вовлечение одного или нескольких лимфоузлов с размерами свыше 6 см. М1 – имеются отдаленные метастазы. |
Прогноз во многом зависит от формы базалиомы. Наиболее агрессивны язвенно-инфильтративная и склерозирующая карциномы. Метастазирование имеет место крайне редко, но при обнаружении метастазов выживаемость относительно невысока и составляет 8-10 месяцев. При этом надежных прогностических факторов, позволяющих предсказать метастазирование не существует.
Диагностика
Постановка диагноза в большинстве случаев не вызывает сложностей, и опирается на
обнаружение характерных образований и исключение других поражений кожи. Ключевой момент в уточнении диагноза – цитологическое исследование соскоба или гистологическое исследование биопсийного материала. Поскольку опухоль располагается на коже, получить материал для исследования не составляет труда.
Дополнительно повысить точность дифференциальной диагностики позволяет дерматоскопия – визуальное изучение опухоли при многократном увеличении.
В ходе диагностических мероприятий также исследуют состояние регионарных лимфатических узлов, проводят поиск возможных отдаленных метастазов.
Принципы лечения
Сегодня существует большое количество эффективных методов лечения базалиом. Это дает возможность назначить процедуру, которая позволит обеспечить полное устранение опухолевых клеток при сохранении функций поврежденного органа и достойном косметическом результате.
В целом все методы лечения делятся на хирургические и нехирургические. К первым относятся:
- хирургическая эксцизия;
- микрографическая хирургия по Мохсу;
- электрокоагуляция и кюретаж;
- лазерное удаление;
- криодеструкция.
Из нехирургических методик применяются:
- местная и общая химиотерапия;
- фотодинамическая терапия;
- лучевая терапия;
- интерферонотерапия;
- применение ингибиторов Hedgehog сигналинга.
Выбирая тот или иной метод лечения, врач ориентируется на целый ряд факторов, в том числе клиническую форму опухоли, ее месторасположение, размеры и глубину инвазии, четкость границ, стадию новообразования, данные гистологического исследования, вероятность рецидивов, ранее применяемые методы и многое другое.
Часто задаваемые вопросы
Сколько стоит курс лечения?
Курс лечения вместе с предлучевой подготовкой стоит 258 000 рублей. Есть возможность оформления рассрочки на весь период лечения.
Есть ли онлайн-консультация?
Для жителей других регионов, а также для тех, кому визит к врачу затруднителен, наш центр предоставляет возможность бесплатной онлайн – консультации.
Документы, которые необходимы для получения онлайн-консультации?
Для получения консультации о возможности получения томотерапии, вам необходимо направить нам все имеющиеся у вас медицинские выписки и обследования, включая гистологическое заключение. Направление на бесплатную консультацию не требуется.
Возможно ли лечение детей?
Томотерапия наиболее благоприятна для лечения детей, так как лучевая терапия проходит щадящим методом, не задевая здоровые органы и ткани развивающегося ребенка.
На какой стадии можно применять лучевую терапию?
В современной онкологии возможности лучевой терапии применяются очень широко на любой стадии. Однако каждому пациенту требуется индивидуальный подход, так как выбор тактики и плана лечения зависит от многих факторов: расположения опухоли, сопутствующих заболеваний, возраста и общего состояния пациента. Поэтому для получения информации о возможности лечения, необходимо получить консультацию врача-радиотерапевта.
Дата написания: 07.09.18
Дата обновления: 16.09.20
Проверил: Моров Олег Витальевич
Источник