Рак кожи возле глаза
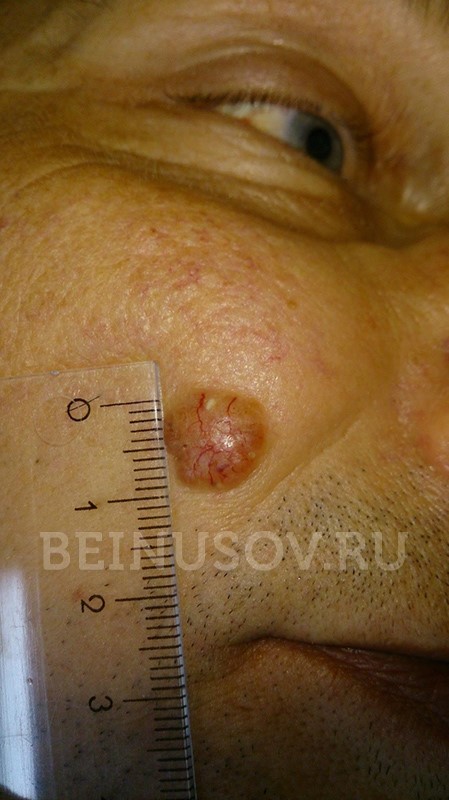
Одним из наиболее распространенных видов рака кожи является базально-клеточный или базалиома. На этот вид злокачественных образований приходится более 60% всех видов злокачественных опухолей кожи. Эта патология, в отличие от иных видов рака, не дает в подавляющем большинстве случаев метастаз, потому может быть быстро и эффективно излечена на ранних стадиях.
Виды базально-клеточного рака кожи
В медицине различают несколько разновидностей базалиомы кожи, среди которых:

- Узелково-язвенный тип, имеющий стандартную округлую или овальную форму с углублением по центру. Наиболее распространенный вид базально-клеточного рака, который чаще появляется возле крыльев носа и в уголках глаз, со временем перерастает в язву. Он может повреждать сосуды, но никогда не дает метастазы. На фото начальной стадии базалиомы кожи чаще всего отображают именно его.
- Бородавочный. Этот вид встречается реже, он распространяется по поверхности кожи, имеет форму, подобную цветной капусте.
- Крупноузелковый. Представляет собой один узел, который растет не вглубь кожи, а разрастается над ее поверхностью.
- Пигментный. Этот тип схож с меланомой. Фото базалиомы кожи этого типа показывает, что она имеет ту же форму, что и узелково-язвенная, отличаясь от нее только темно-коричневой или черной пигментацией по краям.
- Склеродермальный. Имеет тенденцию к рубцеванию. На поздних стадиях этой формы на коже образуется бляшка.
- Тюрбанный. Это относительно доброкачественная форма, которая имеет длительный период формирования и локализуется именно на волосистой части головы. Имеет несколько узелков-лепестков.
- Поверхностный вид. Чаще располагается на туловище, дает обычно несколько бляшек, более склонен рецидивам.
Также в медицине отдельно отмечают редкие фиброзные формы опухоли, склонные к рубцеванию, а также прободающую опухоль, которая появляется на поврежденных участках кожи после сильных ожогов или проникающих ранений.
Причины появления новообразования
Базалиома чаще возникает у людей старшего возраста, как правило, ее диагностируют после 40-ка лет. Причинами ее формирования в основном являются неблагоприятные внешние факторы, среди которых особенно нужно выделить:
- воздействие на кожу химикатов, включая мышьяк, нефтепродукты;
- радиационное облучение;
- механические травмы кожи, включая глубокие рубцы, ожоги, шрамы;
- длительное воздействие на кожу активного солнца (по этой причине этот вид рака чаще появляется у граждан южных стран, а также у тех людей, которые много времени проводят на пляжах или в солярии).
Существуют также факторы, сопутствующие формированию такого заболевания. К ним нужно отнести снижение иммунитета, которое может возникать как на фоне перенесенной тяжелой болезни, так и на фоне приема иммунодепрессантов.
Редко, но все же встречается врожденная базалиома кожи лица. Она наблюдается у детей, рожденных с синдромом Горлина–Гольца, и сопровождается также патологиями нижней челюсти и ребер.
Симптомы базалиомы
На ранних стадиях болезнь практически не дает о себе знать. На фото начальной стадии базалиомы видно, что она впервые появляется в виде небольшого прыщика, вокруг которого дальнейшем формируется плотный кожаный валик. Центр этого новообразования обычно имеет сероватый цвет. При растягивании кожи заметны узелковые образования в этой зоне, которые со временем становятся только крупнее. Со временем пациент начинает ощущать зуд непосредственно на пораженном участке тела.
На поздних стадиях опухоль проникает глубоко в ткани, может поражать сосуды, а также нервы. Фото базалиомы кожи на этой стадии показывает ее как небольшую, но глубокую кожную язву, окруженную кожаным валиком.
Диагностика заболевания
При подозрении на рак кожи пациенту всегда назначается ряд исследований, включающий:
- операционную биопсию клеток опухоли (в том же случае, если при данном заболевании наблюдается также увеличение лимфоузлов, больному могут дополнительно назначить и биопсию лимфоузлов);
- соскоб поражённого участка кожи;
- УЗИ лимфатических узлов, легких, печени.
Дополнительно пациенту может быть назначен ряд анализов, необходимых для того, чтобы определить конкретный вид базалиомы, а также исключить другие виды заболеваний, имеющие схожие с базалиомой симптомы. Эти исследования назначаются пациенту индивидуально.
Лечение базально-клеточного рака

Сегодня существует ряд эффективных методик лечения базалиомы. Подбираются они для каждого больного индивидуально с учетом его общего состояния, размера опухоли, ее разновидности, а также глубины поражения данным злокачественным образованием тканей. Пациенту могут быть назначены такие виды лечения опухоли:
- Хирургическое иссечение опухоли. Считается одной из наиболее эффективных методик и может применяться в тех случаях, когда сама же опухоль имеет резистентность к лучевой терапии, либо же в процессе ее лечения был отмечен ряд рецидивов. Недостаток этого метода заключается в том, что он может применяться только в случае расположения опухоли на участке кожи, безопасном для хирургического вмешательства.
- Лучевая терапия. Предусматривает близкофокусное воздействие лучшей на пораженный участок кожи, очень эффективна при локальных неглубоких новообразованиях. Может сочетаться и с хирургическим лечением в сложных случаях (к примеру, при частых рецидивах болезни, прорастании базалиомы в глубокие ткани организма).
- Удаление опухоли жидким азотом. К преимуществам этого метода нужно отнести его безболезненность и простоту в применении. Подходит он только для поверхностных новообразований.
- Местная химиотерапия, в ходе которой на опухоль накладываются аппликации с колхамином или фторурацилом. Может быть комбинирована с иными видами лечения рака.
- Лазерное удаление. Эта методика показана пациентам, у которых обнаружена базалиома кожи лица, также она применима для пожилых пациентов, у которых хирургическое удаление новообразования может вызвать осложнения.
Поскольку базалиома кожи, в отличие от иных видов рака, не дает метастазов, прогноз заболевания в большинстве случаев благоприятен. Если лечение этой формы рака было начато на первых стадиях болезни, в 95% случаев от него удается избавиться без угрозы рецидива. Если же болезнь имеет запущенную форму и успела поразить стенки сосудов или нервы, она может привести к тяжелым последствиям организма, включая летальный исход. Причиной смерти в таком случае станет не само новообразование, а те же сопутствующие заболевания, которое оно могло спровоцировать.
Источник
20.04.2018
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.

Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
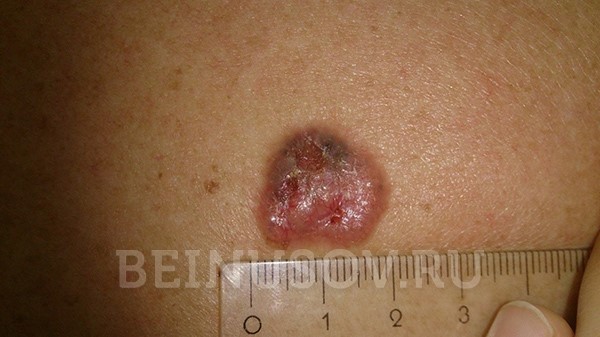
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
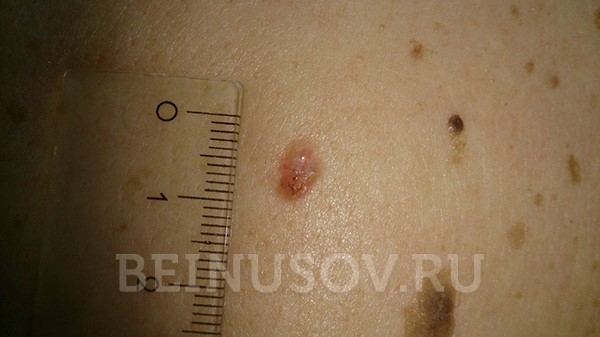
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
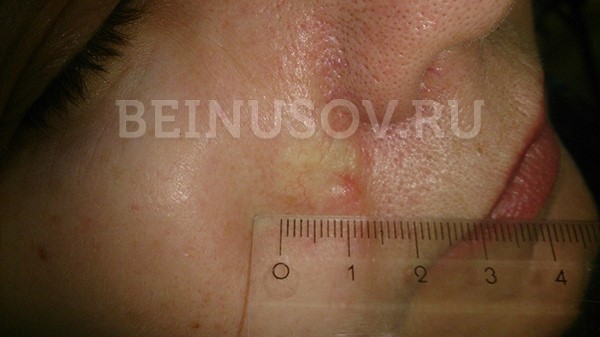
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
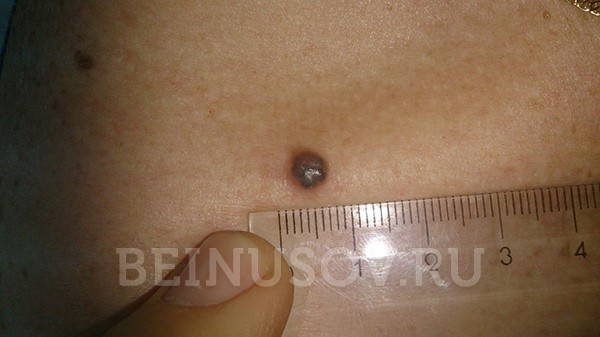
Пигментная форма базалиомы
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
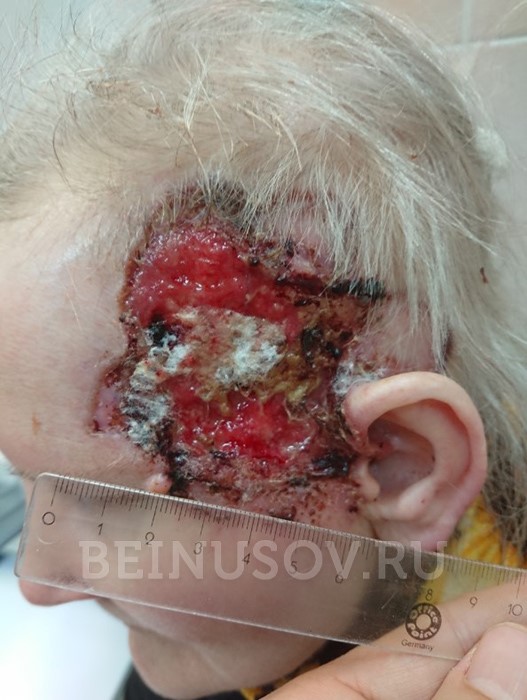
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
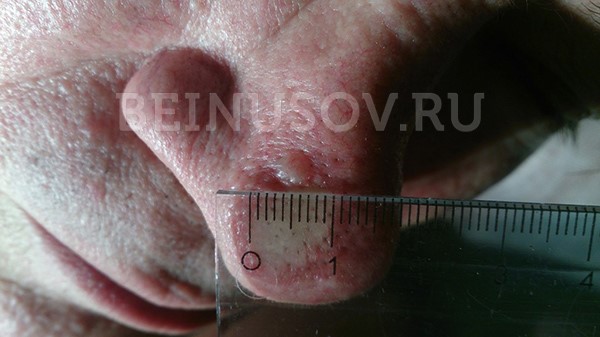
Базалиома кожи носа, узловая форма, размер 5 мм
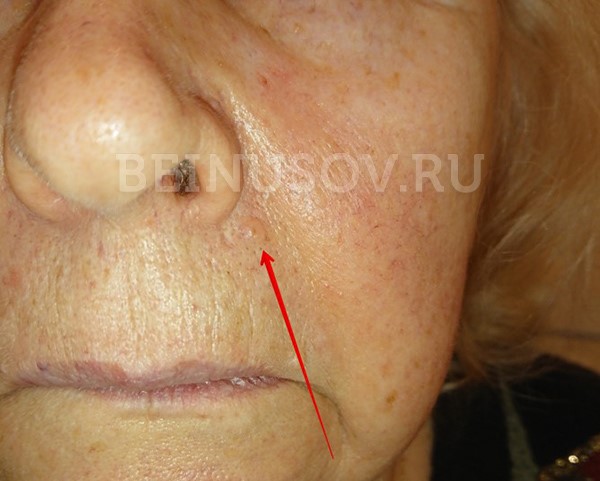
Базалиома, узловая форма, 3 мм в диаметре
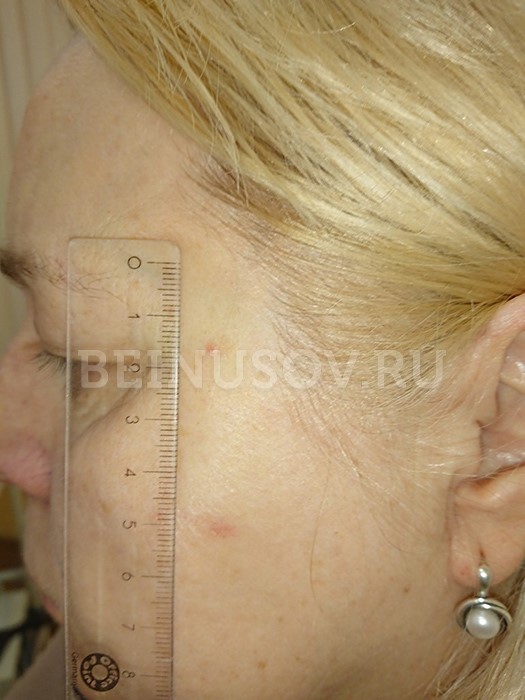
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
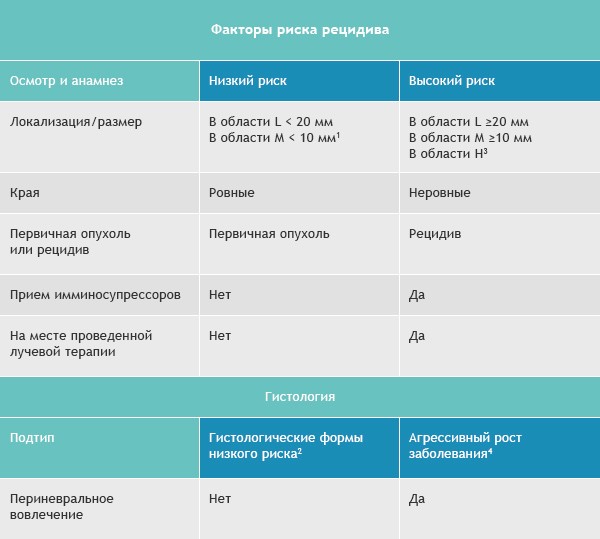
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
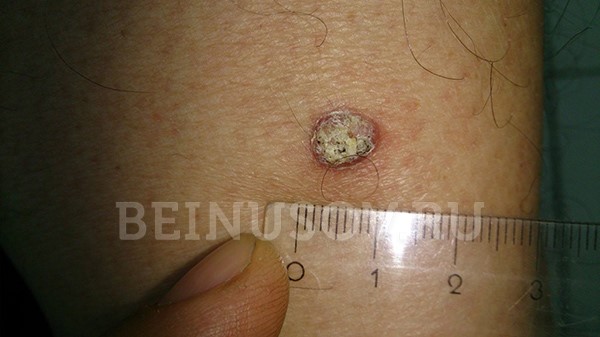
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
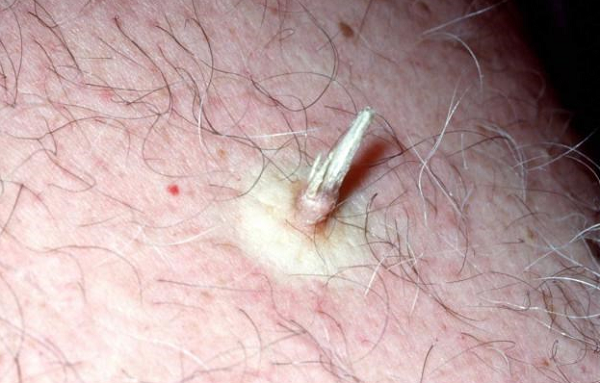
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
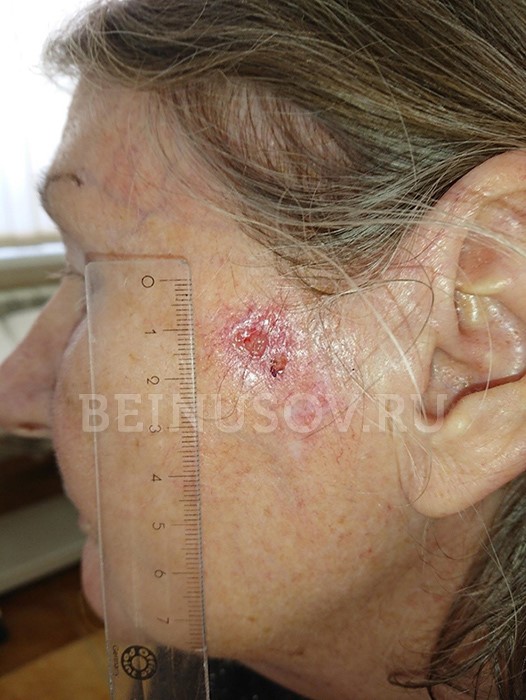
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
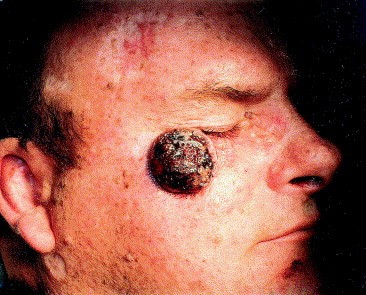
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
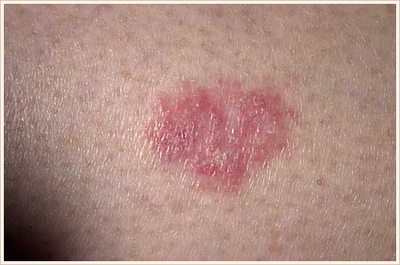
Болезнь Боуэна
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
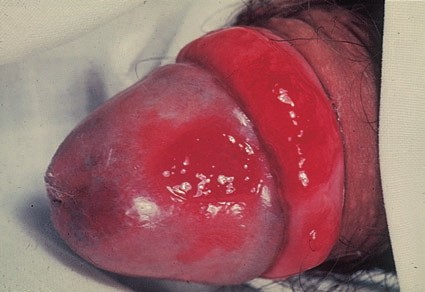
Эритроплазия Кейра
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
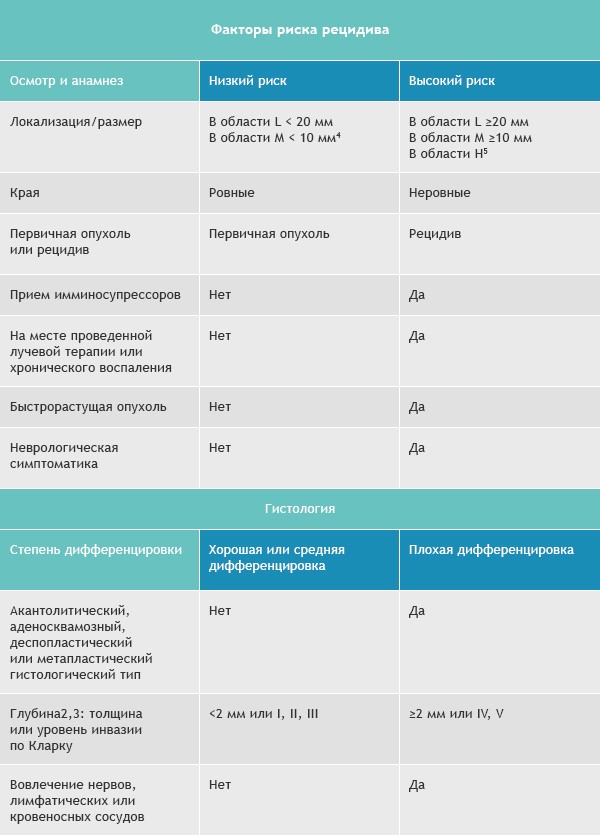
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Список литературы
- Ганцев Ш. Х., Юсупов А. С. Плоскоклеточный рак кожи. Практическая онкология. 2012; 2: 80-91.
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- И. А. Ламоткин. Клиническая дерматоонкология: атлас / М.: БИНОМ. Лаборатория знаний, 2011.
Другие статьи:
- Удаление родинок на различных участках кожи
- Витамин D, загар и меланома
- Рубцы после удаления родинок: можно минимизировать риск их появления
- Почему я удаляю бородавки только с гистологией
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Источник
