Рассечение кожи головы лечение
2437 просмотров
21 декабря 2020
Добрый вечер! Подскажите пожалуйста чем лечить рану на голове ?18 декабря 2020 мальчик 12 лет в школе получил травму на голове(ударился об угол батареи ) после этого вызвали скорую приехавший фельдшер обработала рану зелёнкой сказала что она считает что зашивать её не нужно .ребёнок чувствует себя хорошо но нас тревожит то что рана сочится обрабатываем только зелёнкой
Уважаемые посетители сайта СпросиВрача! Наш сервис работает для Вас и позволяет получать бесплатные онлайн консультации врачей круглосуточно. Задайте Ваш вопрос врачу и получите ответ мгновенно!
Педиатр
Здравствуйте, стоит обратиться в приёмный покой, показаться хирургу.
Похоже нужно наложить 2 шва.
Педиатр
Здравствуйте, обратитесь к хирургу,нужно наложить швы.
Маммолог, Терапевт, Онколог
Здравствуйте!
Швы накладываются на рану в течении первых суток после травмы. Если прошло больше суток, то проводится вторичная хирургическая обработка.
Зеленка здесь точно не нужна и не поможет в заживлении.
Нужно вначале обработать 3% перекисью водорода, хорошо просушить стерильн.салфетками, далее то же самое с водным раствором хлоргексидина.
Когда полностью просушите тонким слоем порошок Банеоцин. Все повторять 2 раза в день.
Если ребенок одевает головной убор, заклеить дышащим пластырем.
Хирург
Здравствуйте, Дмитрий !
Вы к сожалению не описали подробностей обстоятельств получения травмы, чтобы можно было исключить возможную черепномозговую травму, перелом костей черепа !
Опишите подробности (была ли потеря сознания , раскрыл ли края раны фельдшер, осмотрел ли рану, не обнаружил ли перелом ) ?
Дмитрий анатольевич, 21 декабря 2020
Клиент
Яков, добрый вечер потери сознания не было приехавший фельшер осмотрел рану и сказал что он считает что шить тут не надо ребёнок активен чувствует себя хорошо только рана сочится когда ребёнок ее заденет
Хирург
Понятно !
Судя по фото, рана покрыта корочками почти полностью, потому ни мази , ни антисептики до цели доходить не будут!
Необходимо :
– ПРОМЫВАНИЕ РАНЫ 3% РАСТВОРОМ ПЕРЕКИСИ ВОДОРОДА И СЛЕДОМ РАСТВОРОМ МИРАМИСТИНА ;
– ПОСЛЕ ПРОМЫВАНИЯ НАНОСИТЬ НА РАНУ ТОЛСТЫМ СЛОЕМ 2% САЛИЦИЛОВУЮ МАЗЬ (эта мазь в течение 2 – х дней полностью смягчит имеющиеся на ране корочки и они без труда, без всякой боли сами слетят с поверхности раны) ;
– ПОВЕРХ МАЗИ НАЛОЖИТЬ МАРЛЕВУЮ САЛФЕТКУ И ЗАБИНТОВАТЬ ;
– ЧЕРЕЗ 2 ДНЯ , ПОСЛЕ ТОГО КАК КОРОЧКИ СНИМУТСЯ , РАНУ ИАК ЖЕ ПРОДОЛЖАЙТЕ ПРОМЫВАТЬ МИРАМИСТИНОМ , ПОСЛЕ ПРОМЫВАНИЯ ПОСЫПАЙТЕ В РАНУ СОВСЕМ НЕМНОГО ПУДРЫ БАНЕОЦИНА, ПОВЕРХ БАНЕОЦИНА МАЗЬ ЛЕВОМЕКОЛЬ + САЛФЕТКА + ПОВЯЗКА .
Через неделю после такого лечения рана практически полностью заживёт , останется лишь 2 – 3 дня обработать Зелёнкой или Фукорцином !
Необходимо так же решить вопрос столбняка ! Если ребёнок с детства не имел противопоказаний , во время получал прививки , то ничего делать не нужно, а если не получал или Вы не знаете получал или нет, то нужно обратиться в прививочный кабинет детской амбулатории, где Вам объяснят ситуацию !
Детский хирург
На фото не очень понятна длина и ширина и тем более глубина раны. На вскидку скажу, что раны на голове по большей части зашивать обязательно, если конечно это не просто царапина. Поэтому очень вам советую обратиться к детскому хирургу или в детский травмпункт. До обращения обработайте ранухлоргексилином и положите повязку с мазью левомеколь.
Дмитрий анатольевич, 21 декабря 2020
Клиент
Наталия, добрый вечер со дня травмы уже прошло три дня сама рана 5 см в длину и 1 см в ширину но она не глубокая в течении дня не сочится только может сочится как ребёнок ее заденет да и детского хирурга у нас нет
Детский хирург
Такую рану нужно зашивать, если этого не сделать, то заживать будет долго. Так как сразу не зашили, можете попробовать делать перевязки 1 раз в день, обработка хлоргексидином, затем повязка с мазью левомеколь. Где вы живёте? Где нет хирурга?
Хирург
Здравствуйте, правильнее было бы рану ушить конечно если глубина больше 0,3-0,5 см. В данной ситуации отработка раствором Хлоргексидина, затем водный раствор иода и стерильная салфетка сверху. Надеюсь от столбняка ваш ребенок привит по возрасту, если нет зайти привится, если да тогда не нужно ничего больше (уже), кроме времени. Голову желательно пока не мыть ближайшие 1-2 дня. Здоровья вам и вашему ребенку!
Хирург-стоматолог
Здравствуйте!
Рану конечно нужно было зашить в день травмы,сейчас рана инфицирована и показана вторичная хирургическая обработка,зеленку больше не использовать.Рану промывать сначала 3%перекисью водорода,затем раствором хлоргексидина,просушить,затем повязка с мазью Левомеколь либо Бетадин…перевязки раны до очищения и “подтягивания”краев…затем подсушивание 10%раствором марганца до полной эпителизации
Оцените, насколько были полезны ответы врачей
Проголосовало 3 человека,
средняя оценка 4
Ээг
22 ноября 2019
Анна
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою бесплатную онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
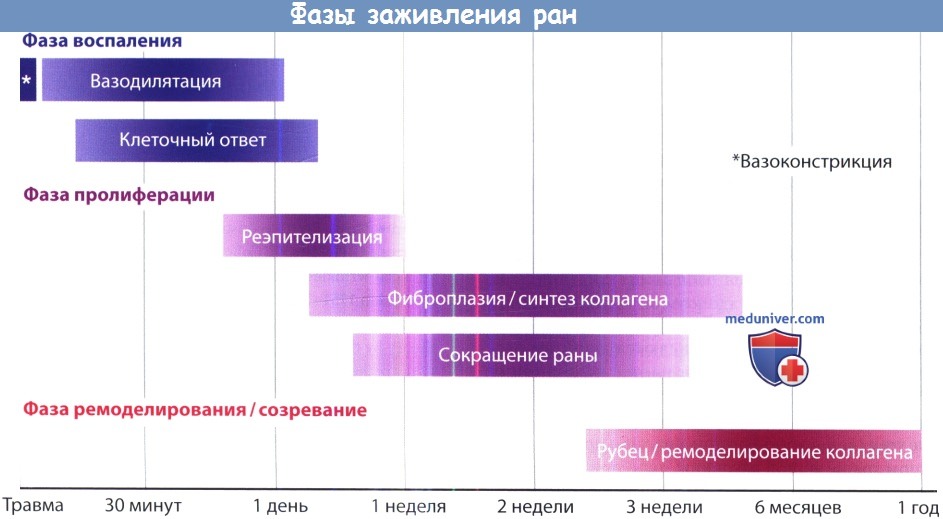
Фазы и сроки заживления ран на голове, шее
Заживление раны представляет собой сложный процесс, состоящий из нескольких пересекающихся фаз: воспаления, пролиферации и ремоделирования. Каждая фаза имеет свою определенную роль и свои определенные особенности на молекулярном и тканевом уровнях. Заживление может происходить первичным, вторичным и третичным натяжением. Каждый вид заживления имеет свои достоинства и недостатки, выбор метода заживления зависит от раны и от особенностей процесса у каждого отдельного пациента.
а) Эпидемиология. Раны могут возникать вследствие самых разнообразных причин, наиболее частыми из которых являются травмы и оперативные вмешательства. Подсчитать точное соотношение причин возникновения ран не представляется возможным.
б) Терминология. Процесс заживления раны состоит из трех отчасти совпадающих фаз. Начальной фазой заживления раны является воспалительная фаза, которая начинается сразу же после повреждения тканей. Она характеризуется постепенным закрытием раны и миграцией воспалительных компонентов иммунной системы. В фазе пролиферации происходит формирование стабильного раневого матрикса, в заживающей ране образуется грануляционная ткань. В фазе ремоделирования, которая длится до двух лет, происходит созревание и укрепление рубца.
Грануляционная ткань представляет собой новую формирующуюся ткань, состоящую из фибробластов и развивающихся кровеносных сосудов. Заживление первичным натяжением происходит при наложении первичных швов, в результате которого устраняется «мертвое пространство», а раневая поверхность быстро реэпителизируется. Если рана заживает самостоятельно, без какого-либо хирургического вмешательства, процесс называется заживлением вторичным натяжением. При инфицированных ранах накладываются вторичные швы, и рана заживает третичным натяжением. Инфицированные раны требуют ежедневного ухода, и когда инфекционный процесс разрешится, края раны можно будет сблизить хирургическим путем.
Раны могут захватывать все слои тканей. К мягким тканям относятся кожа и подкожные ткани (жировая клетчатка, мышцы, нервы, кровеносные сосуды). Более комплексные травмы сочетаются с повреждением хрящей и костей лицевого скелета.
 Фазы заживления ран
Фазы заживления ран
в) Течение заживления раны:
1. Этиология. В подавляющем большинстве случаев раны возникают вследствие травм и хирургических вмешательств.
2. Патогенез. При отсутствии должного ухода исход заживления открытых ран может оказаться неблагоприятным. Открытые раны могут инфицироваться, в результате чего ткани разрушаются, а процесс заживления затягивается. Также хуже заживают загрязненные и покрытые сухими корками раны, поскольку в этих случаях нарушается миграция эпителия к краям раны. Неблагоприятное заживление ран может привести не только к формированию грубого рубца, но и к функциональным нарушениям, например, к ретракции века или затруднению носового дыхания, если рана располагается вблизи глаза или носа, соответственно.
3. Естественное течение процесса. Во время воспалительной фазы сгусток, образующийся из кровоточащих тканей, закрывает рану. Этот процесс сопровождается первичной вазоконстрикцией, которая затем сменяется контролируемой вазодилятацией, во время которой к ране мигрируют тромбоциты и фибрин. Сгусток также защищает рану от внешней среды и загрязнения. Мигрировавшие в рану воспалительные клетки высвобождают ряд цитокинов и иммунных факторов, которые в дальнейшем регулируют процесс заживления. К ним относятся фактор роста фибробластов (fibroblast growth factor, FGF), тромбоцитарный фактор роста (platelet-derived growth factor, PDGF), трансформирующие факторы роста (transforming growth factors, TGFs).
Постепенно формируется фибронектиновый матрикс, на котором впоследствии откладываются белки и клеточные комплексы. Входящие в раневое ложе иммунные клетки, нейтрофилы и моноциты, участвуют в фагоцитозе. На периферии раны миграция эпителиальных клеток начинается уже спустя 12 часов после травмы. Этот процесс сопровождается уплощением эпителиальных клеток и образованием псевдоподий. В ушитых ранах процесс реэпителизации может завершиться в течение 48 часов. В зависимости от размера и степени загрязнения раны воспалительная фаза длится 5-15 дней. Клинически процессы, описанные выше, проявляются отеком и воспалением.
Во время пролиферативной фазы происходит регенерация клеточных структур внутри раны. В это время происходит активная пролиферация фибробластов, сопровождающаяся отложением коллагена, и образование грануляционной ткани, состоящей из клеток воспаления и новых кровеносных сосудов. Клинически желтоватый фибриновый налет постепенно замещается чистой грануляционной тканью красного цвета.
Фаза ремоделирования начинается спустя несколько недель. Это самая долгая фаза, занимающая до двух лет с момента травмы. Продолжается отложение коллагена, его волокна пересекаются, становятся толще. Коллаген III типа постепенно замещается коллагеном I типа, обеспечивающего образование более крепкого рубца. Клеточный состав также претерпевает изменения, которые обеспечивают долговременное поддержание целостности тканей. К примеру, фибробласты дифференцируются в миофи-бробласты, способствуя сокращению раны. Кровеносные сосуды медленно регрессируют; клинически этот процесс сопровождается исчезновением гиперемии и появлением зрелого рубца типично белого цвета.
4. Возможные осложнения. При отсутствии лечения рана может инфицироваться, в результате чего заживление окончиться формированием косметически неудовлетворительного рубца. При повреждении крупных сосудов лица и шеи может возникнуть серьезное кровотечение. Нераспознанная травма лицевого нерва может привести к необратимому параличу. Повреждения паренхимы или протока околоушной слюнной железы могут закончиться формированием кожно-слюнной фистулы или сиалоцеле.
г) Осмотр ран головы и шеи:
1. Жалобы. Если рана находится в стадии заживления, пациенты обычно предъявляют жалобы на боль и дискомфорт. Более глубокие ранения лица и шеи также могут сопровождаться нарушением функции нервов или слюнных желез. Иногда пациенты не придают им значения, поэтому для их обнаружения врач должен проявить внимательность. Повреждение костей лицевого скелета может привести к появлению дополнительных жалоб, например, диплопии при взрывных переломах орбиты, или нарушениям прикуса при переломах нижней челюсти или средней зоны лица.
2. Обследование. У большинства пациентов с ранами мягких тканей проведение дополнительных методов обследования не требуется. Проникающие ранения головы и шеи должны насторожить врача в отношении повреждения крупных сосудов, при которых требуется выполнение КТ-ангиографии. При любых травмах костей необходимо выполнение КТ При необходимости хирургического ушивания раны, определяют основные показатели крови (гемоглобин, электролиты, показатели свертывающей системы).
3. Дифференциальный диагноз. Причину травмы часто можно узнать при первичном обращении пациента. Крайне важно, чтобы при ведении пациента с травмами мягких тканей врач мог сформулировать «реконструктивный алгоритм», который представляет собой концепцию лечения больных с ранениями мягких тканей. Алгоритм начинается с наиболее простых методов, а затем постепенно переходит к наиболее сложным.
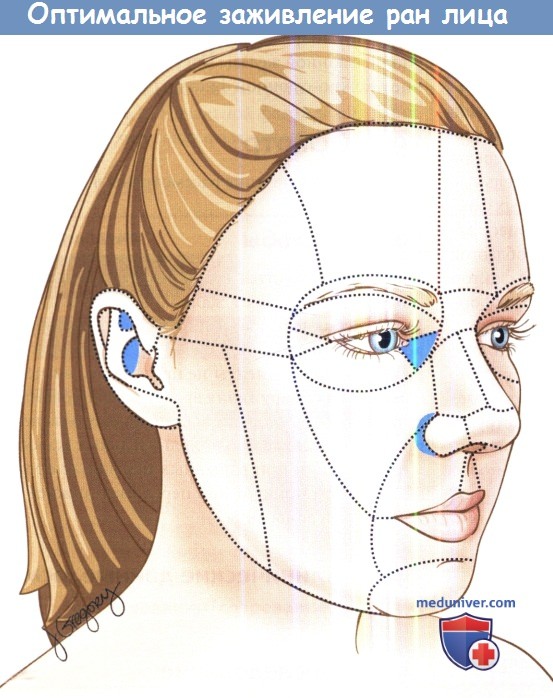 Области лица, при ранениях которых заживление оптимально вторичным натяжением.
Области лица, при ранениях которых заживление оптимально вторичным натяжением.
По мере возрастания сложности, реконструктивный алгоритм включает в себя следующие шаги:
1. Заживление раны без хирургического вмешательства (вторичное натяжение)
2. Заживление раны с отложенным наложением швов (третичное натяжение)
3. Простое ушивание раны (первичное натяжение)
4. Комплексное ушивание раны с пластикой местными тканями (первичное натяжение)
5. Кожные трансплантаты
6. Комплексное лечение с использованием отдаленных тканей (регионарные или свободные лоскуты).
д) Прогноз заживления ран головы и шеи. Правильный анализ имеющейся раны и выбор подходящего метода лечения обычно снижают риск образования грубого рубца. При некоторых ранах для достижения оптимального результата может потребоваться повторное оперативное вмешательство. В первую очередь на прогноз влияют желание и пациента, и хирурга приложить все усилия к благоприятному заживлению раны.
е) Ключевые моменты:
• Процесс заживления раны состоит из фаз воспаления, пролиферации и ремоделирования.
• Заживление ран может происходить первичным, вторичным и третичным натяжением.
• Для выбора метода закрытия раны полезно пользоваться «реконструктивным алгоритмом».
– Также рекомендуем “Препараты и метода местной анестезии в пластической хирургии лица”
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Оглавление темы “Образования, травмы головы и шеи”:
- Варианты удаления шейных лимфоузлов – шейной лимфодиссекции
- Варианты разреза и доступа при удалении шейных лимфоузлов – шейной лимфодиссекции
- Техника и этапы шейной лимфодиссекции – удаления шейных лимфоузлов
- Методы обследования при шишке (образования, припухлости) на шее
- Дифференциальная диагностика припухлости (образования, шишки) на шее
- Клиника, диагностика и лечение проникающих ранений шеи
- Принципы эстетического анализа старения лица косметологом
- Фазы и сроки заживления ран на голове, шее
- Препараты и метода местной анестезии в пластической хирургии лица
- Причины и варианты травмы мягких тканей лица
Источник
Первичная хирургическая обработка ран мягких тканей головы – это хирургическое вмешательство, задача которого заключаются в иссечении тканей, их обеззараживании и предотвращении кровотечения.
Содержание статьи:
- Показания к первичной хирургической обработке
- Техника проведения ПХО ран мягких тканей головы
- Противопоказания к первичной хирургической обработке
- Осложнения при ПХО ран мягких тканей головы
Если в ране присутствуют кровяные сгустки или какие-либо инородные тела, то они требуют незамедлительного удаления, так как могут стать причиной нагноения и дальнейшего развития воспалительного процесса. Основная цель ПХО – направить все действия на профилактику инфицирования и создать максимально хорошие условия для заживления. Поврежденные мягкие ткани зачастую сопровождаются обильным кровотечением, для борьбы с ним может потребоваться подшивание кожного лоскута.
Показания к первичной хирургической обработке
После ранения практически всегда в пораженное место попадают микроорганизмы, в данном случае речь не идет об асептических операционных ранах. Любое такое ранение должно пройти ПХО, исключениями лишь являются:
- неглубокие раны маленькой локализации;
- многочисленные резано-колотые раны, если вокруг них нет гематом.
Основные показания для первичной хирургической обработки таковы:
- Раны, отличающиеся длительным кровотечением и широкой площадью повреждения;
- Раны скальпированного типа;
- Рваные раны и ушибы, при которых произошло расслоение мягких тканей и образовалось скопление крови, а также обильно выделяется раневая жидкость и зарождается некротический процесс;
- Гнойные раны сильной степени инфицирования.
По некоторым причинам врачи считают нужным отложить ПХО на некоторый срок, если было принято такое решение, тогда больному приписывают прием сильнодействующих антибиотиков. Однако при прогрессирующих сильных болевых ощущениях, повышенной температуре и чрезмерной отечности срочно осуществляют позднюю ПХО.
Техника проведения ПХО ран мягких тканей головы
Подготовительные меры ПХО включают в себя общее антибактериальное лечение и прием средств против столбняка. Так как ранение может возникнуть вследствие укуса животного, то пациенту будет необходима вакцинация, направленная на профилактику бешенства.
Выбор метода обезболивания варьируется и зависит от обширности локализации раны. При незначительных поражениях мягких тканей головы достаточно одного местного обезболивания, а при глубоких ранах с гнойным воспалением требуется общий наркоз.
Важно соблюдать не только все этапы первичной хирургической обработки, но и создать условия, которые смогут обеспечить 100-% стерильность.
Этапы ПХО таковы:
- Иссечение кожных краев. Оно должно быть качественным и четким, при необходимости удаляют все пораженные и омертвелые ткани, ведь они не способны больше функционировать.
- Рассечение апоневроза. Для этого делают зигзагообразный разрез, после завершения операционного вмешательства он не будет сдавливать мягкие ткани.
- Удаление инородных тел из раны. Разводят края дефективной области и иссекают некротическую область, убирая все посторонние элементы, попавшие ранее в рану. Определить то, что ткань уже омертвела можно по кровоточивости, она буде отсутствовать, а также по функционированию мышечной системы. В некротических тканях нет сокращения мышц и надлежащей упругости. Продиагностировать состояние тканей при первичной хирургической обработке достаточно трудно, ведь невозможно самостоятельно проследить за изменениями клеточного уровня, а первое время они могут быть незаметными. Только отстроченная и поздняя ПХО способны определить уровень омертвения.
- Остановка кровотечения. Если на этом этапе были замечены нервные либо сосудистые стволы, то их оттесняют в сторону с помощью неострого крючка. Также некоторые случаи вынуждают осуществлять перевязку сосудов или дальнейшее накладывание швов.
- Осмотр днища раны. Этот этап крайне важен, так как кости черепа, в том числе, могут быть повреждены. Лучше всего перекрыть оголенную костную область неповрежденной мышечной тканью, фиксируя это сшиванием (редкие швы). Данное действие нельзя осуществить на всех мягких тканях, ведь мышцы скальпа находятся и на верхней части черепа. При подобных ранах кости черепа ограждают рядом находящимися краями сухожильного шлема.
- Орошение антибиотическими средствами. Распыляют их не только на всю поверхность раны, но и на ее стенки.
- Наложение швов и подшивание утраченного кожного лоскута. Если такой отсутствует, то используют лоскут из других участков тела больного, ведь при обширной локализации не произойдет полная регенерация тканей.
- Дренирование. Зачастую используют вакуумные устройства для аспирации раневого отделяемого и промывают рану антисептическим раствором.
Для определения масштабности и сложности работ необходимо тщательно проанализировать состояние раны. Размер и тип дефектной области влияет на специфику проведения ПХО, рассмотрим следующие нюансы:
- Большие раны не нуждаются в дополнительном рассечении, потому во время ПХО достаточно раздвинуть их края.
- Раны, полученные в результате ушиба, подвергаются как процедуре рассечения, так и иссечения.
- Раны колотого и резанного типа с гематомами и обильным кровотечением сперва рассекают, а после останавливают кровь. В большинстве случаев иссечение для них не проводится.
- При локальных ранениях и сложном строении раневого канала для начала рассекают рану, удаляют весь некротический материал, обеспечивая дополнительными разрезами доступ для дренирования.
Противопоказания к первичной хирургической обработке
Категорически запрещено проведение ПХО ранений головы при крайне сложных клинических картинах, а также если больной находится в шоковом состоянии. Данную процедуру можно осуществить позже, когда состояние немного стабилизируется и специалисты проведут антишоковую терапию.
К осложнениям спорного характера относятся те, которые требуют тщательного анализа, сопоставления положительных и отрицательных сторон. Тут станет актуальным пример ранений лицевой области, ПХО могут отменить из-за косметических последствий, но если стоит угроза серьезного инфицирования, тогда первичную хирургическую обработку все-таки проводят.
Осложнения при ПХО ран мягких тканей головы
Основная проблема послеоперационного этапа, которая приводит к осложнениям, вызвана некорректными врачебными действиями. Если хирурги допустили ошибку на одном из этапов ее проведения, тогда возможно возникновение повторного кровотечения, а это уже становится причиной для внеплановой ПХО. При чрезмерном иссечении тканей дефективность оперируемой области станет выраженной для окружающих даже после полного заживления. Встречается и нагноения, они появляются из-за ошибочной ревизии ранения и недостаточном рассечении.
Источник
