Себорейная экзема кожи головы симптомы

Себорейная экзема – это хронический дерматоз, проявляющийся высыпаниями мелких узелков, постепенно образующих бляшки, покрытые плотными жирными чешуйками и корками, при удалении которых открывается влажная поверхность. Высыпания себорейной экземы локализуются на голове, за ушными раковинами, на лице, в естественных складках кожи, в околопупочной области, на коже туловища и сгибательных поверхностей рук и ног. Диагностика заболевания включает дерматоскопию, соскоб на патогенные грибы, консультации других специалистов, обследование органов ЖКТ, исследование гормонального и иммунологического статуса. Лечение проводится местными противомикробными препаратами, витаминами и физиотерапевтическими методами.
Общие сведения
Себорейная экзема является одной из клинических форм экземы, к которой также относятся истинная, профессиональная и микробная экзема. Заболевание может возникнуть в равной степени у лиц обоих полов и любого возраста. Часто себорейная экзема развивается на фоне себореи или как осложнение себорейного дерматита. У ВИЧ-инфицированных она может быть одним из первых проявлений СПИДа. Особенностью себорейной экземы у таких пациентов является ее распространение по всему кожному покрову.
Себорейная экзема
Причины
Современная дерматология придерживается инфекционно-аллергической теории развития себорейной экземы. По данным различных клинических исследований в 50-80% случаев себорейной экземы имеет место присутствие Pityrosporum ovale в очагах поражения. Реже выявляются грибки рода Candida или стафилококки.
Факторами, предрасполагающими к развитию себорейной экземы, являются повышенная продукция секрета сальными железами, заболевания ЖКТ (гастрит, язвенная болезнь), нарушения в работе печени (гепатит, цирроз печени), гормональные отклонения (сахарный диабет, дисбаланс эстрогенов и андрогенов, ожирение), вегето-сосудистая дистония. Отмечено, что себорейная экзема часто возникает на фоне сниженного иммунитета, что в свою очередь может быть обусловлено частыми ОРВИ, перенесенным тяжелым заболеванием, хроническим инфекционным очагом (гайморит, синусит, отит, тонзиллит и др.).
Симптомы себорейной экземы
Себорейный дерматит начинается с возникновения на коже розово-желтых узелков небольшого размера. Узелки увеличиваются и сливаются между собой, что приводит к образованию инфильтрированных бляшек дисковидной формы. Бляшки имеют диаметр 1-2 см и покрыты многочисленными плотными жирными чешуйками. При снятии чешуек под ними открывается слегка влажная поверхность, выраженное мокнутие не характерно.
Очаги поражения себорейной экземы имеют четкие границы и неровные края. В начале заболевания они могут быть сухими, но затем приобретают типичный «сальный» вид. Зуд, как правило, выражен слабо и мало беспокоит пациентов. Разрешение элементов себорейной экземы происходит начиная с центра очага поражения, что приводит к трансформации бляшек в кольца или дуги. При правильной терапии заболевания после его завершения на коже не остается никаких следов.
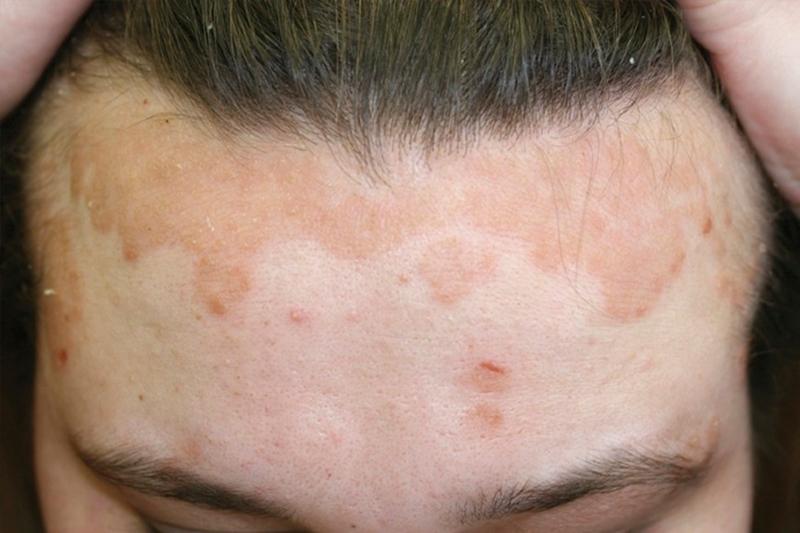
Обычно высыпания себорейной экземы располагаются на голове: в зоне роста волос, на лбу, в области бровей, в носогубных складках, вокруг рта и за ушными раковинами. При локализации очагов себорейной экземы на волосистой части головы они, разрастаясь по периферии, со временем переходят на край роста волос и на лоб. Здесь очаг поражения четко очерчен инфильтрированной каймой красного цвета и напоминает псориатический диск. Этот симптом получил название «себорейная корона». Сзади высыпания себорейной экземы с волосистой части головы распространяются на шею и заушные складки. Сливаясь, они образуют обширный очаг поражения в виде шлема – так называемый «экзематозный шлем».
При себорейной экземе часто происходит поражение кожи век с развитием блефарита, который отличается выраженным отеком и краснотой века, наличием чешуек и образованием трещин у наружного края глаза. Поражение век часто сочетается с конъюнктивитом и сопровождается отделяемым из глаза, из-за которого по утрам происходит слипание век.
Себорейная экзема гладкой кожи локализуется на груди, в околопупочной и межлопаточной областях, в подмышечных впадинах, на сгибательной поверхности конечностей. Благодаря своим неровным краям очаги поражения гладкой кожи напоминают «географические карты». Они немного возвышаются над общим уровнем кожи и склонны к периферическому росту. Себорейная экзема может осложниться вторичным инфицированием элементов сыпи с развитием фолликулита, гидраденита, стрептодермии и т. п.
Диагностика
Диагноз себорейной экземы устанавливает врач-дерматолог. Зачастую для этого достаточно визуального осмотра очагов поражения кожи. Проводят также дерматоскопию, люминесцентную диагностику, исследование соскоба кожи и волос на патогенные грибы. Вторичное инфицирование служит показанием для проведения бакпосева отделяемого из очагов поражения.
Гистологическое исследование при себорейной экземе выявляет гиперкератоз, легкий акантоз и внутриклеточный отек, удлинение эпидермальных выростов, что наблюдается и при нейродермите. Отличительными особенностями являются наличие в верхних слоях эпидермиса скоплений липидов, присутствие кокковой флоры, признаки перифолликулита.
Для выявления фоновых заболеваний и очагов хронической инфекции пациентам с себорейной экземой могут быть назначены консультации других специалистов: гастроэнтеролога, эндокринолога, гинеколога, отоларинголога, невролога. С этой же целью проводятся дополнительные обследования: гастроскопия, УЗИ органов брюшной полости, гормональные и иммунологические исследования крови, УЗИ малого таза, риноскопия, фарингоскопия и др. Больным с поражением век необходима консультация окулиста.
Дифференциальный диагноз себорейной экземы необходимо проводить с истинной и профессиональной экземой, псориазом, трихофитией, микроспорией. Расположение высыпаний на голове и отсутствие в анамнезе вредных воздействий, связанных с профессиональной деятельностью пациента позволяет исключить профессиональный характер экземы. В сравнении с истинной экземой при себорейной экземе клинические симптомы более мономорфны: нет везикулезных высыпаний и связанного с ними мокнутия. Менее плотные бляшки и не такие массивные чешуйки, а также расположение элементов на сгибательных поверхностях конечностей позволяют отличить себорейную экзему от псориаза. Для микроспории и трихофитии волосистой части головы характерны изменения волос в виде «пеньков», отрубевидное (не жирное) шелушение и выявление мицелия грибов при исследовании волос.
Лечение себорейной экземы
Пациентам с повышенным салоотделением рекомендовано ограничить употребление жирной, жаренной, сладкой и острой пищи, избегать посещения бани и пребывания во влажном и жарком климате. При себорейной экземе необходимо тщательно подбирать средства по уходу за волосами и кожей. Они должны соответствовать типу волос и жирности кожи.
Местное лечение себорейной экземы проводят противомикробными средствами: серно-резорциновой и белой ртутной мазью, серной болтушкой, салициловой мазью. Внутрь назначают рибофлавин, витамины В1 и В6. Хороший эффект в лечении себорейной экземы оказывают физиотерапевтические методы: дарсонвализация, магнитотерапия, лазерное лечение, криотерапия и криомассаж. Присоединение вторичной инфекции требует назначения антибактериальных мазей и системной антибиотикотерапии. Лечение себорейной экземы должно проводиться совместно с терапией фонового заболевания и санацией инфекционных очагов.
Источник
Себорейная экзема – хронический тип дерматоза, который проявляется высыпаниями в виде мелких узелков. С течением времени такие узелки образуют бляшки, покрывающиеся плотными и жирными чешуйками. Если удалить такие чешуйки и корки, то откроется влажная поверхность. Высыпания обычно локализуются за ушными раковинами, в области головы и лица, на кожных складках, в околопупочной области, а также на коже туловища и на сгибательной поверхности конечностей.
Содержание статьи:
- Причины возникновения себорейной экземы
- Симптомы себорейной экземы
- Диагностика себорейной экземы
- Лечение себорейной экземы
Диагностика включает дерматоскопию, взятие соскоба на патогенные грибы, консультацию различных специалистов, осмотр органов желудочно-кишечного тракта, изучение гормонального статуса. Лечение обычно проводится посредством местных противомикробных препаратов, витаминов и физиотерапевтических методов.
Себорейная экзема считается клинической формой экземы, к числу которой относится и истинная, профессиональная, микробная экзема. Болезнь возникает у лиц обоих полов и в любом возрасте. Очень часто себорейная экзема будет формироваться на фоне себореи или в качестве себорейного дерматита. У носителей ВИЧ, себорейная экзема может стать проявлением СПИДа. Особенностью экземы считается ее распространение по всему кожному покрову.
Причины возникновения себорейной экземы
В современной дерматологии говорят об инфекционно-аллергической теории развития себорейной экземы. При клинических исследованиях в 50% случаев себорейной экземы имеет присутствие Pityrosporum ovale в самом очаге поражения. Реже обычно выявляются грибки Candida (или стафилококки).
Факторы, которые считаются предшественниками развития себорейной экземы – повышенный уровень продукции секрета (сальными железами), болезни ЖКТ (язва, гастрит), нарушения функционирования печени (цирроз, гепатит), гормональные нарушения (ожирение, сахарный диабет, дисбаланс эстрогенов, к примеру), ВСД. Очень часто себорейная экзема возникает на фоне пониженного иммунитета, причиной чего выступают ОРВИ, хронические инфекции (синусит, гайморит), тяжелые заболевания.
Симптомы себорейной экземы
Первый этап развития себорейной экземы начинается с образования розово-желтых узелков на коже. Такие узелки имеют небольшой размер. Постепенно такие узелки могут увеличиться или слиться, что в дальнейшем приведет к возникновению инфильтрированных бляшек дисковидной формы. Такие бляшки достигают диаметра 1-2 см и покрываются множественными плотными чешуйками, которые к тому же еще и жирные.
При попытке снять чешуйки открывающаяся поверхность становится влажной. Очаги поражения имеют неровные края и четкие границы. В самом начале они могут быть суховатыми или, напротив, представлены «сальным» видом. Сопровождающийся зуд не выражен ярко и редко беспокоит пациентов. Разрешение элементов начинается с самого центра очага и в дальнейшем приводит к процессу трансформации бляшек в дуги или кольца. Если провести правильную терапию, то впоследствие на коже не останется ни одного следа.
Как правило, высыпания себорейной экземы расположены в области головы (в районе роста волос, бровей, носогубной складке, возле рта, за ушами). Если очаги себорейно экземы локализуются на волосистой части головы, разрастаясь по периферии, им свойственно переходить на линию роста волос, затрагивая лоб. Очаг поражения обычно хорошо очерчен инфильтрированной каймой красноватого цвета, напоминая псориатический диск. Такой симптом называется «себорейная корона». С задней стороны головы, с ее волосистой части, сыпь себорейной экземы проникает на шею и в заушные складки. Когда высыпания сливаются, то образуют обширный очаг поражения в виде шлема – «экзематозный шлем».
Во время протекания себорейной экземы часто наблюдается поражение кожи с формированием блефарита. Обычно блефарит отличается ярко выраженной отечностью и красным цветом, а также присутствием чешуек и возникновением трещин возле внешнего края глаза. Повреждение век чаще всего сочетается с конъюнктивитом и протекает параллельно с выделениями из глаз, из-за чего происходит их слипание по утрам.
Себорейная экзема гладкой кожи сосредотачивается в области груди, а также в околопупочной или в межлопаточной областях. Не исключено, что себорейная экзема располагается в подмышечных впадинах и на сгибательной поверхности конечностей. Из-за неровных краев поражение поверхности гладкой кожи может напоминать географическую карту. Обычно такие поражения чуть возвышаются над общим уровнем и склонны к периферическому росту.
Не исключено, что себорейная экзема осложняется инфицированием элементов сыпи с дальнейшим появлением фолликулита, остиофолликулита и гидраденита.
Диагностика себорейной экземы
Диагноз себорейной экземы обычно ставит дерматолог. Обычно для постановки диагноза достаточно провести внешний осмотр самого очага поражения дермы. Также проводят дерматоскопию, берут соскоб кожи и волосины на наличие патогенных грибов. Не исключена и люминесцентная диагностика. Вторичное инфицирование послужит сигналом к проведению бакпосева выделений из очага.
При помощи гистологического исследования во время себорейной экземы можно выявить гиперкератоз, а также легкую степень акантоза и внутриклеточного отека. Удлиненность эпидермальных выростов также определяется посредством данного исследования. Последнее наблюдается и при нейродермите. Отличительной особенностью считается присутствие накопленных липидов, расположенных в верхних слоях эпидермиса. Наличие кокковой флоры, симптомы перифолликулита – всё это также может быть диагностировано.
С целью выявления других фоновых заболеваний и симптомов хронических заболеваний, людям, страдающим себорейной экземой, назначают консультацию других специалистов – эндокринолога, гинеколога, невролога, гастроэнтеролога. С такой же целью осуществляют и другие исследования: УЗИ брюшины, гастроскопию, гормональные исследования, УЗИ малого таза, фарингоскопию и риноскопию. Больные, у которых поражены веки, нуждаются в консультации окулиста.
Дифференциальный диагноз себорейной экземы следует осуществлять с псориазом, профессиональной истинной экземой, микроскопией и трихофитией. Локализация высыпаний на голове, а также отсутствие вредоносных воздействий в анамнезе, которые связаны с профессиональной деятельностью пациента, позволит исключить профессиональную природу заболевания.
Как известно, при себорейной экземе клинические симптомы проявляются более мономорфно: отсутствуют везикулярные высыпания, а также связанная с ними мокнутия. Наличие не сильно плотных бляшек и малой массивности чешуек, а еще и элементов на сгибательной поверхности рук и ног, помогает отличить данный вид экземы от псориаза, к примеру.
Если говорить о микроскопии и трихофитии волосистой части головы, то для нее будут характерны изменения волос в виде шелушения и выделения мицелия грибов во время исследования волос.
Лечение себорейной экземы
Пациенты, которые имеют повышенную степень салоотделения, должны ограничить потребление жирной и сладкой пищи, а также на время прекратить посещение бань, пребывания в жарких местах и влажном жарком климате. При данном заболевании следует очень тщательно подбирать средства, предназначенные для ухода за волосами и кожей. Такие средства должны полностью соответствовать типу волос пациента и жирности его кожи.
Местное лечение себорейной экземы
Если говорить о местном лечении себорейной экземы, то его проводят, используя противомикробные средства, которые включают серно-резорциновую и белую ртутную мазь, салициловую мазь и серную болтушку. Во внутрь назначают применение рибофлавина и витаминов B1 и B6. Благоприятный эффект в лечении может оказать один из следующих физиотерапеватических методов: дарсонвализация, лазерное лечение, магнитотерапия, криотерапия, криомассаж. Если к основному заболеванию присоединится вторичная инфекция, тогда потребуется применение антибактериальных мазей и других антибиотиков.
Важно знать, что лечение себорейной экземы проводится вместе с терапией фонового заболевания, а также с санацией инфекционных очагов.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Себорейная экзема (синонимы: себорейный дерматит, диссеборейный дерматит, болезнь Унны) – хроническое заболевание кожи, в основе которого лежит нарушение секреторной функции сальных желез, выявляющееся в богатых сальными железами участках кожи.
[1], [2], [3], [4], [5], [6]
Эпидемиология себорейной экземы
Средняя встречаемость заболевания среди популяции составляет 3-5%, однако у пациентов с им-мунодефицитами оно встречается значительно чаще: от 30 до 80%. Как правило, начинается в период полового созревания, однако может развиться в любом возрасте. Большинство пациентов заболевает в возрасте до 30 лет, после 50 лет риск возникновения заболевания вновь возрастает. Мужчины болеют чаще. Основная жалоба пациентов – зуд, усиливающийся при потоотделении. Состояние чаще ухудшается в зимнее время.
[7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17]
Причины и патогенез себорейной экземы
Причины и патогенез себорейной экземы до настоящего времени изучены недостаточно. Существенную роль в ее развитии играют генетические факторы, гиперпродукция сальных желез, патологические изменения функции сальных желез, бактерии, обнаруживаемые в устьях волосяных фолликулов и сальных желез, стресс, аллергические реакции.
Гиперфункция сальных желез является важным предрасполагающим фактором. У новорожденных сальные железы активны вследствие эндогенного образования андрогенов, поэтому себорейная экзема может развиться у детей до 3 месяцев. В более позднем возрасте активность сальных желез снижается, поэтому развитие себорейной экземы происходит менее часто. Влиянием андрогенов объясняется и более частое возникновение заболевания у мужчин. Качественные изменения кожного сала доказаны не были.
О роли нервной системы свидетельствуют такие факты, как связь болезни Паркинсона и себорейной экземы. При полиомиелите или сирин-гомиелии кожные изменения часто имеют место только в области поражения тройничного нерва. Пациенты также часто подчеркивают, что стресс усугубляет кожные проявления. Проявления заболевания более выражены в зимнее время. При недостатке цинка или энтеропатическом акродерматите повышен риск развития себорейного дерматита. Имеет место нарушение обмена эссенциальных жирных кислот. Недостаточность витамина В также может вызвать подобный дерматоз.
В настоящее время широко изучается возможная роль дрожжей Malassezia (Pityrosporum) в развитии себорейного дерматита. Связь подтверждается тем, что при лечении себорейной экземы противогрибковыми препаратами наблюдается уменьшение проявлений заболевания и уменьшение колонизации кожи Malassezia. Количество дрожжевых клеток на поверхности кожи больного значительно превышает нормальные показатели (5*105 см2у здоровых и 9,2х105 см-2 у больных себорейной экземой). Мицелиальная фаза грибов при себорейной экземе встречается у 26% больных (у здоровых – в 6% случаев). Предполагают также, что себорейная экзема является своеобразной специфической реакцией кожи на Malassezia. Изучены различные нарушения иммунной системы у больных себорейной экземой как результат деятельности дрожжеподобных грибов: отмечена взаимосвязь титров антител к Malassezia с тяжестью себорейной экземы волосистой части головы.
Этиологическую роль играют не только дрожжи Malassezia. Например, у некоторых младенцев, страдающих себорейной экземой, из кала и с поверхности кожи высеиваются многочисленные колонии Candida albicans, а аппликационные тесты и реакция трансформации лимфоцитов подтверждают наличие сенсибилизации. Известно также о перекрестных антигенах С. albicans и Malassezia.
Вероятно, однако, что у разных групп пациентов имеет место свой определенный патогенез данного заболевания, поскольку, например, у пациентов с выраженным иммунодефицитом клетки Malassezia высеиваются значительно реже, чем у пациентов без иммунопатологии. Себорейная экзема является также одним из важнейших маркеров ВИЧ-инфицированных пациентов.
[18], [19], [20], [21], [22]
Симптомы себорейной экземы
Симптомы себорейной экземы характеризуются тенденцией к хроническому течению, частыми рецидивами, плохо поддаются лечению. Косметические недостатки могут приводить к психологическим проблемам у пациентов, вызывать нарушения социальной адаптации. Основной жалобой пациентов является зуд, усиливающийся при потении.
[23], [24], [25], [26]
Детская себорейная экзема
Детская себорейная экзема чаще возникает в первые шесть месяцев жизни ребенка и обычно полностью проходит в течение нескольких месяцев. Чаще болеют склонные к ожирению дети. Поражение возникает на коже волосистой части головы, однако может поражаться кожа лица в области бровей и носогубных складок, при распространении процесса могут вовлекаться сгибательные области конечностей, крупные складки тела. На волосистой части головы образуются наслоения жирных, окруженных трещинами желтоватых чешуек – гнейса. Диссеминированные очаги инфекции, локализующиеся в крупных складках, напоминают таковые при псориазе, однако склонны к быстрому излечиванию.
Высыпания возникают в местах, характеризующихся повышенным содержанием сальных желез – лицо, волосистая часть головы, грудь, межлопаточная область, крупные складки. Симптомы чаще всего представлена наличием воспалительноых покрасневших и слегка инфильтрированных очагов с неправильными очертаниями, с желтоватыми чешуйками и корочками на гиперемированом фоне. Поражение имеет вид либо сливных крупных очагов, напоминающих географическую карту, либо круглых с четкими границами множественных очагов, напоминающих отрубевидный лишай. При сильных субъективных ощущениях – зуде, жжении – появляются экскориации, трещины, присоединяется вторичная инфекция. Протоки сальных желез выглядят расширенными.
На лице поражения чаще располагаются вокруг носа, в носогубных складках, коже бровей. У части больных отмечается ухудшение состояния после пребывания на солнце или после УФО. На туловище обычно инфильтрация выражена слабо вследствие отторжения чешуек из-за потения. Могут поражаться крупные складки – подмышечные, паховые, клиническая картина при этом напоминает кандидоз или интертриго.
На волосистой части головы высыпания имеют четко отграниченные очертания и тенденцию к слиянию. Иногда наблюдается тотальное поражение волосистой части головы, напоминающее панцирь. Очаги часто переходят на затылок, боковые области шеи, ретроаурикулярную область. Нередко в ретроаурикулярной области образовывается длительно не заживающая трещина, которая склонна к вторичному инфицированию. В центре грудины или между лопатками поражение приобретает вид инфильтрированных гиперемированных очагов.
Себорейная эритродермия является осложнением себорейной экземы и возникает при непереносимости наружного лечения или вследствие контактной сенсибилизации.
[27], [28]
Диагностика себорейной экземы
Диагностика себорейной экземы не вызывает затруднений и основывается на типичной клинической картине заболевания. Основную трудность представляет дифференциальная диагностика с вульгарным псориазом, особенно при поражении волосистой части головы. При псориазе высыпания располагаются по росту волос, являются более инфильтрированными, шелушение более сухое. Себорейная экзема быстрее поддается терапии, чем псориатические поражения. При поражении крупных складок необходимо помнить о кандидозе или интертриго. При себорейной эритродермии надо исключить синдром Сезари.
[29], [30], [31], [32], [33]
Лечение себорейной экземы
Лечение себорейной экземы может быть как местным, так и системным, и зависит от тяжести заболевания. Из-за склонности к рецидивам лечение является долгосрочным и направлено на коррекцию себореи. Проводится противовоспалительная и антимикотическая терапия.
При легких формах себорейной экземы с локализацией высыпаний на гладкой коже используются мазь, крем или раствор противогрибкового препарата, которые применяют 1-2 раза в день в течение 2-4 недель. Обезжиривание кожи лица производят спиртовыми растворами с добавкой салициловой кислоты (2-3%) или резорцина (2%). Днем используют пудру, содержащую серу. Для лица рекомендуются средства с эритромицином (лосьон «Зинерит») или кетоконазолом (крем «Низорал»). На ночь показано подсушивающее лечение себорейной экземы: цинковый лосьон с клиохинолом (5%) и/или ихтиолом (2-5%), а также серой (2-5%). Мокнущие очаги хорошо обрабатывать 1% водным раствором бриллиантовой зелени.
Местные кортикостероиды являются одним из наиболее эффективных методов лечения себорейной экземы. Кортикостероиды обладают мощным противовоспалительным действием, однако их длительное применение ограничено побочными эффектами – возникновением атрофии кожи, телеангиэктазий, акне, периорального дерматита. У детей кортикостероиды следует назначать с особой осторожностью, учитывая повышенную всасываемость кожного покрова. На лицо назначают кортикостероидные кремы низкой активности – преднизалон и гидрокортизон.
Для мытья головы применяют антисеборейные средства с кератолитическими и антимикробными добавками: сульфид селена (шампунь Vichy Dercos с сульфидом селена), салициловую кислоту, деготь («T-gel», «Friderm-Tar»), цинк («Friderm-Zinc»). Показан кетоконазол (шампунь «Низорал»), активный в отношении липофильных дрожжеподобных грибков (2 раза в неделю). Антисеборейные настойки для волос содержат серу, салициловую кислоту, резорцин или нефеминизированные эстрогены. Для кратковременного эффекта показаны спиртовые растворы глюкокортикоидов, иногда с добавкой дегтя. При сильном воспалительном процессе в очагах назначают галогенизированные глюкокортикоиды. В качестве основ рекомендуются кремы, лосьоны или гели.
При тяжелом течении заболевания, характеризующемся наличием очагов с выраженным воспалением и плотным наслоением чешуек, с целью удаления последних используются кератолитики, такие как салициловая кислота или препараты угольного дегтя. После отшелушивания применяются местные противогрибковые и кортикостероидные препараты. Дополнительно могут быть рекомендованы антигистаминные средства, препараты кальция, а в случае присоединения бактериальной инфекции назначаются антибиотики.
При неэффективности наружной терапии показано применение системных антимикотических препаратов внутрь в течение одной недели: кетоконазол (200 мг/сутки), тербинафин (250 мг/сутки), флуконазол (100 мг/сутки), итраконазол (200 мг/сутки). Наиболее полно изучено действие кетоконазола и итраконазола. Флуконазол и тербинафин менее эффективны против Malassezia, однако также применяются в лечении себорейной экземы.
В особо тяжелых случаях назначаются себосупрессивные препараты, такие как изотретиноин, уменьшающий активность и размер сальных желез на величину до 90% и обладающий также противовоспалительным действием. Показано, что ежедневный прием препарата в суточной дозе от 0,1 до 0,3 мг/кг массы тела приводит к улучшению тяжелой себореи после 4-х недель лечения.
В комплексное лечение себорейной экземы включаются антигистаминные препараты, мультивитамины, седативные средства, препараты для нормализации функций желудочно-кишечного тракта, а в случае присоединения вторичной инфекции – антибактериальные средства и эубиотики.
Источник
