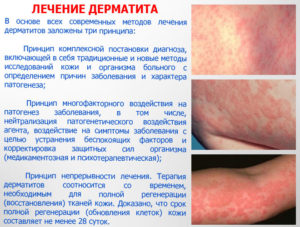
Шелушение кожи под коленками у ребенка

Когда у младенца появляются красные пятна на ногах, возможно у ребенка дерматит под коленками. Это проявление обостренной реакции иммунной системы на внешние раздражители. Довольно часто раздражение вызывает зуд, из-за чего малыш может расчесывать покраснение или плакать от дискомфорта. Из-за того, что это хроническое заболевание, родителям необходимо точно знать, чем оно вызвано и как его лечить.
Причины дерматита
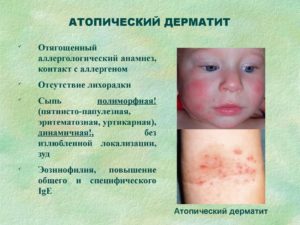
Атопический дерматит
Атопический дерматит (диатез, нейродермит) представляет собой хроническое заболевание, которое вызвано наследственными факторами.
Появляется у людей, родители которых были склонны к аллергическому риниту или поллинозу. Также одним из факторов риска является частая бронхиальная астма у родственников.
Нейродермит проявляет себя в виде сильного зуда, покраснений или высыпаний, которые на фото выглядят плоскими. Анализы показывают заметно увеличенный иммуноглобулин.
Когда у ребенка диагностирован атопический дерматит, то важно знать что это хроническое заболевание кожи. В основном оно появляется из-за генетической предрасположенности.
Если у родственников присутствуют врожденные аллергии или бронхиальная астма, то это означает, что младенец может также быть носителем чувствительной иммунной системы.
Основные причины:
- пыльца растений;
- шерсть животных (любых или же определенного вида);
- домашняя пыль;
- табачный дым;
- стрессовые ситуации;
- лактоза;
- каши;
- стиральный порошок;
- вода;
- гигиенические средства.
Аллерген легко выявить, ведь после него область покраснения под коленками у грудничка усиливаются. Также, если вовремя не убрать из окружения возбудитель, то раздражение будет распространяться. Но лучше всего сдать специальные анализы, которые помогут точно выявить аллерген.
Симптомы заболевания
Признаки заболевания носят эпизодический характер, и могут полностью пропасть, когда исчез контакт с раздражителем. Но важно помнить, что при попадании аллергена на кожу или в дыхательные пути, иммунная система атакует его, что снова вызывает внешние симптомы.
Признаки атопического дерматита:
- локализованная сухость кожи;
- местная отечность;
- крапивница;
- красные пятна на коже;
- шелушение;
- нарастающий зуд.
Локализация проявлений атопического дерматита зависит от возраста. Это происходит потому, что кровеносная система перераспределяет кровь в зависимости от того, как растет тело.
Где чаще всего появляется сыпь:
- У младенцев чаще всего сыпь появляется на голове, из-за того, что почти 60% питательных веществ идет на строительство мозга (за первый год он увеличивается в 2–2,5 раза).
- Раздражение под коленками у ребенка появляется чаще всего в дошкольном возрасте. Также страдают от дерматита и локти.
- У ребенка школьного возраста большинство покраснений появляется на голенях и предплечьях, в тех местах, где проходят вены.
- Но важно помнить, что каждый организм индивидуален, и заболевание может проявиться во всех перечисленных областях. Иногда оно отмечается на шее или паховой области, там, где находятся крупные артерии.
В каком возрасте появляется
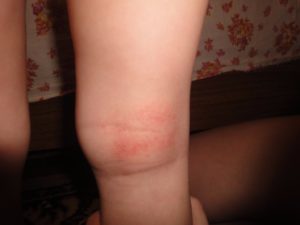
Красные пятна на коленях у ребенка
Из-за того, что атопический дерматит вызван генетическими факторами, то его не регистрируют во взрослом возрасте. Чаще всего первые признаки появляются в младенческом возрасте, и составляют порядка 65% от тех, кто предрасположен к данному заболеванию. К 5 годам этот показатель доходит до 90% детей.
Если у ребенка проявилась болезнь в первый год жизни, то существует вероятность что она пройдет еще до 4 лет. Но большинство носителей перерастают данное заболевание только в подростковом возрасте.
Ведь тогда все системы организма подвергаются большим гормональным всплескам. Такие стрессовые состояния помогают иммунной системе начать реагировать правильно.
Но примерно 5-10% детей, у которых был диагностирован атопический дерматит, будут страдать от него всю жизнь.
Как избежать обострения
Когда у ребенка красные шершавые пятна под коленками, необходимо принять меры, устраняющие раздражитель. Если же внешнего фактора нет, а заболевание носит внутренний характер, то такие меры помогут ускорить выздоровление.
Что нужно сделать:
- Удалить из окружения малыша вещи, содержащие синтетические волокна. Лучше всего кожа ребенка реагирует на хлопковые вещи.
- Для купания использовать специальные средства, которые не содержат компонентов способных вызывать аллергию.
- Заменить стиральный порошок на гипоаллергенный, без отдушек и красителей. Лучше всего выбирать средство, придуманное специально для детей, или используемое для нежных тканей. И также следует отказаться от кондиционеров или других веществ.
- Использовать специальные увлажняющие мази (эмоленты). При этом стоит выбирать средства без красителей и ароматизаторов. Сначала кожу ребенка очищают водой с мылом, или специальной салфеткой, после чего наносят небольшое количество увлажняющего крема, слегка втирая. Кожа должна быть хорошо смазана, но при этом нельзя использовать слишком много средства, иначе может появляться опрелость.
- Доктор Комаровский считает, что одной из причин может быть хлор в водопроводной воде. Поэтому нужно ограничить принятие водных процедур, ребенок не должен находиться в воде дольше 10 минут. А также важно следить, чтобы вода была 27-28 градусов.
- Для того чтобы не появилась вторичная инфекция, необходимо предотвратить расчесывание зудящих областей. Требуется аккуратно обрезать ногти, так чтобы не было острых краев.
Кроме этого, важно проконсультироваться с участковым педиатром, о причинах подобного покраснения. Это поможет исключить инфекционные или грибковые факторы, и сосредоточиться только на лечении дерматита.
Лечебные средства
Когда у грудничка под коленками появилась краснота, важно помнить что лекарственные препараты можно применять только по назначению врача. Кожа у младенцев очень нежная и тонкая, а значит все вещества, попадающие на нее, проникают в организм. А при самостоятельном лечении невозможно точно рассчитать, дозу лекарства, что может вызывать аллергическую реакцию или отравление.
Виды лекарств:
- Мази местного применения, которые облегчают дискомфорт и смягчают кожу.
- Пероральные препараты, в виде таблеток или сиропов, которые помогают организму справиться с проблемой, вызвавшей покраснение.
Даже средства, назначенные педиатром, требуют детального изучения. Прежде чем дать препарат ребенку, необходимо изучить дозировку, выяснить какие существуют противопоказания, и что за побочные эффекты могут возникнуть. Это важно сделать для того, чтобы при нештатных ситуациях знать причину странного поведения малыша. Такая внимательность поможет скорректировать лечение.
Препараты, отпускаемые без рецепта:
- Лекарства с топическими стероидами, облегчают внешнее проявление болезни.
- Местные лекарства с антигистаминным эффектом, хорошо действуют при сухой или зудящей коже. Имеют минимальный список побочных эффектов. Но важно выбирать лекарственные средства, не содержащие этанол, ведь он даже в малых дозах вреден для грудничка.
- Пероральные антигистаминные препараты, помогают снять зуд и красноту.
Лекарства, для которых требуется назначение врача:
Иммуномодуляторы местного и внутреннего типа в состав которых входят нестероидные компоненты.
- Применяются для снятия покраснения и зуда. Трое из четырех детей старше 24 месяцев избавляются от всех признаков заболевания. Из-за того, что эти препараты оказывают довольно сильное воздействие, для грудничков они практически не применяются. Ведь у малышей иммунная система только начинает формироваться, и такое вмешательство может нарушить этот процесс.
- Некоторые антигистаминные средства, применяемые внутрь, доступны только по назначению врача (хотя большую часть этих препаратов можно получить и без рецепта). Это разделение происходит из-за того, что в них есть довольно сильные вещества, чтобы вызывать отравление, и применять их без крайней необходимости не следует.
- Антибиотики, применяемые внутрь, необходимы для подавления инфекционных заболеваний, которые возникли из-за ослабления организма.
- Стероидные препараты, применяемые внутрь практически не назначаются для детей, из-за опасности возникновения синдрома отмены.
Если покраснение под коленками у ребенка вызвано внешними факторами то, кроме медицинской поддержки необходимо избавиться и от первопричины заболевания. Это необходимо сделать незамедлительно, так как, в противном случае, после выведения из организма всех лекарств, раздражение появится снова.
Вовремя не купированный атопический дерматит, способствует развитию бронхиальной астмы у четырех из 5 детей. А у некоторых организм настолько ослабевает, что даже самые незначительные бактерии могут вызывать вторичную инфекцию.
Поэтому если возникли подозрения что красные пятна это необычная потертость, то надо сразу же обращаться за медицинской помощью. Особенно внимательными должны быть родители, если в анамнезе существуют родственники подверженные астме или аллергии.
Источник
Рождение малыша в семье – это большая ответственность для родителей. Иногда по неопытности мы не воспринимаем шершавые коленки детей как проблему, но такие симптомы могут являться сигналом серьезных заболеваний.
Здоровая кожа должна быть без трещин, покраснений и огрубевших участков, при любых внешних изменениях родители обязаны проконсультироваться с врачом и выяснить причину отклонений.
Почему колени и локти сохнут?

Шершавая кожа способна растрескиваться, в результате повреждается целостность кожного покрова, возникает угроза попадания инфекции в рану.
Если шелушатся локти и колени, то этому предшествуют причины – внешние и внутренние.
Внешние:
- погодные условия;
- сухой воздух в помещении;
- механическое воздействие;
- купание в горячей воде;
- использование жесткой воды, частое применение отваров, гелей, присыпок, подсушивающих кожу.
Внутренние:
- недостаток жидкости в организме – у маленького ребенка водно-солевой обмен до конца не сформирован, поэтому жидкий стул, рвота, усиленное потоотделение вызывает резкое обезвоживание;
- несбалансированное питание кормящей матери приводит к дефициту жиров, витаминов А и Е;
- анемия – низкий уровень гемоглобина в крови;
- дисбактериоз – нарушение микрофлоры в кишечнике;
- аллергическая реакция;
- кожные инфекционные заболевания;
- врожденный гипертиреоз – сбой функций щитовидной железы;
- ихтиоз – генетическое заболевание, связанное с нарушением процесса ороговения клеток кожи.
Как избавиться от неприятных симптомов?

Терапия полностью зависит от причин образования шершавости на коленках и локтях. Прежде чем назначить лечение, педиатр проводит беседу с матерью, выявляет внешние причины сухости. При их устранении жалобы способны пройти самостоятельно.
Если малыш находится на грудном вскармливании, следует пересмотреть рацион питания и исключить возможные аллергены. В случае искусственного кормления малышу заменяют молочные смеси на безлактозные.
Когда новорожденные детки питаются только материнским молоком, то в дополнительной жидкости не нуждаются. Смеси же содержат больше белка, поэтому педиатры советуют давать воду между кормлениями, предупреждая обезвоживание организма.
Кожный покров у детей очень чувствителен, поэтому важно соблюдать надлежащий гигиенический уход. Не рекомендуют во время купания использовать раствор марганцовки: она сильно подсушивает кожу, при неправильном ее разведении можно получить ожог.
Для водных процедур не используйте горячие ванны, в первые 3 месяца желательно кипятить и отстаивать воду. Отдавайте предпочтение гипоаллергенным средствам без ярко выраженного цвета и запаха.
Правильно выбирайте стиральный порошок, по окончании стирки детское белье многократно прополаскивайте. Проглаживание вещей с изнанки предупреждает трение ткани о кожу и удаляет остатки порошка с одежды.
Лечение

Если ребенку становится хуже, нужно детально обследоваться: сдать анализ крови – общий развернутый и на содержание глюкозы. По результатам врач назначает медикаментозное лечение.
Шелушится кожа на коленях и локтях чаще от аллергической реакции. Если в ходе опроса родителей не удалось выявить предполагаемый аллерген, то исследуют кровь на уровень специфических иммуноглобулинов(Ig E). Кожные пробы делают редко из-за сложности их объективного оценивания.
Лечение заключается в выведении раздражителя из организма. Применяют:
- сорбенты (Энтеросгель, Полифепан, Фильтрум);
- смягчающие и снимающие раздражение мази (Бепантен, Мустела Стелатопия, Фенистил);
- в запущенных случаях гормональные крема (Адвантан, Локоид);
- противоаллергические препараты (Фенистил в каплях).
Антигистаминные препараты применяют строго по назначению врача. Действие их направлено на подавление симптомов аллергии, терапевтического эффекта не оказывают.
Эффективные рецепты против сухости
Лечить ребенка рецептами народной медицины можно только с согласия педиатра. В домашних условиях против сухости кожи рекомендуют:
- Детское облепиховое масло – обладает противовоспалительным, ранозаживляющим свойством, снимает раздражение. Нанести на локти и коленки 1-2 раза в день, обратить внимание, что масло оставляет следы на одежде.
- Оливковое, растительное масло – оказывает успокаивающее и увлажняющее действие. Можно приготовить масляный компресс: салфетку пропитать 1 чайной ложкой теплого масла и прикрепить к месту шелушения на 10 мин, после процедуры помазать детским кремом.
- Льняное масло с ромашкой – асептическое и увлажняющее средство. В эмалированную емкость поместить 1 ст. л. сухой ромашки, налить 100 гр. льняного масла, все смешать и довести на медленном огне до кипения. Мазать шершавые участки кожи каждые 2- 3 часа. Результат ощутим уже через неделю.
- Отвар ромашки – применяют местно в виде примочек или общих ванн. 1 ст. л. измельченной травы заливают 1 ст. кипятка, оставляют настаиваться в течение двух часов. Готовить отвар впрок бессмысленно: по истечении 5-ти часов его целебные свойства утрачиваются.
- Настой череды – добавляют в воду во время купания, делают локальные компрессы. 3 ст. л. череды заливают одним стаканом кипятка, настаивают 6-10 часов. Для ванн потребуется около 2 литров настоя, купать 10-12 минут.
Нельзя:
- Отшелушивать грубые участки агрессивными масками и скрабами – можно травмировать нежную кожу.
- Лимон: имеет возрастные ограничения, вызывает раздражение и аллергическую реакцию.
- Мед: является высокоаллергенным продуктом, разрешается с 3-х лет.
Профилактика

В первые дни жизни кожа грудничка переживает огромный стресс, поэтому задача взрослых – создать комфортные условия и обеспечить правильный уход:
- контролировать влажность и температуру в комнате: воздух не должен быть сухим. Пользоваться увлажнителем, особенно в отопительный сезон;
- применять увлажняющие кремы после водных процедур, смазывать не только локти и коленки, но и все тело;
- если у ребенка склонность к аллергии, необходимо исключить потенциальные раздражители из рациона питания;
- не экспериментировать с новыми гелями и шампунями, остановить выбор на проверенном косметическом средстве;
- ежедневные прогулки на свежем воздухе, в морозную погоду наносить на проблемные зоны жирный крем.
Родителям рекомендуется внимательно следить за здоровьем своего малыша: сухая кожа на коленях и локтях свидетельствует о внутренних нарушениях. Своевременное обращение к врачу предупредит серьезные последствия.
Источник
Чувство зудения и гиперемия в области коленного сгиба могут возникнуть в любом возрасте. При обнаружении проблемы, особенно у грудничков, необходимо провести диагностику и начать терапию, чтобы избежать осложнений.
Общие причины зуда под коленками
Часто данный симптом может быть признаком серьезного заболевания. Неприятные ощущения возникают вследствие различных факторов.
Укусы насекомых

Коленный сустав имеет хорошее кровоснабжение, чем привлекает к себе внимание кровососущих насекомых. При контакте с кожей паразит впрыскивает в кровь слюну, вызывая местное покраснение, прыщи, сыпь. Если человек имеет повышенную чувствительность к пчелиному яду, то колено может сильно отекать, появляются изменения со стороны общего состояния организма.
Аллергические реакции
Аллергия возникает на ткань брюк или колготок, лекарственные препараты, стиральный порошок или средства личной гигиены. Основными симптомами выступают зуд, сухость, красные пятна под коленками и шелушение наружных покровов.
При устранении аллергена и приема антигистаминных средств симптоматика исчезает.
Кожные болезни подколенной области
Патология может быть выявлена впервые или являться рецидивом, возникшем вследствие влияния провоцирующих факторов.
Экзема
Атопический дерматит нередко выступает причиной зуда в коленном сгибе. Первые признаки недуга возникают еще в детском возрасте и могут проявиться через несколько лет из-за стресса, гормональных изменений или аллергии на химические препараты, лекарства.
Экзема поражает определенные участки тела, нередко в области коленного сгиба. Кожа становится грубой, шелушится, зудит и покрывается мелкими пузырями.
Нейродермит

Если зуд появляется и пропадает без причин, то можно заподозрить нейродермит. В основе развития болезни лежит ослабление иммунной защиты после психоэмоциональных перегрузок. В период обострения основным признаком выступает сыпь под коленями и краснота.
Псориаз
Причиной развития недуга служит стресс, нервное напряжение, наследственный фактор. Они ведут к появлению и распространению по всему телу зудящих шершавых пятен с постоянно отслаивающимися частичками кожи.
Опасность псориаза в области коленного сочленения состоит в том, что он может привести к артрозу и вызвать боль в суставе, его отек и изменение привычного объема движений.
Грибковая инфекция и лишаи
Травмирование кожных покровов или натирание грубой тканью приводит к инфицированию и размножению в эпидермисе патогенных микроорганизмов.
Ослабление иммунитета (особенно у больных ВИЧ-инфекцией, гепатитами) ведет к распространению и развитию болезни. На внутренней стороне коленей появляются зудящие красные пятна, сопровождающиеся отеком кожи вокруг воспаления и болезненностью при пальпации.
Болезни коленного сустава
Иногда воспалительные процессы в колене сопровождаются появлением зуда и сыпью.
Скованность в сочленении по утрам, отек и покраснение – проявление гонартроза.

Бурсит возникает после травмирования или перегрузки суставной капсулы и приводит к патологическим процессам в бурсе. Боль меньше, чем при артрите, но наблюдается гиперемия и местное увеличение температуры.
Зудящие ощущения, жжение и опухоль в колене сопровождают разрыв кисты Бейкера. При появлении данных симптомов следует немедленно обратиться к врачу.
Зуд в коленной области у ребенка
Одной из частых причин сыпи у малыша служит аллергия или атопический дерматит, которые при исключении аллергена могут самостоятельно пройти по достижении трехлетнего возраста.
Также причиной появления красных пятен могут быть укусы насекомых и инфекционные заболевания.
При подозрении на инфекцию стоит посетить педиатра для сдачи анализов и своевременного начала терапии.
Высыпания у грудничка на ногах связаны с проявлением потницы или реакции на прикорм, средства для стирки.
При выявлении у ребенка зуда, раздражения и сыпи под коленкой нельзя заниматься самолечением, так это может привести к ухудшению ситуации.
Дифференциальная диагностика
Прежде чем начать лечение, необходимо провести сравнительный анализ видов сыпи:
- Наличие экземы под коленкой сопровождается появлением мелких пузырей и сухостью.
- При грибковом поражении пятна имеют четкие ровные границы, окрашены в розоватый цвет.
- Симптоматика гранулемы может самостоятельно проходить и снова проявляться.
- Аллергия возникает после смены привычного питания или средства для личной гигиены.
- Кожные покровы после травмирования гиперемированы или имеют мелкие ранки, без пузырьков или образования язвы.
Особенности лечения

Для диагностирования и терапии зуда под коленкой необходима консультация нескольких специалистов.
Лечебные методы направлены на:
- устранение провоцирующей причины;
- снятие симптоматики;
- системное воздействие на организм;
- вывод токсинов.
Медикаменты
Лечение кожных болезней консервативное. Хирургическое вмешательство применяется в том случае, если остались шрамы или рубцы от вскрывшихся пузырей.
- Для вывода токсических веществ назначают сорбенты. Прием лекарственных средств нельзя проводить одновременно с другими препаратами.
- При устранении аллергии показан прием антигистаминных средств.
- Для снятия зуда назначают местные кремы или гели, которые обладают разным спектром действия (обезболивают, снижают воспаление или охлаждают кожу).
- Прием гормональных препаратов должен проводиться под строгим контролем специалиста и иметь курс не более двух недель.
В период интенсивного лечения необходимо придерживаться диеты, исключить контакт с бытовой химией, использовать увлажняющие кремы.
Народная медицина
Облегчить состояние пациента и унять неприятные зудящие ощущения помогут приемы нетрадиционной терапии.
- Если чешется под коленкой и на локтевых сгибах, необходимо принять теплый душ, смыть пот и просушить проблемные места полотенцем.
- Яблочный уксус разбавить напополам с водой и протирать кожные покровы несколько раз в день.
- Хорошо помогают отвары из ромашки и череды. Прием ванн с этими травами должен быть не более 15 минут. Также можно делать местные компрессы или примочки.
- Ежедневное употребление тыквенных семечек снизит зуд и поможет вывести токсины из организма.
- Чай из мяты по вечерам оказывает расслабляющее действие и уменьшает высыпания.
Прежде чем начать лечение в домашних условиях, необходима консультация специалиста для исключения развития аллергической реакции.
Профилактика

Для предупреждения развития неприятных симптомов стоит придерживаться следующих рекомендаций:
- укреплять иммунную защиту;
- использовать перчатки при работе с бытовой химией;
- ограничить контакт с шерстью животных;
- соблюдать диету с исключением жирного, сладкого, копченых продуктов и ароматизаторов;
- правильно дозировать нагрузки;
- минимизировать стрессовые ситуации, переутомления;
- совершать частые прогулки на свежем воздухе.
Зуд и сыпь под коленками у взрослого человека и у детей – неприятный симптом, служащий первым звонком об изменении в состоянии организма. Чтобы заболевание не развивалось, не стоит откладывать визит к доктору для проведения диагностики.
Источник