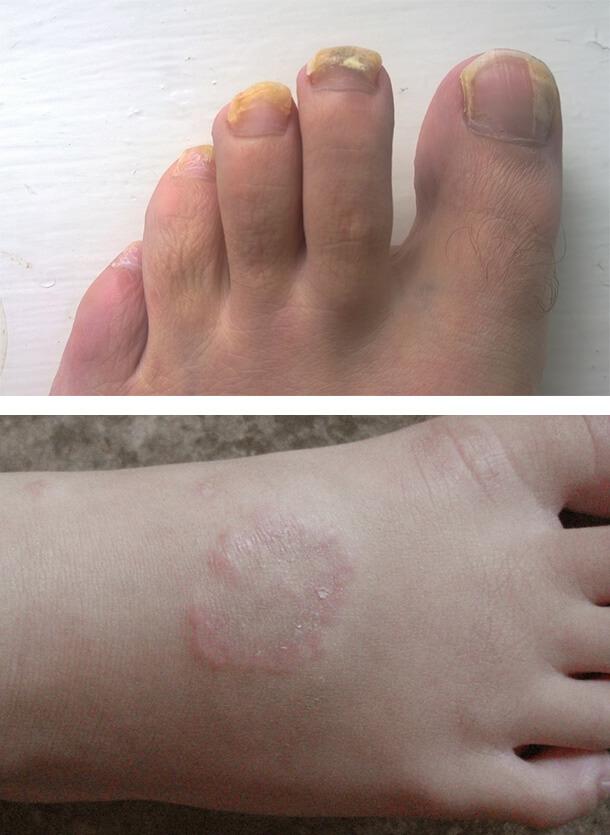
Шелушение кожи рук при диабете
Сухость кожи при сахарном диабете является одним из распространенных нарушений, с которыми сталкиваются многие диабетики. В связи с этим мы решили подробно разобраться, почему сухость кожи при сахарном диабете себя проявляет и как бороться с этим неприятным состоянием. Если ничего не делать, на теле начнут раньше появляться морщины, а также она станет дряблой и могут возникнуть более серьезные последствия.

Причины сухости и шелушения кожи при диабете
Шелушение и сухость кожи при сахарном диабете 2 типа объясняется нарушением жирового обмена и углеводного обмена, из-за которого слои эпителия недополучают полезные вещества. Повышенное содержание сахара в крови вызывает обезвоживание клеток, дестабилизацию их мембран и нарушение клеточного метаболизма.
На фоне всего этого нарушается регенерация эпидермиса и формируется жировая пленка, и кожа становится сухой, утрачивает эластичность и начинает шелушиться. Сбитый метаболизм на фоне диабета встречается почти в каждом случае, а дополнительно развивается диабетическая нейропатия и макроагниопатия, усугубляющие состояние кожи.
Сухая кожа при сахарном диабете и ее шелушение могут вызвать развитие опасных осложнений. Например, нарушенный кожный барьер и ослабленный местный иммунитет сопровождаются присоединением инфекций, появлением незаживающих язвочек и даже гангреной в особо запущенных случаях. В связи с этим нужно своевременно начинать борьбу с шелушением кожи при диабете, используя подходящие косметические средства.
Видео
Какие нужны средства для ухода за кожей при сахарном диабете
Специалисты настоятельно рекомендуют отказаться от любой косметики, высушивающей кожу, а также средств, которые формируют на ее поверхности пленку (особенно крема и лосьоны). Лучше использовать питательные и увлажняющие средства с экстрактами целебных трав, которые обеспечивают предотвращают инфицирование мелких трещинок:
- шалфей;
- ромашка, лечебные свойства которой благотворно влияют на кожу;
- календула.
Отдельное внимание нужно уделить коже на ногах, так как диабет влияет на нервные окончания и сосуды конечностей, нарушая питание тканей и притупляя их чувствительность.
Кроме того, сухая кожа ног при сахарном диабете постоянно подвержена трению и давлению обуви, поэтому вероятность появления незаживающих ранок возрастает.
Правила ухода за сухой кожей при диабете
При сухости кожи при сахарном диабете лечение должно быть правильным и неотложным. Использование мыла с щелочным pH способствует усугублению проблемы, еще сильнее высушивая кожу за счет разрушения липидного слоя для защиты. По этой причине специалисты рекомендуют с сухостью кожи при диабете пользоваться жидким мылом, гелями для душа и другими средствами с нейтральным уровнем pH, а для интимной гигиены применять особые средства с молочной кислотой.
Когда кожа будет вымыта, рекомендуется увлажнить и смягчить проблемные места с помощью подходящего косметического средства:
- масло для увлажнения;
- питательный крем;
- молочко.
Хорошо подходит детская косметика. Уделите внимание уходу за руками с сухой кожей из-за сахарного диабета второго типа. Их необходимо регулярно увлажнять кремом до нескольких раз в день. Лучше применять особые средства, создаваемые с учетом текущего состояния кожных покровов – они должны сохранить коду красивой и здоровой.
Из-за нарушенных процессов восстановления кожи и риска присоединения инфекции при сухости и шелушении кожи при диабете для обработки несущественных повреждений (царапины, микротравмы и пр.) нужно применять не только антисептики, но и особые кремы с натуральными компонентами, которые ускоряют заживление.
Источник
При сахарном диабете кожа становится более уязвимой и требует особого и ежедневного ухода. Сухость, трещины, натоптыши, утолщение кожного покрова, и как следствие повышенный риск инфицирования – все эти проблемы поможет решить специализированная линейка косметических средств.
Узнать больше
Как происходит снижение защитных свойств кожи при диабете
Нарушение защитной, барьерной функции кожи напрямую связано с ее сухостью, с нехваткой воды в верхнем, роговом, слое кожи.
Причин такого серьезного нарушения гидратации рогового слоя при диабете несколько:
- Нарушение микроциркуляции крови в капиллярах, которыми пронизана дерма – внутренний слой кожи. Это состояние называется «микроангиопатией». В норме часть воды попадает в роговой слой из нижних слоев кожи, которые пронизаны сетью мелких кровеносных сосудов. Вода из капилляров дермы поднимается вверх и задерживается в роговом слое особыми молекулами – компонентами Натурального Увлажняющего Фактора. При диабете кровоснабжение дермы нарушается, воды становится меньше, роговой слой ее не получает изнутри.
- На поверхности кожи всегда есть естественная водно-жировая пленка, которая состоит из воды, кожного сала и компонентов пота. Она снижает испарение воды из эпидермиса. Но при диабете нарушается ее состав из-за изменения кислотности: поверхность кожи, которая в норме должна быть слабокислой, становится слабощелочной (рН 7.0 и выше). Соотношение жира и воды в пленке меняется, и она уже не может удерживать воду. И к тому же изменение среды ухудшает микрофлору кожи (состав и количество живущих на нашей коже бактерий): начинают быстро размножаться болезнетворные микроорганизмы, возрастет риск инфекции.
- Очень специфическим изменением кожи при диабете является следствие гликирования коллагена (связывания глюкозы с коллагеном и эластаном). Если глюкозы в крови много, то она вступает в химические реакции с белками кожи, в первую очередь с коллагеном. А если коллаген оказывается связанным, он не может поддерживать упругость кожи, и она становится жесткой или, наоборот, дряблой, внешний вид ухудшается.
Ксероз и гиперкератоз
Научное название сухости кожи – ксероз или ксеродермия. При этом состоянии кожа вялая, ее упругость снижена, она шелушится, что часто сопровождается зудом. Такая кожа тонкая, как пергамент, и ухаживать за ней следует с осторожностью. Желательно использовать только специализированные косметические кремы с небольшим процентом мочевины (3-5%). Этот ингредиент проникает в роговой слой и удерживает вокруг себя молекулы воды, не давая им испаряться. Высокое содержание питательных масел (авокадо, кокосовое) в таких кремах помогает смягчать сухость и насыщает кожу необходимыми липидами.

Гиперкератоз, наоборот, – это избыточное ороговение, утолщение кожи. Роговой слой разрастается, потому что нарушается процесс отшелушивания корнеоцитов («кирпичиков» рогового слоя). Чаще всего это происходит на конечностях. Такие ороговевшие, потрескавшиеся пятки знакомы практически всем взрослым людям, а не только диабетикам. Но при диабете это нарушение состояния кожи встречается гораздо чаще и гораздо опаснее: под толстым слоем кожи, под сухой мозолью может образоваться внутренняя язва, что приведет к синдрому диабетической стопы. Этому грозному осложнению диабета подвержены 6% людей с нарушением углеводного обмена, поэтому уход за проблемной кожей стоп является важной частью профилактики этого синдрома. Для избавления от гиперкератоза нужны уже кремы с более высоким содержанием мочевины: 10% и даже выше.
Мочевина в кремах при диабете: зачем, сколько и когда?
Узнать больше
Эффективность таких кремов значительно повышается, если в их состав помимо мочевины входит молочная кислота, усиливающая их кератолитическое (отшелушивающее) действие. Схема действий проста и понятна: чистые пяточки обрабатываются мелкой пемзой или мягкой пилочкой, а потом на кожу наносится крем. Желательно делать это сразу после водных процедур, пока кожа еще влажная.

Микротравмы кожи при диабете
Трещины на сухой коже у людей с диабетом появляются не только на пятках. Для хорошего контроля над заболеванием приходится измерять уровень глюкозы крови несколько раз в день. А, значит, прокалывать кончики пальцев, зачастую протирая кожу антисептиками, которые еще больше ее пересушивают. Болезненная, сухая кожа с трещинами на пальцах доставляет много неприятных ощущений. И подход к уходу за ней должен быть серьезным. Во-первых, сначала нужно защитить кожу от инфицирования, закрыть «входные ворота». Для этого в специальных кремах есть пленкообразующие добавки, например, вощина. Во-вторых, справиться с инфекцией, если она уже попала в трещинку – нужны антисептики, но не спирт, который пересушивает и так уже сухую кожу! В-третьих, обезболить кожу на местном уровне, для чего в кремы добавляют ментол или масло мяты.

И в заключение приведем общие правила ухода за сухой кожей, которые помогут восстановить ее защитную функцию и улучшить качество жизни пациента:
- Для купания и умывания не использовать щелочное натуральное мыло (твердое, кусковое), у которого кислотность (рН) составляет 7.0-12.0, а использовать жидкие средства для с кислотностью (рН) 4.5-5.7.
- Избегать частого и продолжительного мытья, особенно в горячей воде.
- Для ухода за сухой кожей использовать эмоленты (смягчающие и увлажняющие косметические средства) на основе глицерина, мочевины, ниацинамида (витамин В3).
- Наносить на кожу эмоленты не реже 2 раз в день.
- Для ухода за раздраженной кожей использовать кремы, содержащие 2.5-5% пантенола.
Источники
- Demirseren D. D. et al. Relationship between skin diseases and extracutaneous complications of diabetes mellitus: clinical analysis of 750 patients //American journal of clinical dermatology. – 2014. – Т. 15. – №. 1. – С. 65-70.
- Macedo G. M. C., Nunes S., Barreto T. Skin disorders in diabetes mellitus: an epidemiology and physiopathology review //Diabetology & metabolic syndrome. – 2016. – Т. 8. – №. 1. – С. 63.
- Zhang P. et al. Global epidemiology of diabetic foot ulceration: a systematic review and meta-analysis //Annals of medicine. – 2017. – Т. 49. – №. 2. – С. 106-116.
- Lichterfeld A. et al. Evidence-based skin care //Journal of Wound, Ostomy and Continence Nursing. – 2015. – Т. 42. – №. 5. – С. 501-524.
- Shakya S., Wang Y., Mack JA., Maytin EV. Hyperglycemia-Induced Changes in Hyaluronan Contribute to Impaired Skin Wound Healing in Diabetes: Review and Perspective. //Int J Cell Biol – 2015 – Vol.2015 – p.701738.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.
Источник
Изменения кожи встречаются у многих людей страдающих сахарным диабетом. В некоторых случаях они могут даже стать первым симптомом, позволяющим диагностировать заболевание. Примерно у трети лиц с этой патологией в течение жизни возникают такие симптомы, как кожный зуд, грибковые или бактериальные инфекции. Развиваются и другие, более редкие кожные осложнения. Для глубокого увлажнения кожи и облегчения симптомов разработано много косметических средств. Обычно они обеспечивают временное улучшение и для достижения оптимального результата необходимо их регулярное применение.
…
Наиболее опасны при диабете инфекционные осложнения. Для их предотвращения нужно соблюдать правила ухода.

Кожный зуд
Зуд кожи является одним из первых признаков сахарного диабета. Часто его причиной становится повреждение нервных волокон, расположенных в верхних слоях дермы, связанное с высоким уровнем сахара в крови. Однако еще до повреждения нервов в них возникает воспалительная реакция с выделением активных веществ – цитокинов, которые вызывают зуд. В тяжелых случаях этот симптом связан с печеночной или почечной недостаточностью, развившимися в результате диабетического поражения тканей.
Зудом сопровождаются некоторые кожные заболевания:
- грибковое поражение стоп;
- инфекции;
- ксантомы;
- липоидный некробиоз.
Зуд при диабете обычно начинается на нижних конечностях. В этих же областях часто теряется кожная чувствительность и появляется покалывание или жжение. Больной чувствует дискомфорт от обычной одежды, часто просыпается ночью, испытывает постоянную потребность почесаться. При этом других внешних признаков болезни может и не быть.
Читайте также: Другие причины кожного зуда
Зависимость поражений кожи от типа диабета
Перечисленные ниже поражения у лиц с диабетом встречаются намного чаще, чем в среднем. Однако некоторые из них более характерны для того или иного типа заболевания.
При заболевании 1-го типа чаще отмечаются:
- околоногтевые телеангиэктазии;
- липоидный некробиоз;
- диабетические буллы;
- витилиго;
- красный плоский лишай.
У лиц со 2-м типом патологии более часто наблюдаются:
- склеротические изменения;
- диабетическая дерматопатия;
- черный акантоз;
- ксантомы.
Инфекционные поражения наблюдаются у лиц с обоими типами диабета, но все же чаще при втором из них.
Типичные кожные изменения
Дерматологи отмечают разнообразные проблемы с кожей при сахарном диабете. Различные патологические процессы имеют разную природу и, следовательно, разное лечение. Поэтому при появлении первых кожных изменений необходимо обратиться к эндокринологу.
Диабетическая дерматопатия
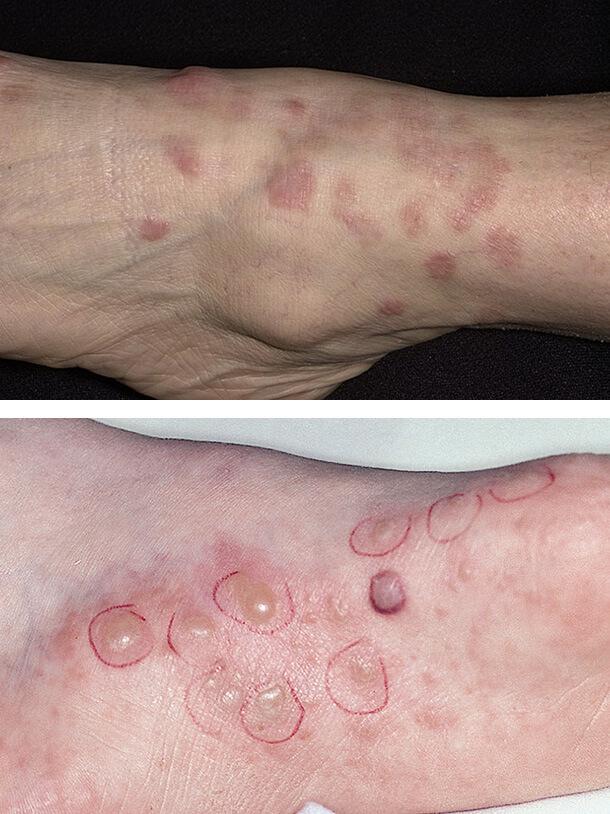
Сопровождается появлением пятен на передних поверхностях голеней. Это самое распространенное кожное изменение при диабете и часто свидетельствует о его неадекватном лечении. Дерматопатия представляет собой небольшие круглые или овальные коричневые пятна на коже, очень похожие на пигментные (родинки).
Обычно они наблюдаются на передней поверхности голеней, но на асимметричных участках. Пятна не сопровождаются зудом и болью и не требуют лечения. Причина появления этих изменений – диабетическая микроангиопатия, то есть поражение капиллярного русла.
Липоидный некробиоз
Заболевание связано с поражением мельчайших кожных сосудов. Клинически характеризуется появлением одной или нескольких мягких желтовато-коричневых бляшек, которые медленно развиваются на передней поверхности голени в течение нескольких месяцев. Они могут сохраняться в течение нескольких лет. У некоторых пациентов повреждения возникают на груди, верхних конечностях, туловище.
В начале патологии появляются коричнево-красные или телесного цвета папулы, которые медленно покрываются воскообразным налетом. Окружающая кайма слегка приподнята, а центр опускается и приобретает желто-оранжевый оттенок. Эпидермис становится атрофичным, истонченным, блестящим, на его поверхности видны многочисленные телеангиэктазии.
Очаги имеют склонность к периферическому росу и слиянию. При этом образуются полициклические фигуры. Бляшки могут изъязвляться, при заживлении язв формируются рубцы.
Если некробиоз поражает не голени, а другие участки тела, бляшки могут располагаться на приподнятом, отечном основании, покрываться мелкими пузырьками. Атрофия дермы при этом не возникает.
1. Диабетическая дерматопатия
2. Липоидный некробиоз
Околоногтевые телеангиоэктазии
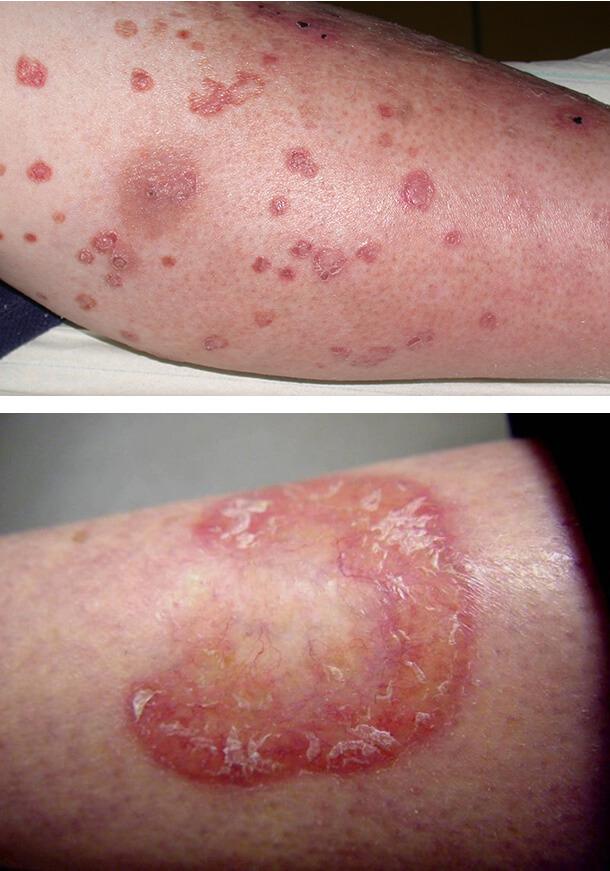
Проявляются как красные расширенные тонкие сосуды, к
оторые являются следствием потери нормального микроциркуляторного русла и расширения оставшихся капилляров. У лиц с диабетическим поражением этот симптом наблюдается в половине случаев. Он часто сочетается с покраснением околоногтевого валика, болезненностью тканей, постоянными заусенцами и травмами кутикулы.
Витилиго
Появление светлых кожных пятен обычно возникает при диабете 1-го типа у 7% больных. Развивается заболевание в возрасте 20- 30 лет и связано с полиэндокринопатией, в том числе недостаточностью функции надпочечников, аутоиммунным поражением щитовидной железы и патологией гипофиза. Витилиго может сочетаться с гастритом, пернициозной анемией, выпадением волос.
Заболевание плохо поддается лечению. Пациентам советуют избегать солнечных лучей и использовать солнцезащитные средства с ультрафиолетовым фильтром. При изолированных небольших пятнах, расположенных на лице, могут использоваться мази с глюкокортикостероидами.
1. Околоногтевые телеангиоэктазии
2. Витилиго
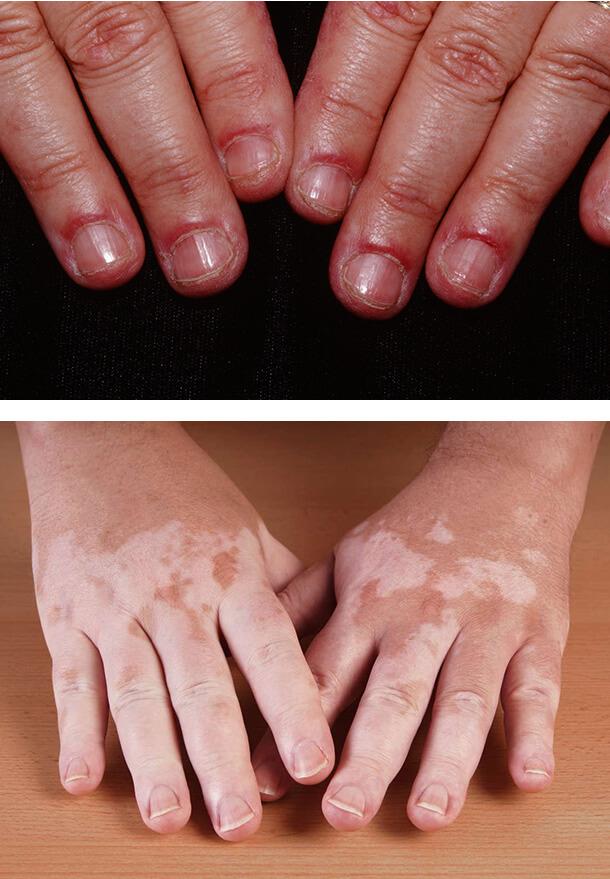
Красный плоский лишай
Данное поражение кожи наблюдается у пациентов с 1 типом диабета. Клинически красный плоский лишай проявляется плоскими покраснениями неправильной формы на запястьях, тыле стопы и голенях. Также патология поражает полость рта в виде белых полосок. Необходимо отличать эти проявления от побочных лихеноидных реакций на лекарственные средства (например, противовоспалительные или гипотензивные препараты), но точная дифференцировка возможна только после гистологического исследования очага поражения.
Диабетические пузыри (буллы)
Такое состояние кожи встречается редко, но свидетельствует о постоянно высоком уровне сахара в крови. Диабетические буллы очень похожи на пузыри, возникающие при ожогах. Они локализуются на ладонях, стопах, предплечьях, нижних конечностях. В течение нескольких недель очаги поражения исчезают самопроизвольно, если не присоединилась вторичная инфекция и не развилось нагноение. Осложнение чаще поражает мужчин.
Обычные причины буллезного дерматоза – травмы, но поражение может возникать и спонтанно. Размер отдельного пузыря варьируется от нескольких миллиметров до 5 см.
Происхождение диабетических булл неясно. Они содержат прозрачную жидкость и в дальнейшем заживают, не оставляя шрамов. Лишь иногда остаются небольшие рубцы, которые хорошо поддаются лечению наружными средствами.
Заболевание связано с плохим контролем болезни и высоким уровнем сахара в крови.

1. Красный плоский лишай
2. Диабетические буллы
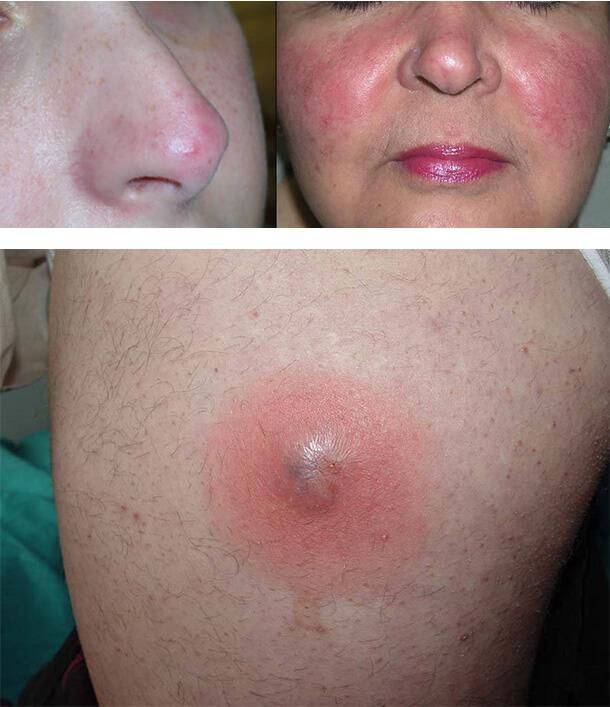
Диабетический рубеоз
Это постоянное или временное покраснение эпидермиса щек, реже лба или конечностей. Оно связано с ухудшением кровенаполнения капилляров при микроангиопатии.
Пиодермия
Кожные проявления сахарного диабета нередко включают инфекционные поражения. Это связано со снижением иммунитета и нарушением кровоснабжения. Любая инфекция, возникающая на фоне диабетической ангиопатии, протекает тяжелее. У таких людей чаще возникают фурункулы, карбункулы, фолликулит, импетиго, угревая сыпь, панариций и другие виды пиодермии.
Типичное поражение кожи при диабете – фурункулез. Это глубокое воспаление волосяного фолликула, ведущее к образованию гнойника. Появляются красные, припухшие, болезненные узелки на участках кожи, имеющих волосы. Нередко это первый симптом диабета.
1. Диабетический рубеоз
2. Пиодермия
Грибковые инфекции
Заболевания кожи при сахарном диабете часто связаны с грибковым поражением. Особенно благоприятные условия создаются для размножения грибков рода Кандида. Чаще всего повреждение развивается в кожных складках с повышенной температурой и влажностью, например, под молочными железами. Также поражаются межпальцевые промежутки на кистях и стопах, уголки рта, подмышечные впадины, паховые области и половые органы. Болезнь сопровождается зудом, жжением, покраснением, белым налетом на пораженных участках. Может развиться грибок ногтей и разноцветный лишай.
Кольцевидная гранулема
Это хроническое рецидивирующее кожное заболевание с разной клинической картиной. Высыпания могут быть единичными или множественными, располагаться подкожно или в виде узлов. При диабете наблюдается преимущественно диссеминированная (распространенная) форма.
Внешне поражение выглядит как толстые папулы (бугорки) в виде линз и узелки розово-фиолетового или телесного цвета. Они сливаются в многочисленные кольцевидные бляшки с гладкой поверхностью. Располагаются на плечах, верхней части туловища, на тыльной стороне ладоней и подошв, в области затылка, на лице. Количество элементов сыпи может достигать нескольких сотен, а их размер – до 5 см. Жалобы обычно отсутствуют, иногда отмечается умеренный непостоянный зуд.
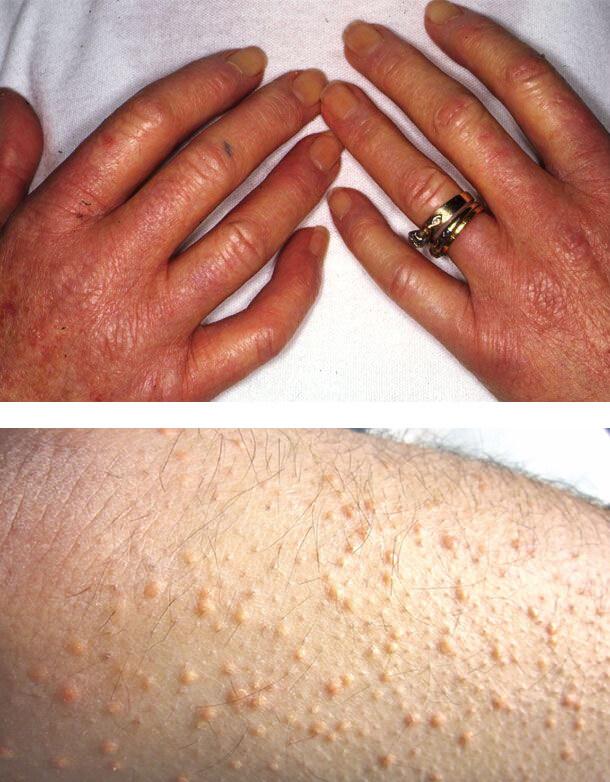
Диабетический склероз кожи
Изменения кожи вызваны отеком верхней части дермы, нарушением строения коллагена, накоплением коллагена 3-го типа и кислых мукополисахаридов.
Склероз входит в состав синдрома «диабетической руки», поражает около трети лиц с инсулинзависимым вариантом болезни и клинически напоминает прогрессирующую склеродермию. Очень сухая кожа на тыльной поверхности ладоней и пальцев уплотняется и стягивается, в области межфаланговых суставов она становится шероховатой.
Процесс может распространиться на предплечья и даже на туловище, имитируя склеродермию. Ограничивается активное и пассивное движение в суставах, пальцы кисти принимают постоянное положение умеренного сгибания.
Также может возникнуть покраснение и утолщение кожи на верхней части туловища. Это наблюдается у 15% пациентов. Пораженные участки резко отграничены от здорового кожного покрова. Такое состояние в 10 раз чаще встречается у мужчин. Начинается процесс постепенно, плохо диагностируется, обычно возникает у лиц с ожирением.
Ксантомы
Плохой контроль уровня сахара в крови может привести к развитию ксантом – желтых папул (высыпаний), которые расположены на задней стороне конечностей. Ксантомы связаны с повышенным уровнем липидов в крови. При этом состоянии жиры накапливаются в клетках кожи.
1. Диабетический склероз кожи
2. Ксантомы
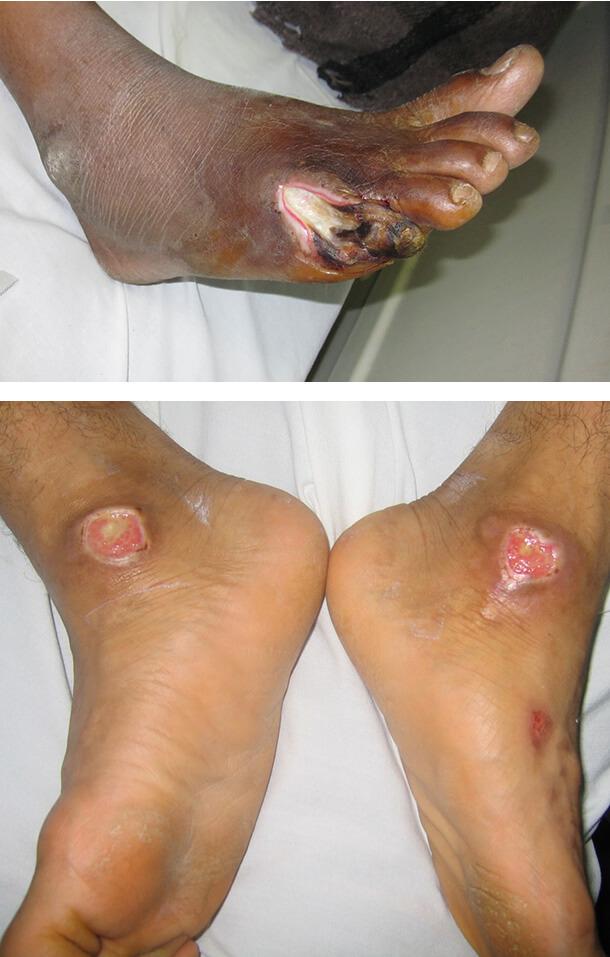
Диабетическая гангрена
Это тяжелая инфекция стопы, возникающая при значительном нарушении кровоснабжения конечностей. Она поражает пальцы ног и пятки. Внешне поражение выглядит как черный некротизированный участок, отграниченный от здоровой ткани покрасневшей воспалительной зоной. Заболевание требует срочного лечения, может понадобиться ампутация части конечности.
Диабетическая язва
Это округлое, глубокое, плохо заживающее поражение. Чаще всего оно возникает на стопах и у основания большого пальца. Язва возникает под влиянием различных факторов, таких как:
- плоскостопие и другие деформации костного скелета стопы;
- периферическая нейропатия (поражение нервных волокон);
- атеросклероз периферических артерий.
Все эти состояния чаще наблюдаются именно при диабете.
1. Диабетическая гангрена
2. Диабетическая язва
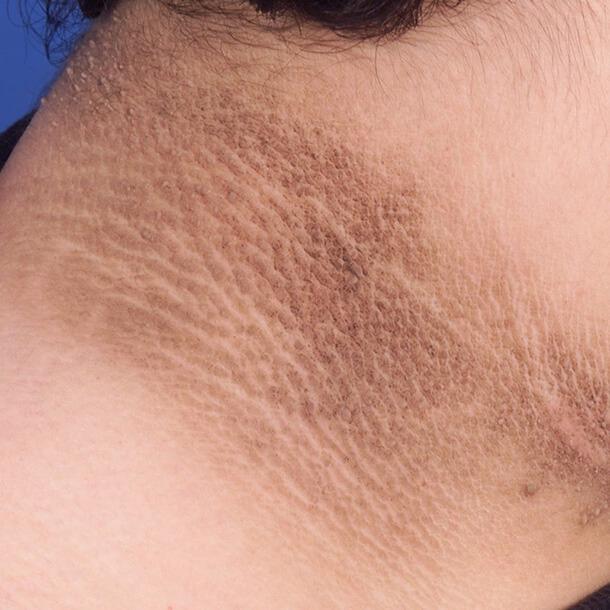
Черный акантоз
Проявляется симметричными гиперпигментированными изменениями в виде кожных бляшек, которые располагаются на сгибательных поверхностях суставов и участках, подвергающихся интенсивному трению. Ороговевшие симметричные темные бляшки также располагаются в подмышечных складках, в области шеи, на ладонях.
Чаще это связано с инсулинорезистентностью и ожирением, реже может быть признаком злокачественной опухоли. Также акантоз служит одним из признаков синдрома Кушинга, акромегалии, поликистоза яичников, гипотиреоза, гиперандрогении и других нарушений эндокринной функции.
Черны акантоз
Лечение
Как и чем снять зуд при диабете?
Первое правило – нормализация уровня сахара в крови, то есть полноценное лечение основного заболевания.
При зуде без других внешних признаков могут помочь такие рекомендации:
- не принимать горячие ванны, которые сушат кожу;
- наносить увлажняющий лосьон на все тело сразу после высыхания кожи при мытье, за исключением межпальцевых промежутков;
- избегать увлажняющих средств с красителями и отдушками, лучше всего использовать гипоаллергенные средства или специальные аптечные препараты для ухода за кожей при диабете;
- соблюдать необходимую диету, избегать употребления простых углеводов.
Уход за кожей при сахарном диабете также включает такие правила:
- использовать мягкое нейтральное мыло, хорошо смывать его и аккуратно просушивать кожную поверхность, не растирая ее;
- аккуратно промокать область межпальцевых промежутков, избегать повышенной потливости стоп;
- избегать травмы кожи, околоногтевого валика, кутикулы при уходе за ногтями;
- использовать только хлопчатобумажное белье и носки;
- по возможности носить открытую обувь, позволяющую стопам хорошо проветриваться;
- при появлении любых пятен или повреждений обращаться к эндокринологу.
Постоянно сухая кожа нередко трескается и может инфицироваться. В дальнейшем это способно вызвать тяжелые осложнения. Поэтому при появлении повреждений необходима консультация врача. Помимо средств, улучшающих кровообращение и функцию периферических нервов (например, Берлитион), эндокринолог может назначить заживляющие мази. Вот наиболее эффективные из них при диабете:
- Бепантен, Пантодерм, Д-Пантенол: при сухости, трещинах, ссадинах;
- Метилурацил, Стизамет: при плохо заживающих ранах, диабетических язвах;
- Репарэф: при гнойных ранах, трофических язвах;
- Солкосерил: гель – при свежих, мокнущих поражениях, мазь – при сухих, заживающих ранках;
- Эбермин: очень эффективное средство при трофических язвах.
Лечение должно осуществляться только под контролем врача. Инфекция при диабете очень быстро распространяется и поражает глубокие кожные слои. Нарушенное кровоснабжение и иннервация создают условия для некроза тканей и формирования гангрены. Лечение такого состояния обычно хирургическое.
Видео: Об уходе за ногами при сахарном диабете
Кожные реакции на инсулин
Не стоит забывать, что многие кожные поражения при диабете связаны с введением инсулина. Белковые примеси в препарате, консерванты, сама молекула гормона могут вызывать аллергические реакции:
- Местные реакции достигают максимальной выраженности в течение 30 минут и исчезают через час. Проявляются покраснением, иногда возникает крапивница.
- Системные проявления приводят к появлению покраснения кожи и диффузной уртикартной сыпи. Анафилактические реакции нехарактерны.
- Часто отмечаются реакции поздней гиперчувствительности. Они отмечаются через 2 недели после начала введения инсулина: на месте инъекции через 4-24 часа после нее возникает зудящий узелок.
Другие осложнения инъекций инсулина включают образование келоидных рубцов, ороговевания кожи, пурпуру и локализованную пигментацию. Инсулинотерапия также может привести к липоатрофии – ограниченному уменьшению объема жировой ткани на месте инъекций через 6-24 месяца после начала лечения. Чаще страдают от этой патологии дети и женщины с ожирением.
Липогипертрофия клинически напоминает липому (жировик) и проявляется как мягкие узлы в месте частых инъекций.
Источник