Шелушится кожа на лице у ребенка что это может быть

Как только ребенок рождается, его внешний вид, состояние кожи не совпадает с ожиданием новоиспеченных матерей. Шелушение, сухость, корочки, прыщики – то, что чаще всего возникает и крайне беспокоит родителей. На самом деле, поводов для беспокойства нет, потому что так кожа привыкает к новым условиям, учится правильно работать. Но в некоторых случаях все же сухость кожи может указывать на ряд патологических состояний, например, на экзему, аллергию, и поэтому консультация врача не окажется лишней. О причинах сухости кожи у детей, лечении и мерах профилактики, расскажет MedMe.
Шелушение кожи у детей
После рождения в течение 1-2 недель у детей может отмечаться шелушение кожи. Объяснить такие симптомы довольно просто. Дело в том, что во время внутриутробного развития плод окружает амниотическая жидкость и кожа не отшелушивается. Но после рождения условия существования детей резко меняются, и кожа начинает к ним привыкать. Поэтому в первые дни после рождения кожа у малыша может казаться сухой и шелушиться.
Примечательно, что у недоношенных детей шелушение кожи лица встречается гораздо реже, чем у детей, родившихся в срок. Это процесс естественный, и в лечении, тем более каком-либо вмешательстве, нет необходимости.
Симптомы сухости и шелушения проходят самостоятельно, но правильный уход за кожей может ускорить этот процесс.
Нарушение правил купания малышей
Первое купание малыша – процесс волнительный, и нередко собирает множество родственников. Новоиспеченные бабушки дают советы: добавить в воду различные настои, отвары лекарственных трав, сделать воду горячее или прохладнее. Как раз в этом могут скрываться основные ошибки.
Длительное купание детей, особенно в горячей воде, может стать причиной повреждения защитного слоя, что и повышает вероятность шелушения, сухости и других проблем. Родители должны избегать использование жестких и сильнодействующих средств гигиены, ведь они также могут вызывать сухость и шелушение кожи.
Универсальный совет: купать ребенка в течение 15 минут в теплой воде – 37-38º С. Использовать жесткие полотенца не рекомендуется также, как и растирать кожу – нужно слегка промокнуть ее.
Стоит помнить, что кожа у детей нежная, склонная к раздражению и повреждениям. В зависимости от качества водопроводной воды, врачи могут рекомендовать использовать детские увлажняющие средства, но только после консультации врача.
Влияние окружающей среды
Влияние окружающей среды – сухой воздух, жара – негативно сказывается на состоянии кожи малыша. Это одна из самых частых причин повреждений, шелушений и даже развития болезней.
Использование увлажнителей воздуха, соблюдение питьевого режима и практика грудного вскармливания по требованию – одни из самых эффективных мер профилактики. Температуру, влажность и другие критерии зависят от региона проживания, особенностей климата и состояния здоровья детей. Поэтому консультация педиатра окажется не лишней.
В поддержании здоровья кожи и профилактики обезвоживания огромную роль играет грудное вскармливание. Согласно рекомендации ВОЗ, грудное вскармливание рекомендовано всем детям как минимум до полугода, в идеале – до 2-х лет.
Неправильная косметика для детей
Выбор детской косметики и средств по уходу за кожей должен быть особенно тщательным. Дети очень чувствительны к агрессивным средствам, аллергенам.
Перед покупкой детских косметических средств необходимо внимательно ознакомиться с этикеткой и составом. В идеале все средства гигиены не должны содержать спирт и красителей. Обязательная отметка – гипоаллергенно.
Средства с содержанием спирта и других агрессивных веществ способствуют сухости кожи, а также развитию других серьезных проблем.
Ихтиоз
Причиной сухости кожи может быть и ряд болезней – экзема или ихтиоз. Последнее считается генетическим заболеванием, для которого характерно шелушение, сухость кожи, причем симптомы могут быть довольно выраженными и серьезными.
В самом названии болезни скрыты его симптомы: в переводе с греческого «ихтиоз» – рыба, то есть на коже формируются чешуйки кожи. В клинической практике выделяют 20 типов ихтиоза, которые отличаются симптомами и степенью тяжести.
В младенчестве или раннем детстве чаще всего формируется обыкновенный ихтиоз, который считается самой легкой формой болезни.
Поставить диагноз возможно только при появлении симптомов, а также семейной истории болезни и ряда лабораторных исследований.
К сожалению, заболевание полностью неизлечимо, но использование кремов и лекарственных препаратов поможет контролировать состояние.
Экзема
Экзема – острое или хроническое заболевание кожи воспалительного характера. Симптомы экземы сводятся к формированию сыпи, сильному шелушению кожи на лице, руках и на других участках тела.
В клинической практике выделяют несколько форм болезни, которые отличаются по симптомам и причинам возникновения. Значение имеет фактор наследственности, врожденные и приобретенные болезни эндокринной и нервной системы и многое другое. Учитывая этот фактор, экзему считают полиэтиологическим заболеванием.
Благодаря некоторым исследованиям, удалось обнаружить связь между экземой, разными видами аллергии. Хотя симптомы болезней могут проявиться гораздо позже, а не в раннем детстве.
Лечение и меры профилактики
Тактика лечения определяется в индивидуальном порядке и зависит от причины сухости и шелушения кожи у детей. Родители могут принять меры, которые помогут нормализовать работу кожи, следуя простым правилам:
- необходимо помнить про использование увлажняющих средств. Но пользоваться ими можно лишь с разрешения врача, во многих случаях этого не требуется;
- дети не должны находиться в холоде, при ветряной погоде нужно использовать средства защиты;
- запрещено использовать сильно пахнущую косметику, а также средства с содержанием спирта;
- купать малыша нужно не более 15 минут в теплой воде;
- после купания нужно тщательно промокать кожу малыша, но не растирать ее.
Кожа детей особенно чувствительна к различным раздражителям, она более подвержена инфекциям и раздражению. Но стоит помнить, что сухость кожи у младенцев далеко не всегда указывает на заболевание и требует вмешательства, это всего лишь следствие адаптации к новым условиям. Но если симптомы сохраняются более чем 2 недели – необходимо проконсультироваться со специалистом.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
В момент появления на свет ребенок попадает в новые для себя условия, из темной, теплой и постоянно влажной полости матки он переходит в воздушное пространство.
Самый крупный орган тела – кожа, защищающая младенца от всех внешних негативных воздействий, постепенно перестраивается на новый уровень работы. В первые месяцы жизни кожные покровы не идеальны: они краснеют, шелушатся, становятся сухими или покрываются мелкими прыщиками.
Это вполне допустимые реакции после длительного пребывания во влажной среде, в окружении околоплодных вод. Функционирование кожи на воздухе, где постоянно колеблется температура, влажность и скорость движения воздушных потоков, требует определенной «настройки». На это требуется в среднем около месяца.
Поэтому важно с первых дней правильно ухаживать за малышом, поддерживая здоровье его кожи, и знать, какие средства нужны, как избежать проблем, что нужно для гигиены, чем помочь при мелких травмах, высыпаниях, появлении зуда?
Чувствительная кожа – основная проблема
Кожа младенца тонкая, нежная и более чувствительная, нежели у взрослого. Это связано с особенностями строения детского эпидермиса: клетки не так плотно прилегают друг к другу, быстрее теряют влагу и отшелушиваются при малейших негативных воздействиях.
Потовые и сальные железы только настраивают свою работу, поэтому работают или слишком вяло, тогда кожа сохнет и трескается, или производят избыток секретов – тогда возникают прыщики, закупорка пор и потливость.
Если учесть, что примерно у 20 % детей имеется изначальная наследственная предрасположенность к аллергии, в том числе кожной, полноценный уход за малышом с первых дней после рождения становится одной из главных задач.
Зоны риска – это кожа в области подгузника, контактирующая с мочой и стулом, лицо, естественные складки кожи.
Наиболее распространенные проблемы детей – это опрелости, потница и сухость, шелушение кожи, вплоть до растрескивания особо пострадавших участков. Это не очень приятное зрелище, особенно если это совсем кроха, который сам не пожалуется на раздражение и боль, зуд и дискомфорт.
Сухость кожи ребенка легко устраняется с помощью простых домашних мер, только в редких случаях малышу необходима помощь врача и применение каких-либо лекарств.
Особенности новорожденного
Чтобы понять, почему у детей возникает сухость и повышенная чувствительность кожи, родители должны понимать особенности физиологических изменений эпидермиса новорожденного.
Младенцы рождаются, покрытые белесым налетом vernix caseosa (первородная, или сыровидная, смазка). Кремоподобное вещество покрывает и защищает кожу младенца от воздействия околоплодных вод до тех пор, пока он не появится на свет. После родов смазка вытирается с кожи, и эпидермис подвергается воздействию воздуха и бактерий, которые постепенно заселяют его кожу.
Лишенный смазки верхний слой кожи подсыхает и отшелушивается через несколько дней после родов. Следовательно, некоторая сухость кожи – обычное явление для новорожденных.
Эксперты утверждают, что новорожденные не нуждаются в дополнительном увлажнении или лосьонах в первый месяц своей жизни. Им нужно правильно настроить работу желез и активность верхних слоев эпидермиса для работы в новых условиях.
Избыточное применение кремов, косметики и различных увлажняющих средств в этот период может только навредить!
Когда ребенок становится старше, сухость кожи развивается в ответ на определенные внешние и внутренние раздражители. В этой ситуации важно внимание родителей и немедленное устранение раздражителей.
Сухость кожи у детей: какие факторы виновны?
Сухость кожи (медицинский термин: ксеродермия) в основном вызвана усиленной потерей влаги, что приводит к растрескиванию и шелушению эпидермиса – самого верхнего слоя кожи.
Факторы, которые влияют на работу эпидермиса и его состояние:
Погода. Экстремальный холод и сильная жара существенно влияют на влажность, заставляя кожу терять влагу и высыхать с высокой скоростью.
Температура и влажность в детской. Если дома очень высокая или слишком низкая температура, то воздух в комнатах будет постепенно терять влагу и высушивать кожу ребенка.
Кстати, обогреватели и кондиционеры сильно сушат воздух, поэтому увлажнители для квартиры – очень полезная вещь, особенно при наличии малышей.
Длительные ванны. Слишком долгое купание ребенка смывает природную защитную гидролипидную пленку на коже, выделяемую сальными железами. Прием ванны в обработанной марганцовкой или хлорированной воде, отваре трав, повреждает и высушивает кожу.
Жесткое мыло. Обычное, не детское мыло слишком «жесткое» для кожи ребенка, что вызывает ее сухость. Аналогичным образом влияет «взрослая» косметика и средства для купания.
Это были обычные условия, с которыми ребенок может столкнуться в повседневной жизни. Но сухость и раздражение также бывает признаком серьезной проблемы с кожей малыша.
Есть множество причин, объясняющих сухость кожи у детей. Но для родителей важно знать, какие симптомы должны вызывать тревогу, когда малышу нужна помощь.
Собственно, родители быстро замечают сухость кожи, и вполне простые методы устраняют раздражение. Но есть ряд симптомов, при наличии которых нужно посетить педиатра или дерматолога.
К ним относятся:
• кровотечения из потрескавшейся кожи;
• сильный зуд, который делает ребенка плаксивым и раздраженным;
• гной или желтые корки на сухой коже;
• отек эпидермиса, повышение температуры;
• сухость кожи, вызывающая приступы колик.
Как ухаживать за кожей малыша?
Профилактика и лечение сухости кожи достаточно просты, и всё, что нужно сделать, это выполнить несколько простых шагов и процедур.
Ограничьте время купания младенца. Длительное пребывание в ванне, особенно в горячей воде, смывает натуральную защитную пленку с кожи, оставляя эпидермис уязвимым к внешней среде. Эксперты рекомендуют ограничить время принятия ванны десятью минутами в теплой (не горячей) воде.
Используйте мягкое деликатное мыло. Всегда используйте мыло, специально предназначенное для детей, так как оно не содержит агрессивных и вредных химических веществ. Выбирайте гели для купания и жидкое мыло с добавлением увлажняющих средств, поскольку они защищают кожу. Избегайте мыла, содержащего красители и отдушки, поскольку оно быстро высушивает кожу и провоцирует аллергию.
Соблюдайте режим мытья. Даже если это деликатное мыло, его необязательно использовать ежедневно. Достаточно мыть ребенку тело и голову с шампунем и мылом 2-3 раза в неделю или когда малыш сильно испачкался. В остальное время достаточно обмывания теплой водой.
Используйте увлажняющие лосьоны после купания ребенка. Примерно с месячного возраста увлажняйте всё тело ребенка сразу после ванны, используя гипоаллергенный лосьон для тела. Жиры в увлажняющем лосьоне образуют на коже тонкий слой, который восполняет и предотвращает дальнейшую потерю влаги. Использование увлажняющих средств – самое безопасное домашнее средство для чувствительной кожи ребенка.
Выбирайте одежду из натуральных тканей и без жестких швов. Натуральные ткани, такие как хлопок, мягкие, не аллергенные и позволяют коже легко дышать. Если у ребенка сухая кожа, то важно перейти на хлопчатобумажную одежду.
Используйте детское средство для стирки. Детские вещи и постельные принадлежности должны стираться только специальным детским порошком без едкой химии и аллергенов. Ищите моющее средство, предназначенное для белья ребенка с чувствительной кожей.
Используйте увлажнитель. Сухой воздух – худший враг кожи ребенка. Используйте портативный увлажнитель с холодным туманом, который поддерживает постоянный уровень влажности воздуха и предотвращает потерю влаги с кожи.
Одевайте ребенка по погоде. Важно, чтобы во время прогулок ребенок не мерз, но и не перегревался. Очень жаркий или слишком холодный воздух лишен влаги, что может увеличить сухость кожи и усилить раздражение.
Не забывайте чаще поить ребенка. В жаркую погоду или при сильной сухости воздуха тело теряет больше влаги. Поэтому важно следить за питьевым режимом младенца. Грудничков нужно чаще прикладывать к груди, искусственникам и детям, получающим прикормы, чаще предлагать бутылочку с водой.
Простые шаги по профилактике и лечению помогают быстро устранить сухость кожи. Родители должны постоянно следить за тем, чтобы у ребенка была гладкая шелковистая кожа.
Алена Парецкая
Фото depositphotos.com
Мнение автора может не совпадать с мнением редакции
Источник
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Что такое атопический дерматит
Атопический дерматит – это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.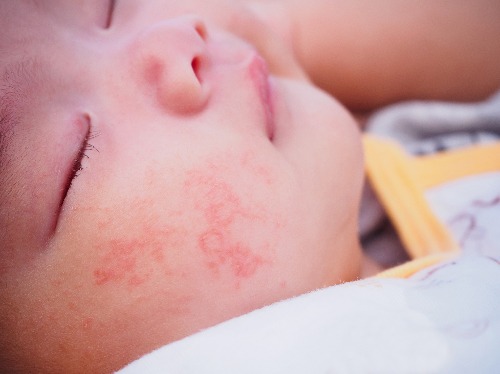
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще – аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем
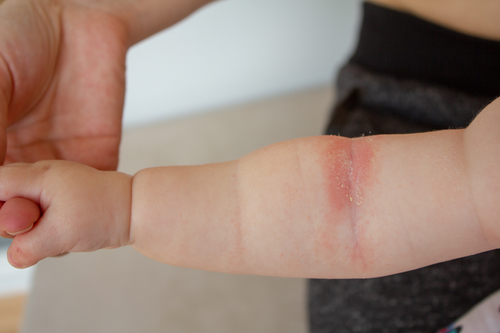 .
. - Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое – улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей – если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей – это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер – бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие. Обострения происходят не чаще двух раз в год.
- Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий – до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
 На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи – помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках – повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].
- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда – клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактика
направлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.
- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
2. Вторичная профилактика
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
3.Третичная профилактика
– это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е., 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
Источник
