Шелушится кожа на лице у ребенка что такое

Как только ребенок рождается, его внешний вид, состояние кожи не совпадает с ожиданием новоиспеченных матерей. Шелушение, сухость, корочки, прыщики – то, что чаще всего возникает и крайне беспокоит родителей. На самом деле, поводов для беспокойства нет, потому что так кожа привыкает к новым условиям, учится правильно работать. Но в некоторых случаях все же сухость кожи может указывать на ряд патологических состояний, например, на экзему, аллергию, и поэтому консультация врача не окажется лишней. О причинах сухости кожи у детей, лечении и мерах профилактики, расскажет MedMe.
Шелушение кожи у детей
После рождения в течение 1-2 недель у детей может отмечаться шелушение кожи. Объяснить такие симптомы довольно просто. Дело в том, что во время внутриутробного развития плод окружает амниотическая жидкость и кожа не отшелушивается. Но после рождения условия существования детей резко меняются, и кожа начинает к ним привыкать. Поэтому в первые дни после рождения кожа у малыша может казаться сухой и шелушиться.
Примечательно, что у недоношенных детей шелушение кожи лица встречается гораздо реже, чем у детей, родившихся в срок. Это процесс естественный, и в лечении, тем более каком-либо вмешательстве, нет необходимости.
Симптомы сухости и шелушения проходят самостоятельно, но правильный уход за кожей может ускорить этот процесс.
Нарушение правил купания малышей
Первое купание малыша – процесс волнительный, и нередко собирает множество родственников. Новоиспеченные бабушки дают советы: добавить в воду различные настои, отвары лекарственных трав, сделать воду горячее или прохладнее. Как раз в этом могут скрываться основные ошибки.
Длительное купание детей, особенно в горячей воде, может стать причиной повреждения защитного слоя, что и повышает вероятность шелушения, сухости и других проблем. Родители должны избегать использование жестких и сильнодействующих средств гигиены, ведь они также могут вызывать сухость и шелушение кожи.
Универсальный совет: купать ребенка в течение 15 минут в теплой воде – 37-38º С. Использовать жесткие полотенца не рекомендуется также, как и растирать кожу – нужно слегка промокнуть ее.
Стоит помнить, что кожа у детей нежная, склонная к раздражению и повреждениям. В зависимости от качества водопроводной воды, врачи могут рекомендовать использовать детские увлажняющие средства, но только после консультации врача.
Влияние окружающей среды
Влияние окружающей среды – сухой воздух, жара – негативно сказывается на состоянии кожи малыша. Это одна из самых частых причин повреждений, шелушений и даже развития болезней.
Использование увлажнителей воздуха, соблюдение питьевого режима и практика грудного вскармливания по требованию – одни из самых эффективных мер профилактики. Температуру, влажность и другие критерии зависят от региона проживания, особенностей климата и состояния здоровья детей. Поэтому консультация педиатра окажется не лишней.
В поддержании здоровья кожи и профилактики обезвоживания огромную роль играет грудное вскармливание. Согласно рекомендации ВОЗ, грудное вскармливание рекомендовано всем детям как минимум до полугода, в идеале – до 2-х лет.
Неправильная косметика для детей
Выбор детской косметики и средств по уходу за кожей должен быть особенно тщательным. Дети очень чувствительны к агрессивным средствам, аллергенам.
Перед покупкой детских косметических средств необходимо внимательно ознакомиться с этикеткой и составом. В идеале все средства гигиены не должны содержать спирт и красителей. Обязательная отметка – гипоаллергенно.
Средства с содержанием спирта и других агрессивных веществ способствуют сухости кожи, а также развитию других серьезных проблем.
Ихтиоз
Причиной сухости кожи может быть и ряд болезней – экзема или ихтиоз. Последнее считается генетическим заболеванием, для которого характерно шелушение, сухость кожи, причем симптомы могут быть довольно выраженными и серьезными.
В самом названии болезни скрыты его симптомы: в переводе с греческого «ихтиоз» – рыба, то есть на коже формируются чешуйки кожи. В клинической практике выделяют 20 типов ихтиоза, которые отличаются симптомами и степенью тяжести.
В младенчестве или раннем детстве чаще всего формируется обыкновенный ихтиоз, который считается самой легкой формой болезни.
Поставить диагноз возможно только при появлении симптомов, а также семейной истории болезни и ряда лабораторных исследований.
К сожалению, заболевание полностью неизлечимо, но использование кремов и лекарственных препаратов поможет контролировать состояние.
Экзема
Экзема – острое или хроническое заболевание кожи воспалительного характера. Симптомы экземы сводятся к формированию сыпи, сильному шелушению кожи на лице, руках и на других участках тела.
В клинической практике выделяют несколько форм болезни, которые отличаются по симптомам и причинам возникновения. Значение имеет фактор наследственности, врожденные и приобретенные болезни эндокринной и нервной системы и многое другое. Учитывая этот фактор, экзему считают полиэтиологическим заболеванием.
Благодаря некоторым исследованиям, удалось обнаружить связь между экземой, разными видами аллергии. Хотя симптомы болезней могут проявиться гораздо позже, а не в раннем детстве.
Лечение и меры профилактики
Тактика лечения определяется в индивидуальном порядке и зависит от причины сухости и шелушения кожи у детей. Родители могут принять меры, которые помогут нормализовать работу кожи, следуя простым правилам:
- необходимо помнить про использование увлажняющих средств. Но пользоваться ими можно лишь с разрешения врача, во многих случаях этого не требуется;
- дети не должны находиться в холоде, при ветряной погоде нужно использовать средства защиты;
- запрещено использовать сильно пахнущую косметику, а также средства с содержанием спирта;
- купать малыша нужно не более 15 минут в теплой воде;
- после купания нужно тщательно промокать кожу малыша, но не растирать ее.
Кожа детей особенно чувствительна к различным раздражителям, она более подвержена инфекциям и раздражению. Но стоит помнить, что сухость кожи у младенцев далеко не всегда указывает на заболевание и требует вмешательства, это всего лишь следствие адаптации к новым условиям. Но если симптомы сохраняются более чем 2 недели – необходимо проконсультироваться со специалистом.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Источник
465 просмотров
15 апреля 2019
Добрый день, ребенку через неделю будет 2 месяца. В 3 недели на лице начали появляться прыщики, похожие на крясное пятно с выпуклой сердуевинкой, которые то пропадали, то исчезали. Потом лицо и кожу головы покрыла мелкая красная сыпь, буквально несколько прыщей спустилось на плечи, остальная кожа чистая. Сейчас новых прыщей вроде не появляется, но вся кожа, где до этого были прыщи начала шелушиться: лицо, брови, голова, уши. Местами похоже на очень тонкие небольшие чешуйки. Про прыщи вопрос задавала здесь же, все сошлись во мнении, что это гормональное и к трем месяцам пройдет. Но что это за шелушение? Педиатр пожимает плечами, говорит, что это может быть все что угодно от аллергии до себореи, а может просто сходит сухая кожа после сыпи, обрабатывать ничем не назначила. Сфотографировать не получается, на фото шелушение незаметно.
На сервисе СпросиВрача доступна консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
На каком вскармливании ребенок, как стул?
Наталия, 15 апреля 2019
Клиент
Акушер, Гинеколог
Здравствуйте, какое питание у ребёнка, какой стул?
Наталия, 15 апреля 2019
Клиент
ЛОР, Детский ЛОР
Здравствуйте.Желательно конечно приложить вс таки фото.Потому что это действительно может быть и аллергия и себорейный дерматит…
На каком вскармливании ребенок?
Акушер, Гинеколог, Детский гинеколог
Здравствуйте
Постарайтесь все же выложить фото
На каком вскармливании ребенок?
Наталия, 15 апреля 2019
Клиент
Наталия, 15 апреля 2019
Клиент
Юлия, полностью гв. На фото не видно, шелушение лёгкое, но покрывает все места где были прыщики
Педиатр
Здравствуйте Сдайте кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам
Акушер, Гинеколог
Проблем с животиком нет?
Конечно судить сложно не видя сыпи
Пробовали сдавать кал на дисбактериоз?
Наталия, 15 апреля 2019
Клиент
Наталья, углеводы в кале повышены, пьем лактазар, в кале на дисбактериоз есть клебсиеллу 10*7, но лечение педиатр не назначила, только биогаю и поговорить анализ в 3 месяца, остальное все хорошо
Педиатр
Молочку исключали?
Кал на копрограмму для начала.
Педиатр
Здравствуйте,соблюдаете диету для кормящих?
Педиатр
Конечно будет шелушение после сыпи. Это естественный исход( оди НЗ возможных) при этом состоянии новорожденных уход должен быть гипоаллергенный в любом случае(атодерм липикар.например)
Проверьте влажность воздуха в квартире.
Акушер, Гинеколог, Детский гинеколог
Какие-то анализы в последнее время сдавали?
Наталия, 15 апреля 2019
Клиент
Юлия, углеводы в кале повышены, пьем лактазар, в кале на дисбактериоз есть клебсиеллу 10*7, но лечение педиатр не назначила, только биогаю и поговорить анализ в 3 месяца, остальное все хорошо
Педиатр, Врач УЗД
Здравствуйте, Ирина. У ребенка физиологический паракератоз(особенность строения кожи предрасполагает к этому). Увлажняйте кожу(можно Бепантен, Эмолиум крем). Купайте с мылом(рассмотрите серию Атопик от Бидерма или др. с эмолентами) не чаще 2 раз в неделю. Воде нужно дать постоять минут 30 для испарения хлора. Имеет значение микроклимат в помещении(температура не выше 23 градусов, влажность 40-60%). P.S.: Дисбактериоза в вашем возрасте не бывает. Идет формирование микрофлоры кишечника. Не нужно тратить попусту средства и время.
Наталия, 15 апреля 2019
Клиент
Аида, на аллергию такие проявления только на лице не похожи?
Педиатр, Врач УЗД
Ирина, хотелось бы конечно видеть. Вслепую, только можно предполагать. Но отличительная черта аллергии в том, что если аллерген имеет постоянное воздействие, то должно быть по нарастающей ухудшение состояния кожи. И будет не только шелушение, но и покраснение, зуд, беспокойство ребенка. Точный ответ даст ОАК(уровень эозинофилов) и анализ крови на общий
IgE.
Наталия, 15 апреля 2019
Клиент
Аида, ОАК в 3 месяца по графику, врач наша не видит причин сдавать раньше
Врач УЗД, Терапевт
Фото конечно хорошо бы увидеть. И покадитеидерматологу ребенка для исключения
Педиатр, Врач УЗД
В любом случае по этому ОАК также будет видно была ли аллергия. Осматривающему ребенка врачу конечно виднее, чем нам. Была бы проблема, она бы вас первой отправила сдавать кровь. По возможности сделайте фото при хорошем освещении.
Наталия, 15 апреля 2019
Клиент
Аида, загрузила, посмотрите, может что то можно разглядеть
Педиатр, Врач УЗД
Ирина, это не проявлении атопического дерматита; аллергии. Можете не переживать. Соблюдайте вышеуказанные рекомендации. С возрастом кожа станет гладкой без шелушений.
Педиатр
Шелушение кожи у маленьких детей – естественный процесс.
В вашем случае нужны только увлажняющие косметические средства
Педиатр, Терапевт
Здравствуйте может взять соскоб из этих щелущений на микроскопическое обследования в кожном диспансерде и определить причину но пока увлажняйте детским кремом, и рекомендую обслеватся
Педиатр
Нужно очно консультироваться у дерматолога для исключения себорейного дерматита. Пока обильное увлажнение кремом на основе пантенола
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Что такое атопический дерматит
Атопический дерматит – это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.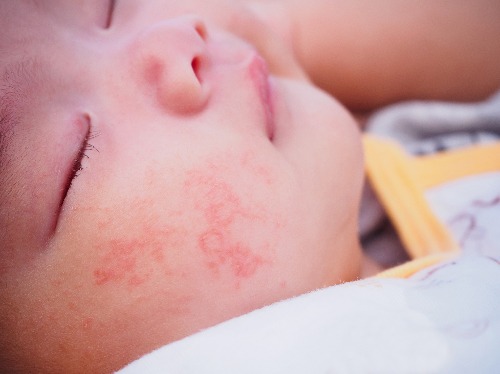
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще – аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем
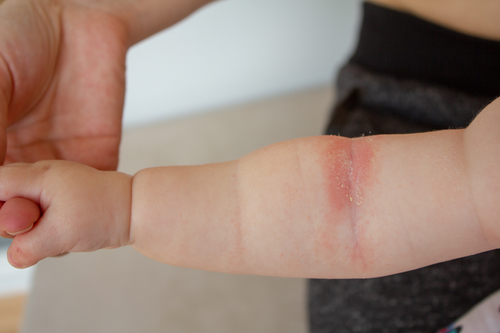 .
. - Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое – улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей – если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).
Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей – это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс. Еще один распространенный триггер – бактерии, которые проникают в кожу через поврежденный эпидермальный барьер.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие. Обострения происходят не чаще двух раз в год.
- Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий – до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
 На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты – косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов – важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи – помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках – повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].
- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда – клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактика
направлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.
- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
2. Вторичная профилактика
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
3.Третичная профилактика
– это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е., 2015 Международный комитет по исследованию астмы и аллергии в период детского возраста, 1998).
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
Источник
