Шишка под кожей на большом пальце ноги
Что это такое: описание и фото
Натоптыши, или сухие мозоли, – это уплотнения поверхностного слоя кожи, возникающие в областях повышенного продуцирования клеток эпидермиса. Скопление и разрастание уплотнений кожных покровов происходит в результате повреждений кожи и подкожных тканей.
Чаще всего к изменению целостности кожи приводят сдавливания, возникающие вследствие неправильного распределения нагрузки и механического раздражения. Далее дано фото недуга.
Симптомы
Основными признаками того, что у человека возможны или уже имеются натоптыши, являются:
- утолщение кожи;
- покраснения пораженного участка;
- изменение структуры кожного покрова, область становится более шероховатой;
- уменьшение чувствительности;
- появление боли при ходьбе;
- изменение цвета кожи, она становится более светлой, даже желтоватой.
Еще до появления натоптышей на пальцах можно обнаружить патологические изменения кожных покровов в виде припухлости и легкого покраснения.
Часто бывает, что сухие мозоли появляются внезапно, без симптомов. Можно наблюдать утолщение кожи и изменение ее структуры, а именно: она становится более грубой, без четких границ с белесым или желтоватым цветом.
Натоптыши бывают выпуклой или плоской формы, с шероховатой или гладкой поверхностью. Больной может отметить, что кожный покров пораженной области стал менее чувствительным к тактильным и болевым реакциям.
Кроме того, при появлении сухих мозолей многие обращают внимание на дискомфорт при ходьбе из-за давления веса тела на натоптыш. Болезненные ощущения могут усиливаться в период воспалений и при инфицировании, а также при появлении более глубоких трещин.
«Шишки», образованные воспалительными явлениями
Отличительные особенности: признаки воспаления (покраснение, отёк, болезненность, «шишка» тёплая или горячая на ощупь), нечёткие границы, на ощупь такие образования не очень плотные.
Бурсит подкожной синовиальной сумки плюснефалангового сустава
Чаще всего это заболевание сопутствуют артрозу 1-го плюснефалангового сустава или Hallux Valgus. Однако оно может развиваться и самостоятельно, например, при ношении тесной обуви.
- располагается такая припухлость с внутренней стороны основания 1-го (большого) пальца;
- «шишка» чаще всего мягкая, умеренной болезненности;
- характерный симптом — при травмировании обувью увеличивается и имеет все признаки воспаления, но иногда, например, при ношении свободной, мягкой обуви может почти полностью исчезать.
| 13. Бурсит как самостоятельное явление | 14. Бурсит, сопровождающий Hallux Valgus |
Артрит первого плюснефалангового сустава
В случае артрита «шишка» представляет из себя воспалённые ткани, увеличенные в объёме за счёт отёка, а также повышенного количества жидкости в полости сустава. Её особенности:
- она расположена в области основания первого пальца и не имеет чётких границ, часто очень болезненна, кожа покрасневшая, гладкая, блестит;
- на ощупь мягковатая, тёплая или горячая, может быть очень болезненной;
- при обострении может повышаться общая температура тела;
- при стихании артрита полностью исчезает;
Среди причин воспаления на первом месте подагра.
Другими причинами артрита могут быть, например, инфекционное поражение или системные заболевания (ревматоидный артрит). Прежде, чем начать лечение, необходимо точно установить причину артрита.
Откуда берется недуг на коже между пальчиками или на них?
Прежде чем разбираться в причинах появления натоптышей, нужно понять, как возобновляется и обновляется кожа. Кожа защищает организм человека от проникновения в него различных инородных тел. Она предотвращает заражение, инфицирование и оберегает от негативного воздействия ультрафиолетового излучения.
Помимо этого, кожа участвует в терморегуляции, дыхании и всевозможных обменных процессах. У здорового человека клетки эпидермиса обновляются каждые 2–3 недели, а весь цикл их обновления происходит за 60–80 дней.
В течение года организм человека может выработать примерно 2 млрд новых клеток кожи.
Причины появления
Если на пальцы ног оказывать слишком большую нагрузку или механическое раздражение, то внутри пораженного участка нарушится кровообращение, и отмирание клеток эпидермиса будет происходить гораздо быстрее. Ороговевшие клетки станут наслаиваться друг на друга и образуют уплотнение. Это и есть натоптыш.
Существуют следующие основные причины возникновения сухих мозолей на пальцах ног:
- Ношение тесной и неправильно подобранной обуви. Ношение обуви на высоком каблуке, более 8 см, приводит к увеличению нагрузки на пальцы ног, в результате чего кости плюсны расползаются, под тяжестью веса раздавливают кожу о подошву обуви. Это приводит к интенсивному размножению клеток кожи пальцев ног и впоследствии к образованию натоптыша.
Кроме того, спровоцировать появление сухих мозолей может длительное ношение обуви с узким носком. В этом случае пальцы ног сжимаются, что приводит к механическому деформированию поперечного свода стопы, а значит, к чрезмерному давлению на пальцы ног и появлению натоптышей. - Нервные и грибковые заболевания и артрит. Нарушение обмена веществ и грибок способствуют образованию натоптышей.
- Нарушение работы внутренних органов. К появлению натоптышей на пальцах ног нужно отнестись с повышенным вниманием, ведь они могут сигнализировать о следующих заболеваниях:
- появление сухих мозолей на мизинце правой ноги свидетельствует о нарушении работы печени;
- появление сухих мозолей на мизинце левой ноги свидетельствует о нарушении работы сердечно-сосудистой системы;
- появление сухих мозолей на больших пальцах свидетельствует о нарушении работы эндокринной системы (щитовидной железы);
- повышенная физическая нагрузка.
- Натоптыши часто тревожат бегунов, балерин и военных, людям этих профессий приходится регулярно подвергать свои ноги чрезмерному давлению, что приводит к тому, что кожа на пальцах ног грубеет и разрастается.
- Лишний вес. На пальцы человека в среднем приходится нагрузка примерно 20 % массы тела. Конечно, это не сравнится с тем, что берет на себя пятка. Но при излишней массе тела даже 20 % могут привести к образованию сухих мозолей.
Новообразования на ступнях
Одной из причин боли и уплотнений на стопах и ступнях являются натоптыши – уплотнения ороговевшей мертвой ткани на ступнях ног. Их отличие от мозолей заключается в том, что они не сочатся. При ходьбе в процессе их появления возникает болезненное ощущение, которое сопровождается чувством жжения. Уплотнения со временем при недостаточно правильном уходе и лечении могут появляться с глубокими кровяными трещинами на пятках. Эти болезненные образования бывают желтого и серовато-желтого цвета. Как правило, их появление провоцируют следующие факторы:
- тесная неудобная обувь;
- большой вес;
- заболевания внутренних органов;
- плоскостопие.
В медицинской практике различают два вида натоптышей. Сухие и со стержнем, который глубоко врастает в кожу, очень трудно удалить. Из-за такой особенности им дали название шипов, которые при надавливании на них вызывают боль.
Избавиться от такого образования на ноге можно, сменив обувь на более свободную и посетив косметологический кабинет. Там при помощи специальных процедур за несколько сеансов на ступне исчезнут все образования. Как правило, их запущенные формы лечат при помощи криодеструкции, суть которой заключается в применении азота. Несмотря на то, что процедура вызывает болезненные ощущения, имеет высокую стоимость, она востребована среди клиентов салонов виду того, что после нее не остается шрамов, и нет вероятности рецидива.
Различные уплотнения под кожей могут причинять очень сильный дискомфорт. Временами подобные шишки не проявляют себя никоим образом, но в большинстве встречающихся случаев могут вызвать болезненные ощущения. Уплотнения под кожей обычно представляют собой шарики разного диаметра, в среднем бывают 2-3 см. Обычно в стадии ремиссии они не причиняют беспокойства, не изменяют цвет и размер, могут не болеть вовсе, но быть подвижными и твердыми наощупь. Иногда же воспаляются и причиняют существенный дискомфорт.
Одна из распространенных проблем– различные уплотнения под кожей. Часто мы не обращаем на них внимание, однако это может быть свидетельством какого-либо серьезного заболевания.
Лечение недуга в домашних условиях
У здорового человека нет необходимости лечить натоптыши, если, конечно, они не вызывают дискомфорт. В большинстве случаев, чтобы избавиться от мозоли, достаточно просто разобраться с причиной ее появления.
При сахарном диабете и других заболеваниях, которые нарушают кровоток в ногах, лечение необходимо, иначе можно спровоцировать осложнения натоптыша.
Для того чтобы избавиться от натоптышей в домашних условиях, применяют следующие методы:
- ванночки для ног;
- кератолитические средства;
- пластыри от натоптышей;
- японские носочки.
Медикаментозная терапия
Для того чтобы кожа могла нормально выполнять свои функции, нужно использовать кератолитические кремы, мази и гели. Их наносят на пораженный участок кожи, закрывают пластырем и оставляют на всю ночь. После этого обрабатывают кожу пемзой. Такой метод борьбы с натоптышами нужно осуществлять несколько раз.
К кератолитическим средствам относятся:
- Gehwol;
- «Лекарь»;
- «Бенсалитин»;
- TianDe;
- Neutrogena;
- «5 дней»;
- «Зеленая планета».
Снять воспаления и болезненность помогут следующие препараты:
- «Ибупрофен»;
- «Напроксен» и др.
Также помогает обычный холодный компресс. Вышеперечисленные методы помогают, если натоптыши только появились. При более запущенной стадии могут помочь:
- Высверливание – специальная методика обработки сухих мозолей с использованием специального аппарата со сверлами. Пораженная ткань обрабатывается бором разных диаметров.
- Криотерапия – удаление сухих мозолей азотом.
- Лазерное удаление – удаление натоптышей лазерным излучением.
Как убрать эти уплотнения с помощью ванночек?
Ножные ванночки – отличное средство для распаривания скопившихся омертвевших клеток кожи между и на пальцах.
Ванночка на льняном семени
Ванночка на льняном семени эффективно справляется с натоптышами на пальцах ног, а также способствует расслаблению и снятию отеков.
Ингредиенты:
- льняное семя – 2 ст.л.;
- вода – 1 л.
Способ приготовления и применения:
- Вскипятить воду, добавить в нее семя льна.
- Настаивать состав в течение 60 минут.
- Процедить и вылить настой в тазик.
- Добавить в тазик горячую воду и опустить ноги.
- Держать ноги в тазике в течение 15–20 минут.
- Остатки распаренной кожи удалить пемзой.
Из отвара трав
Для приготовления ванночки из отвара трав можно использовать различные ингредиенты, например:
- мята – 1 ст.;
- крапива – 1 ст.;
- чабрец – 1 ст.;
- вода – 3 л.
Способ приготовления и применения:
- Вскипятить воду, добавить в нее семя льна и кожуру картофеля.
- Варить состав на медленном огне в течение 10 минут.
- Процедить и вылить настой в тазик.
- Опустить ноги в тазик на 20–30 минут.
- Остатки распаренной кожи удалить пемзой.
На льняном семени и картофельной кожуре
Ванночка на льняном семени и картофельной кожуре также эффективно справляется с натоптышами на пальцах ног и способствует расслаблению и снятию отеков.
Ингредиенты:
- льняное семя – 40 г;
- картофельная кожура – 100 г;
- вода – 400–500 мл.
Способ приготовления и применения:
- Вскипятить воду, добавить в нее семя льна и кожуру картофеля.
- Варить состав в течение 30 минут.
- Остудить и тщательно размять смесь.
- Вылить состав в тазик.
- Опустить ноги в кашицу на 15–20 минут.
Как и чем вылечить из народных средств?
Для того, чтобы избавится от натоптышей на большом или других пальцах ног можно использовать рецепты народной медицины, и наиболее хорошо зарекомендовали себя такие, как:
- Примочки. На распаренную кожу приложить дольку лимона и замотать мягкой тканью или бинтом. После процедуру обработать кожу пемзой.
- Солевые ванночки. Растворить в тазике 4–5 ст. ложек соли. В полученном растворе держать ноги 30 минут.
Видео о лечении натоптышей народными средствами:
Как лечить
- при тромбофлебите поверхностных вен ноги поднимают выше уровня туловища;
- применяются 40-50% спиртовые компрессы, гели и мази (противовоспалительные – такие, как диклофенак, а также содержащие троксевазин и рутозид).
Если у вас на ноге образовалось уплотнение, лучше обратиться к врачу. Уплотнение синюшного цвета может быть симптомом гемангиомы или же тромбофлебита внутренних вен.
На ноге уплотнением могут быть атерома, абсцесс или липома. От того, чем именно является уплотнение, зависит характер и метод лечения. Атерома — это киста сальной железы. Представляет собой уплотнение под кожей, которое может и не вызывать болезненных ощущений. Атерома имеет круглую форму и четкие границы, а при надавливании из нее может выделяться кожное сало.
Причины, которые могут спровоцировать болезненное состояние стоп и вызвать образование уплотнения на них, имеют разную клиническую природу. К наиболее распространенным провоцирующим факторам можно отнести хронические заболевания:
- натоптыши;
- бородавки;
- физические воздействия.
Хронические заболевания, которые могут стать причиной появления уплотнений и боли в стопе:
- артриты – повреждения сосудов и защемления нервов в стопе;
- мозоли — причина боли в стопе;
- фасцииты – деформация соединительной ткани на стопе;
- невромы – быстроразвивающийся рост структуры нерва, вызывающий боль;
- подагры;
- физиологические дефекты стоп;
- травмы ахиллова сухожилия ;
- метатарзальгия – разрушение связок и костной ткани;
- эритромелалгии – осложнение невром, тромбоцитоза ступни, вызывающие боль;
- пяточные шпоры.
Профилактика
- Основное средство профилактики сухих мозолей – это ношение удобной обуви. Следует выбирать мягкую, подходящую по размеру и колодке обувь. Лучше отдавать предпочтение моделям со свободным носком, чтобы не защемлять пальцы.
- Кроме того, лучше избегать длительного ношения обуви на высоком каблуке и с плоской подошвой. Ее лучше оставить на особый случай, например поход в ресторан.
- Натирание пальцев может спровоцировать их потливость, поэтому лучше выбирать носки из натуральных тканей.
- В любом обувном или ортопедическом магазине можно купить подкладку из мягких материалов, которые уменьшат давление на ступни. Эти подкладки подкладываются под натоптыш. Помимо этого, продаются подкладки, разделяющие пальцы ног.
- Периодически нужно устраивать ногам spa-процедуры в виде ванночек, обработки пемзой сухих участков кожи, нанесения питательных и смягчающих кремов, осуществления массажа пальцев ног.
Образование натоптышей – довольно частое явление. Своевременное лечение позволяет справиться с ними даже в домашних условиях. А лечение запущенных стадий стоит доверять только врачам, которые назначат полное обследование и лечение.
Разновидности бородавок
Люди думают, что знают как выглядит такое новообразование. В действительности у подобных новообразований, которые появляются на разных частях тела, много разновидностей.
На дистальных конечностях и пальцах ног грубые бородавочные образования называются подошвенными. Частенько они шелушатся и слоятся. Под верхними пластинками скрываются черные токи.
У обыкновенных наростов тоже жесткая поверхность, но они не шелушатся, зато способны спариваться, тем самым увеличиваясь в размере. Колени – основное место дислокации. От цвета кожи практически не отличаются.
Образования, которые совсем немного возвышаются над дермой, имею гладкую ровную поверхность, относятся к категории плоских. Пальцы ног, область колена, верхняя часть ступни – основные места, где они «селятся».
Предлагаем ознакомиться: Профилактика артроза и артрита коленных суставов
Если появилась бородавка на пальце ноги, ступне, стоит задуматься о лечении, пока она не стала мешать ходить. Хотя, если наросты мелкие и не беспокоят, то они совершенно неопасны.
( 2 оценки, среднее 4 из 5 )
Источник
Выпирающая косточка («шишка») на ноге является довольно распространённой проблемой среди представительниц женского пола. Данная проблема на самом деле представляет собой болезненную деформацию некоторых элементов стопы. Она затрагивает не только эстетику, но и качество жизни, работоспособность. Подобная деформация способна разрушить все структуры стопы. В данной статье речь пойдёт о причинах возникновения, методах лечения и профилактике такой проблемы.
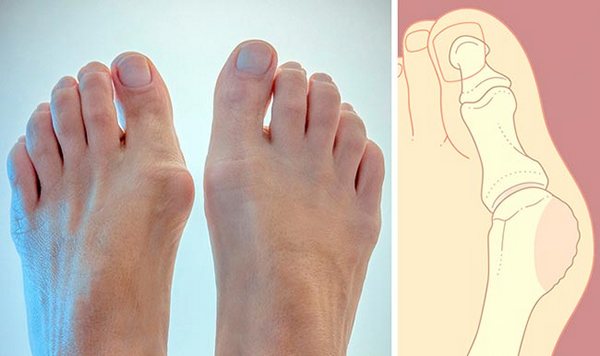
Шишка на ноге возле большого пальца
Этиопатогенез и клиническая картина
Стопа представляет собой одну из сложнейших анатомических структур человеческого тела, поскольку несёт на себе большую нагрузку, служит амортизатором при любом движении. Стопа не только служит опорой всей массе тела, но и обеспечивает движение в пространстве. Скелет стопы состоит из костей предплюсны, плюсны и фалангов. Данные костные структуры сочленяются с помощью суставов и связочного аппарата.

Строение стопы
Суставы приводят в движение ряд мышц, которые выполняют соответствующую функцию.
- Абдуктор пятого пальца – отводящая мышца.
- Короткие флексоры – сгибатели пальцев.
- Абдуктор первого пальца.
- Короткий флексор первого пальца.
- Червеобразные мышцы, сгибающие проксимальные фаланги пальцев и тянущие в сторону большого пальца ноги.
- Подошвенные мышцы возвышений.
- Дорсальные межкостные флексируют проксимальные, разгибают средние и дистальные фаланги II—IV пальцев, абдуцируют II палец как латерально, так и медиально; III и IV пальцы отводят в сторону мизинца и укрепляют свод ступни.
Если какой-либо из суставов стопы повреждается, человек испытывает боль
Важно! Нетрудно догадаться, что нарушение функции любого анатомического элемента ступни способно существенно повлиять на биомеханику данной части нижней конечности.
«Выпирающая косточка» является вальгусной деформацией большого пальца стопы, который направлен наружу на уровне плюснефалангового сустава. Такая деформация обусловлена рядом возможных причин нарушения биомеханики первого плюснефалангового сустава.
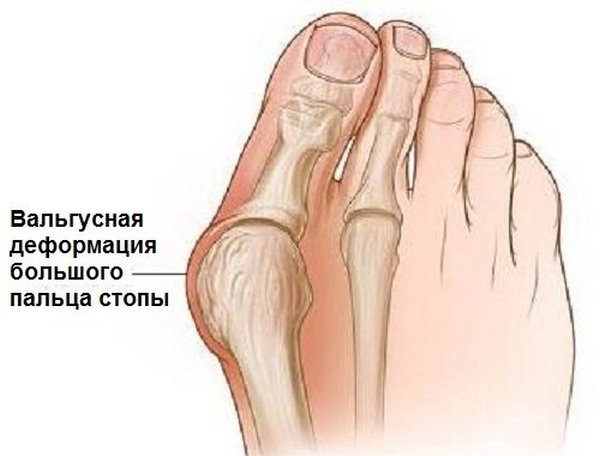
Вальгусная деформация большого пальца стопы
К видимым деформациям обычно приводят сочетания врождённой слабости связочного аппарата, метаболических нарушений, изменений в организме и внешних факторов в виде ношения неудобной обуви. Особый риск-фактор представляет собой обувь на высоком каблуке либо с узким носком. Постепенно происходит сочетание вальгусной девиации большого пальца ноги с варусным отклонением соответствующей тарзальной кости. Головка плюсневой кости из-за постоянного соприкосновения с тесной обувью утолщается. Нарушается биомеханика ступни, и связочный аппарат, а также мышцы подвергаются большой нагрузке.
Важно! Всё вышеперечисленное приводит к осложнениям.

Такая проблема может возникнуть, если человек регулярно носит обувь на высоком каблуке или с узким носком
Особое строение стопы обуславливает наличие двух видов сводов (один поперечный и пять продольных), из-за которых в норме стопа не полностью соприкасается с поверхностью при ходьбе. Начальной точкой всех продольных сводов считается бугор пяточной кости. В состав каждого продольного свода входит одна из тарсальных костей и метатарсальная кость, находящаяся между соответственной тарзальной костью и пяточным бугром.
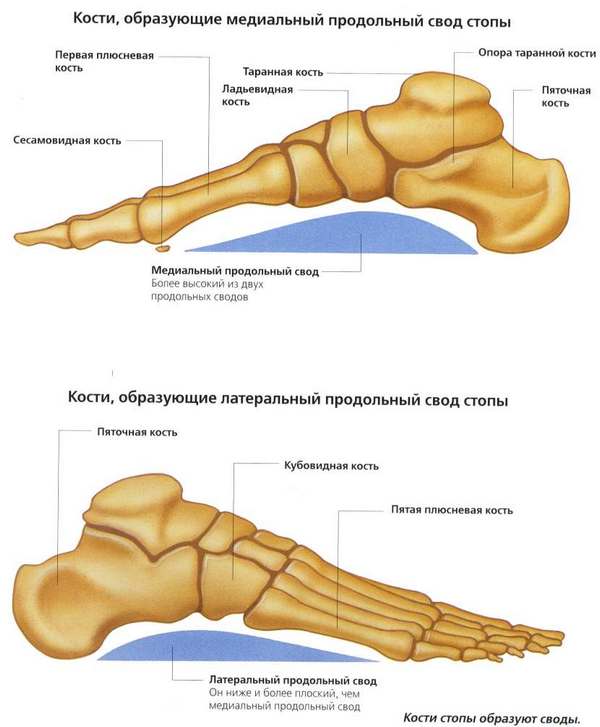
Своды стопы
Поперечный – представляет собой место соединения всех продольных сводов в форме параболы. Представлен поперечный свод связками подошвы и сухожилиями мышц ступни и берцовых мышц. Такая особенность необходима для амортизации. Сводчатое строение отмечается лишь у стопы человека, и связано оно с необходимыми физическими требованиями для прямохождения.
Важно! При плоскостопии свод уплощается.
К риск-факторам можно отнести избыточную массу тела, беременность, ношение неудобной обуви, возрастные изменения связочного, опорно-двигательного аппаратов. Плоскостопие может быть результатом врождённых дефектов либо осложнением рахита, полиомиелита (из-за паралича мышц), травм (например, при переломах).

Плоскостопие
Клиническая картина носит стадийный характер. На продромальной стадии отмечается незначительный дискомфорт в мышцах стопы при продолжительных либо интенсивных нагрузках, болевые ощущения во второй половине суток после активного дня, небольшие изменения в походке. При перемежающейся и плоской стадиях изменения в походке более заметны. Боль доходит до коленного сустава. Формируется нарушение походки. На последней стадии (плосковальгусной) деформация стоп стойкая. В таком случае затруднения связаны возникают при дополнительной нагрузке и даже при ходьбе, стоянии.
Поперечное плоскостопие отличается от продольного именно наличием «шишки» из-за вальгусной деформации – отклонения большого пальца наружу; также наблюдаются заметная поперечная распластанность и мозолеподобные образования, деформация пальцев в форме молотка.
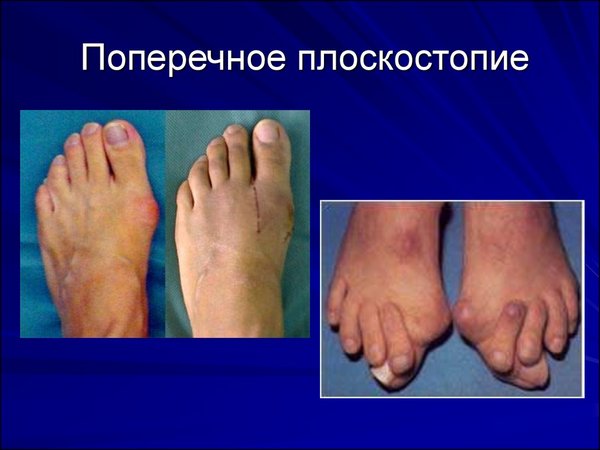
Особо «шишка» на ноге возле большого пальца выделяется при поперечном плоскостопии
Диагностика уплощения дистальной части нижней конечности проводится с помощью:
- плантографии (отпечатка подошвы на бумаге);
- подометрии (высчитывания специальных индексов на основе измерения параметров стопы);
- подографии (оценка при совершении движения);
- рентгенографии ступни во всех проекциях.
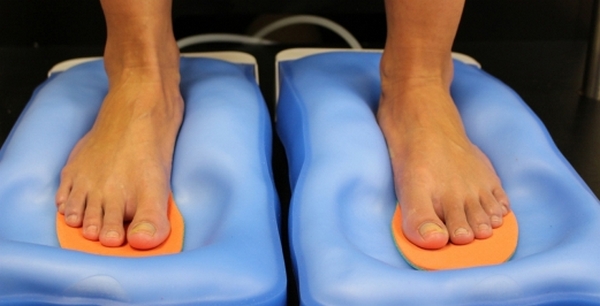
Выявляют причину образования «шишки» с помощью подометрии
Лечением занимаются травматологи-ортопеды. К лечебным мероприятиям относятся: массаж, физиотерапевтические процедуры, лечебная физкультура, использование специальных корректирующих стелек, оперативное лечение.

Корректирующие стельки
Важно! В основе патогенеза вальгусной деформации большого пальца ступни лежит увеличение угла между первым и вторым пальцами ноги. Плюсневая кость смещается медиально, а первый палец – латерально.
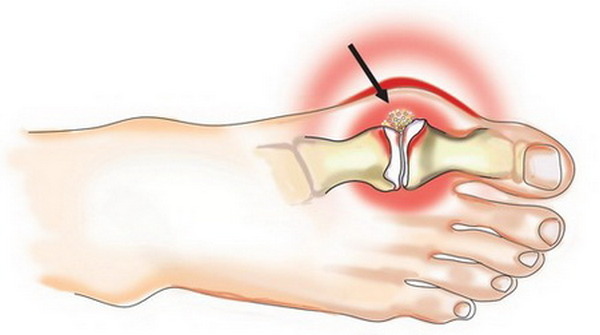
Вальгусная деформация большого пальца возникает из-за увеличения угла между первым и вторым пальцами ноги
Осложнения
Из-за таких смещений образуется костный бугорок, который находится в постоянном контакте с обувью и подвержен травматизму. Плоскостопие и деформации стопы могут осложниться следующими патологиями.
Бурсит
Бурсит – воспаление слизистых сумок, находящихся вблизи плюснефаланговых суставов. Вначале проявляется болями в области сустава, затем добавляются локальное покраснение, местное повышение температуры. Ситуация может осложниться экзостозами, шпорами, кистой, бурситом добавочной сумки (проявляется флюктуирующей припухлостью).
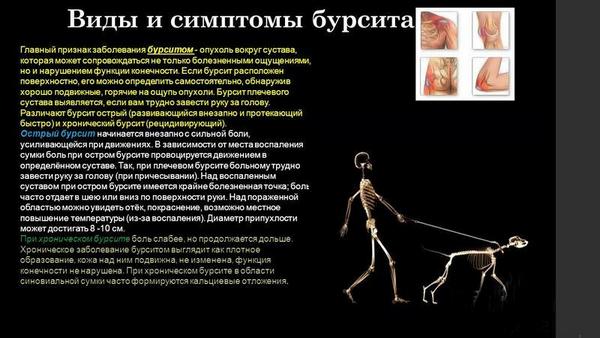
Бурсит
Диагностика проводится лабораторным и рентгенологическим методами для дифференциации различных патологий. При бурсите тарсофалангового сустава рекомендовано ношение обуви с широким носком и применение ортопедических стелек. Лечение направлено на этиологический фактор воспаления околосуставной сумки. Проводят аспирацию содержимого и глюкокортикоидные инъекции. Данное осложнение чаще всего отмечается при ношении обуви неподходящего размера.
Важно! Пальцы находятся в неестественном положении, в результате чего формируются воспалительные процессы.

Бурсит часто возникает из-за ношения не подходящей человеку обуви
Остеоартроз плюснефаланговых суставов
Остеоартроз – истончение и нарушение структуры соединительной хрящевой ткани суставных поверхностей. Пациенты жалуются на боль при сгибательных суставных движениях. Болевые ощущения чаще всего сопровождаются отёками.
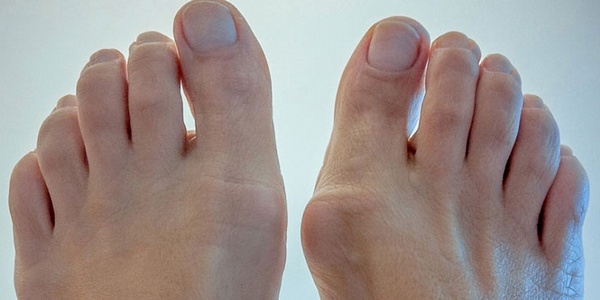
Часто боль при такой патологии сопровождается отеками
Возможна гиперемия вокруг сустава. Остеофиты (наросты костной ткани) обычно достигают таких размеров, при которых объёмные образования видны невооружённым глазом. Для диагностики проводится тщательный анализ, осуществляется оценка состояния сосудов стопы, неврологическое обследование. Устанавливается суставная амплитуда движения. Применяются лабораторные методы исследования и оценивается состояние стопы с помощью специальных шкал. Проводится рентгенологическое исследование.
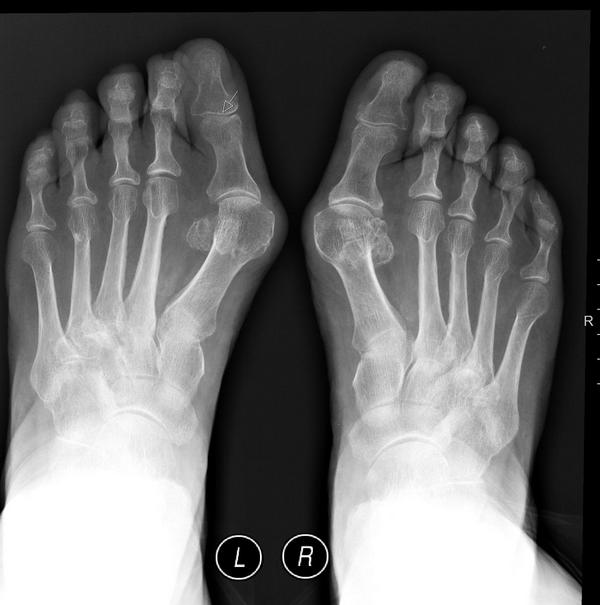
Для диагностики патологии нужен рентген
Деформирующий артроз подразделяется на этапы развития патологии исходя из особенностей, выраженности и тяжести рентгенологической картины.
| Стадия | Описание |
|---|---|
| Первая | На первом этапе суставные щели практически неизменны, лишь слегка сужены. Костные наросты отсутствуют. |
| Вторая | На второй – отмечаются серьёзные изменения: значительное уменьшение суставной щели, костные наросты на первой тарзальной кости и основании пальцевой фаланги, подхрящевые зоны уплотнения и наличие кист. |
| Третья | На последнем этапе суставной щели (на рентгенограмме соответствует суставным хрящам, которые поглощают свет хуже костной ткани) не видно, остеофиты выражены, отмечается фиброзный анкилоз сустава (анкилоз – полная неподвижность сустава). |
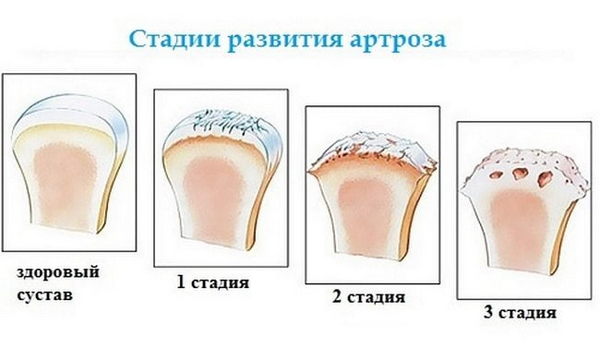
Выделяют несколько стадий деформирующего артроза
Консервативно применяются ортопедические стельки для поддержания головки первой тарзальной кости и продольного своды стопы, для устранения вальгусной деформации. Применяются тейпирование (нанесение специальной клейкой ленты на элементы опорно-двигательного аппарата), лечебная физкультура для мышц голени, ортезы (наружные медицинские приспособления для изменения характеристик скелетной и нервно-мышечной систем), ортопедическая обувь, массаж, физиотерапия для снятия боли.

Тейпирование
В периоды обострения применяются нестероидные противовоспалительные препараты. При неэффективности вышеуказанных методов показано инвазивное вмешательство.
Все инвазивные процедуры делятся на операции с сохранением тарсофалангового фалангового сустава и операции с его частичным либо полным удалением. К первой группе относятся клиновидные остеотомии и операция артродеза.
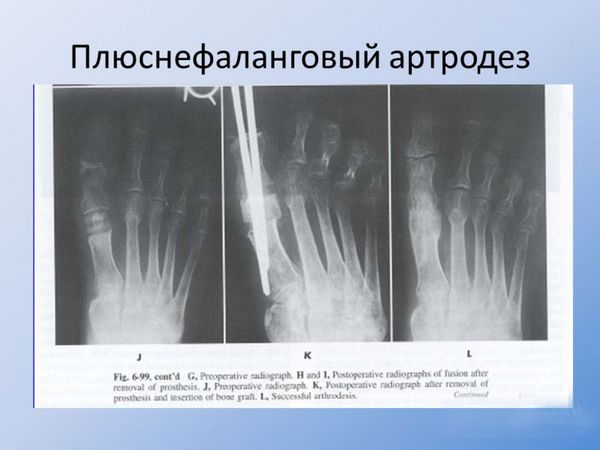
Артродез
Данные хирургические методы направлены на повышение подвижности в суставе. На ранних стадиях эффективна дистальная шевронная остеотомия (искусственный перелом кости с последующей фиксацией).
Интересно! Хейлэктомия – частичное иссечение костных наростов для улучшения дорзального сгибания в суставе.
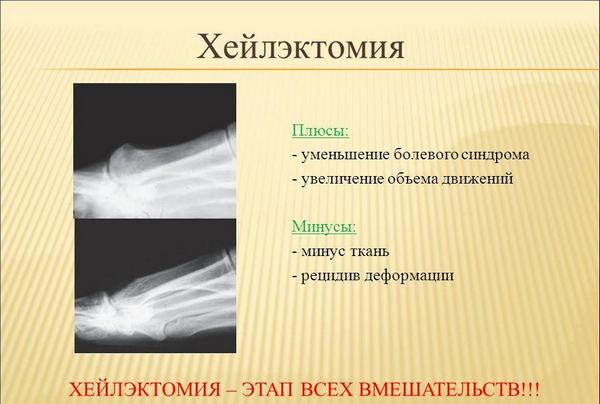
Хейлэктомия
К радикальным операциям, при которых сустав удаляется, относятся резекционная артропластика (удаление 2/3 основной фаланги), эндопротезирование плюснефалангового сустава, артродез.
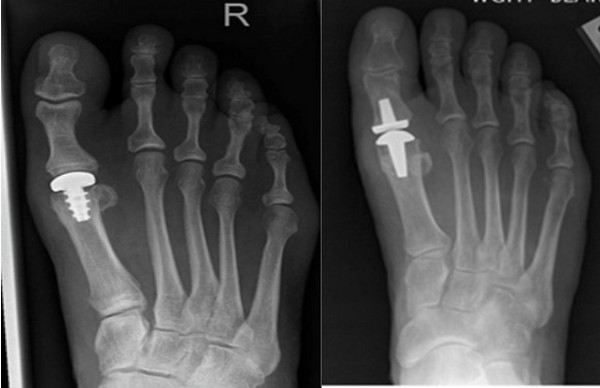
Эндопротезирование плюснефалангового сустава
Экзостоз пяточной кости
Экзостоз пяточной кости – доброкачественные разрастания на поверхности. Характеризуется наличием выпирающего уплотнения, которое и называют «шишкой». Отмечаются локальные воспалительные процессы. Устраняется «шишка» хирургическим путём.
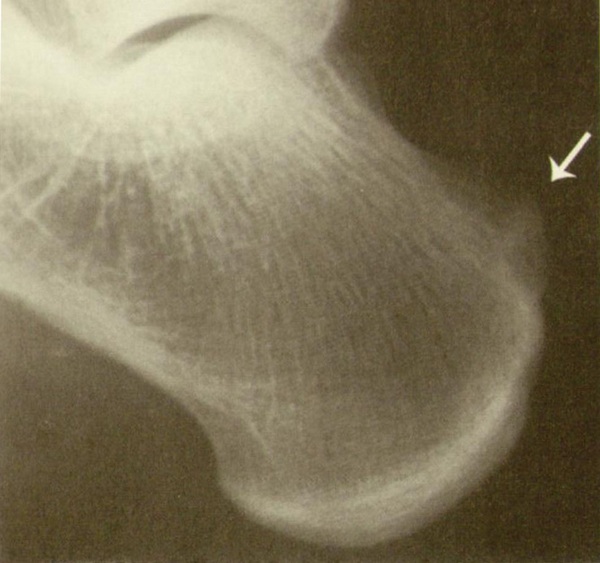
Экзостоз пяточной кости
Комбинированное либо поперечное плоскостопие
Поперечное плоскостопие, лежащее в основе прогрессирования патогенеза вальгусной деформации, может осложниться комбинированным продольно-поперечным плоскостопием, если не проводится адекватная терапия для устранения деформации, а также если долгое время нарушена биомеханика стопы, у пациента отмечаются избыточный вес либо другие метаболические нарушения, например, рахит.
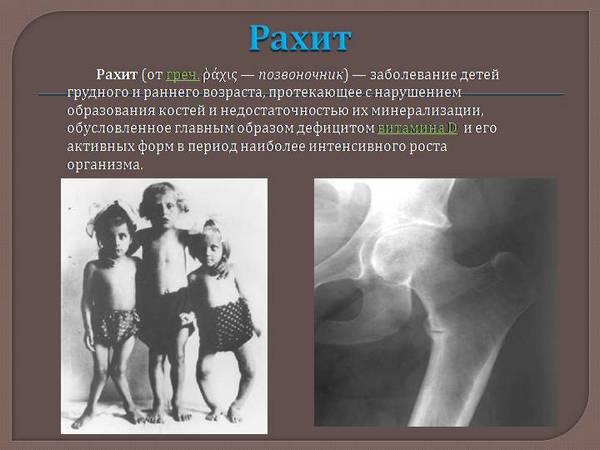
Рахит
Комбинированная деформация стопы характеризуется следующими возможными симптомами:
- боль в области основания большого пальца по латеральному и медиальному краям, усиливающаяся после физической нагрузки;
- нарушение постановки стопы, латеральная девиация большого пальца;
- периодический артроз, отёчность, уплощение сводов.
При плоскостопии человек страдает от болей после занятия физкультурой
К методам лечения относятся лечебная гимнастика, применение ортопедических стелек и супинаторов. При наличии более тяжёлых степеней курс лечения дополняется рефлексотерапией, массажами и остеопатией.
Важно! При комбинированной деформации тяжёлых степеней прибегают лишь к хирургическому методу с последующей реабилитацией.
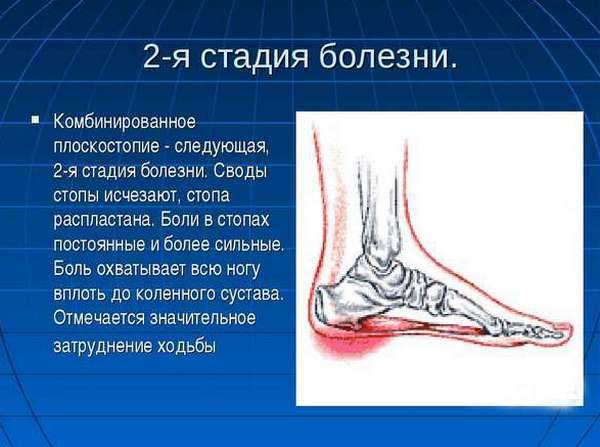
Комбинированная деформация стопы
Артриты и бурситы могут сопровождаться общим повышением температуры из-за выброса в организм медиаторов воспаления.
Вальгусную деформацию стопы принято классифицировать на стадии в зависимости от того, каков угол отклонения.
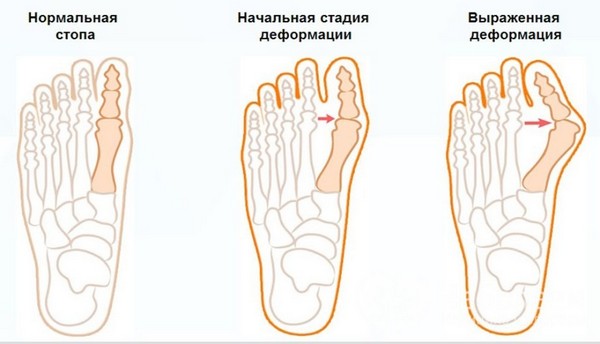
Есть несколько стадий вальгусной деформации стопы
На первой стадии смещение до двадцати градусов. Симптоматика при этом незначительна и незаметна.
На второй стадии угол девиации представляет собой диапазон от двадцати до тридцати градусов, что проявляется в виде болевых ощущений после продолжи
