Склера глаза темная кожа
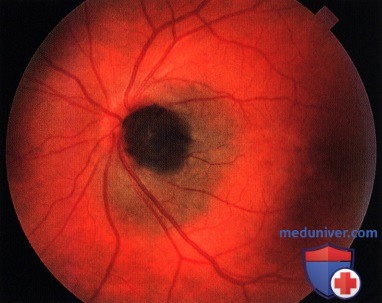
Глазной меланоцитоз (пигментация склеры и эписклеры): признаки, гистология, лечение, прогнозВрожденный эписклеральный меланоцитоз может развиваться как солитарное новообразование, но, клинически он чаще встречается как компонент глазного меланоцитоза или окулодермального меланоцитоза (невус Ota) (1-18). Окулодермальный меланоцитоз обсуждался в разделе, посвященном пигментным новообразованиям века. Мы упоминаем о нем здесь, поскольку, хотя это патология и не ограничена одной лишь конъюнктивой, она входит в дифференциальный диагноз невуса и первичного приобретенного меланоза конъюнктивы. а) Клиническая картина. Клинически новообразование выглядит как неправильной формы «географические» участки пигментации склеры и эписклеры, от отчетливого коричневого до серого цвета (таблица). Пигмент может быть распределен случайным образом или же наблюдается секторальная пигментация, иногда выявляется сопутствующая пигментация того же сектора сосудистой оболочки (6). Хотя нам в нашей клинике, специализирующейся на лечении опухолей глаз, и не встречалось подобных случаев, в сообщениях из других лечебных учреждениях указывается, что при этом состоянии у 10% пациентов развивается офтальмогипертензия и истинная глаукома, иногда – врожденная или ювенильная глаукома (5). Окулодермальному меланоцитозу могут сопутствовать гиперпигментация слизистой неба и барабанной перепонки. ПИГМЕНТАЦИЯ СКЛЕРЫ ПРИ ВРОЖДЕННОМ ГЛАЗНОМ МЕЛАНОЦИТОЗЕПигментация склеры при врожденном глазном меланоцитозе имеет типичные признаки и локализацию. Ее следует дифференцировать от других диффузных эпибульбарных пигментаций, таких, как первичный врожденный меланоцитоз и конституциональная пигментация. В отличие от других состояний, глазной меланоз представляет собою пигментацию склеры и не смещается при манипуляциях с конъюнктивой.
б) Диагностика. Диагностика обычно не вызывает каких-либо трудностей и основана на результатах биомикроскопии на щелевой лампе. С целью дифференцировки этого состояния от новообразования конъюнктивы можно сместить конъюнктиву ватной палочкой. Смещение покрывающей зону меланоцитоза конъюнктивы не вызывает деформации пигментированной области, что указывает на ее локализацию под конъюнктивой. Для исключения меланомы сосудистой оболочки показана офтальмоскопия. Увеальная меланома, развившаяся из глазного меланоцитоза, характеризуется худшим прогнозом по сравнению с меланомой, развившейся из невуса или возникшей de novo (8,9). в) Патологическая анатомия. Меланоцитоз склеры и эписклеры представляет собою скопление интенсивно пигментированных дендритных меланоцитов, имеющих цитологические признаки доброкачественности. В большинстве случаев глазного меланоцитоза наблюдается пигментация склеры и нижележащей сосудистой оболочки. Полученны данные о том, что глазной меланоцитоз является проявлением мутаций генов протеинов G (GNAQ, GNA11), которые могут вызывать развитие меланомы (13). г) Лечение. Пигментация склеры и эписклеры вследствие глазного меланоцитоза лечения не требует. Как упоминалось выше, пациент должен находиться под наблюдением на предмет развития меланомы сосудистой оболочки или вторичной глаукомы. Опубликовано несколько сообщений о применении лазертерапии для уменьшения пигментации с косметической целью (11). д) Список использованной литературы: 1. Shields CL, Demirci Н, Karatza Е, et al. Clinical survey of 1643 melanocytic and nonmelanocytic tumors of the conjunctiva. Ophthalmology 2004; 111:1747-1754. 2. Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol 2004;49:3-24. 3. Singh AD, De Potter P, Fijal BA, et al. Life prevalence of uveal melanoma in Caucasian patients with ocular (dermal) melanocytosis. Ophthalmology 1998;105:195-198. 4. Teekhasaenee C, Ritch R, Rutnin U, et al. Ocular findings in oculodermal melanocytosis. Arch Ophthalmol 1990;108:1114-1120. 5. Teekhasaenee C, Ritch R, Rutnin U, et al. Glaucoma in oculodermal melanocytosis. Ophthalmology 1990;97:562-570. 6. Shields CL, Qureshi A, Mashayekhi A, et al. Sector (partial) oculo(dermal) melanocytosis in 89 eyes. Ophthalmology 2011;118(12):2474-2479. 7. Shields CL, Kligman BE, Suriano M, et al. Phacomatosis pigmentovascularis of cesioflammea type in 7 patients: combination of ocular pigmentation (melanocytosis or melanosis) and nevus flammeus with risk for melanoma. Arch Ophthalmol 2011; 129(6):746-750. 8. Shields CL, Kaliki S, Livesey M, et al. Association of ocular and oculodermal melanocytosis with rate of uveal melanoma stasis. Analysis of 7872 consecutive eyes. JAMA Ophthalmology 2013; 131 (8):993- 1003. 9. Mashayekhi A, Kaliki S, Walker B, et al. stasis from uveal melanoma associated with congenital ocular melanocytosis: A matched study. Ophthalmology 2013; 120:1465-1468. 10. Pellegrini M, Shields CL, Arepalli S, et al. Choroidal melanocytosis evaluation with enhanced depth imaging optical coherence tomography. Ophthalmology 2014;121 (1 ):257-261. 11. Kim JY, Hong JT, Lee SH, et al. Surgical reduction of ocular pigmentation in patients with oculodermal melanocytosis. Cornea 2012;31:520-524. 12. Zimmerman LE. Melanocytes, melanocytic nevi and melanocytomas. The Jonas S. Friedenwald Memorial Lecture. Invest Ophthalmol 1965;4:11-41. 13. Van Raamsdonk CD, Griewank KG, Crosby MB, et al. Mutations in GNA11 in uveal melanoma. N Engl J Med 2010;363:2191-2199. 14. Kiratli H, Bilgig S, Satilmis M. Ocular melanocytosis associated with intracranial melanoma. Br ] Ophthalmol 1996;80:1025. 15. Kiratli H, Irkec M. Melanocytic glaucoma in a child associated with ocular melanocytosis. I Pediatr Ophthalmol Strabismus 1997;34:380-381. 16. Donoso LA, Shields JA, Nagy RM. Epibulbar lesions simulating ocular extension of uveal melanomas. Ann Ophthalmol 1982;14:1120-1123. 17. Louwagie CR, Baratz KH, Pulido JS, et al. Episcleral melanoma as a complication of ocular melanocytosis. Graefes Arch Clin Exp Ophthalmol 2008;246(9): 1351-1353. 18. Shields CL, Eagle RC, Ip MS, et al. Two discrete uveal melanomas in a child with ocular melanocytosis. Retina 2006;26(6):684-687. – Также рекомендуем “Конституциональная пигментация конъюнктивы (конституциональный меланоз, complexion-associated melanosis, САМ): признаки, гистология, лечение, прогноз” Редактор: Искандер Милевски. Дата публикации: 15.5.2020 Оглавление темы “Новообразования конъюнктивы.”:
|
Источник
Склера – один из крупных структурных элементов глазного яблока. В норме склера практически белого цвета, непрозрачная, плотная, механически упругая; в совокупности эти свойства позволяют ей выполнять функции сферической защиты и опорного каркаса глазного яблока в целом. Основу склеры составляет соединительная ткань, в переднем отделе глаза она диффузно переходит в прозрачную ткань роговичной оболочки. Когда в просторечии говорится «покраснели белки глаз», на самом деле наблюдается кровоизлияние в склеру, переднюю камеру глаза, роговичную оболочку, либо же становится заметной вспухшая вследствие воспаления микрососудистая сетка конъюнктивы.
Среди множества глазных заболеваний к категории тяжелой, опасной для зрения патологии относят группу склеритов – воспалительных процессов, в силу различных причин поражающих склеру и чреватых серьезными осложнениями (например, кератитами, иридоциклитами и пр.), которые могут развиваться при распространении процесса на роговицу, радужную оболочку и другие смежные ткани.
Во многих источниках сообщается о статистической корреляции склерита с полом и возрастом: согласно этим исследованиям, зрелые и пожилые женщины страдают воспалениями склеры чаще других категорий населения. По вовлечению органов зрения склерит может быть как двусторонним, так и асимметричным, поражающим лишь один глаз; частота встречаемости, насколько можно судить по литературным данным, примерно одинакова.
Основные симптомы заболеваний
Симптоматика может до некоторой степени варьировать, поскольку зависит от причин и преимущественной локализации воспаления. Как правило, наблюдается красная сосудистая инъекция склеры, пациенты жалуются на боль в пораженному глазу (от терпимой до весьма резкой, «простреливающей»), на ощущения тяжести и общего раздражения глазного яблока; иногда отмечается обильное слезотечение, болезненная реакция на яркий свет.
Различают несколько клинических вариантов заболеваний.
Эписклерит – это воспаление наружной части фиброзной оболочки глазного яблока (эписклеры), без затрагивания глубжележащих слоев. При прогрессировании заболевания говорят о склерите.
Передний склерит может развиваться как остро, так и постепенно. Характеризуется интенсивной болью при прикосновении к глазному яблоку, явлениями общей ирритации (раздражения). Воспалительный процесс может радиально охватывать перикорнеальную область. Зачастую вовлекаются радужная и роговичная оболочки, может развиться вторичная глаукома, помутнение стекловидного тела, черные участки атрофии, заращение зрачка и другие тяжелые осложнения. В некоторых случаях наблюдается т.н. студенистый (мясистый) склерокератит, для которого характерны образование инфильтратов и неоваскуляризация (появление новых сосудистых сеток) в роговице.
Передние склериты обычно протекают длительно; инфильтраты иногда рассасываются годами.
Абсцесс склеры, или гнойный склерит, заключается в появлении болезненной припухлости с последующим развитием кистоидного пузырька, который постепенно размягчается и в конце концов спонтанно вскрывается. Исходом наиболее тяжелых случаев гнойного склерита является прорыв склеры и тотальное воспаление глаза (панофтальмит).
Задний склерит развивается, к счастью, редко, поскольку эта зона недоступна офтальмоскопии, а ранние проявления (например, отечность век) не являются высоко специфическими. Запущенный, длительно протекающий задневоспалительный процесс, однако, может результировать отеком и отслоением сетчатки, гнойным расплавлением склеры и другими тяжелейшими последствиями.
Патогенные и провоцирующие факторы (причины)
Все воспалительные процессы глаза – и склерит в том числе, являются полиэтиологическими заболеваниями, т.е. могут вызываться множеством различных причин или их сочетаний. Особенность склеритов, однако, заключается в том, что инфекции не играют такой ключевой статистической роли в их развитии, как в патогенезе, скажем, конъюнктивитов или блефаритов.
До половины всех случаев склерита развивается на почве тяжелой системной патологии – гранулематоза, ревматоидного артрита, полиартрита, коллагеноза – а также, по неясным пока причинам, вследствие хирургических операций, механических, химических или лучевых травм, аллергических реакций, аутоиммунных расстройств. Инфекционный фактор, впрочем, также широко представлен среди возможных причин склерита: это туберкулез, бруцеллез, сифилис и иные бактериальные инфекции – в основном, кокковые, но иногда трудноизлечимые и прогностически неблагоприятные псевдомонадные (синегнойная палочка); всевозможные патогенные вирусы, вкл. вирус герпеса, в редких случаях – грибковые культуры.
Лечение склерита
Этиологией (причинами), локализацией, выраженностью, особенностями протекания заболеваний определяется терапевтическая стратегия. Так, вирусная инфекция купируется посредством иммуностимуляции и иммуномодуляции, бактериальная – антибиотическими средствами, аллергическое воспаление – антигистаминными.
Широко применяют глюкокортикоидные препараты, кортикостероидные капли и мази местно, иногда внутрь нестероидные противовоспалительные препараты. На этапе выздоровления практически всегда назначаются физиотерапевтические процедуры.
В наиболее серьезных случаях, например, при абсцессах и/или риске прободения склеры, показано офтальмохирургическое вмешательство, в т.ч. по пересадке склеральной ткани.
Источник
Врожденный глазной меланоцитоз: признаки, гистология, лечение, прогнозВрожденный глазной меланоцитоз – хорошо известное состояние, являющееся объектом рассмотрения множества публикаций, в основном, из-за своей связи с меланомой сосудистой оболочки (1-31). Это состояние подразделяется на глазной меланоцитоз и окулодермальный меланоцитоз или невус Ота (1-5,10-12). При обоих типах наблюдается одинаковая пигментация эписклеральных тканей и сосудистой оболочки, но в последнем случае имеется также пигментация кожи периокулярной области. В обоих случаях отмечается предрасположенность к развитию меланомы сосудистой оболочки, а также меланом кожи на стороне поражения, глазницы, оболочек головного мозга и центральной нервной системы, т.е. в областях чрезмерного скопления меланоцитов, наблюдающегося при этой патологии. Частота развития меланомы сосудистой оболочки среди европеоидов с окулодермальным меланоцитозом, в том числе детей, оценивается приблизительное 1:400 (6,9,11,12). Напротив, примерно у трех процентов пациентов с меланомой сосудистой оболочки имеется глазной меланоцитоз (11). Крайне редко источником меланомы является пигментация склеры. У нескольких пациентов с двусторонним глазным меланоцитозом развилась двусторонняя меланома сосудистой оболочки (11). Недавно было установлено, что меланома сосудистой оболочки, развившаяся из глазного меланоцитоза, протекает более агрессивно и чаще метастазирует (11, 12). Примерно у 10% пациентов с глазным меланоцитозом наблюдается повышенное внутриглазное давление пораженного глаза, вероятно, вследствие меланоцитарной гиперпигментации угла передней камеры (5). а) Клиническая картина. Наиболее заметные проявления этого состояния – односторонняя (иногда двусторонняя) гиперпигментация склеры и сосудистой оболочки. Пигментация склеры характеризуется наличием плоских участков пигментации от серого до коричневого цвета, совершенно отличных от более локализованного узла проросшей за пределы глазного яблока меланомы сосудистой оболочки (11,12). Наблюдается диффузное или секторальное распределение пигментации склеры и сосудистой оболочки. Зачастую наиболее заметным симптомом является гетерохромия, вся поверхность или часть радужки пораженного глаза темнее радужки парного глаза. Пигментация хориоидеи более выражена по сравнению с парным глазом. Эти изменения чаще всего распространяются на всю поверхность сосудистой оболочки, но иногда встречается частичная или секторальная пигментация хориоидеи (10). Со временем в зоне пигментации сосудистой оболочки развиваются дегенерация пигментного эпителия сетчатки и многочисленные друзы. Отмечено повышение частоты меланоцитомы зрительного нерва пораженного глаза (16). У пациентов с глазным меланоцитозом также могут развиваться множественные меланомы сосудистой оболочки (24, 29). Наличие очагов оранжевого пигмента над зоной хориоидального меланоцитоза указывает, что образование становится толще и, возможно, перерождается в меланому сосудистой оболочки. Другим интересным вариантом глазного меланоцитоза являются сосочкоподобные выросты радужки (22,25,28). Они представляют собой многочисленные ворсинчатые плотные темно-коричневые узелки, покрывающие переднюю поверхность радужки. В том или ином количестве они обнаруживаются у большинства пациентов с глазным меланоцитозом. У некоторых пациентов сосочковые выросты радужки являются единственным проявлением глазного меланоцитоза, такие случаи считают примером неполной экспрессии этого состояния (25). Также сосочковые выросты встречаются у некоторых пациентов с нейрофиброматозом, они отличаются от отдельно лежащих узелков Лиша, характерных для этого заболевания. Недавно была выявлена связь между глазным меланоцитозом, пигментососудистым факоматозом и пламенеющим невусом, у таких больных также отмечается повышенный риск развития меланомы сосудистой оболочки (14). ВРОЖДЕННЫЙ ГЛАЗНОЙ МЕЛАНОЦИТОЗ: ВНЕШНИЕ ПРОЯВЛЕНИЯ
ВРОЖДЕННЫЙ ГЛАЗНОЙ МЕЛАНОЦИТОЗ: ИЗМЕНЕНИЯ НА ГЛАЗНОМ ДНЕ
ВРОЖДЕННЫЙ ОКУЛОДЕРМАЛЬНЫЙ МЕЛАНОЦИТОЗ (НЕВУС ОТА) У НЕ-ЕВРОПЕОИДОВ
МЕЛАНОМА СОСУДИСТОЙ ОБОЛОЧКИ, РАЗВИВШАЯСЯ НА ФОНЕ ГЛАЗНОГО И ОКУЛОДЕРМАЛЬНОГО МЕЛАНОЦИТОЗА
МУЛЬТИФОКАЛЬНАЯ И ДВУСТОРОННЯЯ МЕЛАНОМА СОСУДИСТОЙ ОБОЛОЧКИ НА ФОНЕ ВРОЖДЕННОГО ГЛАЗНОГО МЕЛАНОЦИТОЗАДиффузный глазной меланоцитоз может стать источником мультифокальных отдельных меланом сосудистой оболочки. Кроме того, у пациентов с двусторонним глазным меланоцитозом может развиваться двусторонняя меланома сосудистой оболочки. Мы наблюдали несколько случаев обоих этих состояний. Ниже приведены их описания.
ДИФФУЗНЫЙ И СЕКТОРАЛЬНЫЙ ОКУЛОДЕРМАЛЬНЫЙ МЕЛАНОЦИТОЗ, СТАВШИЙ ИСТОЧНИКОМ МЕЛАНОМЫ
ВНУТРИЧЕРЕПНАЯ МЕЛАНОМА НА ФОНЕ ВРОЖДЕННОГО ГЛАЗНОГО МЕЛАНОЦИТОЗАКак мы уже указывали, среди пациентов с глазным и окулодермальным меланоцитозом отмечается повышенная частота меланомы сосудистой оболочки. Также среди таких пациентов отмечается увеличение заболеваемости внутричерепной меланомой, хотя и не такое выраженное. Ниже приведены два примера.
б) Диагностика. Диагностика глазного и окулодермального меланоцитоза основана на типичной клинической картине, описанной выше. Недавно проведенные с помощью оптической когерентной томографии исследования подтвердили увеличение толщины сосудистой оболочки в зонах пигментации, поэтому эти участки подлежат периодическому исследованию с целью ранней диагностики меланомы (15). в) Патологическая анатомия. Гистологически глазной меланоцитоз характеризуется наличием в пораженных участках сосудистой оболочки плотных интенсивно пигментированных меланоцитов (16,17). Меланома, развивающаяся на фоне глазного меланоцитоза, обычно возникает в сосудистой оболочке и/или цилиарном теле; опухоль поражает пациентов в любом возрасте (9-12). Меланома радужки у пациентов с глазным меланоцитозом встречается редко. Однако мы наблюдали узловую меланому радужки, развившуюся из участка секторального меланоцитоза радужки у ребенка с глазным меланоцитозом (30). г) Лечение. Из-за высокой частоты меланомы пациенты с глазным меланоцитозом в течение всей своей жизни должны периодически обследоваться на предмет меланомы сосудистой оболочки, глазницы или головного мозга. д) Список использованной литературы: 1. Gonder JR, Shields JA, Albert DM, et al. Uveal malignant melanoma associated with ocular and oculodermal melanocytosis. Ophthalmology 1982;89:953-960. 2. Gonder JR, Ezell PC, Shields JA, et al. Ocular melanocytosis. A study to determine the prevalence rate of ocular melanocytosis. Ophthalmology 1982;89:950-952. 3. Gonder JR, Nichol J, Augsburger JJ, et al. Ocular and oculodermal melanocytosis. Can J Ophthalmol 1985;20:176-178. 4. Teekhasaenee C, Ritch R, Rutnin U, et al. Ocular findings in oculodermal melanocytosis. Arch Ophthalmol 1990;108:1114-1120. 5. Teekhasaenee C, Ritch R, Rutnin U, et al. Glaucoma in oculodermal melanocytosis. Ophthalmology 1990;97:562-570. 6. Singh AD, De Potter P, Fijal BA, et al. Life prevalence of uveal melanoma in Caucasian patients with ocular (dermal) melanocytosis. Ophthalmology 1998; 105: 195-198. 7. Singh AD, Shields CL, Shields JA, et al. Bilateral primary uveal melanoma. Bad luck or bad genes? Ophthalmology 1996;103:256-262. 8. Shields CL, Shields JA. Tumors of the conjunctiva and cornea. Surv Ophthalmol 2004;49:3-24. 9. Shields CL, Kaliki S, Arepalli S, et al. Uveal melanoma in children and teenagers. Saudi I Ophthalmol 2013;27(3):197-201. 10. Shields CL, Qureshi A, Mashayekhi A, et al. Sector (partial) oculo(dermal) melanocytosis in 89 eyes. Ophthalmology 2011;118(12):2474-2479. 11. Shields CL, Kaliki S, Livesey M, et al. Association of ocular and oculodermal melanocytosis with the rate of uveal melanoma stasis: analysis of 7872 consecutive eyes. JAMA Ophthalmol 2013; 131 (8):993-1003. 12. Mashayekhi A, Kaliki S, Walker B, et al. stasis from uveal melanoma associated with congenital ocular melanocytosis: a matched study. Ophthalmology 2013; 120(7): 1465-1468. 13. Donoso LA, Shields JA, Nagy RM. Epibulbar lesions simulating ocular extension of uveal melanomas. Ann Ophthalmol 1982;14:1120-1123. 14. Shields CL, Kligman BE, Suriano M, et al. Phacomatosis pigmentovascularis of cesioflammea type in 7 patients: combination of ocular pigmentation (melanocytosis or melanosis) and nevus flammeus with risk for melanoma. Arch Ophthalmol 2011; 129(6):746-750. 15. Pellegrini M, Shields CL, Arepalli S, Shields JA. Choroidal melanocytosis evaluation with enhanced depth imaging optical coherence tomography. Ophthalmology 2014:121:257-261. 16. Zimmerman LE. Melanocytes, melanocytic nevi and melanocytomas. The Jonas S. Friedenwald Memorial Lecture. Invest Ophthalmol 1965;4:11-41. 17. Ticho BH, Rosner M, Mets MB, et al. Bilateral diffuse iris nodular nevi. Clinical and histopathologic characterization. Ophthalmology 1995;102:419-425. 18. Kiratli H, Bilgig S, Satilmis M. Ocular melanocytosis associated with intracranial melanoma. Br J Ophthalmol 1996;80:1025. 19. Gonder JR, Shields JA, Shakin JL, et al. Bilateral ocular melanocytosis and malignant melanoma of the choroid. Br J Ophthalmol 1981;65:843-845. 20. Gunduz K, Shields JA, Shields CL, et al. Choroidal melanoma in a 14-year-old patient with ocular melanocytosis. Arch Ophthalmol 1998;116:1112-1114. 21. Cu-Unjieng AB, Shields CL, Shields JA, et al. Iris melanoma in congenital ocular melanocytosis. Cornea 1995;14:206-209. 22. Swann PG. Iris mammillations in ocular melanocytosis. Clin Exp Optom 2001 ;84: 35-38. 23. Laquis SJ, Freeman JM, Fleming JC, et al. A rapidly growing choroidal melanoma. Am J Ophthalmol 2002;133:580-581. 24. Floar SG, Shields CL, Singh AD, et al. Two discrete choroidal melanomas in an eye with ocular melanocytosis. Surv Ophthalmol 2002;47:36-41. 25. Gunduz K, Shields CL, Shields JA, et al. Iris mammillations as the only of ocular melanocytosis in a child with choroidal melanoma. Arch Ophthalmol 2000; 118:716-717. 26. Patel BC, Egan CA, Lucius RW, et al. Cutaneous malignant melanoma and oculodermal melanocytosis (nevus of Ota): report of a case and review of the literature. J Am Acad Dermatol 1998;38:862-865. 27. Kiratli FI, Irkec M. Melanocytic glaucoma in a child associated with ocular melanocytosis. J Pediatr Ophthalmol Strabismus 1997;34:380-381. 28. Ragge NK, Acheson J, Murphree AL. Iris mammillations: ificance and associations. Eye 1996;10:86-91. 29. Shields CL, Eagle RC, Ip MS, et al. Two discrete uveal melanomas in a child with ocular melanocytosis. Retina 2006;26:684-687. 30. Shields JA, Shields CL, Davidson R, et al. Iris melanoma arising from sector congenital ocular melanocytosis in a child. Cornea 2009;28(10): 1191-1193. 31. Louwagie CR, Baratz KH, Pulido JS, et al. Episcleral melanoma as a complication of ocular melanocytosis. Graefes Arch Clin Exp Ophthalmol 2008;246(9): 1351-1353. – Вернуться в оглавление раздела “Онкология” Редактор: Искандер Милевски. Дата публикации: 31.5.2020 |
Источник

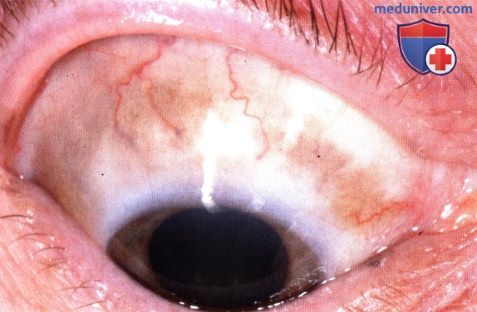 Меланоцитоз склеры, виден неравномерный диффузный коричневый пигмент в верхней части правого глаза.
Меланоцитоз склеры, виден неравномерный диффузный коричневый пигмент в верхней части правого глаза. 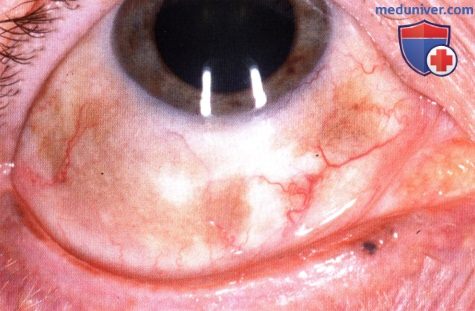 Тот же пациент, что и на рисунке выше, видна пигментация нижних квадрантов правого глаза.
Тот же пациент, что и на рисунке выше, видна пигментация нижних квадрантов правого глаза. 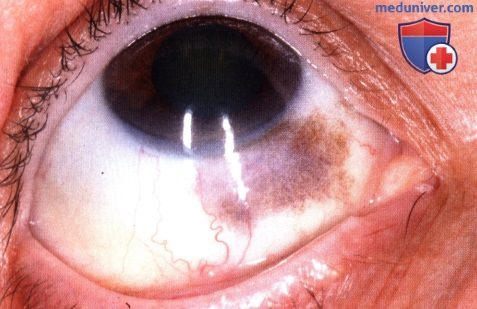 Секторальный меланоцитоз склеры правого глаза в нижне-носовом квадранте. Обратите внимание на меланоцитоз соответствующего сектора радужки.
Секторальный меланоцитоз склеры правого глаза в нижне-носовом квадранте. Обратите внимание на меланоцитоз соответствующего сектора радужки. 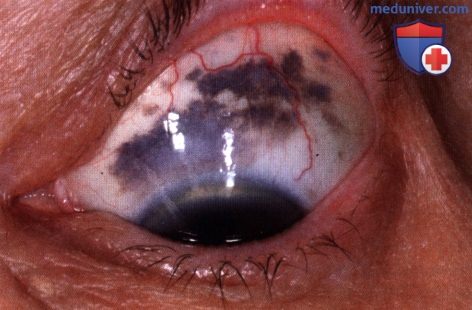 Меланоцитоз верхних квадрантов глаза у 60-летней женщины. Пациентка находилась под наблюдением более 20 лет, изменений не отмечено.
Меланоцитоз верхних квадрантов глаза у 60-летней женщины. Пациентка находилась под наблюдением более 20 лет, изменений не отмечено. 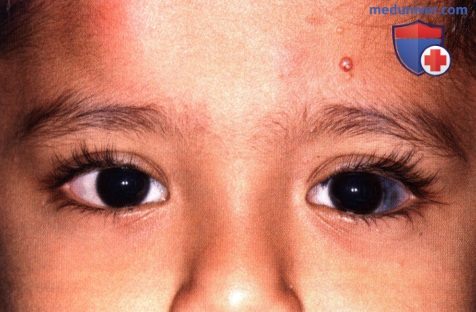 Внешний вид маленького ребенка с сине-серой пигментацией склеры.
Внешний вид маленького ребенка с сине-серой пигментацией склеры. 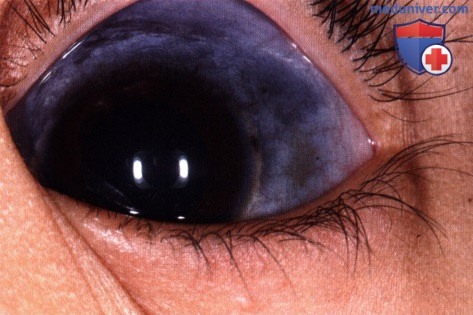 Тот же пациент, что и на рисунке выше, изменения крупным планом. Виден обширный сине-серый меланоцитоз.
Тот же пациент, что и на рисунке выше, изменения крупным планом. Виден обширный сине-серый меланоцитоз.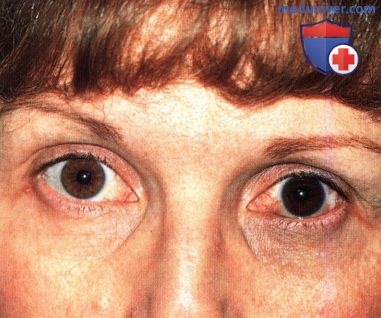 Гетерохромия радужки левого глаза на фоне глазного меланоцитоза у женщины 48 лет. Обратите внимание на более темную окраску радужки левого глаза. Также обратите внимание на легкую гиперпигментацию кожи нижнего века левого глаза и склеры. Эти признаки типичны для окулодермального меланоцитоза (невуса Ота).
Гетерохромия радужки левого глаза на фоне глазного меланоцитоза у женщины 48 лет. Обратите внимание на более темную окраску радужки левого глаза. Также обратите внимание на легкую гиперпигментацию кожи нижнего века левого глаза и склеры. Эти признаки типичны для окулодермального меланоцитоза (невуса Ота). 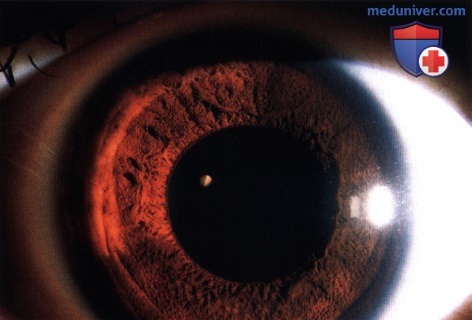 Пораженная радужка пациента с врожденным глазным меланоцитозом крупным планом. Обратите внимание, что большая часть радужки имеет темно-коричневый цвет и покрыта многочисленными мелкими узелками-сосцевидными выростами, лучше всего они заметны в нижней части радужки.
Пораженная радужка пациента с врожденным глазным меланоцитозом крупным планом. Обратите внимание, что большая часть радужки имеет темно-коричневый цвет и покрыта многочисленными мелкими узелками-сосцевидными выростами, лучше всего они заметны в нижней части радужки. 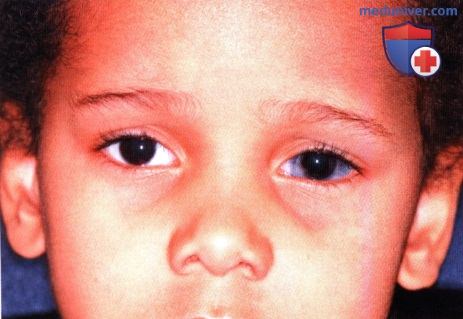 Выраженные изменения радужки при меланоцитозе у ребенка. Также обратите внимание на малозаметную пигментацию нижнего века левого глаза, что соответствует критериям окулодермального меланоцитоза.
Выраженные изменения радужки при меланоцитозе у ребенка. Также обратите внимание на малозаметную пигментацию нижнего века левого глаза, что соответствует критериям окулодермального меланоцитоза. 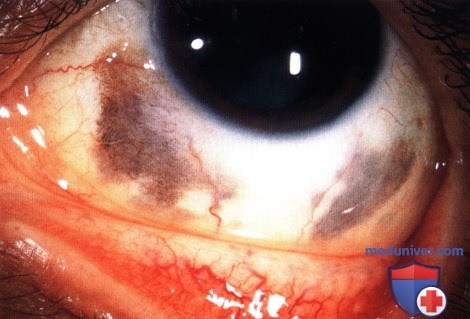 Меланоцитоз нижних квадрантов склеры у женщины 56 лет.
Меланоцитоз нижних квадрантов склеры у женщины 56 лет. 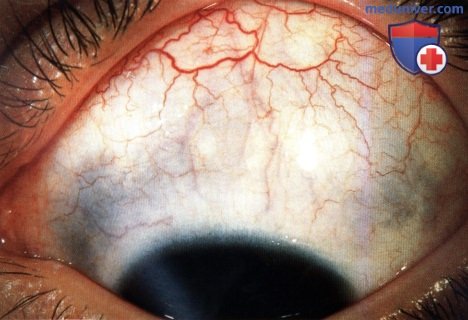 Меланоцитоз верхних квадрантов склеры у мужчины 40 лет.
Меланоцитоз верхних квадрантов склеры у мужчины 40 лет. 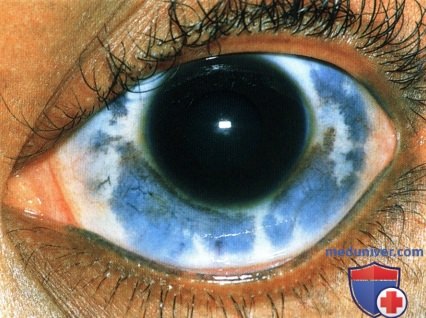 Более выраженный меланоцитоз левого глаза у женщины 30 лет. У этой пациентки обратите внимание на сине-серую окраску зоны пигментации.
Более выраженный меланоцитоз левого глаза у женщины 30 лет. У этой пациентки обратите внимание на сине-серую окраску зоны пигментации.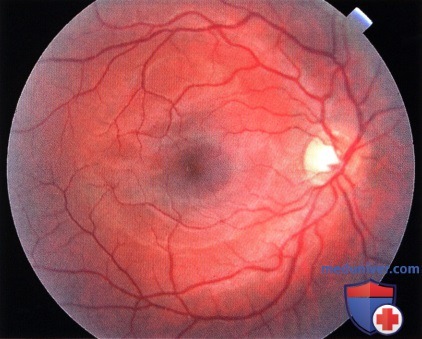 Фотография глазного дна здорового правого глаза пациента с глазным меланоцитозом контралатерального глаза. Глазное дно нормального цвета.
Фотография глазного дна здорового правого глаза пациента с глазным меланоцитозом контралатерального глаза. Глазное дно нормального цвета. 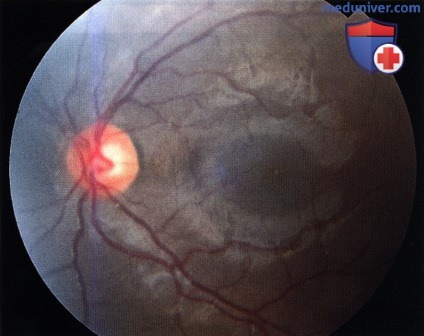 Фотография глазного дна, пораженного контралатерального левого глаза пациента, показанного на рисунке выше. Глазное дно темнее, чем у контралатерального правого глаза.
Фотография глазного дна, пораженного контралатерального левого глаза пациента, показанного на рисунке выше. Глазное дно темнее, чем у контралатерального правого глаза. 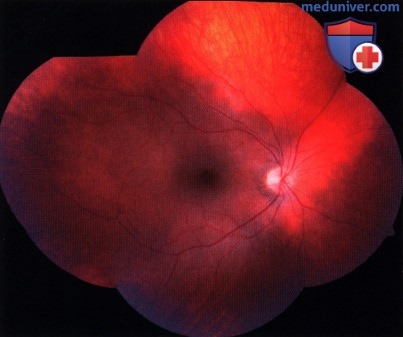 Монтаж нескольких фотографий глазного дна молодого человека, виден секторальный меланоцитоз сосудистой оболочки. В этом случае наблюдается гиперпигментация сосудистой оболочки в носовом, нижнем и височном квадрантах, верхний квадрант не изменен.
Монтаж нескольких фотографий глазного дна молодого человека, виден секторальный меланоцитоз сосудистой оболочки. В этом случае наблюдается гиперпигментация сосудистой оболочки в носовом, нижнем и височном квадрантах, верхний квадрант не изменен. 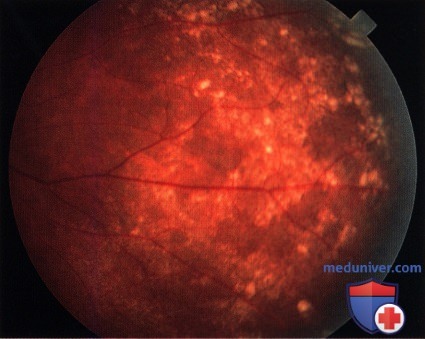 Типичные изменения пигментного эпителия и друзы периферической части сетчатки у пациента 48 лет с глазным меланоцитозом. Площадь и тяжесть этих изменений пигментного эпителия увеличиваются с возрастом.
Типичные изменения пигментного эпителия и друзы периферической части сетчатки у пациента 48 лет с глазным меланоцитозом. Площадь и тяжесть этих изменений пигментного эпителия увеличиваются с возрастом. 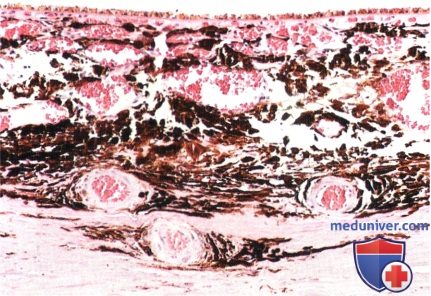 Гистологический препарат сосудистой оболочки пациента с глазным меланоцитозом: утолщение и гиперпигментация сосудистой оболочки вследствие увеличения числа хориоидальных меланоцитов (гематоксилин-эозин, х40).
Гистологический препарат сосудистой оболочки пациента с глазным меланоцитозом: утолщение и гиперпигментация сосудистой оболочки вследствие увеличения числа хориоидальных меланоцитов (гематоксилин-эозин, х40). 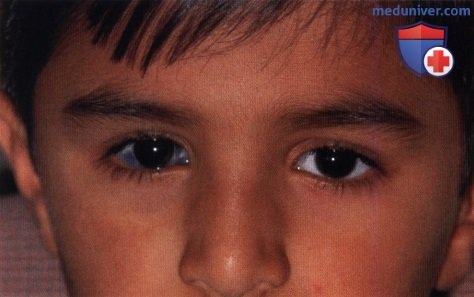 Окулодермальный меланоцитоз правого глаза у восьмилетнего мальчика-индуса.
Окулодермальный меланоцитоз правого глаза у восьмилетнего мальчика-индуса. 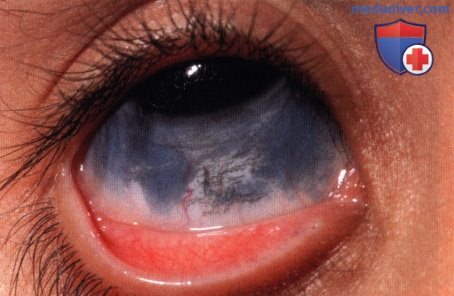 Также у пациента, показанного на рисунке выше, отмечена интенсивная пигментация склеры.
Также у пациента, показанного на рисунке выше, отмечена интенсивная пигментация склеры. 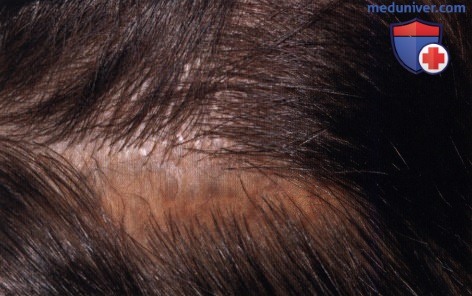 Участок меланоцитоза волосистой части кожи головы на стороне поражения синего цвета у пациента, показанного на рисунке выше.
Участок меланоцитоза волосистой части кожи головы на стороне поражения синего цвета у пациента, показанного на рисунке выше. 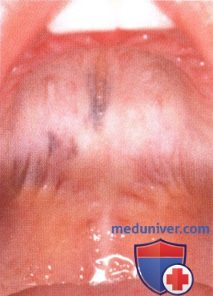 Малозаметная пигментация неба на стороне поражения у пациента, показанного на рисунке выше. Такая невыраженная пигментация у пациентов с окулодермальным меланоцитозом легко может остаться незамеченной.
Малозаметная пигментация неба на стороне поражения у пациента, показанного на рисунке выше. Такая невыраженная пигментация у пациентов с окулодермальным меланоцитозом легко может остаться незамеченной. 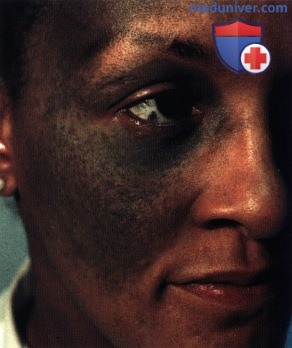 Окулодермальный меланоцитоз правой половины лица у афроамериканца 36 лет. У темнокожих пациентов окулодермальный меланоцитоз диагностировать труднее. Однако как и у пациентов с белой кожей, у чернокожих больных также отмечается высокая частота развития меланомы в пигментированных зонах.
Окулодермальный меланоцитоз правой половины лица у афроамериканца 36 лет. У темнокожих пациентов окулодермальный меланоцитоз диагностировать труднее. Однако как и у пациентов с белой кожей, у чернокожих больных также отмечается высокая частота развития меланомы в пигментированных зонах. 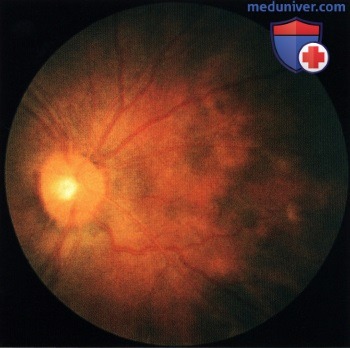 Фотография глазного дна правого глаза пациента, показанного на рисунке выше. Обратите внимание на выраженные изменения пигментного эпителия, развившиеся вторично над утолщенной гиперпигментированной сосудистой оболочкой.
Фотография глазного дна правого глаза пациента, показанного на рисунке выше. Обратите внимание на выраженные изменения пигментного эпителия, развившиеся вторично над утолщенной гиперпигментированной сосудистой оболочкой.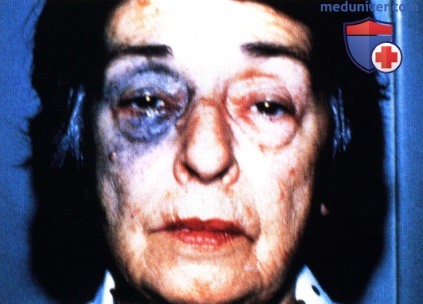 Окулодермальный меланоцитоз справа у женщины 65 лет. Она поступила к нам по поводу недавно диагностированной меланомы сосудистой оболочки правого глаза.
Окулодермальный меланоцитоз справа у женщины 65 лет. Она поступила к нам по поводу недавно диагностированной меланомы сосудистой оболочки правого глаза. 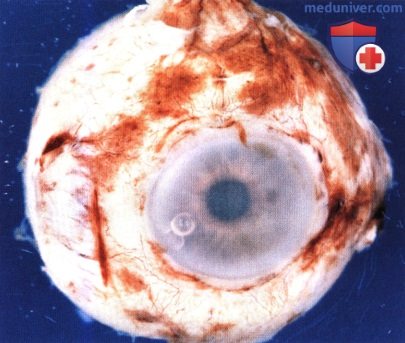 Макропрепарат пораженного меланомой правого глазного яблока после энуклеации, видна склеральная и эписклеральная пигментация.
Макропрепарат пораженного меланомой правого глазного яблока после энуклеации, видна склеральная и эписклеральная пигментация. 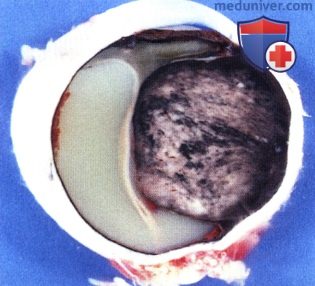 Макропрепарат глазного яблока, пораженного меланоцитозом и меланомой: видна тотальная вторичная отслойка сетчатки и крупная куполообразная опухоль, внешний вид которой характерен для меланомы сосудистой оболочки.
Макропрепарат глазного яблока, пораженного меланоцитозом и меланомой: видна тотальная вторичная отслойка сетчатки и крупная куполообразная опухоль, внешний вид которой характерен для меланомы сосудистой оболочки. 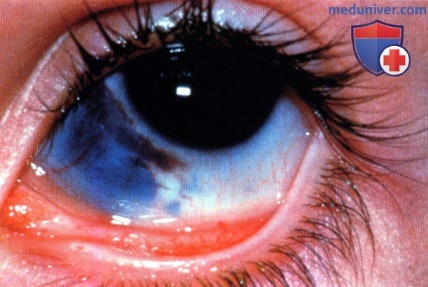 Выраженный склеральный и эписклеральный меланоцитоз у мальчика 14 лет. Отмечаются тяжелые нарушения зрения пораженного левого глаза. При офтальмоскопии в макулярной области выявлена меланома сосудистой оболочки, была выполнена энуклеация.
Выраженный склеральный и эписклеральный меланоцитоз у мальчика 14 лет. Отмечаются тяжелые нарушения зрения пораженного левого глаза. При офтальмоскопии в макулярной области выявлена меланома сосудистой оболочки, была выполнена энуклеация. 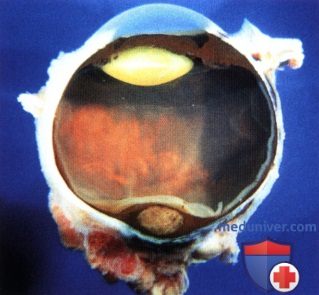 Макропрепарат глазного яблока пациента, показанного на рисунке выше: видна амеланотическая меланома сосудистой оболочки, развившаяся в зоне диффузного меланоцитоза хориоидеи. Также отмечается плотный меланоцитоз склеры и эписклеральных тканей позади новообразования. Парадоксально, но в зоне плотной пигментации при глазном меланоцитозе часто развиваются амеланотические меланомы и меланоцитомы.
Макропрепарат глазного яблока пациента, показанного на рисунке выше: видна амеланотическая меланома сосудистой оболочки, развившаяся в зоне диффузного меланоцитоза хориоидеи. Также отмечается плотный меланоцитоз склеры и эписклеральных тканей позади новообразования. Парадоксально, но в зоне плотной пигментации при глазном меланоцитозе часто развиваются амеланотические меланомы и меланоцитомы. 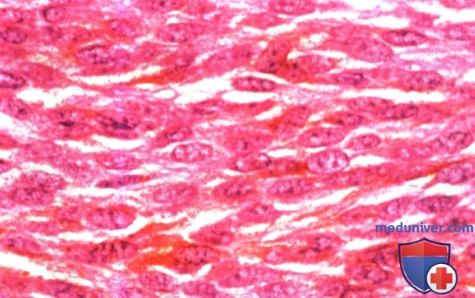 Гистологический препарат новообразования, показанного на рисунке выше: определяются веретеновидные злокачественные клетки меланомы (гематоксилин-эозин, х150).
Гистологический препарат новообразования, показанного на рисунке выше: определяются веретеновидные злокачественные клетки меланомы (гематоксилин-эозин, х150).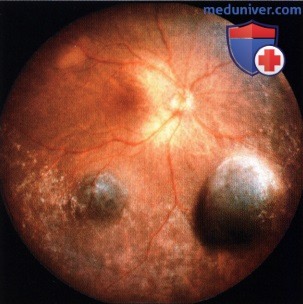 Фото глазного дна женщины средних лет с окулодермальным меланоцитозом, находившейся под врачебным наблюдением более двадцати лет. При настоящем обследовании у нее впервые обнаружены три меланомы в нижненосовом, нижневисочном и верхневисочном (амеланотическая) квадрантах.
Фото глазного дна женщины средних лет с окулодермальным меланоцитозом, находившейся под врачебным наблюдением более двадцати лет. При настоящем обследовании у нее впервые обнаружены три меланомы в нижненосовом, нижневисочном и верхневисочном (амеланотическая) квадрантах. 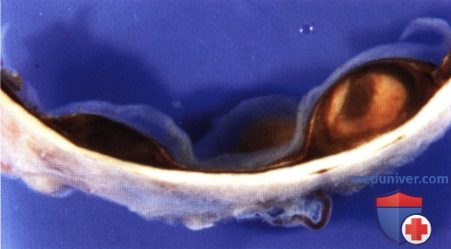 После энуклеации глазного яблока у той же пациентки, что и на рисунке выше выявлены три отдельные меланомы. На фото показаны две меланомы в нижних квадрантах.
После энуклеации глазного яблока у той же пациентки, что и на рисунке выше выявлены три отдельные меланомы. На фото показаны две меланомы в нижних квадрантах. 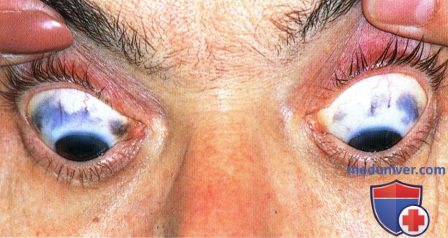 Случай двусторонней меланомы сосудистой оболочки: эписклеральная пигментация, характерная для глазного меланоцитоза, у мужчины 54 лет, существовавшая с рождения. По поводу крупной меланомы левого глаза выполнена энуклеация.
Случай двусторонней меланомы сосудистой оболочки: эписклеральная пигментация, характерная для глазного меланоцитоза, у мужчины 54 лет, существовавшая с рождения. По поводу крупной меланомы левого глаза выполнена энуклеация. 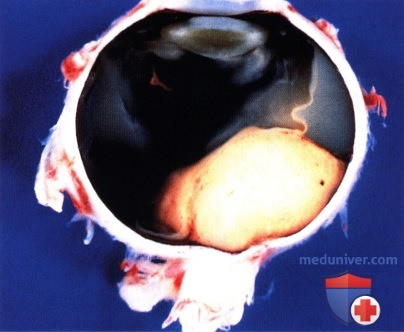 Макропрепарат энуклеированного левого глаза пациента, показанного на рисунке выше: видна крупная, по большей части амеланотическая, меланома сосудистой оболочки.
Макропрепарат энуклеированного левого глаза пациента, показанного на рисунке выше: видна крупная, по большей части амеланотическая, меланома сосудистой оболочки. 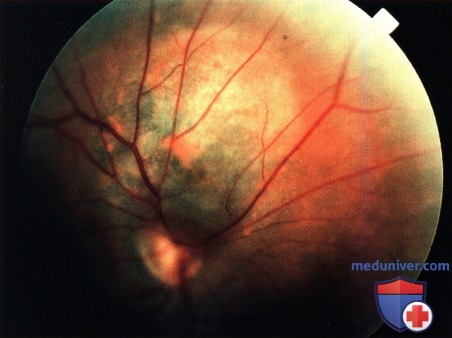 Глазное дно правого (не удаленного) глаза пациента, показанного на рисунке выше, девять лет спустя, сверху от диска зрительного нерва видна меланома с оранжевым пигментом на ее поверхности. Пациент отказался от лечения.
Глазное дно правого (не удаленного) глаза пациента, показанного на рисунке выше, девять лет спустя, сверху от диска зрительного нерва видна меланома с оранжевым пигментом на ее поверхности. Пациент отказался от лечения. 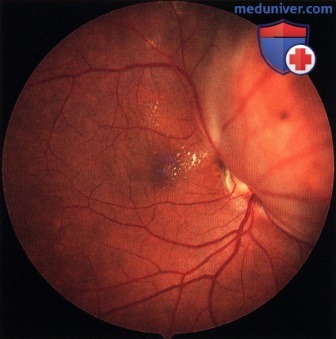 Фото глазного дна правого глаза два года спустя. В верхненосовом направлении от диска зрительного нерва виден край крупной меланомы сосудистой оболочки. Пациенту была проведена лучевая терапия, но единственный глаз все равно ослеп, в итоге у пациента развились метастазы меланомы и он умер.
Фото глазного дна правого глаза два года спустя. В верхненосовом направлении от диска зрительного нерва виден край крупной меланомы сосудистой оболочки. Пациенту была проведена лучевая терапия, но единственный глаз все равно ослеп, в итоге у пациента развились метастазы меланомы и он умер.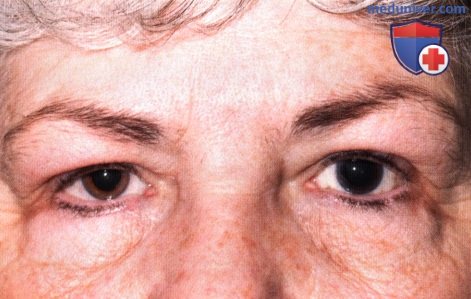 Гетерохромия, темный цвет левого глаза, вызванные диффузным окулодермальным меланоцитозом.
Гетерохромия, темный цвет левого глаза, вызванные диффузным окулодермальным меланоцитозом. 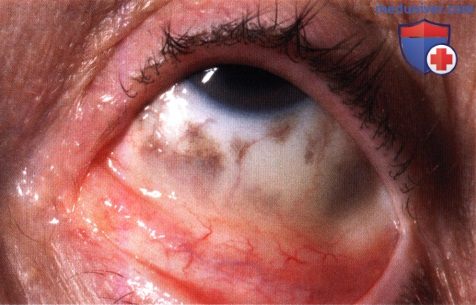 Диффузный рассеянный меланоцитоз склеры у пациента, показанного на рисунке выше.
Диффузный рассеянный меланоцитоз склеры у пациента, показанного на рисунке выше. 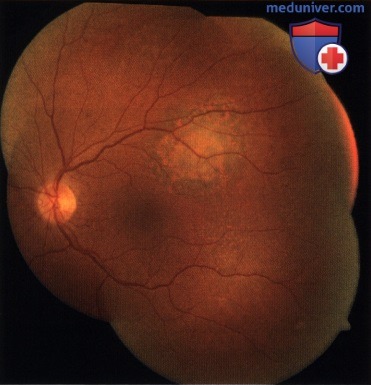 Мелкая меланома сосудистой оболочки макулярной области, вызвавшая скопление субретинальной жидкости и отложение оранжевого пигмента у пациента, показанного на рисунке выше.
Мелкая меланома сосудистой оболочки макулярной области, вызвавшая скопление субретинальной жидкости и отложение оранжевого пигмента у пациента, показанного на рисунке выше. 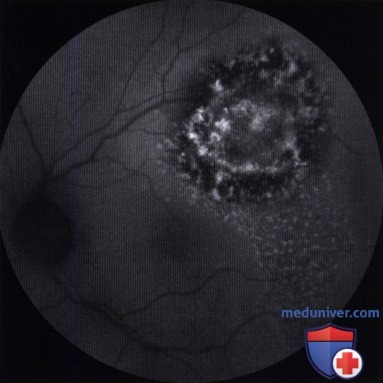 Тот же пациент, что и на рисунке выше. Фотография аутофлюоресценции глазного дна, наблюдается яркая крапчатая гипераутофлюоресценция субретинальной жидкости и оранжевого пигмента, покрывающего опухоль.
Тот же пациент, что и на рисунке выше. Фотография аутофлюоресценции глазного дна, наблюдается яркая крапчатая гипераутофлюоресценция субретинальной жидкости и оранжевого пигмента, покрывающего опухоль. 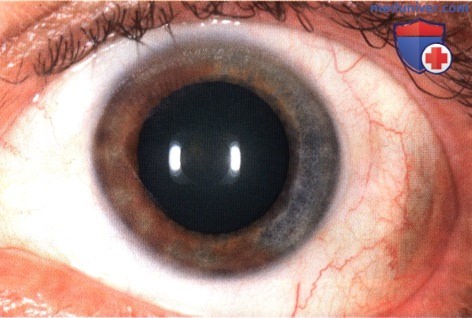 Секторальный глазной меланоцитоз носовых квадрантов левого глаза.
Секторальный глазной меланоцитоз носовых квадрантов левого глаза. 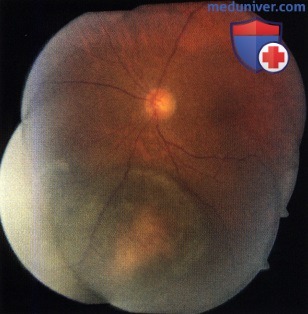 Меланома сосудистой оболочки в нижне-носовом квадранте глазного дна, развившаяся из секторального меланоцитоза хориоидеи, у пациента, показанного на рисунке выше.
Меланома сосудистой оболочки в нижне-носовом квадранте глазного дна, развившаяся из секторального меланоцитоза хориоидеи, у пациента, показанного на рисунке выше.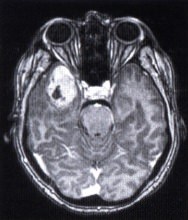 Аксиальная МР-томограмма головного мозга женщины 46 лет, жаловавшейся на сильные головные боли. Отмечается крупное новообразование правой височной доли. При гистологическом исследовании резецированной опухоли диагностирована злокачественная меланома. Заподозрен метастаз меланомы в головной мозг, но первичную меланому выявить не удалось. Пациентка была направлена к офтальмологу для исключения первичной меланомы сосудистой оболочки.
Аксиальная МР-томограмма головного мозга женщины 46 лет, жаловавшейся на сильные головные боли. Отмечается крупное новообразование правой височной доли. При гистологическом исследовании резецированной опухоли диагностирована злокачественная меланома. Заподозрен метастаз меланомы в головной мозг, но первичную меланому выявить не удалось. Пациентка была направлена к офтальмологу для исключения первичной меланомы сосудистой оболочки. 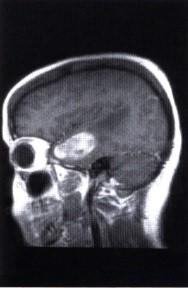 Сагиттальная МР-томограмма той же опухоли.
Сагиттальная МР-томограмма той же опухоли. 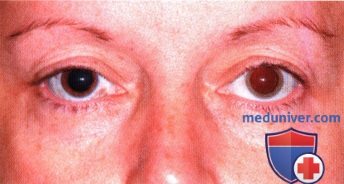 Внешний вид обоих глазных яблок пациентки, показанной на рисунке выше. Обратите внимание, что радужка правого глаза темнее радужки левого, эта особенность отмечалась с рождения. Также отмечается эписклеральная пигментация правого глаза. Диагностирован диффузный меланоцитоз сосудистой оболочки, но увеальная меланома найдена не была. Был сделан вывод, что опухоль представляла собой первичную меланому головного мозга, развившуюся на фоне внутричерепного меланоцитоза у пациентки с окулодермальным меланоцитозом при отсутствии внутриглазной меланомы.
Внешний вид обоих глазных яблок пациентки, показанной на рисунке выше. Обратите внимание, что радужка правого глаза темнее радужки левого, эта особенность отмечалась с рождения. Также отмечается эписклеральная пигментация правого глаза. Диагностирован диффузный меланоцитоз сосудистой оболочки, но увеальная меланома найдена не была. Был сделан вывод, что опухоль представляла собой первичную меланому головного мозга, развившуюся на фоне внутричерепного меланоцитоза у пациентки с окулодермальным меланоцитозом при отсутствии внутриглазной меланомы. 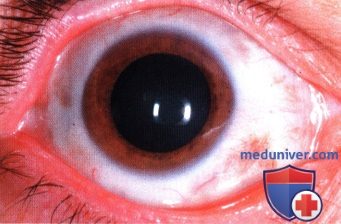 Правый глаз крупным планом, виден меланоцитоз склеры. Также выявлена диффузная гиперпигментация сосудистой оболочки правого глаза, но меланома сосудистой оболочки не обнаружена.
Правый глаз крупным планом, виден меланоцитоз склеры. Также выявлена диффузная гиперпигментация сосудистой оболочки правого глаза, но меланома сосудистой оболочки не обнаружена. 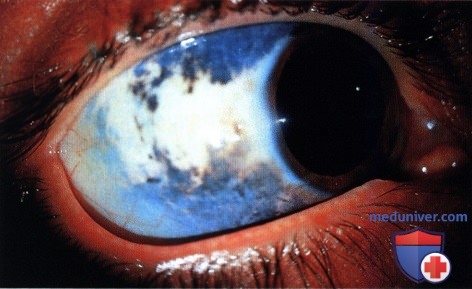 Выраженный меланоцитоз правого глаза у женщины 33 лет, обратившейся за помощью по поводу правостороннего паралича мышц лица.
Выраженный меланоцитоз правого глаза у женщины 33 лет, обратившейся за помощью по поводу правостороннего паралича мышц лица. 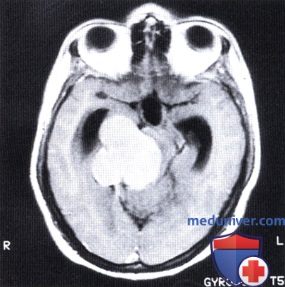 Аксиальная МР-томограмма головного мозга пациентки, показанной на рисунке выше, обратите внимание на крупное внутричерепное объемное образование. Опухоль была иссечена и оказалась меланомой. Меланомы сосудистой оболочки у пациентки не выявлено.
Аксиальная МР-томограмма головного мозга пациентки, показанной на рисунке выше, обратите внимание на крупное внутричерепное объемное образование. Опухоль была иссечена и оказалась меланомой. Меланомы сосудистой оболочки у пациентки не выявлено.