Сосудистая мальформация кожи у ребенка
Если в процессе эмбрионального развития нарушается формирование кровеносной системы, то образуется сосудистая мальформация. Это неправильное соединение вен и артерий, которое проявляет себя в пубертатном возрасте. Все начинается с головной боли, мигрени и судорог. В тяжелых случаях у детей наблюдаются эпилептические припадки.
Определение
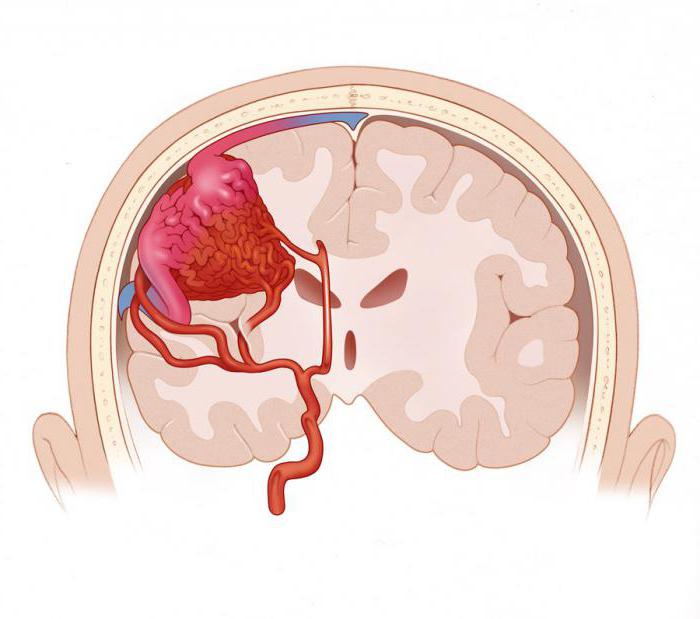
Строение сосудов отличается на всем протяжении кровеносной системы. Некоторые из них толще, какие-то имеют мышечную стенку, у некоторых есть клапаны, но все они соединены между собой в определенной последовательности. Если по каким-то причинам установленная природой последовательность нарушается, то образуются конгломераты извитых сосудов, называемых мальформациями.
Как правило, это врожденная патология, причины которой неизвестны. Она встречается у девятнадцати из ста тысяч новорожденных каждый год. Мальформации могут вызвать синдром обкрадывания, сдавливать ткани спинного и головного мозга, образовывать аневризмы и становиться причиной инсультов и кровоизлияний под мозговые оболочки. Чаще всего осложнения случаются уже в зрелом возрасте, после сорока лет.
Классификация
Существует несколько форм, которые может принимать сосудистая мальформация. Для их систематизации используется принятая в 1996 году американская классификация ISSVA. Ее принципиальное отличие от других классификаций – разделение всех аномалий на опухоли и мальформации.
- Сосудистые опухоли:
– инфантильная гемангиома (появляется в детстве);
– врожденная гемангиома;
– пучковидная гемангиома;
– веретеноподобная гемангиоэндотелиома;
– капошиформная гемангиоэндотелиома;
– приобретенные опухоли. - Мальформации:
– капиллярные (телеангиоэктазии, ангоикератомы);
– венозные (спорадические, гломангиомы, синдром Мафуччи);
– лимфатические;
– артериальные;
– артериовенозные;
– комбинированные.
Мальформация венозных сосудов
Венозная мальформация представляет собой аномальное развитие вен с последующим их патологическим расширением. Она является наиболее распространенной среди всех видов мальформаций. Данная болезнь является врожденной, но проявить себя может как в детстве, так и во взрослом возрасте. Расположение измененных сосудов может быть любым: нервная системна, внутренние органы, кожа, кости или мышцы.
Венозные мальформации могут находиться на поверхности или залегать в толще органа, быть изолированными или растягиваться на несколько частей тела. Кроме того, чем ближе они располагаются к поверхности кожи, тем более насыщенный цвет приобретают.
Из-за необычной формы и цвета их можно спутать с гемангиомами. Для дифференциальной диагностики достаточно слегка надавить на измененный участок. Мальформации мягкие и легко изменяют свой цвет. В случае залегания аномальных сосудов глубоко в теле человека внешне патология может никак не проявляться.
Вместе с ростом ребенка увеличивается и мальформация, но под действием триггерных факторов, таких как оперативные вмешательства, травмы, инфекции, прием гормональных препаратов, вынашивание ребенка или период менопаузы, наблюдается быстрый экспансивный рост сосудов.
Мальформация Киари
Это сосудистая мальформация, которая характеризуется низким расположением миндалин мозжечка. Заболевание описал в конце девятнадцатого века австрийский врач Ганс Киари, в честь которого и был назван феномен. Он выделил несколько наиболее распространенных видов данной аномалии. Из-за низкого расположения миндалины затрудняют отток жидкости из головного в спинной мозг, это создает повышенное внутричерепное давление и провоцирует развитие гидроцефалии.
Мальформация Киари первого типа описывает смещение миндалин мозжечка вниз и проталкивание их через большое затылочное отверстие. Такое расположение вызывает расширение канала спинного мозга, что клинически проявляет себя во время полового созревания. Самыми частыми симптомами являются головная боль, шум в ушах, неустойчивость при ходьбе, диплопия, нарушение артикуляции, проблемы с глотанием, иногда рвота. Для подростков характерно снижение болевой и температурной чувствительности в верхней половине тела и конечностях.
Мальформация Киари второго типа развивается, если увеличен размер затылочного отверстия. В таком случае миндалины мозжечка не опускаются, а выпадают в него. Это приводит к сдавлению спинного мозга и мозжечка соответственно. Одновременно с этим возможны симптомы застоя жидкости в головном мозге, пороки сердца, нарушения эмбриогенеза пищеварительного канала и мочеполовой системы.
Спинной мозг
Мальформация спинного мозга – это редкое заболевание, приводящее к прогрессирующей миелопатии. Артериовенозные мальформации предпочитают располагаться между листками твердой оболочки либо лежать на поверхности спинного мозга в грудном или поясничном отделах. Чаще патология встречается у взрослых мужчин.
Заболевание по симптоматике напоминает рассеянный склероз и может ввести невропатолога в заблуждение. Резкое ухудшение состояния наступает после разрыва сосудов и кровоизлияний в подпаутинное пространство. У больных наблюдаются расстройства чувствительной и двигательной сферы, нарушения в работе тазовых органов. Если присоединяется корковая симптоматика, то заболевание становится больше похоже на БАС (боковой амиотрофический склероз).
В случае если пациент предъявляет жалобы, характерные для двух разных неврологических расстройств, врач обязан заподозрить мальформацию сосудов и провести визуальный осмотр позвоночника. Признаками наличия измененных сосудов будут липомы и участки повышенной пигментации. Такого человека следует отправить на магнитно-резонансную томографию или компьютерную миелографию. Это позволит верифицировать диагноз.
Симптомы
Сосудистая мальформация похожа на бомбу с часовым механизмом или на пистолет с взведенным курком в руках у ребенка – никто не знает, когда начнется катастрофа. Несмотря на то что заболевание является врожденной аномалией, проявлять себя оно начинает намного позже. Выделяют два типа течения сосудистой мальформации:
– геморрагический (в 70 % случаев);
– торпидный (в оставшихся 30 %).
Ни один из вариантов нельзя назвать привлекательным для человека с данным диагнозом. В случае геморрагического течения у пациента наблюдается повышенное артериальное давление, а сам сосудистый узел небольшой и располагается в области затылка. У половины людей с геморрагическим типом мальформации случается инсульт, который приводит к инвалидизации или смерти. Риск кровоизлияния увеличивается с возрастом, а для женщин дополнительным фактором является беременность и роды.
Если человек успешно перенес первый инсульт, то с вероятностью 1:3 в течение года будет повторное кровоизлияние. А затем и третье. К сожалению, после трех эпизодов мало кто выживает. Примерно у половины пациентов наблюдаются сложные формы кровоизлияний с образованием внутричерепных, подоболочечных или смешанных гематом и тампонады желудочков мозга.
Второй вариант течения вызывает крупная, лежащая глубоко в коре мозга сосудистая мальформация. Симптомы ее достаточно характерны:
– судорожная готовность или наличие эпилептиформных приступов;
– сильные головные боли;
– наличие дефицитарной симптоматики, схожей с опухолями мозга.
Синкопальное состояние

Практически у всех людей с сосудистыми мальформациями, расположенными в головном мозге, рано или поздно появляются синкопе (то есть обмороки). Это связано с временным снижением объема мозгового кровообращения. Во время синкопального состояния пациент бледный, покрыт холодным потом, руки и ноги у него холодные, пульс слабый, а дыхание поверхностное. Приступ длится около двадцати секунд, и по его завершении больной ничего не помнит.
Каждый год появляется больше полумиллиона новых случаев синкопе, и только малая часть из них имеет четкую причинно-следственную связь. Синкопальное состояние может быть вызвано чрезмерным раздражением каротидного синуса, невралгией тройничного или языкоглоточного нерва, недостаточностью регуляции вегетативной нервной системы, нарушениями сердечного ритма и, конечно же, сосудистыми мальформациями. Аномальные артерии и вены обеспечивают шунтирование крови и ускорение ее кровотока. За счет этого мозг не получает достаточно питания, что проявляется нарушениями сознания.
Осложнения

Еще до того, как мальформация проявит себя клинически, у человека скрыто будут развиваться необратимые патоморфологические явления. Это происходит из-за гипоксии участка мозговой ткани, ее дистрофии и отмирания. В зависимости от расположения пораженной области, наблюдается характерная очаговая симптоматика (нарушения речи, походки, произвольных движений, интеллекта и т. п.), могут быть эпилептические приступы.
Тяжелые осложнения начинаются уже в зрелом возрасте. Аномальные сосуды имеют тонкую стенку и больше подвержены разрывам, поэтому у пациентов с мальформациями чаще встречаются ишемические инсульты. Большие конгломераты артерий и вен сдавливают ткани вокруг себя, вызывая гидроцефалию. Наиболее опасным считается кровоизлияние в результате разрыва сразу нескольких сосудов. Это может как иметь летальные последствия, так и закончиться практически без последствий. Все зависит от количества излившейся крови. Геморрагический инсульт имеет гораздо менее перспективный прогноз и может рецидивировать со временем.
Диагностика
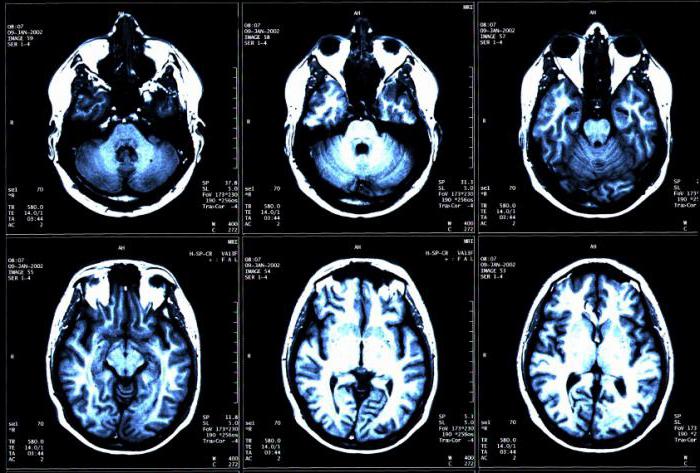
Первичный неврологический осмотр может не выявить никак отклонений у людей с сосудистыми мальформациями. Как правило, требуется прицельное и очень тщательное обследование, чтобы выявить нарушения. Если пациент жалуется на частые сильные головные боли, тремор, периодические нарушения сознания и нарушение зрения или походки, то это повод отправить его на проведение нейровизуализации. Проще говоря, на компьютерную или магнитно-резонансную томографию головного мозга.
Наиболее подробно и точно строение сосудов показывает контрастная ангиография. Для этого пациенту в общую сонную артерию вводят рентгенконтрастную жидкость и делают серию снимков. Этот метод имеет ряд осложнений и побочных явлений, поэтому применяется только в случае затруднений в постановке диагноза.
Для того чтобы посмотреть скорость, направление и уровень кровотока на измененном участке, используют допплеровское ультразвуковое исследование. Этот метод позволяет увидеть сброс крови между артериями и венами, определить тип сосудов, установить наличие аневризм и других осложнений.
Лечение
Поддается ли коррекции сосудистая мальформация? Методы лечения зависят от типа аномалии, ее расположения, размеров очага и наличия в анамнезе инсультов.
Существует три основных метода терапии:
– открытая хирургическая операция;
– малоинвазивная эмболизация;
– неинвазивное радиохирургическое лечение.
Для каждого из них имеются показания, противопоказания и перечень возможных осложнений.
Наиболее травматичной является открытая операция. Для того чтобы добраться до очага, производят вскрытие черепной коробки, клипируют сосуды и пересекают их. Такой вариант возможен в том случае, если мальформация располагается на поверхности мозга и имеет небольшие размеры. Попытки добраться до глубоко залегающего очага могут закончиться повреждением жизненно важных центров и летальным исходом.
Что можно предпринять, если у пациента глубоко расположена мальформация? Лечение заключается в проведении эндоваскулярной эмболизации. Это достаточно щадящая процедура, во время которой в крупный сосуд, питающий аномальный конгломерат, вводится тонкий катетер и под контролем рентгена врач добирается до мальформации. Затем в просвет сосудов вводится гипоаллергенный препарат, который заполняет собой все доступное пространство и перекрывает ток крови в этой области. К сожалению, эта методика не дает абсолютной гарантии того, что сосуд облитерируется полностью. Поэтому чаще всего ее применяют в качестве дополнительного лечения.
Наиболее передовым способом терапии сосудистых мальформаций принято считать операции с применением кибер-ножа (радиохирургия). Суть метода в том, чтобы узкими радиоактивными лучами обрабатывать аномальный очаг с разных точек. Это позволяет быстро разрушить измененные сосуды, не повреждая здоровые ткани. Процесс склерозирования сосудов в среднем занимает несколько месяцев. Преимуществом является полное отсутствие осложнений со стороны нервной системы. Но существуют ограничения для применения данного метода:
1. Общий диаметр сосудов не должен превышать трех сантиметров.
2. В анамнезе не должно быть инсультов или других кровоизлияний. Так как тонкая стенка может не выдержать и разорваться в промежутке между выполнением процедуры и окончательным склерозированием мальформации.
Источник
Капиллярная мальформация
 Пациент с капиллярной
Пациент с капиллярной
мальформацией лица.
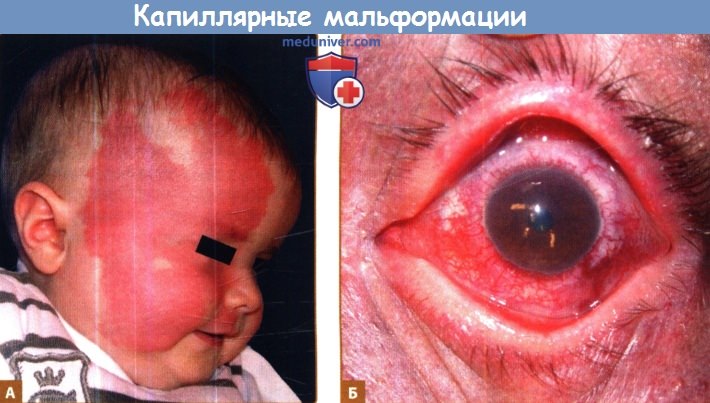
Капиллярная мальформация («винное пятно», «капиллярная ангиодисплазия») — это порок развития сосудов (многослойная сеть сосудов, которая располагается в верхних слоях дермы), представляющий собой плоское сосудистое пятно неправильной формы, ярко-розового, красного и фиолетового цвета. Капиллярные мальформации являются врожденными и не рассасываются самостоятельно. С течением времени они растут пропорционально росту ребёнка. По данным Всемирной организации здравоохранения, около 3% детей появляются на свет с элементами капиллярной мальформации на коже.
Из-за чего возникает капиллярная мальформация?
Основной причиной появления капиллярных мальформаций является дефицит контакта нервных окончаний с определенным участком капиллярной сетки. Данные нервы отвечают за регулировку диаметра кровеносных сосудов, и при дефектах нервных импульсов сосуды не могут полноценно сокращаться, оставаясь расширенными. Поскольку кровеносные сосуды располагаются в непосредственной близости от поверхности кожи, данная патология проявляется в виде фиолетовых, красных и ярко-розовых пятен.
 Внешний вид лазера
Внешний вид лазера
Vbeam Candela Perfecta.
Как лечат капиллярную мальформацию?
Cамое современное лечение капиллярной мальформации проводится с помощью высокотехнологичного сосудистого лазера, который позволяет всего за несколько процедур значительно уменьшить проявления капиллярной мальформации.
В нашем отделении с этой целью используется лазер на красителях 595 нм Vbeam Candela Perfecta.
Как устроено лечение с помощью лазера?
В основе лечебного лазерного воздействия лежит концепция селективного фототермолиза, которая заключается в лазерном нагревании расширенных сосудов кожи до температуры коагуляции при полном сохранении здоровых окружающих тканей. Такое селективное воздействие на пораженные капилляры позволяет достаточно быстро решить проблемы с патологически расширенными сосудами кожи.
Применение лазера данного вида, при индивидуальном подходе к пациенту, исключает образование рубцов.
Сколько длится лечение капиллярной мальформации?
Лечение лазером является этапным. Подбор параметров работы лазера всегда происходит индивидуально для каждого ребёнка. В среднем, количество этапов, которые должен пройти пациент, составляет от 6 до 8 и зависит от степени выраженности капиллярной мальформации, её площади и типа кожи ребёнка.


 Внешний вид пациента: до лечения, после 1 этапа и после 2 этапа обработки лазером.
Внешний вид пациента: до лечения, после 1 этапа и после 2 этапа обработки лазером.
Необходимо ли обезболивание при проведении данного вида лечения?
В нашем отделении лечатся дети с капиллярными мальформациями, располагающимися в челюстно-лицевой области. Учитывая сложную анатомическую структуру (веки, крылья, кончик и преддверие носа, губы, ушные раковины), адекватно провести лазерную обработку без должного обезболивания невозможно. С целью обезболивания применяется ингаляционный аппаратно-масочный наркоз препаратом «Севоран». Обычно длительность наркоза составляет не более 15 мин.
Когда нужно начинать лечение капиллярной мальформации?
Долгое время капиллярная мальформация расценивалась в медицине исключительно как косметологическая проблема. Однако доказано, что данная патология зачастую создает выраженную психологическую напряженность в семье, мешает ребенку полноценно социализироваться в обществе. Решение о начале лечения принимается индивидуально в каждом конкретном случае. Стоит отметить, что завершить лечение, по возможности, необходимо до 6-7 летнего возраста ребёнка. Именно в этом возрасте ребёнок начинает понимать, что с его внешним видом что-то не так — он «не похож» на окружающих. В дальнейшем это может стать психологической травмой для него и оказать сильное влияние на формирование его личности.
Как попасть к нам на лечение?
Для записи на лечение капиллярной мальформации с помощью лазера вам необходимо прийти к нам на консультацию (клинико-диагностическое отделение ДГКБ св. Владимира), либо написать сотрудникам отделения на почту 1xo@cmfsurgery.ru или с помощью формы обратной связи.
Подготовка материала: Артём Викторович Дергаченко
Источник
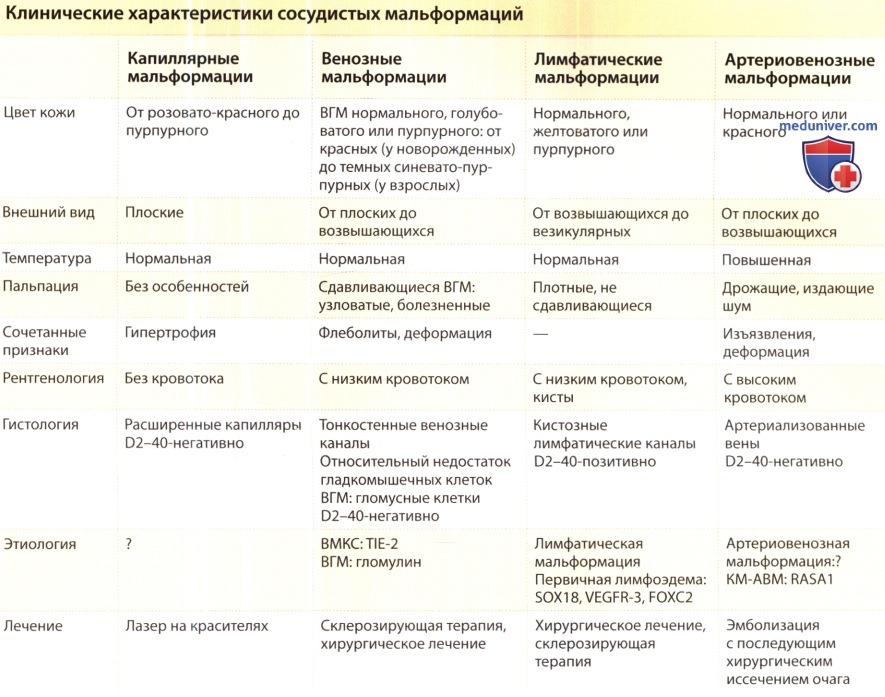
Капиллярные мальформации (КМ) – краткий обзор:
– Распространены во всем мире: частота возникновения примерно 0,3% населения.
– Врожденные пороки развития капиллярного русла с медленным током крови.
– От розовато-красного до пурпурного цвета. Нередко темнеют и утолщаются со временем.
– Как правило, косметическая проблема.
– Иногда являются частью синдрома Стерджа-Вебера или Клиппеля-Треноне.
– Патология: увеличение числа и размеров патологически иннервированных капилляров.
а) Эпидемиология. Капиллярные мальформации (КМ), также часто называемые винными пятнами (капиллярными гемангиомами), представляют собой пороки развития сосудов со слабым кровотоком и встречаются с частотой 0,3%. С КМ часто путают другие бледнеющие при надавливании розоватые пятна, известные как укус аиста, поцелуй ангела, лососевые пятна или пылающие невусы. Они располагаются на задней поверхности шеи (81%), веках (45%) или надпереносье (33%). Такие патологические элементы могут спонтанно исчезать в возрасте от одного года до четырех лет.
Капиллярные мальформации преимущественно носят спорадический характер, хотя зарегистрировано несколько хорошо описанных случаев, демонстрирующих аутосомно-доминантный тип наследования. При наследственном варианте поражения обычно бывают множественными и входят в состав фенотипа КМ-АВМ, который представляет собой недавно выделенную нозологию, сочетающей в себе атипичные КМ с артериовенозными мальформациями (АВМ). Половой предрасположенности при КМ не отмечается.
б) Этиология и патогенез. Этиология капиллярных мальформаций в настоящее время не установлена. Полагают, что лицевые КМ являются следствием клональной экспансии аномальных клеток, берущих начало из нервного гребешка. Установлению причины развития более распространенных спорадических вариантов КМ может способствовать идентификация пораженного гена (RASA1) при КМ-АВМ. КМ характеризуются дилатацией капилляров папиллярного и верхнего ретикулярного слоев дермы (количество капилляров остается нормальным), в сочетании с участками повышенного числа капилляров, не имеющих внешних патологических признаков. Эндотелиальные клетки при этом плоские. Фактор VIII, фибронектин и протеин базальной мембраны находятся в нормальных пределах, однако окрашивание на S100 выявляет нарушение иннервации.

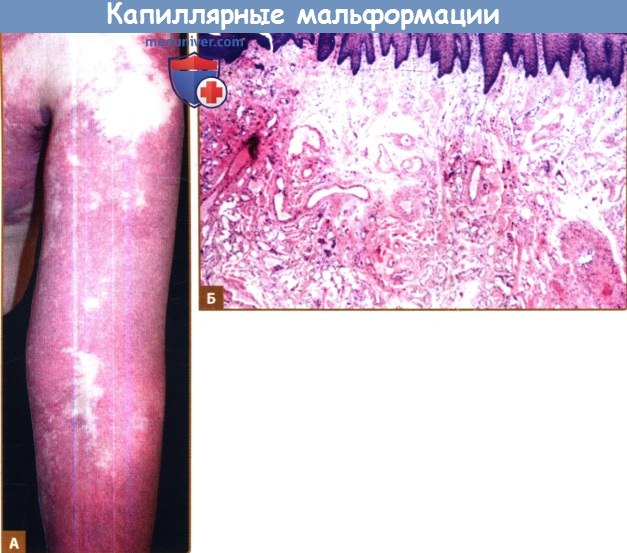
А. Обширная капиллярная мальформация верхней конечности.
Б. Капиллярная мальформация характеризуется расширением капилляров, число которых остается нормальным,
в папиллярном и верхнем ретикулярном слое дермы в сочетании с участками повышенного количества внешне нормальных капилляров (окраска гематоксилин-эозином).
в) Клиника капиллярных мальформаций (КМ). Кожные проявления. КМ представляет собой гомогенное врожденное образование красного цвета, часто одностороннее, в редких случаях — двустороннее, однако обычно не имеющее срединной локализации. КМ поражают кожу, подкожно-жировую клетчатку и иногда слизистые оболочки. Их цвет варьирует от розовато-красного до насыщенного пурпурного, они имеют географические очертания или дерматомальное расположение. Патологические образования плоские и безболезненные, не кровоточат спонтанно и не бывают теплыми при пальпации. Они могут распространяться по всему телу.
50% КМ располагаются на лице, где их распространение соответствует локализации тройничного нерва: глазничной ветви (V1) (лоб и верхнее веко), верхнечелюстной ветви (V2) (нижнее веко, щека и верхняя губа) или нижнечелюстной ветви (V3) (нижняя губа, подбородок и нижняя челюсть). В сочетании с другими сосудистыми мальформациями КМ могут являться частью синдрома, например, синдрома Стерджа-Вебера, пигментно-васкулярного факоматоза, а также синдромов Клиппеля-Тре-ноне, Сервелла-Мартореля и т.д. Ни один из этих синдромов не является наследственным. В редких случаях КМ могут являться кожными проявлениями латентной спинальной дизрафии, особенно при локализации в пояснично-крестцовой области.
1. Синдром Стерджа-Вебера. Синдром Стерджа-Вебера (ССВ)—это синдром поражения нервной системы, глаз и кожи, в состав которого входят КМ, локализованные в области глазной ветви тройничного нерва, односторонняя лептоменингеальная капиллярно-венозная мальформация, часто расположенная в теменно-затылочной области, и хороидальная «ангиома», вызывающая глаукому и, иногда, буфтальм и отслоение сетчатки. В сосудистом сплетении часто наблюдаются отложения кальцификатов, также могут встречаться нарушения венозного оттока от головного мозга. Данная мальформация может провоцировать развитие эпилепсии, приводить к гибели нейронов, церебральной атрофии и задержке умственного развития.
2. Пигментно-васкулярный факоматоз. Пигментно-васкулярный факоматоз (ПВФ) считается аномалией эмбриогенетического происхождения, поражающей вазомоторные нервы и меланоциты (и те, и другие происходят из неврального гребня). Клинически ПВФ проявляется в форме крупной капиллярной мальформации с сегментарным распределением, расположенной в основном на туловище и конечностях, в сочетании с пигментированными кожными очагами, в частности пигментированным невусом, пятном типа «кофе с молоком» или атипичным монгольским пятном, которое расположено не в области крестца. Рядом в качестве пятна-близнеца может наблюдаться анемический невус. Такие кожные очаги могут ассоциироваться с системными поражениями, поражениями внутренних органов (напр., гипоплазией гортани, интестинальным полипозом), нарушениями в мышечной системе (сколиоз), аномалиями нервной системы (задержкой психического развития, эпилепсией, внутричерепной кальцификацией, церебральной атрофией) или поражением глаз (аномалии радужной оболочки).
3. Синдром Клиппеля-Треноне. Синдром Клиппеля-Треноне (СКТ) — это именной термин, используемый до настоящего времени для обозначения капиллярно-лимфо-венозной мальформации, локализованной в области конечности, в сочетании с ее гипертрофией. Варикозное расширение вен на боковой поверхности ноги, впервые описанное Сервеллем, является типичным и специфичным признаком данного синдрома в 80% случаев. Полагают, что это связано с сохранением эмбриологических вен. Также нередко встречается недостаточность клапанов глубоких вен. Наиболее часто поражаются нижние конечности (95%), хотя в патологический процесс также могут вовлекаться верхние конечности, грудная клетка, брюшная полость и наружные половые органы.
Через лимфатические кожные везикулы часто просачивается жидкость. Может наблюдаться лимфедема, с тенденцией к прогрессированию. После травматизации или вследствие небольших изъявлений характерно развитие инфекционных осложнений. Венозные мальформации часто выявляются в подлежащей мышечной ткани. Другой признак этого заболевания — гипертрофия конечности, которая присутствует уже при рождении ребенка, но иногда выявляется только после пубертатного периода. Типично прогрессирование процесса с образованием изъязвлений, инфицирования, кровотечений и тромбозов. При вовлечении брюшной полости может наблюдаться энтеропатия. Тромбоэмболия легочных артерий может приводить к летальному исходу.
Различные виды капиллярных мальформаций: (А) светлые красные элементы, поражающие половину тела,
(Б) темно-красные элементы на лице с поражением слизистых оболочек и гипертрофией мягких тканей,
и (В) более локализованное поражение в области плечевого сустава и плеча.
Обширная капиллярная мальформация на правой стороне лица (А) с поражением глазной и верхнечелюстной ветвей тройничного нерва у шестимесячной девочки с синдромом Стерджа-Вебера.
Хориоидальная капиллярно-венозная мальформация (Б), приведшая к потере зрения у 50-летнего мужчины с синдромом Стерджа-Вебера.
Капиллярно-лимфо-венозная мальформация правой нижней конечности с гипертрофией мягких тканей (синдром Клиппеля-Треноне).
в) Методы исследования. За исключением некоторых редких случаев, проведения каких-либо визуализирующих методов обследования не требуется. Если так называемые КМ являются болезненными, теплыми на ощупь или спонтанно кровоточат, показано проведение ультразвукового исследования с допплерографией для исключения мальформации с быстрым кровотоком, такой как АВМ, синдром Паркса-Вебера или пролиферирующая гемангиома. КМ, локализующиеся в области лба и века, в особенности при вовлечении внутреннего отдела верхнего века, могут являться компонентом ССВ. Следовательно, МРТ головного мозга и офтальмологическое обследование должны проводиться в течение первых месяцев жизни и повторяться ежегодно до пубертатного возраста, даже если результаты предыдущих исследований не выявили патологических изменений. При КМ в пояснично-крестцовой области необходимо выполнение МРТ головного мозга.
У пациентов с пигментно-васкулярным факоматозом, вследствие частого сочетания КМ с системными поражениями, требуется проведение офтальмологического, неврологического и ортопедического наблюдения. У пациентов с СКТ в возрасте старше двух лет при рентгенографии оценивается длина ноги, это исследование при наличии отклонений выполняется раз в год вплоть до пубертата. Для выявления варикозно расширенных вен при СКТ обязательно проведение ультразвукового исследования с допплерографией. В некоторых случаях проведение МРТ полезно еще до начала лечения.
г) Дифференциальная диагностика. АВФ — артериовенозные фистулы; АВМ — артериовенозная мальформация; КМ — капиллярная мальформация; КМ-АВМ – капиллярная мальформация артериовенозный мальформации; СМТС — синдром мраморной врожденной телеангиэктазии кожи; НГТ — наследственные геморрагические телеангиэктазии; СММК — синдром макроцефалии с мраморной кожей.

д) Осложнения. Наибольшую проблему для пациента с КМ представляет выраженная дисколорация кожных покровов. Со временем может развиваться гипертрофия мягких тканей, в особенности при расположении КМ в областях кожной иннервации V2 и V3 или на конечностях. В редких случаях КМ могут служить признаками скрытых пороков, таких как поясничная дизрафия при локализации в крестцовой области.
е) Прогноз и течение. КМ никогда не регрессируют самостоятельно. Они выявляются уже при рождении, а затем утолщаются и темнеют. Часто они становятся возвышающимися над поверхностью и узловатыми. Со временем может развиваться пиогенная гранулема, а также гипертрофия мягких или костных тканей.
ж) Лечение капиллярных мальформаций (КМ). Для лечения КМ применялись различные методы, такие как электрокоагуляция, татуаж, дермабразия, криохирургия и косметология. Маскировка дефектов при помощи тональной основы Covermark до сих пор используется с хорошими результатами. «Золотым стандартом» лечения большинства КМ является лазерная терапия. Лазеры на красителях со специфической длиной волны (585 нм) и короткой продолжительностью импульсов (400 мс) в настоящее время дают наилучшие результаты при лечении детей грудного и более старшего возраста. Осложнения данного метода лечения немногочисленны. Как правило, необходимо проведение повторных процедур (от 6 до 12), а ввиду их болезненности обычно требуется общая анестезия. Лазерная терапия более эффективна в шейно-лицевой области и на туловище, чем при поражении конечностей. Раннее начало терапии в детском возрасте не сокращает количество лазерных процедур.
Применение активных охлаждающих систем для предотвращения перегрева эпидермиса позволяет повысить интегральную плотность потока лазера, что приводит к оптимальному облучению зоны поражения. После прекращения терапии возможно развитие рецидивов. Лазерная терапия не оказывает влияния на сочетанную гипертрофию.
Лечение пациентов с СКТ консервативное и заключается преимущественно в ношении эластических чулок и повязок для облегчения боли, вызванной венозным застоем. Хирургическое иссечение варикозно расширенных вен при наличии аномалий глубоких вен (аплазии, недостаточности) исключается. При разнице длин нижних конечностей для предотвращения развития сколиоза необходимо ношение обуви с подходящим подъемом и последующий эпифизиодез. При кровотечении из капиллярно-лимфатических кожных везикул положительный эффект могут оказывать неодим-иттрий-алюминий-гранатовая лазерная коагуляция, склерозирующая терапия или пересадка кожи.
л) Профиламктика. Пациентам с ССВ сразу после рождения и вплоть до конца пубертатного периода необходимо наблюдение офтальмолога, так как степень нарушения зрения зависит от своевременности лечения. Для предотвращения гибели нейронов некоторыми клиницистами рекомендуется профилактическая противоэпилептическая терапия.
Клиническое течение капиллярной мальформации: потемнение и утолщение со временем:
(А) в возрасте шести месяцев и (Б) в возрасте 33 лет.
В. Развитие пиогенной гранулемы, (Г) гипертрофия мягких тканей и (Д) слизистых оболочек.
– Рекомендуем далее ознакомиться со статьей “Венозные мальформации кожи: причины, клиника, диагностика, лечение”
Редактор: Искандер Милевски. Дата публикации: 4.3.2019
Источник
