Старческие новообразования на коже лица
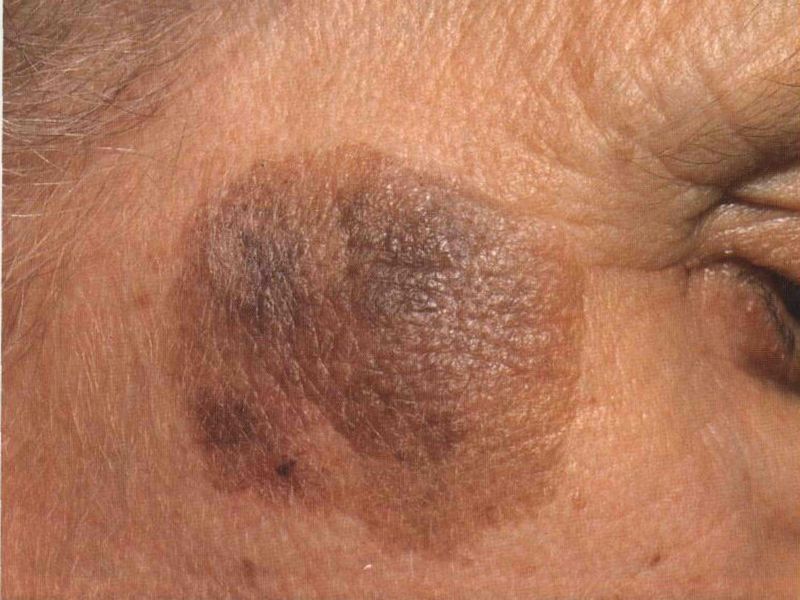
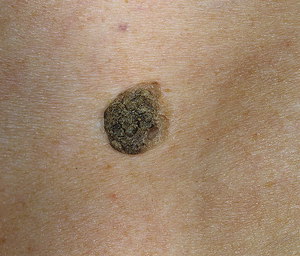
Старческая кератома – это доброкачественный выпуклый коричневый очаг. Цвет может варьироваться от жёлто-серого до насыщенного тёмного. Заболеванию характерно появление после 45 лет, однако отмечены случаи более раннего развития кожной патологии.
По своей природе кератома является доброкачественным кожным заболеванием, при котором формируются новообразования, похожие на бородавки или родинки. Опухоли бывают разных форм и размеров, располагаются на любом участке тела.
Возрастные новообразования чаще диагностируются на теле у пожилых людей в 60-летнем возрасте. Сенильная кератома состоит из здоровых клеток, которые уплотнились и ороговели. Опухолям свойственно возникать на лице, шее и на кистях рук.
Новообразование представляет ряд округлых гиперпигментированных папул, хаотично расположенных на теле человека. Кожа мужчин подвержена образованию кератом больше, чем женская.
Этиология болезни
Истинная причина, дающая старт формированию узла, не установлена. Врачи выделяют несколько факторов, способных влиять на изменение эпидермиса:
- Пожилой возраст человека, особенно мужчины.
- Кожный узел возникает у людей, чьи родители или близкие родственники сталкивались с кератозами.
- Заболевание обычно развивается на открытых участках тела. Установлено, что ультрафиолетовое излучение негативно влияет на состояние кожных покровов.
- В группу риска входят люди с веснушками, невусами и большим количеством родинок.
- Состояние кожи ухудшается из-за нехватки витамина А.
Разновидности кератом
Симптоматика заболевания
Первые изменения характерны для лица и ладоней. Человек отмечает образование округлого пятна в пределах кожи. Поначалу цвет практически не отличается от здоровых тканей, границы очерчены и хорошо выражены.
Симптомы старческого кератоза проявляются по мере роста очага:
- Увеличивается повреждённая площадь кожи.
- Кератома утолщается и становится многослойной.
- Новообразование выступает над кожей. Характерна бородавчатая форма.
- На вид узел плотный и шершавый.
- Возникают другие очаги на открытых участках кожи или на туловище.
- При травме опухоль будет кровоточить из-за разрушения капиллярных стенок.
Отличия кератомы от других кожных патологий и диагностика
Сенильную кератому важно отличить от пигментного пятна. При дерматоскопическом исследовании на поверхности старческого новообразования выделяются роговые кисты.
В пожилом возрасте возможно развитие пигментированной формы базальноклеточного рака. Заболеванию подвержены те же участки тела, что и при кератомах, однако края папулы будут напоминать валики. Посередине новообразования отмечается изъязвление.
Себорейные новообразования покрыты многослойными корками, которые легко отрываются. Для опухоли характерно шелушение и зуд. Цвет светлый жёлтый. Старческие узлы отличаются наличием черных точек и прожилок.
Себорейная кератома
Кератому часто принимают за папиллому. Кератома выглядит, как будто её приклеили к коже. При появлении второго вида новообразований на теле возникают светлые либо розовые отростки с гладкой поверхностью на ножке. Папилломы встречаются в любом возрасте. Бородавки имеют плоскую форму. Возникают на фоне развития папилломавируса человека. Прорастают из эпидермиса. Имеют «рваную» поверхность.
Злокачественная форма старческой кератомы встречается крайне редко, но риск малигнизации опухоли не исключен.
Для выявления степени дифференцирования клеток новообразование удаляют. Иссечение узла напрямую связано с гистологией. При исследовании срез кератомы изучается под микроскопом для определения природы опухоли.
Среди методов диагностики кератомы применяется:
- Ультразвуковое исследование;
- Дерматоскопия;
- Гистология.
Лечебная тактика
Если заболевание не мешает носителю, не вызывает дискомфорт и не разрастается, врачи советуют не применять меры, а просто наблюдать за новообразованием. Если опухоль кровит, растёт и мешает пациенту, дерматологи рекомендуют удаление либо лечение очага.
Старческая кератома
Старческую кератому можно лечить разными методами. Если на теле обнаружено множество узлов и некоторые опухоли кровоточат или болят, избавление от кератом проводят традиционными способами:
- Лечение сухих шелушащихся узлов проводят медикаментозно. От кератомы помогает ретиноевая мазь и наружные препараты, содержащие солкосерил. Средства наносятся как обычный крем втирающими движениями. После применения новообразования размягчаются и постепенно уменьшаются. Риск возникновения повтора заболевания всегда присутствует.
- В больничных условиях проводится обработка возрастных опухолей трихлоруксусной или гликолевой кислотами. Препарат наносится точечно, не попадая на здоровые участки кожи. После назначенного врачом времени средства смываются, и место обработки закрывается стерильной повязкой.
- Для домашнего использования назначают раствор подофиллина. Препарат проникает в структуру опухоли и замедляет рост.
Удалить новообразование можно по-разному в зависимости от размера, количества и расположения доброкачественных узлов:
Радиоволновая терапия кожных образований
- Если опухоль не проявляет признаков озлокачествления, используют метод радиоволновой деструкции. Процедура проводится прицельными радиоволнами, при этом не повреждаются соседние здоровые ткани. Метод эффективен при любом размере узла. После заживления рубца не остаётся.
- При маленьком кератозном новообразовании рекомендована электрокоагуляция. При соприкосновении опухоли с электродом происходит нагревание тканей, и узел сгорает изнутри. Струп отпадает в течение 1,5 недель. В это время корочку нельзя чесать или отрывать, иначе останется шрам.
- Для нежной кожи лица рекомендована криодеструкция. Во время проведения манипуляции врач использует жидкий азот. Процедура достаточно болезненная, но после не остаётся рубцов. Образовавшаяся корка защищает рану в течение 1,5-2 недель.
- Современные клиники предлагают пациентам избавиться от старческих кератом лазером. При воздействии лазера опухоль выпаривается. После схождения струпа остаётся незаметный рубец.
- Если врач подозревает злокачественную природу узла, от кератом избавляются при помощи хирургического вмешательства. Во время операции область вокруг новообразований обкалывают обезболивающим препаратом. Время удаления зависит от объёма опухоли. Крупные новообразования требуют наложения швов. Во время вмешательства хирург вырезает узел вместе со здоровой тканью для полноценного захвата атипичных клеток. После операции пациент принимает антибиотики и по необходимости болеутоляющие средства.
Вылечить старческую патологию можно народными средствами. При отсутствии противопоказаний после проведенных диагностик врачи рекомендуют использовать растительные препараты, которые можно приготовить в домашних условиях:
- Для размягчения ороговевшего узла используют компрессы из тёплых натуральных масел. Для этого подойдет оливковое либо облепиховое. Масло подогревается до комфортной температуры, затем пропитанный ватный тампон прикладывают на поражённое место и тщательно заклеивают лейкопластырем.
- С патологией хорошо справляется настойка плодов грецких орехов.
- Улучшают состояние кожи, смягчают и устраняют зуд примочки из свиного жира вперемешку с чистотелом. Обычно используют листья.
При выявлении злокачественного процесса диагностические исследования расширяются. Пациенту проводят МРТ, КТ, УЗИ внутренних органов и ряд лабораторных анализов. Стандартное лечение включает химиотерапию, удаление очага и лучевую терапию.
Химиотерапия вводится внутривенно, препятствует делению клеток и уменьшает объём опухоли. Как и лучевая терапия, применяется в до-, послеоперационный период и в качестве паллиативного лечения.
Ионизирующее излучение способно влиять на ДНК атипичной клетки, разрушать его и останавливать онкологический процесс. Метод оказывает обезболивающее действие.
Профилактические меры и прогнозы
Для предотвращения кожных заболеваний в пожилом возрасте рекомендовано избегать контакта с прямыми солнечными лучами. Особенно это касается отдыхающих на морском побережье. Максимальная солнечная активность отмечается с 10 до 16 часов. В это время нежелательно выходить из помещения. Если возникает необходимость пребывания под солнцем, важно использовать солнцезащитный крем с высоким spf-фактором и передвигаться по затененным местам.
Следует отдавать предпочтение свободной светлой одежде из натуральной ткани. Для защиты кожи лица подойдет шляпа с широкими полями или кепка. Здоровье кожи глаз сохранят солнцезащитные стеклянные очки.
Кератома реже поражает тело людей с крепким иммунитетом. После 30 лет важно быть физически активными, выполнять дыхательные упражнения, соблюдать режим сна и труда.
Отдельное внимание отводится качеству питания. Рекомендовано включать в каждый приём пищи свежие овощи или фрукты. Для восполнения дефицита витамина А подойдут вареная или запеченная тыква, блюда из печени, морковь, абрикос и салаты из листьев одуванчика.
Если кератома переродилась в рак, выживаемость снижается за счёт распространения атипичных клеток по органам и системам человеческого тела. К счастью, сенильная патология редко малигнизирует и человек доживает до глубокой старости. При появлении неизвестных изменений на теле следует обратиться к дерматологу для исключения злокачественной патологии и сохранения полноценной жизни.
Выберите город, желаемую дату, нажмите кнопку “найти” и запишитесь на приём без очереди:
Источник
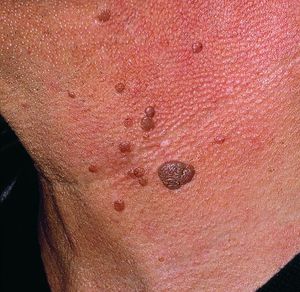 Чем человек старше, тем он мудрее, рассудительнее. Однако возраст всё же даёт о себе знать – органы работают хуже, а кожные покровы становятся сухими и дряблыми. Также одним из наиболее характерных признаков старости являются старческие бородавки или возрастные кератомы.
Чем человек старше, тем он мудрее, рассудительнее. Однако возраст всё же даёт о себе знать – органы работают хуже, а кожные покровы становятся сухими и дряблыми. Также одним из наиболее характерных признаков старости являются старческие бородавки или возрастные кератомы.
Причины возникновения кератом
Как правило, старческие бородавки появляются у людей старше 50 лет. Однако зафиксировано несколько случаев, когда возрастные кератомы возникали у 30-летних женщин и мужчин. Поэтому возраст – это не основная причина появления новообразований.
Тем не менее известно несколько факторов, способных провоцировать развитие старческих бородавок:
- Длительное или частое воздействие ультрафиолета (особенно это относится к любителям загара и дачникам).
- Себорейная болезнь.
- Гиповитаминоз (снижение содержания полезных веществ в организме).
- Генетическая предрасположенность – если у кого-либо из близких родственников (особенно у отца или матери) была возрастная кератома, то с большой вероятностью она также появится у ребёнка.
- Избыток животных жиров и недостаток растительных масел в организме.
- Повышенный холестерин.
Разновидности старческих кератом
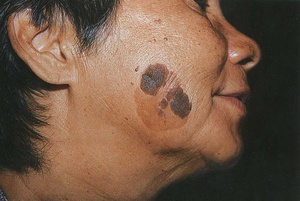 В зависимости от причины возникновения, а также от развития, возрастные кератомы могут приобретать ту или иную форму. В настоящее время известно 5 типов старческих бородавок:
В зависимости от причины возникновения, а также от развития, возрастные кератомы могут приобретать ту или иную форму. В настоящее время известно 5 типов старческих бородавок:
- Сениальная форма.
- Кенактиническая разновидность.
- Себорейная.
- Фолликулярная.
- Классическая.
Главная особенность первого типа — образование наростов серо-белого оттенка. После ороговения поверхность кератомы нередко шелушится, что приводит к небольшим кровотечениям. Излюбленные места: предплечья, шея и лицо.
Кенактиническая форма кератоза классифицируется как предраковая стадия. На коже появляется множество плоских образований, каждый из которых покрыт сухими чешуйками сероватого цвета. Если лечение отсутствует, кенактический тип перерастает в рак кожи. Данная разновидность особенно распространена среди сорокалетних мужчин и женщин, предпочитающих подолгу “греться на солнышке”.
Не меньшую опасность среди старческих бородавок носит себорейная форма. Эта разновидность представляет собой появление плоского желтоватого пятна, постепенно приобретающего коричневый цвет. Со временем на пятне появляется множество наростов, приводящих к зуду и шелушению. При удалении или отпадении рогового слоя открывается кровотечение, которое может привести к проникновению инфекции и заражению крови.
Самая редкая разновидность старческих бородавок – фолликулярный тип. Проявление идёт в виде небольших узелков (до 1 см) светло-коричневого цвета. Особенно данной форме подвержены женщины.
Самый распространённый тип – классический. Об этой разновидности следует упомянуть отдельно.
Симптомы и стадии развития старческих бородавок
Точная клиническая картина зависит от стадии и типа возрастной кератомы. Тем не менее можно выделить общие симптомы проявления:
- Возникновение на коже в определённом месте нескольких пятен, имеющих светлый или тёмный оттенок.
- Изначально на ощупь пятна мягкие, но затем их поверхность становится более грубой.
- При развитии болезни бляшки постепенно становятся крупнее.
Старческие бородавки развиваются по строго определённому сценарию:
-
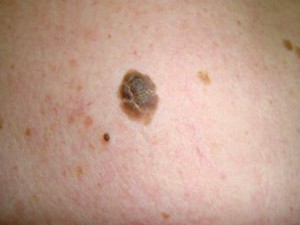 Образование пятен. На коже появляется один или несколько участков, покрытых множеством пятен коричневого цвета (светлого или тёмного оттенка). Со временем количество образований возрастает и они покрывают всё большую площадь. В этой стадии старческие бородавки ещё не наблюдаются.
Образование пятен. На коже появляется один или несколько участков, покрытых множеством пятен коричневого цвета (светлого или тёмного оттенка). Со временем количество образований возрастает и они покрывают всё большую площадь. В этой стадии старческие бородавки ещё не наблюдаются. - Папулёзная форма. Как понятно из названия, на коже появляются папулы – небольшие узелки, немного возвышающиеся над кожными покровами. Папулы появляются только в местах, покрытых коричневыми пятнами, т. о. создаётся “плацдарм” для будущей бородавки.
- Кератотическая форма. На данном этапе пятна отвердевают и превращаются в кератомы. На кожных покровах образуется множество бородавок коричневого цвета, возвышающихся над поверхностью кожи. При соскабливании из кератомы начинается кровотечение.
- Появление кожного рога. Поверхность кератомы окончательно огрубевает. Наслоения клеток приводят к тому, что старческая бородавка начинает ещё больше возвышаться над кожей, однако, рост обычно заканчивается на 6-7 мм.
Лечение старческих новообразований
Как правило, появление бородавки не оказывает негативного влияния на жизнь человека. Однако следует понимать, что некоторые формы старческих кератом могут приобрести злокачественный характер. Кроме того, под видом безобидного пятна может скрываться серьёзное заболевание. Поэтому очень рекомендуется посетить кабинет дерматолога.
Медикаментозное лечение
Так как точная причина возникновения таких образований ещё не установлена, наиболее эффективная схема терапии пока что отсутствует. Однако вполне возможно замедлить развитие или снизить выраженность симптомов.
Препятствовать появлению новых высыпаний отлично поможет аскорбиновая кислота. Витамин С – это антиоксидант, который укрепляет защитные силы организма. Но следует учитывать, что длительный приём скорее навредит организму, чем поможет ему.
Для борьбы с воспалением и ростом кератомы следует использовать гормональные мази. Например, Флуцинар или Фторокорт. Однако выбирать лекарство и указывать дозировку должен только врач.
Инструментальные методы удаления
Прямое показание к удалению бородавки — переход в злокачественную форму. Однако нередки случаи, когда кератома удаляется совсем из других соображений. Единственное условие — одобрение лечащего врача.
Для избавления от новообразования применяются следующие методы:
-
 Лазеротерапия. Так как лазерное оборудование имеется во многих современных клиниках, данный способ можно назвать наиболее доступным и в то же время эффективным. Луч оказывает прижигающий эффект. В результате часть кожи вместе с кератомой просто испаряется. Благодаря этому исключается вероятность рецидива.
Лазеротерапия. Так как лазерное оборудование имеется во многих современных клиниках, данный способ можно назвать наиболее доступным и в то же время эффективным. Луч оказывает прижигающий эффект. В результате часть кожи вместе с кератомой просто испаряется. Благодаря этому исключается вероятность рецидива. - Применение радиоволн. От предыдущего метода данная процедура отличается более высокой стоимостью. Однако принцип остаётся тем же – единоразовое удаление бородавки.
- Криотерапия. Врач жидким азотом обрабатывает пятно, а после смазывания бородавка отмирает и начинает расти здоровая кожа.
- Хирургическое удаление. Наиболее “старый” способ лечения однако из-за высокой вероятности травматизма в современном мире практически не применяется. Принцип прост – хирург проводит иссечение кератомы скальпелем и накладывает шов. После снятия шва на коже нередко остаётся рубец.
Уделять внимание следует не только своему состоянию, но и здоровью близких людей. Особенно в тщательном уходе и наблюдении нуждается старшее поколение. Казалось бы, бородавка – она и есть бородавка. Однако далеко не все пожилые люди знают об опасности перехода кератомы в злокачественную форму.
Старческие бородавки кератомы
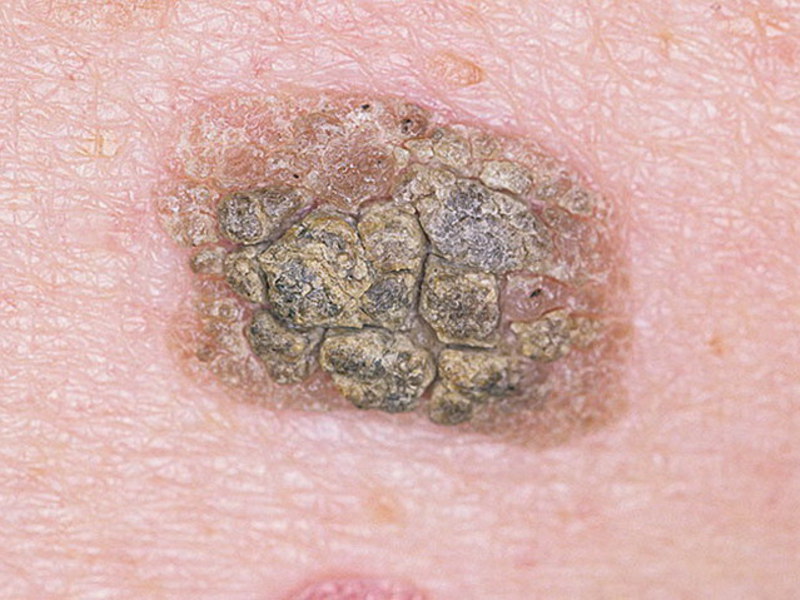
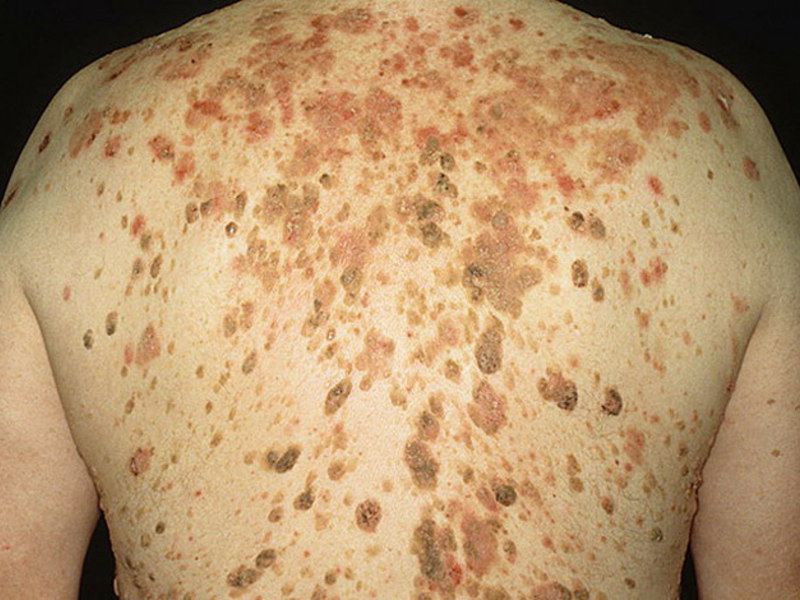
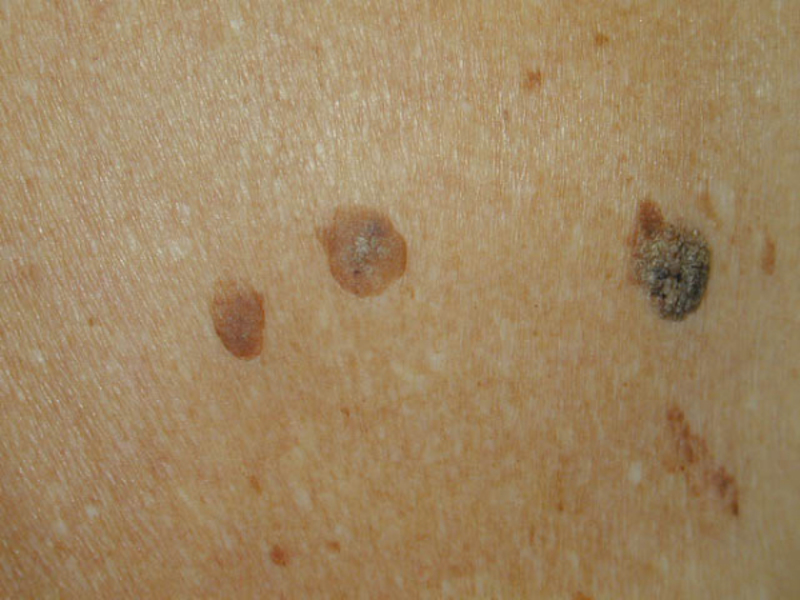
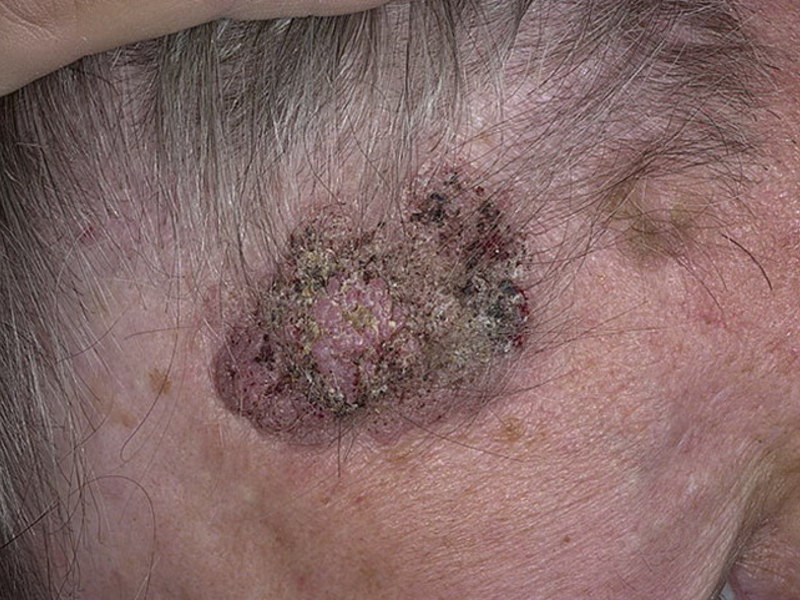

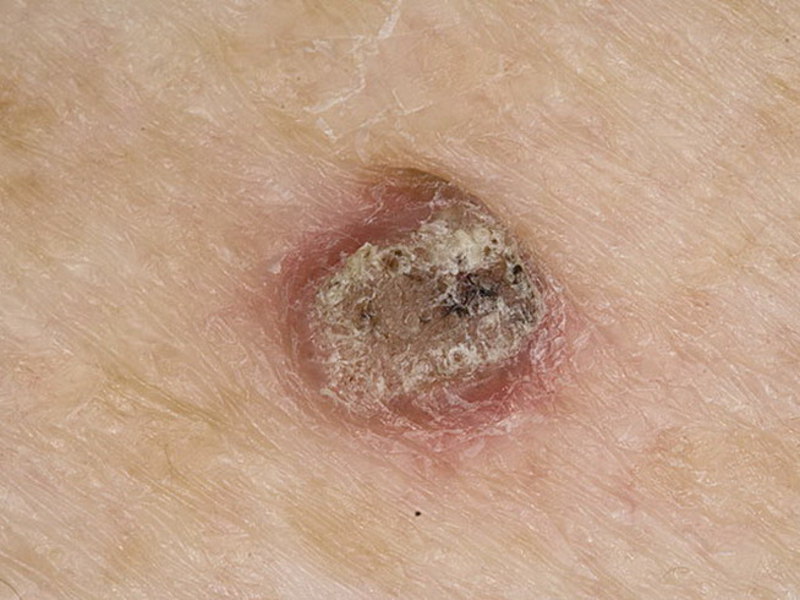
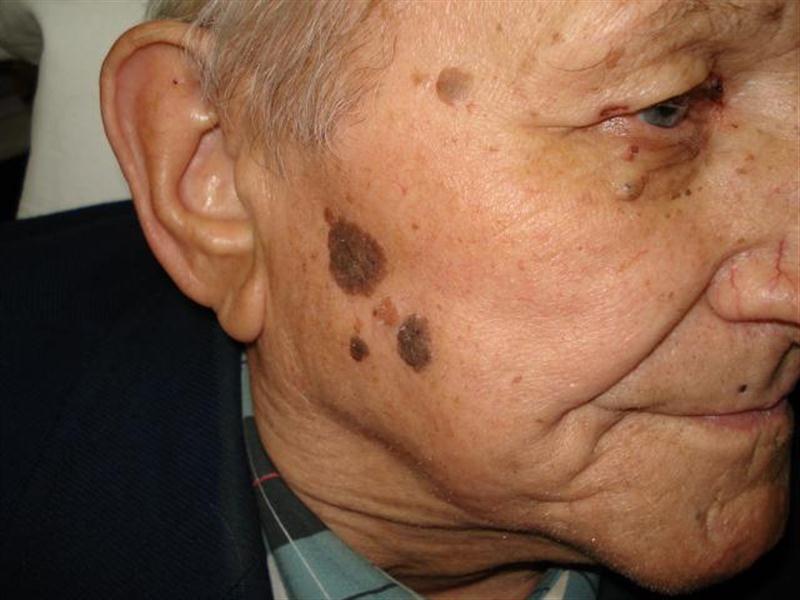
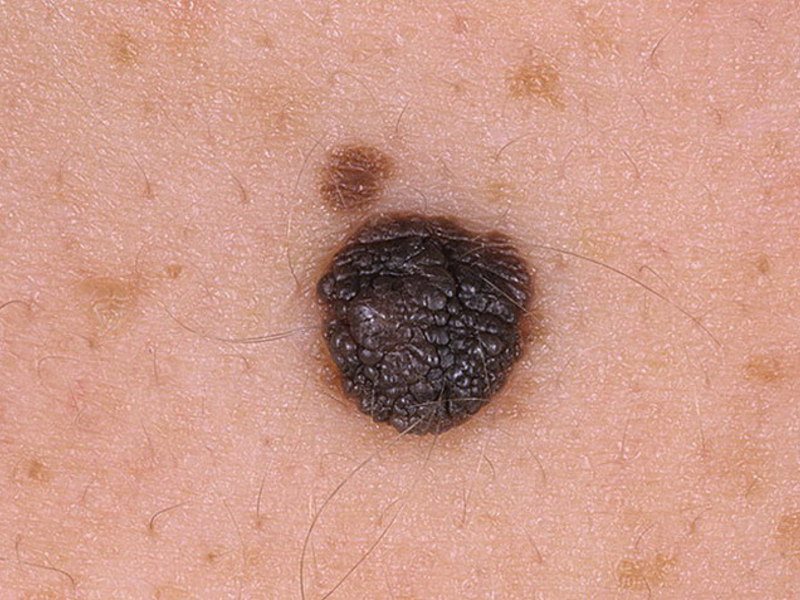
Источник
Родинки, бородавки, жировики… Кто бы мог подумать, что эти вполне безобидные косметические дефекты стоят в одном ряду с куда более неприятными онкологическими патологиями.
Многочисленные виды новообразований на коже бывают как совсем безопасными для здоровья, так и способными нанести вред окружающим тканям и даже создать угрозу для жизни человека. К последним относятся в основном злокачественные кожные опухоли, реже – пограничные предраковые состояния.
Как и почему они появляются? В каких случаях их можно удалять в кабинете косметолога, а в каких следует обращаться к врачу за полноценным лечением? TecRussia.ru изучает вопрос с особым пристрастием:
По своей структуре все кожные новообразования (их также называют «опухоли» или «неоплазии») представляют собой результат бесконтрольного размножения клеток, которые еще не достигли зрелости, и потому утратили способность полноценно выполнять свои функции. В зависимости от клинической картины, их принято делить на 3 вида:
- Доброкачественные
(атерома, гемангиома, лимфангиома, липома, папиллома, родинка, невус, фиброма, нейрофиброма)Не представляют угрозы для жизни человека, но при неудачном размещении или больших размерах они могут вызывать нарушения в работе других систем и/или органов нашего организма. Под внешними воздействиями иногда могут трансформироваться в злокачественные новообразования.
- Злокачественные
(базалиома, меланома, саркома, липосаркома)Быстро и агрессивно растут, проникая в окружающие ткани и органы, нередко с образованием метастаз. Прогноз таких заболеваний часто бывает неблагоприятным, учитывая трудность их излечения и склонность к частым рецидивам, а в некоторых случаях активный метастазный процесс приводит к летальному исходу, если необратимо повреждены жизненно важные органы.
- Пограничные или предраковые состояния кожи
(старческая кератома, пигментная ксеродерма, кожный рог, дерматоз Боуэна)Образования, ткани которых под воздействием наследственных или текущих причин видоизменились, получив потенциал к перерождению в злокачественные опухоли.
Клетки этих формаций частично сохраняют свои первоначальные функции, имеют медленные темпы роста. Иногда они давят на близлежащие ткани, но никогда не проникают в них. По своей структуре такие новообразования сходны с теми тканями, из которых они произошли. Как правило, они хорошо поддаются хирургическому и другому аппаратному лечению, редко дают рецидивы.
- Атерома
Опухоль сальной железы, образовавшаяся после ее закупорки. Чаще всего возникает на коже головы, шеи, спины, в паховой зоне, то есть в местах с большой концентрацией сальных желез. Выглядит как плотное образование с четкими контурами, эластичное и подвижное при пальпации, не причиняет дискомфорта.
При нагноении появляется покраснение и отек тканей, болезненность, повышение температуры тела. Воспаленная атерома может самостоятельно прорваться, выделяя гнойно-сальное содержимое. Эта эпителиальная киста имеет склонность преобразовываться в злокачественную форму – липосаркому. Удаляется атерома только посредством хирургического иссечения.
- Гемангиома
Доброкачественное сосудистое опухолевое образование. Может быть простой капиллярной (на поверхности кожи), кавернозной (в глубоких слоях кожи), комбинированной (сочетающей две предыдущих формы) и смешанной (затрагивающей не только сосуды, но и окружающие ткани, в основном – соединительную).
Капиллярная гемангиома может достигать больших размеров, ее цвет варьируется от красного до синюшно-черного, растет преимущественно в стороны. Кавернозная разновидность представляет собой ограниченное подкожное узловатое образование, покрытое синюшной или обычного цвета кожей. Чаще всего эти опухоли появляются у новорожденных, буквально на первых днях жизни, и располагаются в области головы и шеи.
Если геангиома расположена на сложном участке тела (например, на лице в области глазницы) или занимает большую площадь, ее удаляют лучевым методом. Другие методы лечения – склеротерапия, криотерапия, гормональные препараты. Когда опухоль расположена глубоко, а консервативное лечение неэффективно, требуется хирургическое иссечение, включая и подлежащие слои кожи.
- Лимфангиома
Доброкачественное образование из стенок лимфатических сосудов, возникающее у детей еще на этапе внутриутробного развития. Большинство таких опухолей выявляется до 3-летнего возраста. Представляет собой тонкостенную полость размером от 1 мм до 5 и более см (кистозная лимфангиома, состоящая из нескольких изолированных или сообщающихся кист).
Увеличивается очень медленно, но в некоторых случаях наблюдается скачкообразный рост до значительных размеров – в этом случае требуется хирургическое удаление. Также, в обязательном порядке удаляются лимфангиомы, расположенные в непосредственной близости от трахеи, гортани или других жизненно-важных органов.
- Липома
Опухоль жировой прослойки (ее нередко называют «жировиком»), расположенной в подкожном слое соединительной рыхлой ткани. Может проникать глубоко внутрь тела до надкостницы, просачиваясь между сосудистыми пучками и мышцами. Чаще всего встречается в зонах, где жировая прослойка самая тонкая – наружная поверхность бедер и плеч, плечевой пояс, верхняя часть спины. Выглядит как мягкое образование, подвижное и безболезненное при пальпации.
Липома растет достаточно медленно и в целом безопасна для организма, хотя в редких случаях может переродиться в злокачественное образование липосаркому. В то же время, если жировик разрастается и начинает давить на окружающие ткани – показано хирургическое удаление. Этого момента лучше не дожидаться, поскольку чем крупнее опухоль – тем более заметным будет послеоперационный рубец. А вот жировики малых размеров легко удаляются лазерным, радиоволновым или пункционно-аспирационным методами, после которых на коже практически не остается следов.
- Папилломы и бородавки
Образования в виде узелка или сосочка, имеющие вирусную природу возникновения. Вызывает их различные штаммы папилломавируса человека (ВПЧ), обычно на фоне снижения иммунитета, стрессов и вегетативных расстройств. Внешне бывают очень разнообразными, чаще всего выглядят как наросты различных форм и размеров, окраской от светлого до темно-коричневого и серого цвета.
Некоторые виды бородавок могут перерождаться в онкологические опухоли, но в большинстве своем они относительно безопасны для здоровья. Комплексное лечение включает назначение противовирусных и иммуномодулирующих препаратов, а также удаление самих наростов, для этого подходят практически любые способы: обработка химически активными кислотами, инъекции интерферона, криодеструкция жидким азотом, электрокоагуляция, радио- или лазерное воздействие, хирургическое иссечение.
- Родинки и невусы
Доброкачественные опухоли кожи, врожденные или приобретенные. Представляют собой скопление клеток, переполненных пигментом меланином. Могут иметь различные размеры, форму, цвет и текстуру поверхности (подробнее см. статью «Виды родинок»).
Некоторые из них имеют высокий потенциал перерождения в злокачественную форму – меланому. Например, пигментный пограничный невус, плоский узелок темно коричневого или серого цвета с сухой неровной поверхностью. Подобные образования необходимо удалять, причем только хирургическим путем (подробнее см. статью «Злокачественные родинки»).
Меланомонеопасные родинки и невусы не требуют лечения, но от тех из них, которые постоянно травмируются или находятся на открытых участках тела и часто попадают под солнечные лучи, специалисты рекомендуют во избежание осложнений все же избавиться. Здесь уже не столь критичен способ: помимо скальпеля родинку можно убрать лазером, криодеструкцией или радиоволнами.
- Фиброма (дерматофиброма)
Образования в соединительной ткани, которые чаще всего обнаруживаются у женщин в молодом и зрелом возрасте. Имеют небольшой размер (до 3 см), выглядят как глубоко впаянный узелок, сферически выступающий над поверхностью кожи, цвет от серого до бурого, иногда сине-черный, поверхность гладкая, реже бородавчатая. Растет медленно, но есть вероятность онкологических осложнений: в редких случаях фиброма может переродиться в злокачественную фибросаркому.
- Нейрофиброма
Опухоль, вырастающая из клеток оболочек нервов. Чаще всего располагается в коже и подкожной клетчатке. Представляет собой плотный бугорок размерами от 0,1 до 2-3 см, покрытый депигментированным или сильно пигментированным эпидермисом. Множественные нейрофибромы обусловлены наследственными или генетическими причинами и рассматриваются как отдельное заболевание – нейрофиброматоз.
Эта опухоль достаточно редко трансформируется в злокачественную, но и сама по себе она довольно опасна – может вызывать постоянные боли и стать причиной серьезных функциональных нарушений в организме, поэтому требует лечения, как минимум фармакологического (ретиноиды). В сложных случаях показано хирургическое иссечение или лучевая терапия.
Образования этого вида быстро разрастаются, проникают в окружающие ткани, и нередко образуют метастазы даже в удаленных от очага органах из-за переноса патологических клеток через кровеносную и лимфатическую системы. В этих опухолях полностью утрачен контроль организма над делением клеток, а сами клетки теряют способность к выполнению своих специфических функций. Злокачественные новообразования достаточно трудно поддаются лечению, для них характерны частые рецидивы заболевания даже после хирургического удаления.
Основными признаками перерождения доброкачественной опухоли или стабильного пограничного состояния кожи в злокачественную формацию являются:
- изменяющаяся по цвету или насыщенности пигментация;
- резкое и быстрое увеличение в размерах;
- распространение опухоли на соседние ткани;
- кровоточивость, изъявление и т.п.
Метастазы злокачественных новообразований могут проявиться в любых органах и тканях, но чаще всего объектом поражения становятся легкие, печень, мозг, кости. На стадии метастазирования прогноз лечения часто негативный вплоть до летального исхода.
- Меланома
Один из самых распространенных видов онкологических опухолей. В большинстве случаев является результатом малигнизации родинок и невусов после их сильного травмирования или избыточного облучения ультрафиолетом. Дает метастазы практически в любые органы, начиная с регионарных лимфоузлов, часто рецидивирует. Лечится хирургически, в комплексе с химио- и лучевой терапией.
- Базалиома
Опасная разновидность плоскоклеточного рака кожи, формируется из атипичных базальных клеток эпидермиса. На первой стадии имеет вид белого узелка с сухой корочкой на поверхности, со временем растет вширь и начинает изъязвляться, затем трансформируется в глубокую язву или грибовидный узел, выступающий над поверхностью кожи. Развивается на участках тела, подвергающихся ультрафиолетовому облучению, воздействию высоких температур, канцерогенных веществ. Лечится стандартными методами – хирургическое иссечение, облучение, химио-, крио- или лазеротерапия.
- Саркома Капоши, ангиосаркома, геморрагический саркоматоз
Множественные злокачественные образования в дерме. Имеют вид фиолетовых, пурпурных или лиловых пятен без четких границ, постепенно на них проявляются плотные округлые узлы до 2 см в диаметре синюшно-бурого цвета, имеющие тенденцию к объединению и изъязвлению. Чаще всего этот вид саркомы поражает ВИЧ-инфицированных людей, протекая в агрессивной форме, быстро приводя к летальному исходу.
- Липосаркома
Злокачественная опухоль жировой ткани. Чаще всего возникают у мужчин, людей в возрасте 50 и более лет. В большинстве случаев развивается на фоне доброкачественных образований – липом и атером. Липосаркома обычно медленно растет и редко дает метастазы. При локализации в подкожно-жировой клетчатке пальпируется как достаточно большой (до 20 см) единичный узел округлой формы с неправильными очертаниями и неравномерной плотностью, твердый или упругий наощупь. Применяется хирургическое лечение, химиотерапия в комплексе с лучевой.
- Фибросаркома
Развивается в мягких тканях, в основном соединительных, чаще всего в нижних конечностях. При поверхностной локализации может заметно выступать над кожей, имеет темный сине-коричневый цвет. При более глубоком расположении визуально незаметна. Различают дифференцированную и низкодифференцированную фибросаркому, первая считается менее опасной – она сравнительно медленно растет и не дает метастазы, но оба вида дают высокий процент рецидивов после удаления.
В эту группу входят патологические состояния клеток, которые с большей или меньшей вероятностью заканчиваются перерождением в злокачественные образования.
- Болезнь Боуэна (внутриэпидермальный рак)
Образование в эпидермисе без прорастания в окружающие ткани. Если не проводится надлежащее лечение – трансформируется в инвазивный рак кожи с разрастанием и метастазированием. Чаще всего наблюдается у пожилых людей, локализуясь на голове, ладонях, половых органах. К появлению болезни Боуэна приводят некоторые хронические дерматозы, ороговевшие кисты, травмы кожи с образованием рубцов, радиация, ультрафиолетовое и канцерогенное воздействие.
На начальной стадии имеет вид красновато-коричневого пятна от 2 мм до 5 см без ровных границ, далее преображается в возвышающуюся бляшку с приподнятыми краями и шелушащейся поверхностью. После удаления чешуек открывается некровоточащая мокнущая поверхность. Свидетельством перехода болезни Боуэна в злокачественную форму является изъязвление.
- Пигментная ксеродерма
Опухоль, которая развивается при чрезмерной чувствительности кожи к ультрафиолету, когда пигментные пятна становятся бородавчатыми разрастаниями. Это заболевание встречается достаточно редко, имеет наследственный характер. На ранних этапах лечение сводится к приему препаратов, снижающих восприимчивость к UV-лучам с диспансерным наблюдением у дерматолога или онколога. На этапе формирования разрастаний – рекомендуется их хирургическое удаление.
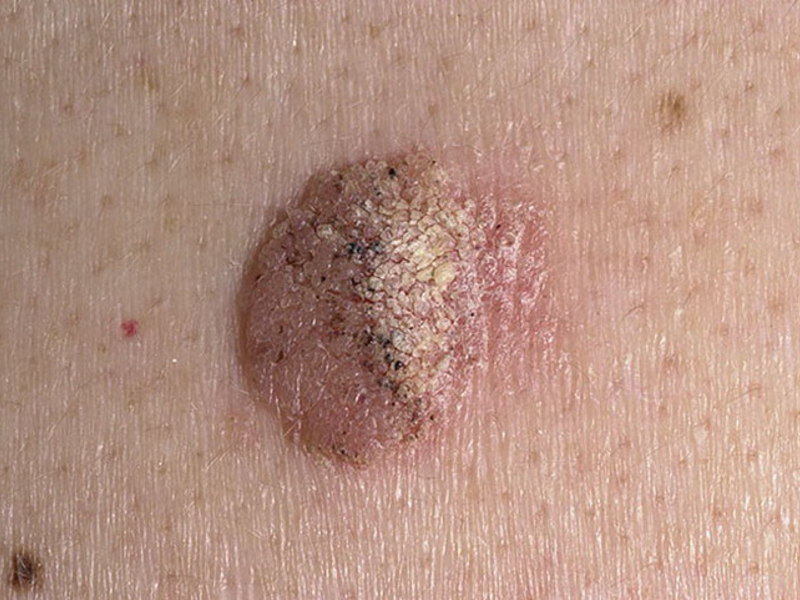
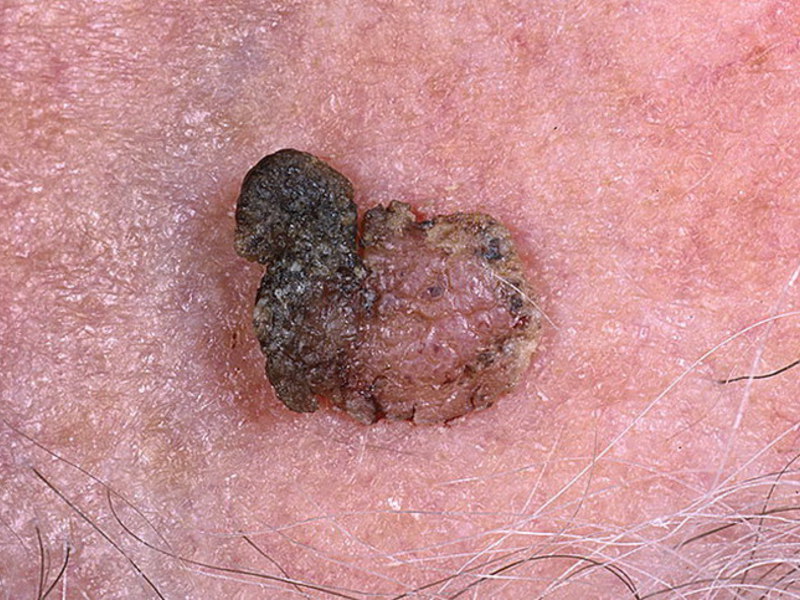
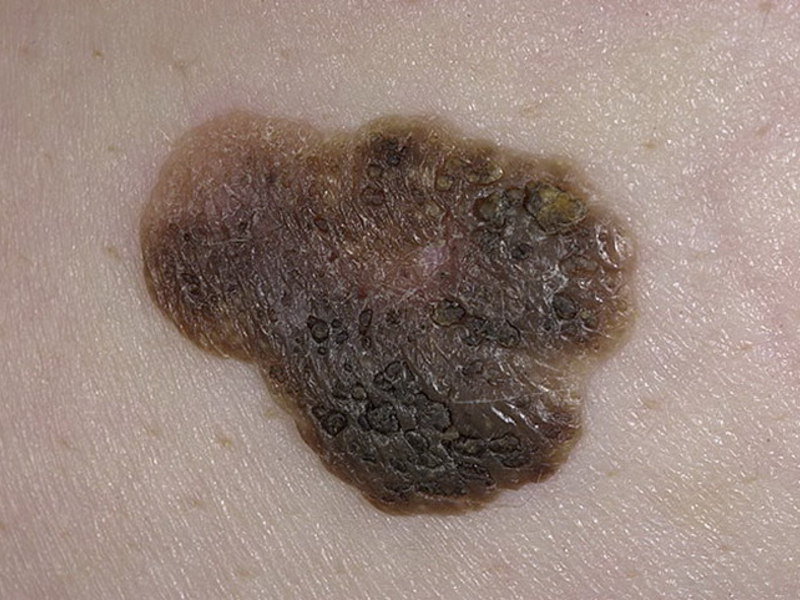
- Старческая кератома (старческий кератоз)
Выглядит как высыпания диаметром до 1 см, цветом от желтого до темно-коричневого. По мере развития на пятнах образуются сухие корки, чешуйки, при отслаивании которых возникает легкая кровоточивость. Формирование уплотнений в новообразовании свидетельствует о переходе пограничного состояния в злокачественную опухоль.
- Кожный (старческий) рог
Конусообразное образование, напоминающее рог желтоватого или коричневого цвета, отчего и получило свое название. Характерно для пожилых людей, возникает в основном на открытых участках кожи, регулярно подвергающихся трению или сдавливанию, формируется из клеток шиповатого слоя кожи. Развивается как самостоятельное образование, следствие доброкачественных опухолей (чаще всего – бородавок) или начальная стадия плоскоклеточного рака. Удаляется хирургически.
Специалисты сходятся во мнении, что избавляться следует от любых новообразований, независимо от того, доброкачественные они или злокачественные. Исключение составляют лишь совсем безобидные и нецелесообразные для удаления, например россыпь мелких родинок по всему телу.
Оптимальный способ навсегда распрощаться с опухолью – хирургическое иссечение. У него есть лишь один минус: неэстетичные послеоперационные рубцы. Впрочем, эта сторона вопроса имеет значение только если речь идет о безопасном новообразовании, удаляемом в косметических целях. В этом случае помогут совреме
