Сухая кожа на ягодицах у женщин

28 июля 2020

Печатникова Ева
Косметолог, Дерматовенеролог, Врач высшей категории, к.м.н.
- В ЕМС возможна комплексная диагностика и лечение сухости кожи любой степени тяжести у пациентов всех возрастов.
- Дерматологи-аллергологи ЕМС используют комплексный подход, который позволяет точно установить источник проблемы и назначить наилучшее лечение для каждого пациента.
- Сложные случаи обсуждаются на консилиуме врачей.
- В случае наличия сопутствующих заболеваний, пациента консультируют врачи профильных специальностей.
Важно! Под диагнозом ксероз, или сухость, могут скрываться разные, в том числе опасные заболевания: щитовидной железы, вплоть до рака, железодефицитная анемия, атопия, лимфома и другие. Начинать лечение или профилактику нужно с обследования и грамотной диагностики.
Что такое ксероз кожи
Характерные признаки ксероза – чрезмерная сухость кожи или наличие чешуек. В данной статье мы поговорим о причинах, стадиях развития заболевания, методах его лечения.
Ксероз, или сухость кожи, – это очень распространенная кожная патология, зачастую она является «стартовой площадкой» для развития различных дерматозов.
При ксерозе кожа шелушится с разной степенью выраженности, появляются мелкие трещинки, кожная поверхность становится грубой и шероховатой на ощупь. Все эти признаки появляются из-за уменьшения влаги в поверхностных слоях кожи. Из-за дегидратации с увеличением трансэпидермальной потери воды происходит нарушение барьерной функции.
Ксероз может быть как проявлением дерматологических заболеваний (ихтиоз, атопический дерматит и др.), так и самостоятельным явлением, которое появляется в определенные временные периоды под воздействием различных факторов.
Основными лечебными мероприятиями являются регулярный уход за кожей и местное применение препаратов, насыщенных восстанавливающими эпидермальный барьер элементами.
Лучшими уходовыми средствами считаются препараты, в состав которых входят липиды и хумиктанты (вещества, насыщающие влагой наружный (роговой) слой кожи). Они активизируют восстановление межклеточных липидных бислоев, снижают трансэпидермальную потерю воды и способствуют оптимальной дифференцировки кератиноцитов.
Разновидности ксероза
- врожденный: генетически обусловлен, появляется в детстве.
- сенильный: сухость кожи как результат процесса старения организма.
- приобретенный: возникает как следствие неправильного ухода или воздействия различных факторов.
Причины сухости кожи
Значительное влияние на приобретенный ксероз оказывает вода. Причем холодная вода оказывает более пагубное влияние, чем горячая. Неблагоприятное воздействие на состояние кожи оказывают частое мытье рук, посещение бассейна, проживание в зонах с влажным климатом.
В каких случаях вода является вредным профессиональным фактором?
- Человек более 2 часов в день контактирует с водой или более 2 часов не снимает резиновые перчатки (пот более серьезный провоцирующий фактор, чем вода).
- Человек моет руки чаще 20 раз в день (в том числе с использованием щелочесодержащих дезинфицирующих средств).
Ксероз кожи может возникать как побочный эффект от принимаемых препаратов. Выраженная сухость иногда появляется при обработке кожи спиртом, салициловой кислотой, ретиноидами, азелаиновой кислотой, эмульсией бензилбензоата и др. средствами.
Постоянное применение ацитретина, изотретиноина, никотиновой кислоты, диуретиков, препаратов, корректирующих показатели холестерина, и др. является причиной генерализованной сухости кожных покровов. Шелушение, стойкая эритема, истончение кожи часто возникают после частого проведения агрессивных косметических процедур: пилинга, лазерной шлифовки, дермабразии.
Возрастные изменения также оказывают сильное влияние на состояние кожи. Особенно часто сухость возникает у новорожденных, детей и пожилых людей. Самая большая группа пациентов с риском ксероза кожи – люди, старше 70 лет. По статистике, сухость присутствует у 75% людей этой возрастной категории. Как правило, наиболее сильно ксероз проявляется на ногах (в области голени). На этом фоне часто может развиваться сухая экзема и распространяться на другие части тела. Сухость, которая появляется с возрастом, связана со снижением уровня половых гормонов, отвечающих за работу сальных желез, а также с инволютивными дистрофическими процессами (низкий уровень митозов кератиноцитов, снижение синтеза церамидов и филаггрина), происходящими в коже.
Генетически обусловленная сухость кожи связана с мутациями в генах, которые приводят к структурным и функциональным нарушениям в поверхностных слоях эпидермиса. Ксероз данного типа возникает в раннем детстве и сопровождает человека на протяжении всей жизни. Степень его выраженности могут усугублять окружающая среда и образ жизни. В результате исследований, в которых приняли участие пациенты с выраженным ксерозом, были выявлены повреждения тканеспецифических генов, контролирующих работу эпидермального барьера, синтез липидов, активность протеаз, ингибиторов протеаз и других компонентов, входящих в состав поверхностных слоев кожи.
Наследственная сухость может быть как одним из проявлений экземы или псориаза, так и симптомом инфекционных и аллергических заболеваний кожи, например, атопического дерматита. При атопическом дерматите ксероз является важным симптомом, потому что он указывает на вероятность ухудшения прогноза или осложнения заболевания.
Наиболее опасным осложнением ксероза кожи является ихтиоз.
Ихтиоз – это наследственное кожное заболевание, при котором сухая кожа покрывается многочисленными серебристыми чешуйками, напоминающими рыбью чешую. Степень огрубения кожи может быть различной: от едва заметной шероховатости, до тяжелейших и необратимых кожных изменений (например, ихтиоз Арлекина).
Симптомы ксероза кожи
- Чувство стянутости;
- Повышенная чувствительность;
- Частые раздражения и высыпания;
- Покраснения;
- Суженные поры;
- Огрубение поверхности кожи;
- Шелушения и трещинки (особенно на сгибах).
Пациенты с ксерозом испытывают постоянный зуд, иногда жжение, и отмечают сильную стянутость кожи. Симптоматика ухудшается после контакта с водой и сухим воздухом.
Стадии развития
Выделяют 4 основные стадии развития. По их описанию можно определить наличие ксероза и его прогрессирование:
- Первая стадия. Главный критерий – нарушение функции кожи, она теряет защитные свойства. Наблюдаются сухость и стянутость, которые не причиняют значительного дискомфорта. Проблему легко можно решить с помощью увлажняющих кремов. Стянутость часто ощущается во время активных мимических движений, но в результате морщины не образуются. После контакта с водой, пребывания на солнце и сухом воздухе может появляться шелушение.
- Вторая стадия. Сухость и стянутость на данной фазе развития ксероза присутствуют постоянно, даже после нанесения увлажняющего средства. Симптомы причиняют значительный дискомфорт, появляются мелкие морщинки, становится заметным шелушение. Повышается чувствительность кожи и проявляется даже при незначительном воздействии: контакт с теплой водой, нахождение в кондиционируемом помещении. Время от времени появляется зуд и покраснения. Верхний слой кожи истончается, нарушается его целостность, появляется гиперкератоз (избыточное разрастание рогового слоя эпидермиса).
- Третья стадия. Дермальная гипотрофия. Отличается сильным шелушением, появлением глубоких морщин. Деформация проникает в дермальный слой (глубже эпидермиса). Любые косметические средства неэффективны. Кожа теряет эластичность, выглядит натянутой, на ощупь становится жесткой и грубой, появляются трещины. Чувствительность в разы возрастает, появляются воспаления.
- Четвертая стадия. Атрофия эпидермального и дермального слоев. На коже могут образовываться язвы, появляются признаки преждевременного старения.
Методы лечения
Для правильного назначения терапии проводится комплексное обследование, при выявлении сопутствующих соматических патологий – их лечение.
Пациентам с ксерозом кожи рекомендуется:
- обеспечить достаточный питьевой режим;
- сбалансированно питаться, добавлять в ежедневный рацион фрукты и овощи, а также продукты, богатые ненасыщенными жирными кислотами (морская рыба, орехи, оливки, авокадо);
- по возможности исключить влияние неблагоприятных факторов внешней среды (длительного контакта с водой, пребывания на солнце, холоде, ветре, а также в помещениях с сухим воздухом);
- регулярная физическая активность: на состояние кожи благотворно влияют упражнения, стимулирующие кровообращение; физические нагрузки стимулируют регенерацию эпителия и физиологические процессы в дерме (выработку коллагена и гликополисахаридов);
- носить одежду из мягких натуральных тканей (хлопок и хлопковый трикотаж, шелк, кашемир), которая минимизирует механическое раздражение кожи и снижает вероятность гипергидроза.
Не рекомендуется:
- пациентам с сухой кожей противопоказано курение, никотин оказывает сосудосуживающее действие и нарушает обменные процессы в коже;
- принимать длительные ванны, предпочтительнее пользоваться душем. Вода не должна быть жесткой (с высокой концентрацией солей кальция) и горячей. В качестве очищающих средств лучше использовать рН нейтральные жидкие средства (гели, кремы), не использовать губки. После очищения кожи рекомендуется наносить увлажняющее средство.
Уход
Уход за сухой кожей базируется на основах корнеотерапии – комплекса методик, направленных на увлажнение, восстановление и защиту с помощью специальных средств. Исследованиями доказано, что регулярное использование средств, восполняющих липиды, поддерживает целостность не только рогового слоя, но и способствует регенерации глубинных слоев кожи.
Основа терапии ксероза кожи – эпидермальная регидратация и восстановление защитной функции за счет применения липидов, сходных по составу с физиологическими эпидермальными липидами.
Использование средств с физиологичными липидами помогает восстановить эпидермальный барьер за счет создания на поверхности кожи воздухопроницаемой жировой пленки, сокращения трансэпидермальной потери влаги и стимуляции выработки собственных липидов.
У физиологических липидов есть ряд преимуществ перед нефизиологическими (производные вазелина и минеральные масла). Церамиды и жирные кислоты глубоко проникают в роговой слой, являются структурными элементами естественного эпидермального барьера, активизируют синтез новых липидов и стимулируют дифференцировку кератиноцитов.
Профилактика сухости кожи
- Полноценный сон. Он необходим для восстановления ресурсов организма и, тем самым, клеток кожи.
- Сбалансированное питание. Состояние кожи зависит от множества факторов, но основной ресурс – это продукты, которые мы употребляем. Однообразное питание не может дать коже тех элементов, которые ей действительно требуются.
- Не допускать перегрева и переохлаждения. Эти агрессивные факторы окружающей среды заставляют кожу противостоять им и тем самым ухудшают ее состояние.
- Минимизировать стресс и вредные привычки.
Проявления ксероза и причины развития всегда индивидуальны, поэтому лечение в каждом случае требует комплексного подхода с учетом всех возможных факторов. Если учтены все персональные особенности и точно установлен источник проблемы, назначить лечение и устранить проблему не представляет сложности.
Записаться на консультацию к дерматологам-аллергологам ЕМС можно по телефону: +7 495 933 66 55. Дерматологические кабинеты современно и равноценно оснащенные работают 7 дней в неделю, 365 дней в году с 9:00 до 21:00.
Оценить
Средняя: 4,49 (51 оценка)
Источник
Перианальный дерматит – это болезненное воспаление кожи в области ануса. Этому заболеванию подвержены все возрастные категории. Этиология перианального дерматита имеет различную природу, подразделяется заболевание на следующие виды:
- Грибковый;
- Бактериальный;
- Аллергический;
- Контактный.
Содержание статьи:
- Причины развития перианального дерматита
- Симптомы перианального дерматита
- Диагностика перианального дерматита
- Лечение перианального дерматита
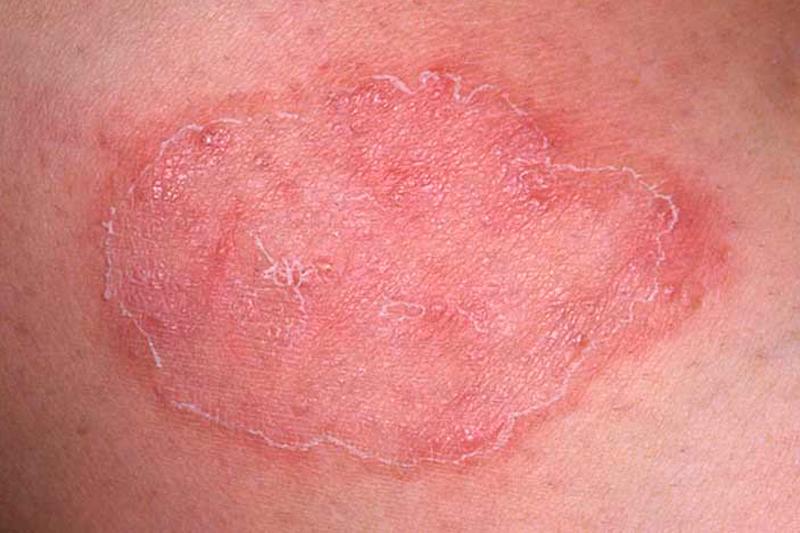
У детей воспаление в большинстве случаев возникает при несоблюдении гигиенических правил. У взрослых перианальный дерматит, как правило, связан с нарушением кишечной микрофлоры или появляется на фоне патологии прямой кишки и толстого кишечника. В связи со спецификой заболевания, лечением воспаленного участка занимается не только дерматолог, но и проктолог.
Причины развития перианального дерматита
Интенсивному развитию заболевания способствуют патогенные микроорганизмы, размножающиеся при благоприятных условиях. Источником воспалительного процесса могут стать такие провоцирующие факторы:
- Нарушение гигиенических правил;
- Систематическое раздражающее воздействие на область ануса;
- Длительная езда на велосипеде, машине, лошади (болезнь джипа), при которой обломанные волоски травмируют кожу;
- Аллергические реакции на моющие средства, синтетическое белье, лекарственные препараты;
- Повреждение кожи (расчесывание, трещины, геморрой) и ее инфицирование вызывают дерматит перианальной области бактериальной или грибковой этимологии;
- Пониженный иммунитет создает условия для проникновения стафилакокковой, стрептококковой и кандидозной инфекции;
- Длительный прием кортикостероидов и антибиотиков, нарушающих микрофлору кишечника;
- Заболевания, сопровождающиеся недержанием кала;
- Продолжительная диарея;
- Энтеробиоз, дисбактериоз;
- Ряд болезней, при которых воспаление кишечника может распространиться на кожу вокруг ануса (болезнь Крона, колит, язвенный колит, проктит, парапроктит).
Кроме того, возникновению перианальго дерматита подвержены люди с избыточной массой тела, страдающие потливостью и пациенты с хроническими инфекционными заболеваниями.
Симптомы перианального дерматита
Независимо от вида заболевания, перианальный дерматит имеет общие признаки проявления:
- Кожный зуд в зоне ануса и нижней части прямой кишки;
- Покраснение и ярко выраженная отечность тканей;
- Боль при дефекации;
- Болезненность перианальной области.
Необходимо отметить, что каждая форма перианального дерматита имеет симптомы, характерные только для данного вида. Так, при бактериальном генезе вокруг анального отверстия наблюдаются пузырьки и пустулы, наполненные гноем. Такой вид заболевания сопровождается мокнутием, разрушением кожного покрова и образованием корочек.
Грибковый дерматит отличается фестончатым контуром в области воспаления, который имеет светло-серый налет. Вокруг воспалительного очага образуются пузырьки и пустулы.
Аллергический перианальный дерматит сопровождается сильнейшим зудом, возникновением сыпи с серозным содержимым, вскрытие их приводит к эрозии кожи.
При болезни джипа начинается абсцедирующая фистулезная форма дерматита перианальной области. Этот вид заболевания характеризуется мелкими возобновляющимися абсцессами в складках ануса. Гнойнички имеют короткие свищевые ходы.
Раздражение кожи вокруг анального отверстия вызывается заболеваниями кишечника. На фоне основных симптомов наблюдаются еще расстройство стула (диарея или запоры), боли в прямой кишке или животе, выделения из заднего прохода гнойной, слизистой или водянистой природы.
Диагностика перианального дерматита
При первых проявлениях раздражения кожного покрова в области ануса необходимо обратиться к специалисту. Обследование обычно проводят проктолог или дерматолог. Диагностика начинается с визуального осмотра, позволяющего обнаружить папулы, трещины, выпадение прямой кишки, геморроидальные узлы. С целью выявления патогенеза врач проводит опрос пациента.
Заключительный диагноз перианального дерматита выносится только после соскоба, произведенного в зоне вокруг ануса, мазка из заднего прохода и анализа кала. Бактериологическое обследование позволяет выявить этиологию заболевания.
Для пациентов, страдающих заболеваниями кишечника, дополнительно назначают УЗИ, колоноскопию, ректороманоскопию, копрограмму, рентген с барием, ирригоскопию.
Только после окончательного определения вида заболевания и причин его вызвавшего, назначается терапия.
Лечение перианального дерматита
Несмотря на то, что лечение назначается исходя из этиологии болезни, существует ряд принципов, придерживаться которых должен каждый пациент:
- Соблюдение правил личной гигиены. При первых признаках воспаления в области ануса, подмываться необходимо после каждого акта дефекации. Для этих целей необходимо использовать слабый раствор марганцовки или отвары противовоспалительных трав, что не позволит развиться вторичной инфекции;
- При дерматите перианальной области необходимо носить только хлопчатобумажное белье;
- Исключить из питания копченые, перченные и острые блюда. Диетическое питание сделает основное лечение более эффективным.
Медикаментозная терапия перианального дерматита у взрослых предполагает использование мазей и направлена на снятие зуда, жжения и раздражения вокруг анального отверстия. Для местного лечения назначают:
- цинковую мазь;
- антисептические препараты;
- антигистаминные средства;
- декспантенол.
При грибковом поражении прописывают противогрибковые медикаменты:
- Микосептин;
- Тридерм;
- Канастен;
- Кандид и др.
Лечение бактериального дерматита перианальной области предполагает вскрытие гнойных пустул и дальнейшую обработку их зеленкой, синькой, фукарцином и нанесением антибактериальных мазей.
При обнаружении энтеробиоза лечение проводят противоглистными препаратами:
- Пирантелом;
- Вормилом;
- Медамином;
- Пиперазином;
- Вермоксом.
Терапия аллергического перианального дерматита заключается в приеме антигистаминных препаратов:
- Супрастин;
- Диазолин;
- Тавегила;
- Кларитин.
Вышеперечисленные препараты также могут назначаться для устранения болезненного жжения и зуда.
Наличие хронических заболеваний кишечника и дисбактериоз являются показанием для лечения первичного недуга у проктолога или гастроэнтеролога.
Физиотерапевтическое лечение перианального дерматита направлено на снятие воспаления и стабилизацию процесса заживления пораженных участков кожи вокруг ануса. Наиболее эффективны такие процедуры, как ванночки с добавлением лекарственных средств, лечение магнитным полем, лазерная терапия, ультразвук и т. д.
Источник
