Сухая кожа при раке

Поражения кожи и волос у больного раком – диагностика, лечение
Кожные проявления раков очень вариабельны. Во-первых, кожа может быть инфильтрирована первичным или вторичным раком. Во-вторых, косвенно повреждена в связи с общими метаболическими последствиями (например, механической желтухой или стеатореей) от рака, расположенного в другом месте. В-третьих, некоторые наследственные нарушения имеют кожные проявления и повышенную вероятность развития опухоли.
Наконец, кожная сыпь может являться неспецифическим проявлением внутренней опухоли. Некоторые из таких нарушений (такие как дерматомиозит и тромбофлебит) описаны ранее в этой главе. Ниже дана краткая характеристика ряда дерматологических синдромов, которые не обсуждались в других главах.
Acanthosis nigricans у больного раком
Синдром характеризуется появлением в подмышечных впадинах, в паховой области и на туловище темно-коричневых высыпаний с бархатистой поверхностью и множественными сосочковыми выпячиваниями. Бывает наследственная форма синдрома, не связанная с раком; а также данный синдром может развиться без злокачественного нарушения в среднем возрасте.
Однако когда он появляется у взрослого, то за ним часто стоит рак, как правило, аденокарцинома и нередко опухоль желудка. Также с данным синдромом имеют связь лимфомы. Кожные повреждения могут проявляться ранее рака, а после лечения могут предвещать его рецидивы.
Гипертрихоз (lanuginosa acquisita) у больного раком
Крайне редко при аденокарциноме легкого, молочной железы или кишки либо при карциноме мочевого пузыря возникает лануго, то есть тонкие пушковые волосы на лице, туловище или конечностях.
Этот синдром может быть связан с acanthosis nigricans и с ихтиозом. Рост волос не всегда ослабляется после лечения первичной опухоли.

Эритродермия у больного раком
Распространенная красная макулопапулезная сыпь может являться осложнением ракового заболевания, почти всегда лимфомы. Состояние больного иногда прогрессирует до эксфоли-ативного дерматита. При его лечении основным является контроль самой лимфомы. По мере того как сыпь ослабевает, она становится слегка чешуйчатой и приобретает цвет отрубей. При рецидивах лимфомы может происходить дополнительное высыпание.
Sweet’s syndrome — это лихорадочное состояние с эритемой лица и тела, связанное с лейкемией и лимфомой.
Васкулит у больного раком
В основе многих разновидностей васкулита (множественный артериит, лейкоцитокластический васкулит) может лежать рак.
Среди опухолей самую тесную связь с данным синдромом имеет лейкемия волосковых клеток, причем повреждения кожи могут опережать клинические проявления злокачественности.
Гангренозная пиодермия у больного раком
Гангренозная пиодермия является нечастым осложнением раковых заболеваний, может встречаться и с другими болезнями, такими как неспецифический язвенный колит. Повреждения сначала имеют вид красных узелков, затем они быстро увеличиваются, разрываются в центре, формируя некротические болезненные инфицированные язвы с закрученным эритематозным краем. Такое состояние подвергается лечению стероидами, однако обычно требуются очень высокие дозы данных препаратов.
Чаще других опухолей в связи с гангренозной пиодермией встречается лимфома или миелоп-ролиферативный синдром. Повреждения кожи могут проходить при успешном лечении самой опухоли.
Буллезная сыпь у больного раком
В очень редких случаях в связи с раком, как правило лимфомой, описывается типичный буллезный пемфигоид и герпетиформный дерматит.
Ихтиоз у больного раком
При болезни Ходжкина, других лимфомах и иногда при раке легкого возникает утолщение и шелушение кожи, обычно на лице и теле. Такие изменения кожи проявляются после клинических признаков самого заболевания. При гистологическом исследовании может обнаруживаться атрофия эпидермиса или гиперкератоз.
Кератодермия ладоней (Tylosis palmaris) — это наследственный гиперкератоз ладоней, связанный с раком пищевода.
Алопеция (облысение) у больного раком
Очаговая алопеция иногда сопровождает лимфому (как правило, болезнь Ходжкина). Может возникать фолликулярный муциноз кожи. Такие нарушения могут быть самоограничивающимися.
Генерализованный зуд у больного раком
В некоторых случаях у больных отмечается общий зуд без какой-либо сыпи. Рак является не частой причиной такого явления, но важной; к тому же зуд может предшествовать клиническому проявлению опухоли, иногда на несколько лет.
Среди наиболее часто встречающихся опухолей в этой связи — болезнь Ходжкина, при которой зуд может стать нетерпимым. Зуд, как правило, усиливается в ночное время, в случае полицитемии обостряется после горячей ванны. Другие первичные опухоли, вызывающие зуд, — это раки легкого, толстой кишки, молочной железы, желудка и простаты. Облегчение состояния больного часто, и обязательно в случае болезни Ходжкина, наступает при эффективном лечении рака.
Acanthosis nigricans
Наследственные заболевания (связанные с раком и с незлокачественными кожными поражениями)
– Синдром Гарднера: эпидермоидные кисты и дермоиды, с множественными полипами ободочной кишки, что ведет к карциноме
– Нейрофиброматоз: нейрофибромы, пятна cafe-au-lait и другие повреждения кожи, с саркоматозными изменениями, медуллярная карцинома щитовидной железы и феохромоцитома
– Tylosis Palmaris: гиперкератоз ладоней и подошв с раком пищевода
– Синдром Пейтца-Егерса: щечная, ротовая пигментация и пигментация пальцев с множественными полипами тонкой кишки, ведущими в редких случаях к раку кишки, опухолям яичника
– Атаксия-телеангиэктазия: телеангиэктазия на шее, лице, внутри локтевого сгиба и под коленями, с атаксией мозжечка, недостаточностью IgA и увеличенной частотой лимфом и лейкемий
– Синдром Чедиака-Хигаси: нарушения цвета кожи и волос, рецидивирующие инфекции, высокая частота лейкемий и лимфом
– Синдром Вискотта-Олдрича: экзема, пурпура, пиодермия, тромбоцитопения, сниженный IgM, лейкемия и лимфома
– Туберозный склероз: сальная аденома щек, слабоумие и эпилепсия, гамартома и астроцитома
– Синдром Блума: фоточувствительная светлая сыпь, эритема лица, карликовый рост, лейкемия, плоскоклеточная карцинома кожи
– Прогерия взрослых (синдром Вернера): утолщенная плотная кожа, кальцификация мягких тканей, замедление роста; саркомы мягких тканей
– Анемия Фанкони: гиперпигментация в виде пятен, нарушения скелета, анемия, приводящая к острой миеломоноцитарной лейкемии
Все указанные дерматологические синдромы описаны в отдельных статьях на сайте – пользуйтесь формой поиска на главной странице.
– Также рекомендуем “Поражения почек у больного раком – диагностика, лечение”
Оглавление темы “Паранеопластические синдромы при раке”:
- Высокая температура у больного раком – диагностика, лечение
- Синдром аномальной секреции антидиуретического гормона у больного раком – диагностика, лечение
- Избыток адренокортикотропного гормона (АКТГ) у больного раком – диагностика, лечение
- Гипогликемия у больного раком – диагностика, лечение
- Гинекомастия у больного раком – диагностика, лечение
- Болезни крови у больного раком: анемия, эритроцитоз, тромбоз, ДВС-синдром
- Неврологические синдромы у больного раком: миелопатия, невропатия, ретинопатия, синдром Ламберта-Итона
- Поражения мышц и суставов у больного раком: полимиозит, дерматомиозит, полиартрит
- Поражения кожи и волос у больного раком – диагностика, лечение
- Поражения почек у больного раком – диагностика, лечение
Источник
Все мы сталкиваемся с высыпаниями на коже. Чаще всего это связано с воздействием внешней среды на дерму – аллергия на солнце, реакция на прикосновение к различным растениям, аллергия на животных, непереносимость ингредиентов косметических средств. Кроме того, прыщи могут быть признаком заболеваний внутренних органов. В некоторых случаях высыпания на коже могут свидетельствовать о наличии ракового заболевания у пациента.
Как выглядит сыпь при раке?
Внешний вид крапивницы при развитии новообразований практически не отличается от экземы или псориаза. Это участки кожи, которые шелушатся и вызывают зуд. Именно поэтому пациенты часто игнорируют ее и не обращаются к врачу. Если высыпания на коже не проходят на протяжении нескольких дней, увеличиваются в размерах, меняют свой цвет или появляются язвочки – срочно обратитесь к врачу. Согласно последнему исследованию Британской ассоциации дерматологов выделяют 4 типа сыпи, которые могут свидетельствовать о развитии опухоли в организме.
Небольшие красные точки. Являются косвенным признаком лейкозов различной этиологии, которые развиваются в костном мозге. Со временем они разносятся по кровотоку, в результате чего на коже появляются крошечные красные прыщики – так называемые петехии.
Очаговая красная сыпь. Первое время расширяет свой ареал, а потом начинает шелушиться. Это может свидетельствовать про появление опухолей в лимфатической системе пациента. Данные высыпания называют Mycosis fungoides. Лимфомы являются очень агрессивной формой рака, так как с кровью разносятся по всему организму и могут провоцировать опухоли в различных органах. Внешне очаги сыпи напоминают экзему, появляются в нескольких участках кожи одновременно.
Красные прыщи на спине и руках. Сыпь возникает на руках, близко к суставам и ногтям. А также на спине, крупными участками. Реже сыпь появляется на животе, ногах, лице. Такой дерматомиозит может быть следствием любого типа рака.
Темная сыпь, на ощупь уплотненная. Так называемая Acanthosis nigricans, появляется в районах повышенного трения кожи – на локтях, под коленями, на шее, в паховой области, подмышками. В некоторых случаях высыпания становятся сухими, шелушатся, вызывают зуд и дискомфорт. Проявляются при различных типах рака.

На что обратить внимание
Срочно обратитесь к дерматологу, если у вас наблюдаются такие симптомы:
Любые новые проявления на коже.
Изменение существующих особенностей кожного покрова – увеличение родинок, прорастание волосами, шелушение, зуд.
Изменение цвета кожного органокомплекса – появление темных пятен, изменение цвета родинок и прочее.
Темная высыпка в районе груди, которая опоясывает человека в совокупности с другими симптомами, такими как повышенная температура, зуд, сонливость, усталость, скорее всего, свидетельствуют о раке легких.
Не стоит заниматься самодиагностикой при появлении высыпаний. Однако не стоит сразу же убеждать себя в наличии онкологического процесса. Установить диагноз сможет специалист после проведение комплекса диагностических мероприятий.

Причины высыпания и зуда при раке
Сыпь может сопровождаться зудящими ощущениями на теле. Иногда они проявляются без реакции дермы и у больного просто постоянное ощущение дискомфорта в местах локализации проблемы.
Основными причинами зуда являются:
Опухоль. Зуд связан с областью, в которой возник ракотворынй процесс. Если это печень, то неприятные ощущения в правом боку, если рак мозга – лицо, ноздри, рак гениталий – область паха.
Паранеопластичеческие процессы. Изменение обменных процессов в организме из-за новообразования может приводить к появлению прыщей и зудящей боли.
После приема химиотерапевтических средств и биомодуляторов. Терапия провоцирует ускорение клеточного цикла, поэтому кожа шелушится, отслаивается и вызывает неприятные ощущения.
Облучение. После процедуры у многих пациентов возникает иссушение дермы и, как следствие, зуд.
При проведении хирургической операции проблема уходит, но в случае обострения заболевания может вернуться. Если зуд не проходит и лечение не помогает, врач-онколог принимает решение про использование методик, которые облегчают болезненные ощущения и не дают перейти сыпи в стадию гнойников.
Лечение сыпи при онкологии
Если крапивница спровоцирована раковым заболеванием, то избавиться от нее непросто. Стоит отметить, что сама по себе она не является опасным проявлением, скорее причиняет дискомфорт пациенту. Избавление от высыпания заключается в лечение первопричины, а именно опухолей, которые развиваются в организме. После терапии онкозаболевания крапивница проходит.
Сыпь при онкологии печени
При раке печени на кожном покрове пациента появляются небольшие сосудистые звездочки – телеангиэктазии. Они имеет светло-голубой или лилово-красный оттенок. Чаще всего высыпка располагается в районе живота или непосредственно в правой части тела, где находится печень. Процесс сопровождается спазмами в правом боку, повышением температуры. При таких признаках стоит немедленно записаться на консультацию к онкологу.
Сыпь при онкологии легких
При онкологии легких сыпь опоясывает пациента, ее цвет может быть различным от светло красного цвета до черных пятен. Чаще всего встречается именно последний вариант. Стоит отметить, что кроме сыпи у больного есть ряд других симптомов, которые свидетельствует о развитии опухоли в легких. Это общая усталость, снижение работоспособности и сонливость. Кроме того, характерными признаками является боль в груди и повышенная температура. Если вы наблюдаете совокупность таких симптомов, срочно обратитесь к торакальному онкологу.

Личная гигиена при раке
Если пациенту диагностировали опухоль, необходимо придерживаться некоторых правил гигиены. А именно:
Не используйте обычное мыло. Выбирайте варианты для чувствительной нежной кожи. После гигиенических процедур не забывайте воспользоваться дополнительным увлажняющим средством – молочком или лосьоном.
Если кожа потрескалась или открылись раны – наложите защитную повязку.
Носите натуральную просторную одежду из льна или хлопка.
При стирке одежды используйте неагрессивные моющие порошки и гипоаллергенные средства. После – тщательно прополаскивайте вещи.
Сократите использование уходовых косметических средств.
Водные процедуры нельзя принимать в горячей воде, она должна быть комфортной, немного выше температуры тела. Не посещайте сауны и бани, не находитесь в ванной больше 30 минут.
Не используйте агрессивные кухонные и моющие средства. Сократите работу с бытовыми химическими веществами.
Поддерживайте комфортные климатические характеристики в помещении – достаточную влажность и температуру, следите, чтобы не было сквозняков.
Регулярно потребляйте воду, чтобы компенсировать потерю жидкости в организме из-за диареи, рвоты, повышенного потоотделения.
При усилившимся зуде и незначительном высыпании можно воспользоваться пастой оксида цинка или другим кремом в качестве внешнего барьерного щита. Ни в коем случае не используйте тальк – он может повреждать коду, так как образует жесткую корку.
Лекарственные препараты
В зависимости от происхождения и динамики развития высыпок на теле онкобольного, врач может назначать лекарственные средства местного или системного действия. Специалист назначает прием антигистамминных препаратов, стероидов, а также обработку кожного покрова антигистаминными кремами и мазями. После облучения прием прекращают.
Антигистаминные средства демонстрируют высокую эффективность путем подавления гистамина в крови больного, уровень которого возрастает при новообразовании. Что и провоцирует высыпки и зуд. В качестве терапии применяются препараты 2-го и 3-го поколения. Они не вызывают сонливости, утомляемости, меньше вступают во взаимодействие с другими лекарствами. Чаще всего назначают Лоратидин, Кестин и Тэтфаст.
Если врач диагностировал бактериальное происхождение сыпи и зуда, будут применены антибиотики. Чаще всего это Эритромецин. В случае стрессовой реакции организма используют антидепрессанты и седативные лекарства.
Сыпь на коже может быть одним из симптомов онкологического заболевания. Если для вас нехарактерны сезонные аллергии, высыпания не проходят, сопровождаются зудом – обратитесь к врачу. Своевременная и грамотная диагностика позволяет выявить рак на ранних стадиях и провести результативное лечение.
Источник
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др.
Базалиома
 Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин, и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Лечение базалиомы должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение.
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры личной гигиены при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены.
Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи».
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи.
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы.
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки.
Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. Плоскоклеточный рак может быть двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани.
Диагностика рака кожи
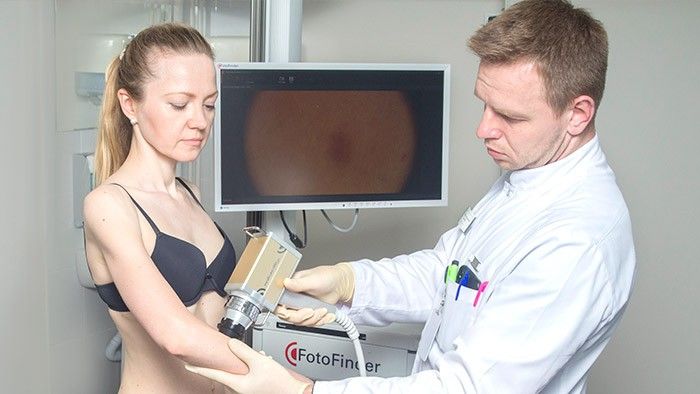
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
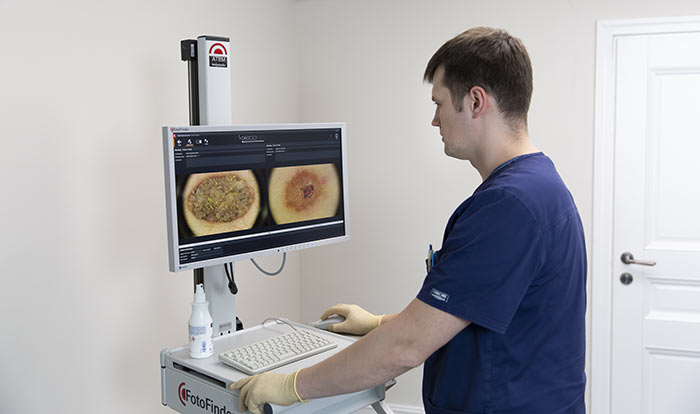
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В Европейской онкологической клинике применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.

Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование.
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу.
Источник
