Травмы руки нет кожи
Ушиб руки – закрытая травма верхней конечности, не сопровождающаяся существенным нарушением структуры тканей. Возникает при падении или ударе. Возможно повреждение всех сегментов конечности: пальцев, кисти, предплечья, локтевого сустава, плеча и плечевого сустава. Проявляется болью и припухлостью, в месте ушиба нередко образуются гематомы. Движения обычно сохранены, но ограничены. При повреждении сустава может возникать гемартроз. Для исключения более тяжелых повреждений выполняют рентгенографию, КТ и другие исследования. Лечение консервативное.
Общие сведения
Ушиб руки – травматическое повреждение мягких тканей верхней конечности. Кожа при таком повреждении остается целой, однако в ее толще, а также в толще мышц и подкожной жировой клетчатки, возникают кровоизлияния. В 70% случаев диагностируются легкие ушибы, в 25% случаев – ушибы средней степени тяжести и в 5% случаев – тяжелые ушибы.
Симптомы повреждения вначале постепенно нарастают, а затем полностью исчезают в течение 1-3 недель, исходом становится полное выздоровление. В отдельных случаях ушибы осложняются образованием крупных не рассасывающихся гематом или гемартрозом. Основной задачей травматолога является тщательное исключение более серьезных травм (разрывов связок, переломов, вывихов) и профилактика развития осложнений.
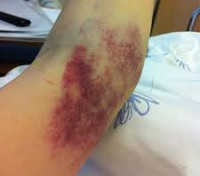
Ушиб руки
Причины
Ушибы руки, как правило, являются следствием бытовой или спортивной травмы. Могут выявляться у лиц любого возраста, чаще диагностируются у детей, что обусловлено их высокой физической активностью. Взрослые пациенты в зимнее время обычно травмируются при падении на улице. В летний период увеличивается количество больных с травмами, полученными во время работы на даче.
Патогенез
При ушибах повреждаются кожа, мышцы и подкожная жировая клетчатка. Мелкие сосуды разрываются. Если кровь пропитывает ткани, образуется кровоизлияние, если «раздвигает» – формируется гематома (заполненная кровью полость). Вытекающая кровь и нарастающий отек сдавливают нервные окончания, поэтому боль после травмы постепенно усиливается. Если ушиб находится в зоне сустава, возникают микроскопические повреждения внутрисуставных структур, что может приводить к развитию гемартроза.
Размер гематом и кровоизлияний зависит от количества и диаметра поврежденных сосудов, а также от состояния свертывающей системы крови. Мелкие сосуды закупориваются в течение нескольких минут, крупные могут кровоточить сутки и более. У людей, страдающих гемофилией, тяжелыми болезнями печени, некоторыми аутоиммунными заболеваниями и болезнями сосудов, а также у пациентов, принимающих тромболитики, фенилин и гепарин, обширные кровоизлияния и гематомы могут возникать даже при повреждении небольшого количества мелких сосудов.
В первые 3-4 суток кровоизлияния (синяки) имеют синюшную или багровую окраску, в последующем начинают желтеть. Кровь, находящаяся в полости поверхностно расположенной гематомы, просвечивает через кожу, поэтому область гематомы выглядит темно-багровой, темно-синюшной или почти черной. Глубоко расположенные гематомы представляют собой объемные образования мягкоэластической консистенции, кожа над ними может быть не изменена или покрыта кровоподтеками.
Ушиб плечевого сустава
Симптомы
Возникает при резком ударе или падении на область плечевого сустава. Болевой синдром обычно умеренный. Выявляется отечность, ограничения движений и кровоизлияния (чаще по наружной поверхности сустава). При тяжелых ушибах с надрывом капсулы и повреждением внутрисуставных структур боли могут быть интенсивными, напоминающими болевой синдром при переломе. Возможен гемартроз или посттравматический синовит. Иногда при таком ушибе руки повреждается суставной хрящ – его мелкие кусочки откалываются и попадают в полость сустава, образуя свободно лежащие внутрисуставные тела.
Диагностика
Ушиб данной области следует в первую очередь дифференцировать от перелома хирургической шейки плеча (особенно у пожилых больных). При ушибе руки движения в суставе ограничены незначительно либо умеренно, при переломах больной не может поднять руку или отвести ее в сторону. Поколачивание по локтю при переломе вызывает боль в области плечевого сустава, при ушибе не сопровождается неприятными ощущениями. Отсутствие крепитации и патологической подвижности позволяет предположить ушиб руки, но не позволяет исключить перелом, поскольку при вколоченных повреждениях данные симптомы отсутствуют. Для постановки окончательного диагноза назначают рентгенографию плечевого сустава.
Лечение
Лечение ушибов осуществляют врачи, специализирующиеся в области травматологии и ортопедии. Руку подвешивают на косыночную повязку, рекомендуют прикладывать холод для уменьшения отека и кровоизлияний. При болях назначают анальгетики. С третьего дня выдают направление на УВЧ. Дома советуют прикладывать сухое тепло и аккуратно натирать сустав рассасывающими мазями. Пункции сустава при ушибах руки требуются чрезвычайно редко, поскольку количество жидкости обычно невелико, и она рассасывается самостоятельно. Срок нетрудоспособности колеблется от 1-2 недель при легких ушибах до 3-4 недель при тяжелых повреждениях с нарушением целостности хряща.
Ушиб плеча
Ушиб плеча обычно является следствием прямого удара. Появляются все характерные для ушиба симптомы: припухлость, кровоизлияния и боль. Дифференцировка с переломом плеча несложна: переломы диафиза сопровождаются нарушением оси сегмента (иногда – в сочетании с его укорочением), грубой деформацией, патологической подвижностью, костным хрустом и практически полной утратой возможности совершать активные движения. При ушибе руки все перечисленные признаки отсутствуют, движения сохранены, но несколько ограничены. Рентгенография плеча без изменений.
Лечение проводится в травмпункте. Используют косыночную повязку, холод, а затем тепло. Назначают УВЧ, при необходимости выписывают анальгетики. Обычно все признаки травмы исчезают в течение 1-3 недель. В отдельных случаях исходом ушиба руки становится оссифицирующий миозит – воспаление мышцы, при котором в ее толще образуются мелкие участки окостенения. При тяжелых ушибах, сопровождающихся травмой надкостницы, в отдаленном периоде иногда образуются экзостозы.
Ушиб локтевого сустава
Ушибы локтевого сустава могут возникать как при ударе, так и при падении. Пострадавший жалуется на боль. Мягкие ткани припухают, на коже появляются кровоизлияния. Движения обычно сохраняются, но их амплитуда уменьшается. Дифференциальный диагноз с вывихом костей предплечья обычно несложен. При ушибе руки, в отличие от вывиха, нет грубой деформации, сохраняются активные движения, отсутствует пружинящее сопротивление при пассивных движениях. Болевой синдром выражен менее ярко.
Труднее дифференцировать тяжелые ушибы сустава с изолированными вывихами одной из костей предплечья и переломом головки локтевой кости. Об ушибе руки свидетельствуют менее интенсивные боли и отсутствие выраженных ограничений при вращении предплечья. Рентгенография локтевого сустава подтверждает целостность костей и сохранение конгруэнтности суставных поверхностей. При нечеткой рентгенологической картине назначают сравнительные снимки обоих суставов или КТ локтевого сустава.
Лечение проводится амбулаторно. Как и при других ушибах руки, рекомендуют покой, косыночную повязку и холод к месту повреждения. К тепловым процедурам большинство травматологов относится с осторожностью, поскольку локтевой сустав «капризен» и прогревание может обернуться различными осложнениями. При легких ушибах выбирают выжидательную тактику, при тяжелых применяют электрофорез. Гемартроз обычно незначительный или отсутствует, пункции не требуются. Восстановление занимает от 1 недели до месяца.
Ушиб предплечья и лучезапястного сустава
Возникает при ударах и падениях, проявляется болью, припухлостью, кровоизлияниями и гематомами. Ушиб руки несложно отличить от перелома костей предплечья – при ушибе нет деформации, отсутствует патологическая подвижность, сохраняется ось конечности. Некоторые затруднения может представлять дифференцировка ушиба и перелома одной кости предплечья. Об ушибе свидетельствует отсутствие боли при осевой нагрузке и пальпации кости. Рентгенография предплечья в норме. Лечение – как при других ушибах руки.
Ушиб лучезапястного сустава дифференцируют от перелома луча в типичном месте. При ушибе руки движения ограничены незначительно, отек небольшой или умеренный, осевая нагрузка безболезненна. Отсутствие деформации не является поводом для исключения перелома, поскольку при переломах луча смещение наблюдается далеко не всегда. Рентгенография лучезапястного сустава без изменений. Лечение – как при ушибах плеча и плечевого сустава.

КТ предплечья. Геморрагическое пропитывание и отек мягких тканей предплечья со стороны лучевой кости (ушиб, подкожная гематома).
Ушиб кисти и пальцев
Локальные ушибы кисти и пальцев обычно возникают при ударе, обширные – при сдавлении. Отличительными особенностями таких травм являются выраженный болевой синдром и значительный отек тыла кисти. Кроме того, тяжелые ушибы руки сопровождаются онемением, ощущением тяжести и выраженным нарушением функции. После сдавления нередко возникают очаги некроза. Кровоизлияния в мелкие суставы слабо выражены (исключение – суставы фаланг пальцев).
При повреждении проксимальных отделов кисти в отдаленном периоде могут возникать дистрофические изменения костей запястья. При ушибах руки в области запястья и в проекции пястных костей из-за значительного отека иногда нарушается кровоснабжение кисти, что ведет к усилению болевого синдрома, возникновению застойных явлений, повреждению мелких нервов и формированию когтеобразной кисти. Ушибы ногтевых фаланг с образованием подногтевой гематомы в каждом третьем случае сочетаются с трудно диагностируемыми краевыми переломами пальцев.
Предупредить осложнения в отдаленном периоде помогает тщательная дифференциальная диагностика и продуманное лечение. Больных направляют на рентгенографию кисти, при сомнительном результате назначают КТ кисти. Руку охлаждают хлорэтилом, струей холодной воды или пакетом со льдом. При тяжелых ушибах накладывают гипс. При выраженном напряжении тканей осуществляют послабляющие разрезы. Выдают направление на УВЧ или УФО. В тяжелых случаях в восстановительном периоде применяют массаж и ЛФК.
Источник
Расстройства чувствительности при повреждении нервов кисти и ее оценка
Различается осязательная, тактильная, тепловая, болевая и, наконец, глубокая чувствительность. Тактильная чувствительность исследуется при помощи ватки или кисточки Фрея, а болевая – при помощи иглы. Частичное восстановление чувствительности после повреждений нервов происходит вследствие перестройки дерматомов. После денервации чувствительность выпадает не только в области автономного снабжения, но и в промежуточной зоне. Однако через несколько дней иннервация промежуточной зоны обеспечивается смежными с зоной нервами, таким образом площадь нечувствительной зоны уменьшается. Позже волокна соседних нервов врастают и в область автономного снабжения, вследствие чего участок с нарушенной чувствительностью в дальнейшем уменьшается. Для нормальной функции кисти необходимо наличие ненарушенной чувствительности и способности захвата. Целостность срединного нерва особенно важна для осязания. При выпадении функции его наступает тяжелое нарушение осязания. Больные узнают предметы только при помощи зрения; они роняют инструменты, их захват становится неловким и часто нарушается. Различные субъективные методы исследования чувствительности кожи (кисточка, игла) мало дают для исследования кожи кисти. Среди всех методов исследования наиболее достоверные данные дает способ Вебсра – различие одновременных раздражений в двух точках. Моберг рекомендует пользоваться способом монет Седдона. Недостаток всех этих способов исследований заключается в том, что, как мы уже отметили в главе об общих исследованиях, результаты во многом зависят от способности или намерения больного сконцентрировать свое внимание на исследовании. Субъективные методы исследования совершенно неприменимы у детей, у тяжело травмированных, у больных с нарушенной психикой, а также у пострадавших, имеющих сильные боли. Эти методы исследования в случае симуляции или аггравации не дают возможности для выяснения истины.
При полном повреждении любого из нервных стволов верхней конечности отсутствует потоотделение, что не всегда наблюдается при частичном повреждении нерва. Отсутствие потоотделения является объективным признаком денервации соответствующего участка кожи, поэтому он положен в основу нескольких клинических методов исследований для распознавания ангидротического участка кожи. Рихтер и Катц еще в 1943 году указывали на то, что денервированная кожа является сухой и электрическое сопротивление ее отличается от нормальной кожи. В то время как сопротивление нормальной кожи составляет 140 000 ом, в денервированных участках оно достигает 3 600 000 ом. Исследование электрического сопротивления ангидротической кожи не получило широкого распространения, так как дермометрические методы исследования не являются достаточно убедительными на практике. В 1951 году Кан обнаружил, что при вызывании у больного сильного потоотделения под микроскопом можно обнаружить разницу между денервированной и нормальной кожей. При пользовании этим объективным методом появление капли пота проверяется при помощи офтальмоскопа (линза +20° С) или же призмы. В случае применения последней поверхность кожи, источник света и призма располагаются так, как это показано на рисунке, при этом возможно наиболее точное проведение исследования. Буннелл также обратил внимание на то, что на денервированных участках отсутствует потоотделение и кожа кисти приобретает характерный вид: «Участок кожи, лишенный иннервации, является настолько характерным, что он может быть обнаружен на здоровой коже при прикосновении к нему пальцем. Палец скользит по нему легко, без каких-либо препятствий, в отличие от нормальной кожи, в которой имеются потовые железы». Эти наблю дения использовались Мобергом при выработке объективных методов исследования чувствительности кожи. Он установил, что на кончиках пальцев в атрофически измененных (на почве повреждения нервов) участках сосочковые линии сближаются, сгущаются и часть их дезынтегрируется. Принимая во внимание вышеизложенное, понятно, что при изучении обыкновенных отпечатков пальцев можно получить ценные данные о денервации кожи. Изучение потоотделения с помощью отпечатков пальцев привело к дальнейшему развитию вопроса.
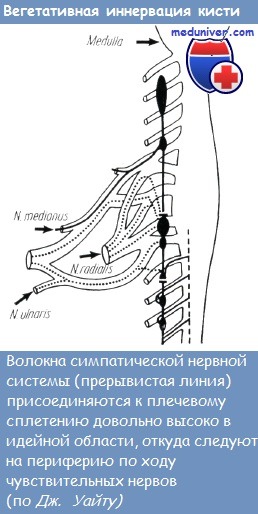
Участки, заштрихованные в клетку, соответствуют месту полного выпадения чувствительности. На участках, обозначенных точками, при исследовании иглой – выражена аналгезия. На заштрихованных участках кожи при соприкосновении выражена некоторая анестезия. На схемах а-б показано выпадение чувствительности на ладони и на тыле кисти при повреждении срединного нерва. На схемах в-г показана область выпадения чувствительности при повреждении локтевого нерва, д – нарушение чувствительности после повреждения лучевого нерва Методы исследования, основанные на изучении потоотделения, принципиально не отличаются от метода, описанного Минором в 1928 году. В основе этого так называемого «йод-крахмального» метода лежит изменение цвета кожи при наступлении потоотделения. Гутман (1940) для проведения этого исследования рекомендовал применение квинизарина. При этом кисть присыпается порошком квинизарина (28 г сульфат квинизарина натрия, 24 г бикарбоната натрия и 4 г рисового крахмала), предварительно для усиления потоотделения больному дается аспирин и горячий чай. Исследуемая кисть укладывается в шкаф с горячим воздухом. Участки с нормальным потоотделением окрашиваются в пурпурно-красный цвет, а денервированные участки, лишенные потоотделения, не дают подобной цветной реакции. Эти методы исследования широко применялись на практике, но не для исследования чувствительности кожи кисти. Способы с применением красящих веществ неприятны для больного, они могут оказывать неблагоприятное влияние и на кожное дыхание. При отделении пота, как правило, краска растекается, что не дает возможности проведения резкой границы между здоровым и денервированным участком кожи. Ренделл (1953) и Моберг (1958) показали различие между потоотделением здоровой и денервированной кожи при помощи йод-крахмального и нингидринного отпечатка пальцев. Отверстиядействующих потовых желез на отпечатках наиболееотчетливо выражены соответственно мякоти пальцев и возвышениям кисти. Эти отпечатки пальцев и кисти напоминают дактилоскопические, метод является объективным, то есть не зависит от больного. Большим преимуществом метода является то, что отпечатки могут быть сохранены и могут служить для сравнения. Данные потоотделения, как критерий состояния чувствительных нервов кисти, оказались весьма ценными благодаря тому, что симпатические нервные волокна, регулирующие функцию потовых желез, входят в плечевое сплетение в шейной области и сопровождают чувствительные нервные стволы до периферии. Если повреждается периферический нерв кисти или предплечья, то потовые железы соответствующей области лишаются иннервации. Иннервация потовых желез не нарушается только в случае повреждения наиболее проксимального отдела срединного нерва, лежащего нейтральнее места вхождения в него симпатических волокон. Поэтому по выпадению функции потовых желез можно судить и о повреждении периферических нервов. О чувствительности кожи, находящейся периферичнее места предполагаемого повреждения нерва,можно судить по изучению функции потоотделения на кончиках пальцев. Исследование чувствительности с помощью йодно-крахмальных отпечатков пальцев. Ренделл в 1953 году видоизменил метод Минора, а. именно: йодом и крахмалом пропитывалась бумага, при прикосновении к ней кисти образовывалась синяя окраска благодаря содержанию воды в поте.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021 – Также рекомендуем “Исследование чувствительности кисти с помощью нингидринного отпечатка пальцев” Оглавление темы “Повреждения сухожилий и нервов кисти”:
|
Источник

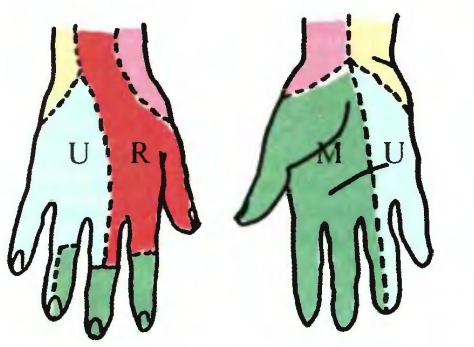
 Распределение чувствительных волокон локтевого, срединного и лучевого нервов на кисти. Показана типичная иннервация, но могут быть варианты. Кончик указательного пальца – наиболее постоянное место определения чувствительной функции срединного нерва, а кончик мизинца – локтевого
Распределение чувствительных волокон локтевого, срединного и лучевого нервов на кисти. Показана типичная иннервация, но могут быть варианты. Кончик указательного пальца – наиболее постоянное место определения чувствительной функции срединного нерва, а кончик мизинца – локтевого 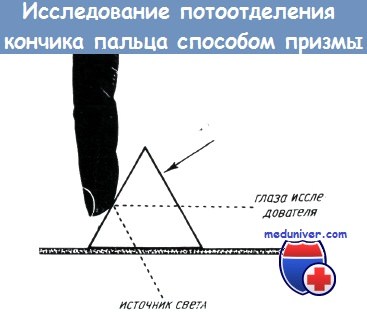
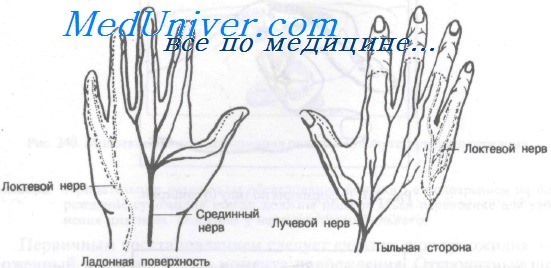
 Схема нарушения чувствительности кисти после повреждения трех ее главных нервных стволов по Буннеллу.
Схема нарушения чувствительности кисти после повреждения трех ее главных нервных стволов по Буннеллу.