Туберкулеза кожи у ребенку
Постоянное улучшение материальных, жилищно-бытовых и санитарно-гигиенических условий жизни населения нашей страны привело к значительному снижению заболеваемости многими инфекционными заболеваниями, в том числе туберкулезом кожи.
Практически исчезли тяжелые, уродующие формы туберкулезной волчанки, скрофулодермы и уплотненной эритемы Базена. Резко уменьшилось число детей в возрастной структуре заболеваемости. Однако отдельные случаи туберкулеза кожи у детей все еще наблюдаются, что объясняют активизацией скрытых очагов туберкулезной инфекции вследствие изменения клеточного и гуморального иммунитета.
 Этиология и патогенез туберкулеза кожи. Туберкулезные заболевания кожи, весьма разнообразные по клинической симптоматике, представляют собой проявление общей туберкулезной инфекции организма и возникают в результате проникновения в кожу микобактерии туберкулеза, открытой Робертом Кохом в 1882 г. Микобактерия туберкулеза морфологически весьма изменчива и имеет различные стадии развития: нитевидную, бациллярную, зернистую и фильтрующуюся. Она кислотоустойчива, грамположительна, не имеет капсулы и не образует спор. Известны 3 типа туберкулезных микобактерии: человеческий (typus humanus), бычий (typus bovinus) и птичий (typus avium). В очагах кожного туберкулеза преимущественно обнаруживают микобактерии человеческого типа, реже – бычьего и в исключительных случаях – птичьего.
Этиология и патогенез туберкулеза кожи. Туберкулезные заболевания кожи, весьма разнообразные по клинической симптоматике, представляют собой проявление общей туберкулезной инфекции организма и возникают в результате проникновения в кожу микобактерии туберкулеза, открытой Робертом Кохом в 1882 г. Микобактерия туберкулеза морфологически весьма изменчива и имеет различные стадии развития: нитевидную, бациллярную, зернистую и фильтрующуюся. Она кислотоустойчива, грамположительна, не имеет капсулы и не образует спор. Известны 3 типа туберкулезных микобактерии: человеческий (typus humanus), бычий (typus bovinus) и птичий (typus avium). В очагах кожного туберкулеза преимущественно обнаруживают микобактерии человеческого типа, реже – бычьего и в исключительных случаях – птичьего.
Способствуют туберкулезному заболеванию кожи многочисленные эндо- и экзогенные факторы. Немаловажное значение имеют вирулентность возбудителя, его количество и состояние кожи как функционирующего органа. По сравнению с паренхиматозными органами кожа является неблагоприятной средой для туберкулезных микобактерии из-за недостаточной васкуляризации, сравнительно низкой температуры и значительной аэрации. Еще в 1912 г. Hoffman писал, что «кожа является могилой для туберкулезных палочек». Резистентность кожи к туберкулезным заболеваниям подтверждена многими экспериментальными работами. Однако в детском возрасте кожа отличается недостаточной зрелостью ряда структурных компонентов, повышенной проницаемостью, сниженным иммунным барьером, высокой аллергической реактивностью.
Микобактерии туберкулеза могут проникать в кожу гематогенным и лимфогенным путем, что создает сложные взаимоотношения иммунитета и аллергии. О большом значении аллергического компонента в развитии туберкулезных поражений кожи свидетельствует высокий уровень специфической и неспецифической сенсибилизации. В то же время при наличии гиперчувствительности немедленно-замедленного типа имеет место иммунодефицит Т-системы, который может быть как приобретенным, так и генетически обусловленным.
О специфической сенсибилизации свидетельствует чувствительность к туберкулину, что используют в качестве диагностического теста.
Особенно ценна реакция Пирке на малые (1,5-5-10%) концентрации туберкулина. Однако чувствительность к туберкулину у больных туберкулезом в последнее время отчетливо снизилась в результате планово проводимой вакцинации, ослабления инфицированности населения и уменьшения числа контактов с бацилловыделителями. Поэтому в настоящее время для диагностики туберкулеза кожи применяют и другие методы.
К факторам, содействующим возникновению туберкулезной инфекции, относят также нервно-эндокринные расстройства, гипофункцию коры надпочечников, изменения водно-солевого обмена кожи, повышенную проницаемость сосудов, функциональные нарушения печени, патологию белкового, витаминного обмена (особенно витаминов комплекса В и А, С, D, Е). В возникновении туберкулеза кожи, как и туберкулеза любой локализации, существенное значение имеют условия быта, режим ухода и питания ребенка. Таким образом., при комплексном сочетании эндо- и экзогенных патогенетических факторов складываются условия для повышения вирулентности возбудителя и его аллергизирующей способности. Чем слабее иммунитет, тем активнее аллергическая реактивность. Специфическая гиперергическая чувствительность замедленно-немедленного типа усугубляется парааллергическими и неспецифическими аллергизирующими воздействиями. В этом плане особенно опасны любые инфекционные заболевания, снижающие иммунитет и сопровождающиеся нарастанием сенсибилизации. Известно, что после кори, коклюша, гриппа наступает обострение туберкулезного процесса. Травмы кожи и слизистых оболочек, как разрешающие факторы, могут обусловить место возникновения туберкулезного поражения – при наличии органного туберкулеза и специфического аллергического состояния. Это подтвердил еще Я. Л. Раппопорт при экспериментальном моделировании туберкулеза кожи (туберкулезная волчанка у морских свинок возникала на месте введения разрешающей дозы нормальной лошадиной сыворотки).
Многочисленные клинические проявления туберкулеза кожи подразделяют на локализованные и диссеминированные формы. К наиболее часто встречающимся локализованным разновидностям причисляют: туберкулезную волчанку, колликвативный туберкулез кожи или скрофулодерму, бородавчатый туберкулез, индуративную эритему Базена и язвенный туберкулез. Группу диссеминированного туберкулеза кожи составляют лишай золотушных и папулонекротический туберкулез. Прежнее деление туберкулеза кожи на истинный туберкулез и туберкулиды не выдержало испытания временем.
Известно, что туберкулез кожи проявляется как суперинфекция с распространением инфекта гематогенно, лимфогенно или per continuitatem из основного туберкулезного очага при изменении иммунного гомеостаза и реактивности кожи. Поэтому существует несколько методов выявления туберкулезной этиологии поражения кожи: туберкулиновые тесты (Пирке, Манту), высевание микобактерии на питательных средах, обнаружение их при прививках патологического материала морским свинкам, которые обладают высокой и специфической чувствительностью к возбудителю туберкулеза, наличие туберкулоидной структуры инфильтрата в очагах поражения при гистологическом исследовании. Оказалось, что «туберкулиды» обладают всеми свойствами туберкулезной инфекции и поэтому в настоящее время их трактуют как истинный туберкулез кожи.
Туберкулез кожи у детей отличается недостаточностью иммунных резервов, гиперреактивностью, склонностью к генерализованным ответным реакциям, что обусловливает преобладание форм с выраженным экссудативным характером воспаления. Поэтому наиболее тяжелые, диссеминированные проявления туберкулеза кожи наблюдают у детей первых лет жизни, а в дошкольном и школьном возрасте преобладают локализованные формы с более благоприятным течением.
 Лечение туберкулеза кожи у детей. Методы лечения всех форм туберкулеза кожи идентичны таковым при органном туберкулезе другой локализации. Этиологическое лечение сочетают с патогенетическим, направленным на стимуляцию иммунных резервов, снижение гиперчувствительности немедленно-замедленного типа, уменьшение воспалительного потенциала тканей кожи. В качестве этиологических терапевтических средств применяют активные противотуберкулезные антибиотики – рифамицин и его производное рифампицин (рифадин). Детям до 12-летнего возраста рифампицин назначают из расчета 10-20 мг на 1 кг массы тела в сутки (в 2 приема) внутрь, а рифам и цин – внутримышечно или внутривенно – в возрасте от 1 года до 3 лет из расчета по 10-30 мг на 1 кг массы тела в сутки, а в возрасте от 4 до 15 лет – по 15- 20 мг на 1 кг массы тела 2-3 раза в сутки, на курс от 5 до 20 г.
Лечение туберкулеза кожи у детей. Методы лечения всех форм туберкулеза кожи идентичны таковым при органном туберкулезе другой локализации. Этиологическое лечение сочетают с патогенетическим, направленным на стимуляцию иммунных резервов, снижение гиперчувствительности немедленно-замедленного типа, уменьшение воспалительного потенциала тканей кожи. В качестве этиологических терапевтических средств применяют активные противотуберкулезные антибиотики – рифамицин и его производное рифампицин (рифадин). Детям до 12-летнего возраста рифампицин назначают из расчета 10-20 мг на 1 кг массы тела в сутки (в 2 приема) внутрь, а рифам и цин – внутримышечно или внутривенно – в возрасте от 1 года до 3 лет из расчета по 10-30 мг на 1 кг массы тела в сутки, а в возрасте от 4 до 15 лет – по 15- 20 мг на 1 кг массы тела 2-3 раза в сутки, на курс от 5 до 20 г.
Не утратил своего значения в терапии туберкулезного процесса и стрептомицин. Он так же, как и рифампицин, легко проникает в ткани и биологические жидкости, активирует фагоцитоз, активность лизоцима и систему комплемента. В детской практике используют преимущественно пантомицин-дигидрострептомицина пантотенат (пантотеновая кислота уменьшает токсико-аллергическое влияние стрептомицина). Детям стрептомицин вводят в 2 приема (внутримышечно) из расчета: до 5 лет по 0,01-0,02 г на 1 кг массы тела в сутки, с 5 до 8 лет – по 0,25-0,3 г, с 8 до 14 лет – по 0,3-0,5 г в сутки, на курс до 20-40 г препарата. Стрептомицин дает лучший терапевтический эффект при туберкулезной волчанке, скрофулодерме, бородавчатом и язвенном туберкулезе кожи. Лечение стрептомицином может сопровождаться аллергическими дерматитами, токсико-аллергическими реакциями со стороны сердечнососудистой системы, почек и желудочно-кишечного тракта. Наиболее серьезное осложнение – вестибулярные расстройства и нарушение слуха. Стрептомицин противопоказан при повышенной чувствительности к нему, при органических поражениях нервной системы, особенно вестибулярного аппарата, слухового нерва и при остром нефрите.
При лечении одним рифампицином или стрептомицином через 2-4 месяца развивается устойчивость туберкулезных микобактерии, которую можно предотвратить применением препаратов различного механизма действия. Поэтому вначале используют рифампицин, затем – стрептомицин, а после этого – производные гидразида изоникотиновой кислоты: фтивазид, тубазид, метазид и др. Последние являются бактериостатическими и бактерицидными препаратами, особенно активными в отношении микобактерии туберкулеза. Детям до 1 года фтивазид назначают из расчета: 0,02-0,3 г на 1 кг массы тела в сутки в 3 приема, с 2 до 3 лет – по 0,3-0,5 г, от 3 до 7 лет – по 0,6- 0,7 г, от 8 до 15 лет -от 0,5 до 1 г в сутки, на курс от 40 до 250 г. Общие дозы рифампицина, стрептомицина и производных гидразида изоникотиновой кислоты зависят не только от возраста детей, но и от течения болезни и переносимости препаратов.
Натриевую соль ПАСК детям в настоящее время назначают редко из-за ее выраженного аллергизирующего действия. Витамин D2 применяют только при лечении туберкулезной волчанки у больных без активного туберкулеза внутренних органов, так как установлено, что он способен активизировать туберкулезный процесс в легких, лимфатических узлах и в костно-суставном аппарате. Наиболее целесообразно использование витамина D2 при язвенной форме туберкулезной волчанки, а также в целях предупреждения рецидивов этого заболевания. Детям до 10 лет его назначают по 10 000-15 000 ЕД в сутки во время еды в 2-3 приема, а от 11 до 16 лет – по 20 000- 25 000 ЕД 2-3 раза в сутки в течение 2-3 мес. Лечение контролируют пробой Сулковича.
Противотуберкулезное лечение проводят на фоне бессолевой диеты и увеличенного содержания в ней белка. Вследствие того, что Na+ и С1 усиливают воспаление, снижение в рационе количества хлорида натрия не только уменьшает воспалительный потенциал пораженных тканей, но и служит предупреждению аллергических осложнений. В лечении туберкулеза кожи широко используют витамины, особенно аскорбиновую кислоту, рутин, кальция пантотенат, которые снижают проницаемость сосудов, уменьшают пролиферативные изменения в тканях и действуют десенсибилизирующе.
Наружное лечение также не утратило своего значения. При скрофулодерме применяют 5-10 % дерматоловую мазь, примочки этакридина лактата на язвенные поверхности, а в фистулезные ходы-10% йодоформную эмульсию. При бородавчатом туберкулезе кожи используют 30 % резорциновую пасту, криодеструкцию, а также диатермокоагуляцию, рентгено- или радиотерапию.
Весьма полезны при многих формах туберкулеза кожи гелиотерапия, УФО и санаторно-курортное лечение. Особенно благотворно действие курортотерапии в период ремиссии, что предупреждает рецидивы на долгие годы. Показано пребывание на курортах Крыма, Средней Азии и Башкирии.
Профилактика туберкулеза кожи. Огромное влияние на заболеваемость туберкулезом оказывают окружающая среда и социальные факторы. Все, что неблагоприятно действует на состояние макроорганизма, ослабляет его резистентность и иммунитет, способствует возникновению и ухудшает течение туберкулезного процесса. Это учитывается при организации борьбы с туберкулезом в нашей стране, где особое внимание уделяется здоровью детей и подростков, их питанию, организации правильного режима учебы, труда и отдыха. В целях профилактики органного туберкулеза, в том числе туберкулеза кожи, осуществляются активные оздоровительные мероприятия государственного масштаба. Рациональное диспансерное наблюдение, трудоустройство подростков, обеспечение детей всех возрастов в летнее время пребыванием в загородных условиях, предоставление бесплатного лечения как в стационаре, так и амбулатории, обеспечение дополнительной жилплощадью и санаторно-курортным лечением привели к резкому снижению заболеваемости туберкулезом внутренних органов и практическому исчезновению кожных форм туберкулеза.
Источник
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.
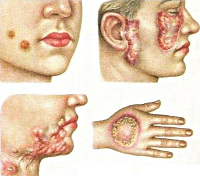
Туберкулез кожи
Причины
Причиной любого туберкулезного поражения являются микобактерии – Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
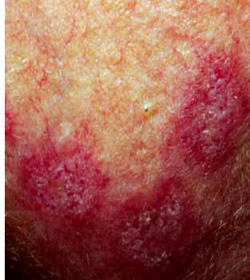
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
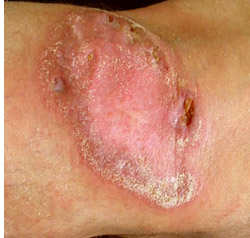
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Источник
