У ребенка на коже мокнущая болячка

Стрептодермия у детей различного возраста развивается вследствие поражения различными штаммами распространенного микробного агента стрептококка и снижение эффективности иммунной защиты.
Характеризуется возникновением типичных пузырьковых высыпаний на кожных покровах (реже слизистых), заполненных гнойным содержимым. При отсутствии необходимого комплексного лечения стрептодермия у ребенка прогрессирует, распространяясь на новые, ранее здоровые участки кожи.
Инкубационный период составляет семь дней, после чего происходит активное развитие заболевания, переходящее в острую форму. Если проведены обследования и поставлен диагноз, стрептодермию необходимо срочно начинать лечить, чтобы избежать осложнений. Течение заболевания может быть острым или хроническим, поверхностным или глубоким. При хронической форме высыпания локализируются вблизи имеющихся язвочек или ран.
Как передается стрептодермия?
Почему возникает стрептодермия, что это такое, и как лечить? Чаще всего патология встречается у маленьких детей возрастом от 2 до 7 лет.
Спровоцировать возникновение заболевания могут порезы, ссадины и царапины на коже, укусы различных насекомых и др. повреждения кожных покровов через которые проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и др. предметы, которых касался заболевший ребенок.
Возбудитель стрептодермии – стрептококковые бактерии (преимущественно бета-гемолитический пиогенный стрептококк группы А), активное размножение которых на коже приводит к возникновению импетиго, вульгарной экземы и некоторых других болезней, объединяемых понятием «стрептодермия».
Различные виды стрептококка можно обнаружить:
- на игрушках (особенно мягких или редко моющихся);
- любой посуде;
- на любой одежде, как верхней, так и на белье, особенно если оно недостаточно тщательно стирается и не проглаживается;
- в воде и воздухе, то есть ребенок любого возраста постоянно с ним сталкивается;
- на поверхности кожи и слизистых другого человека (маленького и взрослого), который может быть так называемым здоровым носителем (нет никаких симптомов болезни) или болеть ангиной, отитом, рожистым воспалением.
Причины стрептодермии могут быть следующие:
- Снижение иммунитета, при котором даже незначительное количество микробов может вызвать заболевание.
- Нарушение микрофлоры в кишечнике в результате неправильного приема антибактериальных средств или нерационального питания.
- Пренебрежение санитарно-гигиеническими нормами приводит к возникновению благоприятных условий для размножения возбудителей заболевания.
- Расчесывание кожи при дерматозах приводит к заражению стрептококком и развитию стрептодермии.
В зависимости от проявлений и характера течения стрептодермию классифицируют на следующие виды:
- Сухая стрептодермия, или простой лишай. Зачастую поражает детей в возрасте 3-7 лет, проявляясь в виде шелушащихся розовых пятен и нарушения пигментации кожи.
- Стрептококковое импетиго. Представляет собой пузырьковые высыпания, по периферии окруженные красным воспаленным ободком. После их разрывания на коже остаются эрозии, впоследствии покрывающиеся коростами.
Факторами, способствующими распространению высыпаний по телу, являются купание и расчесывание поражений. При чрезмерной выработке кожного сала и активном потоотделении стрептодермия проявляется в паховых и заушных складках. Такие распространения высыпаний по телу наиболее часты у тех, кто имеет лишний вес или болеет диабетом.
Симптомы стрептодермии
Инкубационный период заболевания составляет 7-10 дней. Главный симптом стрептодермии у детей — появление на коже розоватых пятен, покрытых мелкими чешуйками. Во время появления высыпаний никаких субъективных симптомов обычно не чувствуется. Но иногда может появляться кожный зуд, повышение температуры тела, а также увеличение шейных лимфатических узлов, пораженная кожа становится все более сухой.
Пятна при стрептодермии могут иметь совершенно различные размеры, но чаще всего в диаметре они достигают до 4 см. Высыпания локализуются на лице, спине, ягодицах, руках и ногах. После того, как все пятна имеющиеся сходят, на их же месте всегда еще на некоторое время остается специфический белый след. Понятие стрептодермия включает несколько разновидностей инфекционных поражений кожи. Стрептококки – возбудители всех типов заболевания.
Разновидности патологии:
- Стрептококковое импетиго. Наиболее распространенная, классическая форма заболевания. Характерные высыпания появляются на лице, кистях рук и стопах. Эта форма стрептодермии является самой ограниченной, так как возбудитель не проникает дальше поверхностного слоя кожи, которая сохраняет свои защитные функции и включает местные механизмы ограничения воспаления. Внешний вид кожи практически не изменяется, лишь на фоне покраснения возникают отдельные пузырьковые элементы (фликтены), наполненные прозрачной жидкостью. Их появление сопровождается зудом. Вскоре жидкость мутнеет, пузырек вскрывается, подсыхает и покрывается желтой корочкой. После удаления корки на коже остаются пигментированные пятнышки, которые со временем исчезают. Продолжительность процесса составляет от 5 до 7 дней. Но если ребенок расчесывает зудящие элементы, происходит распространение возбудителя на здоровые участки кожи, увеличивается риск развития осложнений и выздоровление затягивается на 3-4 недели.
- Буллезное импетиго. Сыпь локализируется на верхних и нижних конечностях (кисти, стопы) и имеет достаточно солидный диаметр. После вскрытия пузырьков на их месте образуются язвочки, которые могут разрастаться, захватывая здоровые участки кожи.
- Стрептококковая опрелость. Большинство заболевших – маленькие дети и полные люди. Локализация очагов – под молочными железами, в подмышечных впадинах, межъягодичных или пахово-бедренных складках. При ожирении поражается область живота.
- Простой лишай. Проявляется в виде сыпи ярко-розового цвета, с четкими границами. Местом локализации является лицо. Сыпь может уменьшаться в размерах под воздействием солнца. Те участки кожи, которые были ранее поражены, не могут загорать так, как остальные участки кожи.
- Стрептококковая заеда (разновидность щелевидного импетиго) характеризуется появлением пузырьков в уголках рта. После исчезновения пузырьков на их месте возникает трещинка (щелевидная эрозия) быстро покрывающаяся желтоватой корочкой. Очень часто больные, особенно дети, нечаянно это корочку сдирают, но она появляться снова.
- Стрептококковая эктима – более тяжело протекающая форма стрептодермии, затрагивающая глубокие слои кожи. Болезнь протекает с образованием язвенно-некротического поражения и рубца. Эктима часто образуется на руках, ногах и почти никогда – на лице, поскольку на лице очень хорошее кровоснабжение кожных покровов, позволяющее локализовать воспаление. Именно в случае эктимы, как правило, возникают выраженные нарушения самочувствия, вплоть до признаков инфекционно-токсического шока, если возбудитель попал в кровяное русло.
При своевременном лечении симптомы стрептодермии, как правило, проходят за 7 дней. Если же не принимать адекватные меры, заболевание может вызвать такие тяжелые осложнения как псориаз, скарлатину, гломерулонефрит, микробную экзему. Иногда болезнь в хронической форме даже приводит к заражению крови.
Хроническая форма
Стрептодермия в хронической форме характеризуется рецидивирующим течением и развитием больших по величине (диаметром 5-10 см) очагов поражения кожных покровов. Очаги представляют собой четко отграниченные пятна с неровными, фестончатыми краями и отслаивающимся по краям роговым слоем эпидермиса; чаще всего они локализуются на голенях.
На коже возникают пузыри, после вскрытия которых образуются крупные корки желтовато-коричневого цвета. После удаления на месте корки обнаруживается ярко-розовая эрозия, с поверхности которой обильно отделяется серозно-гнойный экссудат. Между рецидивами прекращается образование новых пузырей, вместо корок образуются очаги шелушения с серо- желтыми чешуйками.
Длительное существование инфекционного очага, а также повышенная вследствие этого чувствительность кожного покрова к микробам могут привести к переходу заболевания из хронической стрептодермии в микробную экзему. Характерными признаками этого процесса являются появление экзематозных колодцев, изменение границ очагов поражения (при экземе они становятся неровными, расплывчатыми).
Как начинается стрептодермия: фото
Предлагаем к просмотру подробные фото, чтобы знать как выглядит и начинается стрептодермия у ребенка, а также взрослого.
Диагностика
Для того, чтобы знать, как вылечить стрептодермию, необходимо поставить точный диагноз, ведь такое заболевание может подразумеваться и под другими болезнями. Это рожа, вульгарная эктима, хроническая диффузная стрептодермия и другие. Диагноз «стрептодермия» устанавливают на основании анамнестических данных (контакт с больным человеком, вспышка заболевания в коллективе) и визуального осмотра (характерные пузырьки и желтовато-медовые корочки после их вскрытия).
Из лабораторных методов используют:
- микроскопию мазков пораженного участка кожи;
- бактериологический анализ (посев корочек на питательные среды).
Микроскопию и бакпосев необходимо проводить до начала лечения антибиотиками и при условии отсутствия самолечения.
Лечение стрептодермии
В тех случаях, когда симптомы стрептодермии невелики, и не ухудшают общее состояние больного, то при лечении стрептодермии у детей с хорошим иммунитетом обычно применяется местная терапия в домашних условиях. Она представляет собой вскрытие гнойников и последующую обработку очагов поражения анилиновыми красителями. После этого на больные участки накладываются сухие повязки с дезинфицирующими средствами. Заеды смазываются азотнокислым серебром.
При хронических процессах для лечения стрептодермии у детей и взрослых показана комплексная консервативная терапия:
- Приём антибиотиков. Оптимальными в данной ситуации, считаются полусинтетические пенициллины, а в случае резистентности к ним организма – антибиотики резерва. Как правило, применяется Амоксиклав, Аугментин, Цепорин, Линкомицин. Резерв – макролиды Азитромицин или Эритромицин.
- Инъекции имунномодуляторов и витаминов. Используется гамма-глобулин, витаминные комплексы В, А, С, а также полиглобулин.
- Приём препаратов, необходимых для восстановления микрофлоры кишечника после антибиотикотерапии (пробиотики): линекс, дюфолак.
- Приём поливитаминов курсом (1-2 месяца + повтор): компливит, центрум, витрум, мультитабс или других.
- Лечение препаратами местного действия, которые наносят на очищенную кожу дважды в день. К ним относятся спиртовые антисептические растворы (левомицетиновый спирт 5%, фукорцин и др.), раствор мирамистина (хлоргексидина), раствор перманганата калия. Назначаются мази с антибиотиками: линкомициновая, эритромициновая, левомеколь и другие.
Как лечить стрептодермию у ребенка? Соблюдайте основные рекомендации:
- ограничьте контакты заболевшего ребёнка со здоровыми сверстниками;
- высокая температура – основание для постельного режима;
- запрещены растирания и купания – инфекция может распространиться на новые участки;
- следите за длиной ногтей и чистотой рук у ребёнка;
- каждый день меняйте нательное и постельное бельё;
- хорошо мойте пол, проветривайте помещение;
- отвлекайте ребёнка, не давайте расчёсывать язвочки;
- готовьте больному диетические блюда;
- блюда запекайте или варите.
В очаге инфекции обязательно назначение карантина – детей разобщают не менее, чем на 10 дней (на срок максимальной продолжительности инкубационного периода). В процесс лечения обязательно использования лечебной диеты, состоящей из легкоусвояемой и питательной пищи, в которой обязательно ограничение сладостей, жирной и острой пищи.
Стрептодермия лечение в домашних условиях
Эффективно лечится заболевание народными средствами, включающими использование отвары трав (ромашка, кора дуба) в качестве повязок. Весь период лечения запрещается использовать гигиенические ванны и душ. Заменяем эти процедуры на протирание салфетками, смоченными в настойке ромашки.
Осложнения и прогноз
Симптомы стрептодермии при адекватном лечении исчезают через неделю, но в некоторых случаях (при ослабленном иммунитете или наличии хронических заболеваний) возможны осложнения:
- переход в хроническую форму;
- каплевидный псориаз;
- гломерулонефрит;
- ревматизм;
- миокардит;
- микробная экзема;
- скарлатина;
- фурункулы и флегмоны;
- септицемия – заражение крови, в которой циркулирует огромное количество стрептококков.
Прогноз при данном заболевании благоприятный, но после перенесенной глубокой формы стрептодермии остаются косметические дефекты.
Источник
Мокнущий дерматит относится к группе атопического диатеза. Такую форму болезни у детей врачи считают наиболее тяжелой. Это объясняется клинической картиной и спецификой лечения заболевания.
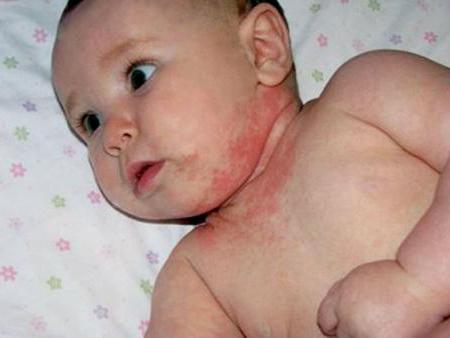
Что такое мокнущий дерматит у детей
Отличительной особенностью данного типа дерматита является тот факт, что очаг воспаления постоянно влажный, появляющиеся трещинки или язвы наполняются гноем, что осложняет процесс течения болезни и ее лечение.
Мокнущий дерматит у детей бывает нескольких типов. Очаги локализации разные для каждой возрастной группы.
По возрасту мокнущий дерматит делится:
- Груднички и дети до 2 лет. Зоны поражения – лицо, локтевые и коленные сгибы, изредка тело.
- Дети от 3 до 12 лет – шея, сгибы конечностей, кисти рук с тыльной стороны.
- Подростки с 13 до 18 лет – лицо, шея, складки естественного характера.
Не стоит путать дерматит этого вида с экземой, которая поражает только поверхность кожи. Мокнущий дерматит (фото см. далее) вызывает отек из-за воспаления кожи в глубоких слоях.
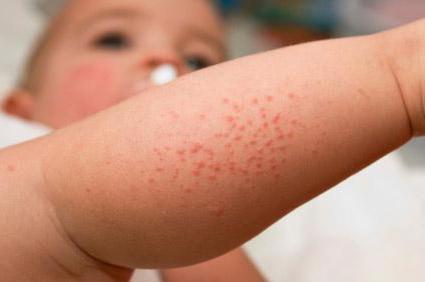
Причины заболевания
Появление мокнущего дерматита у детей может быть вызвано причинами внешнего и внутреннего характера. К ним относятся:
- Проблемы в работе ЖКТ. Болезнь возникает из-за недостаточного расщепления фрагментов пищи. Такой мокнущий дерматит у грудничка встречается чаще всего, что связано с несовершенством развития пищеварительной системы.
- Аллергия на пищевые продукты или химические и медикаментозные средства. Например, мокнущий атопический дерматит встречается чаще у маленьких деток, питающихся материнским молоком.
- Наличие в организме бактериальной инфекции провоцирует появление дерматита с образованием пузырьков с гноем.
- Патологии почек и печени, а также сбои в работе поджелудочной железы встречаются как причина дерматита у детей реже всего.
Детский иммунитет, ослабленный каким-либо заболеванием или прорезыванием зубов, может стать причиной развития мокнущего дерматита.
Симптоматика
Проявление заболевания также связано с возрастными группами детей:
- У грудничков и деток до 3 лет болезнь начинается с появления мокнущих пятен, которые затем подсыхают до корочки. Для этой группы характерны сухость кожи, ее шелушение и сильный зуд. Если образуются пузырьки, то они чаще всего лопаются.
- Дети 3-12 лет болеют дольше, чем малыши, даже несмотря на проводимое лечение. Характеризуется дерматит отеком кожных покровов, шелушением и гиперемией. Могут появляться очень болезненные трещинки на месте поражения. После выздоровления нередко на коже остаются темные пятнышки, которые через несколько месяцев проходят без следа.
- Подростки 13-18 лет. Болезнь может внезапно начаться и также неожиданно закончиться. В стадии обострения поражаются большие участки тела.
При наличии одного или нескольких симптомов лучше обратиться к врачу за постановкой точного диагноза, особенно это касается грудных детей.

Диагностика
На начальном этапе заболевания диагностика очень важна. Необходимо сразу же показать ребенка педиатру, который посоветует какие-либо меры по облегчению симптоматики дерматита и направит на прием к аллергологу.
Врач-аллерголог назначит необходимые анализы для уточнения причины дерматита. Чаще всего это анализ крови на определение уровня эозинофилов и присутствия IgE. Эти два показателя являются основными для установления аллергического происхождения дерматита.
После этого ребенка должен осмотреть детский дерматолог и взять соскобы с ранок на предмет микотического поражения.
Когда результаты всех анализов будут известны, педиатр определит тип болезни и назначит соответствующее лечение.
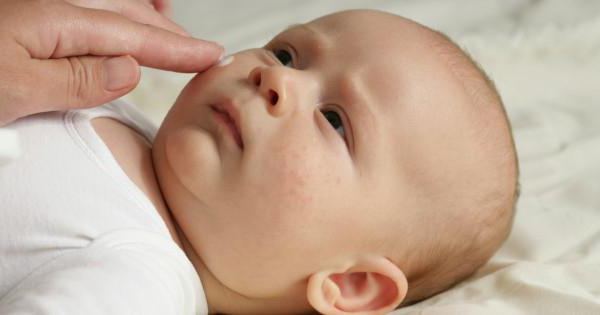
Терапевтические методы лечения
Мокнущий дерматит, лечение которого нужно начинать незамедлительно, требует проведения целого комплекса терапевтических процедур. К ним относятся:
- изоляция аллергена от ребенка;
- тщательная гигиена пораженных участков кожи;
- контроль окружающей среды;
- смазывание очагов поражения противовоспалительными мазями;
- диета.
Если врачом установлено, что заболевание наступило из-за наличия какого-либо аллергена в доме, где находится ребенок, необходимо эту причину устранить. Такими возбудителями могут быть стиральный порошок, пыль, различные химические средства, воздействующие на кожу ребенка.
Обязательным условием является соблюдение диеты. В случае если поставлен диагноз “мокнущий дерматит” у грудничка, лечение должно начинаться с диеты кормящей мамы или пересмотра схемы прикорма.
Дети постарше не должны принимать в пищу красные и желтые продукты или конкретно установленный аллерген.
Очаги дерматита необходимо промывать физраствором и прикладывать слабый раствор марганца. Также по назначению врача нужно использовать наружные противовоспалительные и антибактериальные мази, кремы или спреи. Это может быть “Бепантен”, “Солкосерил”.
Если возникла вторичная инфекция, следует применять комбинированные и антибактериальные препараты – “Тридерм”, “Пимафукорт”.
При лечении мокнущего дерматита нужно поддерживать комфортную для ребенка температуру воздуха, проветривать помещение и не допускать пересыхание слизистой. Эти меры помогут предотвратить возникновение иных заболеваний на фоне ослабленного дерматитом иммунитета.
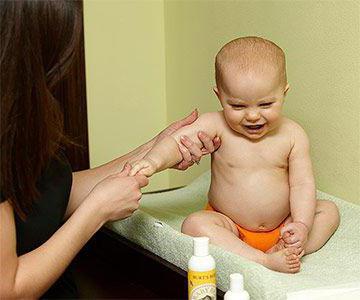
Медикаментозное лечение
Если комплексные методы терапии не принесли желаемого результата, врачом назначается применение лекарств перорально.
К таким препаратам относятся медикаменты следующих групп:
- антигистаминные;
- пробиотики;
- седативные;
- глюкокортикостероиды;
- системные энзимы;
- иммуномодуляторы.
В первую очередь назначают антигистаминные препараты, которые снимут кожный зуд (“Кларитин”, “Лоратадин”).
Детям такие проблемы на коже доставляют огромный дискомфорт. Они начинают капризничать и плохо спать. В таких случаях прием легких успокоительных средств (валериана, пустырник) вполне оправдан. Важно точно соблюдать дозировку.
Восстановить микрофлору желудка и кишечника после приема медикаментов помогут пробиотики (“Декстрин”, “Лактулоза”).
Если степень поражения кожных покровов большая, врач назначит гормональные мази – глюкокортикостероиды. К ним относятся “Гидрокортизон”, “Преднизолон”.
Иммуномодуляторы поддержат ослабленные силы организма ребенка и помогут бороться с болезнью естественным путем.
В некоторых случаях на месте появления маленьких папул может образоваться большой пузырь. Врачи рекомендуют провести его вскрытие, но делать это необходимо только в больничных условиях, где соблюдены все правила стерильности.

Другие средства
Мокнущий дерматит поддается лечению и средствами народной медицины. Только они обязательно должны быть в комплексе с медикаментами и с разрешения лечащего врача.
Деткам до года из этого комплекса разрешено только использование отвара череды. Ребятам от года рекомендован компресс из тертого картофеля. Только кашицу надо предварительно завернуть в чистую марлю.
После 5 лет можно использовать примочки из отвара ромашки или чистотела.
Хороший эффект дают и физиопроцедуры. К ним относятся:
- электрофорез;
- магнитотерапия;
- лечебные ванны;
- лазерная и грязевая терапии.
Применение всех этих методов позволит избавиться от болезни в короткие сроки и без особых последствий.
Профилактика болезни
Меры по предотвращению мокнущего дерматита у детей направлены на выполнение комплекса правил:
- соблюдение личной гигиены ребенка ежедневно;
- контроль питания мамы и ребенка, если он уже не на грудном вскармливании;
- недопущение контакта с раздражителем при уже имеющейся аллергии;
- лечение заболеваний ЖКТ, печени и поджелудочной железы;
- своевременное обращение к врачу.

Выполнение этих несложных рекомендаций поможет избежать детям и их родителям такого неприятного заболевания, как мокнущий дерматит. Даже если болезнь находится в начальной стадии, нужно стараться выполнять профилактические меры. Это позволит избежать осложнений, и ребенок будет мучиться от зуда гораздо меньше.
Источник
