Уход за кожей при меланоме


По данным медицинской статистики к 2030 году большинство жителей нашей планеты будут страдать на злокачественные новообразования. Опухоль может образоваться в любом возрасте. Половая принадлежность также не имеет значения.
Рак кожи относится к самым опасным разновидностям злокачественных патологических процессов.
О заболевании
Меланома – злокачественный опухолевый процесс, который возникает из-за неконтролируемого роста меланоцитов. Раковые клетки имеют тенденцию к очень быстрому делению и росту.
Этот вид опухоли может появиться в результате неконтролируемых мутаций в генетическом коде, травматических поражений, воздействия вредных веществ и неблагоприятных факторов окружающей среды. Возникает вследствие перерождения меланоцитарных невусов.

Фото: меланома
Меланома настолько злокачественна, что очень быстро начинает прорастать в другие органы. Вместе с током крови и лимфы, пораженные клетки разносятся по всем системам организма (быстрый процесс метастазирования).
Смертность от этого заболевания очень велика. Поэтому вопросам профилактики необходимо уделять огромное значение.
Что нужно делать
Предотвратить развитие злокачественного новообразования не всегда представляется возможным. Однако, соблюдая определенные меры профилактики, можно значительно снизить риск его развития.
Воздействие только одного какого-либо фактора не может спровоцировать развитие меланомы. Врачами-онкологами установлено влияние нескольких причин, совокупность которых может с большой вероятностью воздействовать на организм и вызвать онкологический процесс. К ним относят:
- Внешние причины:
- избыточная солнечная радиация в месте проживания;
- травматическое поражение родинки;
- влияние канцерогенных химических веществ;
- радиоактивное и электромагнитное излучение.
- Биологические факторы
- неправильный образ жизни;
- плохое питание;
- неконтролируемый прием медикаментозных лекарственных средств;
- вирусные инфекционные заболевания, проявления которых присутствуют на кожных покровах;
- непосредственно заболевания кожи;
- плохая наследственность.
- Нестабильное психическое состояние
Именно совокупность этих факторов и станет причиной развития злокачественного новообразования. Что же предпринять, чтобы банальная маленькая родинка не стала причиной очень опасного и серьезного заболевания?
Ограничение ультрафиолетового излучения

Чтобы снизить риск воздействия солнечной радиации необходимо выполнять ряд несложных рекомендаций. К ним относят:
- не находиться на солнце в наибольший период его активности (с 10 до 16-17 часов);
- при длительном пребывании под солнечными лучами (более 30мин) необходимо надеть легкую свободную одежду с длинными рукавами, брюки, панамку или широкополую шляпу, солнцезащитные очки;
- внимательно читать аннотации к принимаемым лекарственным средствам: многие медикаменты могут в разы увеличить воздействие солнечной радиации на кожные покровы;
- использовать солнцезащитный крем, даже в пасмурный день;
- отказаться от посещения солярия.
Некоторое время назад считалось, что загар, приобретенный в солярии, намного безопаснее, чем непосредственно под солнечными лучами. Ведь доза УФ облучения там строго контролируема. Но это не так.
За очень короткий промежуток времени кожные покровы получают огромную дозу излучения. Это делает посещение солярия таким же опасным, как и пребывание на открытом солнце.
Среди жителей северных широт меланома возникает значительно чаще, чем у жителей юга. Это объясняется тем, что, находясь 10-11 месяцев в году без интенсивного солнца – человек едет в отпуск. Греясь на солнышке, его кожа получает значительное УФ облучение, тем самым, повышая риск развития заболевания.
У детей кожные покровы намного более чувствительны к солнечной радиации, чем у взрослых. Поэтому, полученные в детском возрасте солнечные ожоги, могут стать предрасполагающим фактором для развития заболевания во взрослом возрасте.
Люди, у которых бледная кожа и много родинок – должны быть особенно осторожны при нахождении на солнце. Они входят в группу риска по развитию меланомы. Им практически противопоказано пребывание на солнце.
Существование такого наследственного заболевания как пигментная ксеродерма, при котором кожные покровы не способны восстанавливаться после воздействия УФ облучения, значительно повышает риск развития злокачественного новообразования.
Защита кожных покровов одеждой

Легкая и удобна одежда, сможет защитить не только от палящих солнечных лучей, но и от неосторожного травмирования кожных покровов (в том числе и родинок).
Но, не всякая одежда одинаково защищает от УФ лучей. Темная и плотная ткань поглощает солнечный свет намного лучше, чем тонкая и плотная. Сухая рубашка – лучше, чем мокрая. На современной одежде существуют ярлыки, на которых указана степень защиты (от 15 до 50+). Чем выше значение, тем лучше.
Следует обратить внимание на то, что если через одежду виден солнечный свет, то она будет пропускать и УФ излучение.
Шляпа с широкими полями или кепка с козырьком и дополнительной защитой со спины и по бокам – предотвратят обгорание таких незащищенных мест как уши, нос, лоб, шею, веки и волосистую часть головы. Головной убор, сшитый из плотной ткани намного эффективнее, чем легкомысленная соломенная шляпка.
Осторожно – краска
Воздействие химического фактора на кожные покровы очень опасно. Все работающие на вредных производствах, где есть прямой контакт с химическими канцерогенами, относят к группе риска.
Особенно стоит быть аккуратными женщинам, которые очень часто меняют цвет волос. Краска, используемая для окрашивания, может стать причиной развития меланомы волосистой части головы.
Травма невусов
Травма родинки очень опасное явление, которое может стать первопричиной развития меланомы.
От травм не застрахован ни один человек. Очень бережно необходимо относиться к родинкам (особенно висящим) расположенным в травмоопасных местах: ладони, подошвы, область лица и волосистая часть головы.

Ни в коем случае нельзя срезать невусы, удалять из них волоски, брить места расположения.
Любые патологические процессы: быстрый рост, изменение цвета и формы, шелушение, зуд, кровотечения – являются поводом для немедленного обращения к врачу за консультацией.
Смена образа жизни и правильное питание
Экспериментальным путем установлено, что частое употребление жирной и жареной пищи негативно сказывается на человеческом организме в целом, и на кожных покровах в частности. А распитие алкогольных напитков и курение напрямую вызывает развитие злокачественных новообразований.
У хронических алкоголиков в организме нарушается процесс выработки меланостимулирующего гормона. Пигментные клетки начинают продуцировать меланин слишком быстро. И, как результат, развитие опухолевого процесса.
Лекарственные средства – только под контролем врача
Неконтролируемый прием медикаментов также может спровоцировать развитие меланомы. Особенно это касается женщин и использование ими гормональных контрацептивов. Их индивидуально должен подбирать доктор. Так как, неконтролируемое вмешательство в гормональный фон чревато большими осложнениями.
Толчком к развитию злокачественного новообразования кожи может стать и прием препаратов содержащих эстроген.
Крепкий иммунитет
Ослабленная иммунная система не может с полной отдачей контролировать рост и размножение атипичных раковых клеток. Лейкоциты обнаруживают, атакуют, убивают и утилизируют злокачественные клетки. Как только главных борцов становится недостаточно или они слабеют, т.е. иммунитет падает, у рака появляется возможность найти лазейку и начать размножаться в выбранном месте.
Поэтому повышать иммунитет необходимо всеми доступными способами. Это и здоровое питание, правильный образ жизни, посильные физические нагрузки, прием витаминных комплексов и иммуностимулирующих препаратов.

Самым распространенным и доступным средством в России является эхинацея, настойка травы стимулирует выработку лейкоцитов в организме. Для профилактики рекомендуется употреблять по 30 капель 3 раза в день, в течение двух недель, циклами через 3 месяца.
Подход можно менять в зависимости от состояния здоровья, при необходимости специалисты разрешают пить эхинацею непрерывно не более 80 дней, сделав затем перерыв на полгода.
Стабильная психика – залог здоровья
Именно постоянные стрессовые ситуации, депрессивные состояния могут стать дополнительным провокационным фактором развития опухоли. По неподтвержденным данным, меланома чаще возникает у того человека, кто испытывает постоянные потрясения, часто обижается или его «грызет совесть».
Такой эффект объясняется чрезмерной выработкой гормонов стресса, которые нарушают общий гормональный фон, что приводит к работе организма в режиме самоуничтожения. Если такой эффект наблюдается в совокупности со слабым иммунитетом и провоцирующими факторами (чрезмерное солнечное воздействие, травмы невусов и т.д.), вероятность возникновения меланомы очень велика.
Генетическое тестирование
Те пациенты, у которых в роду уже были случаи возникновения меланомы, или присутствует более 50 родинок на теле – обязательно должны сдать определенные тесты у врача-генетика. Этим тестированием, они определят процент предрасположенности к возникновению злокачественного новообразования.
Наследственная генетическая предрасположенность возможна в следующих ситуациях:
- меланома была обнаружена у нескольких членов семьи по одной линии (у отца или матери);
- выявлено несколько очагов злокачественного образования у ближайшего родственника;
- сочетание меланомы и рака поджелудочной железы;
- наличие нескольких очагов злокачественного процесса непосредственно у исследуемого пациента.
Важно помнить, что генетическое тестирование это не панацея. В некоторых случаях получить точные ответы практически невозможно. Поэтому перед проведением этой процедуры, необходима консультация генетика о ее целесообразности.
Витамин Д и рацион питания
Содержание витамина Д в человеческом организме очень важно для профилактики развития опухоли. Но получать его необходимо из продуктов питания или витаминных комплексов, а не при загаре. Так как пища и поливитамины в меньшей степени влияют на образование злокачественной опухоли, чем УФ облучение.

Сколько витамина Д содержат продукты
Высокое содержание витамина Д есть в следующих продуктах: говядина и говяжья печень, растительное масло, рыба, икра, яйца (желток), сыр, сливочное масло, сметана, зелень, некоторые виды грибов.
Запрет на удаление родинок
Наличие некоторых видов родинок значительно повышает риск развития меланомы. Поэтому, за их состоянием необходимо постоянно наблюдать как самостоятельно, так и при помощи врача.
Удаление родинок с профилактической целью, спасаясь от их перерождения, категорически запрещено.
Хирургическому вмешательству подлежат все пигментные пятна с признаками малигнизации, травмированные родинки, при наличии признаков злокачественного перерождения.
Современная диагностика
Следует помнить, что лучше предотвратить заболевание или обнаружить его на ранней стадии, чем потом лечить запущенную форму с непонятным прогнозом.
Раннее обнаружение меланомы может спасти жизнь.
Для профилактического осмотра необходимо один раз в год посетить врача-дерматолога. А если есть предрасполагающие факторы к развитию патологического процесса – один раз в 6 мес.
Для подтверждения диагноза может быть проведено УЗИ региональных лимфатических узлов на предмет обнаружения в них процессов метастазирования.
Обследовать имеющиеся родинки необходимо 2 раз в год. Особенно тщательно после летнего периода времени. Если замечено хоть малейшее изменение – необходимо обратиться к врачу незамедлительно.
В заключение рекомендуем посмотреть видео, в котором рассказывается о первых признаках меланомы и продемонстрировано лечение по методу Малышевой:
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
В зависимости от клинико-морфологической картины опухоли производят биопсию сторожевого лимфоузла и/или лимфаденэктомию (удаление регионарных лмфоузлов).
Адъювантная (дополнительная) терапия после выполнения радикальной хирургической резекции показана для стадий IIВ, IIС, III, IV. В настоящее время доказала свою эффективность иммунотерапия меланомы кожи при помощи препаратов рекомбинантного интерферона альфа 2 a,b (ИФН альфа) для стадий IIB и IIC. Для стадий III и IV рекомендована терапия ингибиторами BRAF (вемурафениб, дабрафениб), блокаторами рецептора CTLA4 (ипилимумаб), анти-PD1 терапия (ниволумаб – “Опдиво”).[13][14]
В каждом отдельном случае распространённой меланомы проводится консилиум в составе нескольких специалистов для формирования оптимального плана лечения, который может корректироваться в зависимости от эффективности терапии.
На выбор терапии первой линии у пациентов с метастатической или неоперабельной меланомой кожи влияет множество факторов:
Составляя оптимальный план лечения, всегда нужно учитывать каждый из этих факторов.
Также следует проводить молекулярно-генетическое исследование меланомы на наличие мутаций в 15 экзоне гена BRAF. Для данного исследования можно воспользоваться как архивным опухолевым материалом, так и свежим, полученным с помощью биопсии. Если мутация в указанном гене не подтверждена, желательно исследовать биоптат опухоли на мутацию в гене CKIT.[11][15]
При обнаружении мутации в гене BRAF V600 в первую очередь следует прибегнуть либо к монотерапии анти-PD1, либо к комбинации ингибиторов BRAF и МЕК. Если комбинированное лечения этими ингибиторами или анти-PD1 недоступно, возможно осуществление монотерапии ингибиторами BRAF.[16][17] Лечение проводится до прогрессирования меланомы или до развития выраженных токсических явлений, которые не купируются.
Лучевое лечение, химиотерапия и общая гипертермия (ОГТ) для лечения меланомы не применяются.
Правильное питание рекомендовано всем, в том числе пациентам с меланомой. Неправильное питание, например избыток жиров и алкоголя, а также курение и ультрафиолетовое облучение, негативно влияют на организм человека и могут стать причиной онкологии.
Сколько проживет больной после установления диагноза зависит от уровня инвазии слоёв кожи, её толщины (уровень по Бреслоу) в миллиметрах (до 0,75 мм, 0,76-1,5 мм, 1,51-4 мм, 4 мм и более), митотического индекса, наличия/отсутствия признаков регресса и инвазии сосудов, степени лимфоцитарной инфильтрации опухоли. Также нужно учитывать расположение меланомы, а также возраст и пол пациента.
Толщина опухоли и наличие изъязвления является одним из наиболее важных прогностических факторов (15,18,19).
Так, 5-летняя выживаемость при стадии IA (толщина опухоли до 1 мм включительно, без изъязвления и метастазов, T1aN0M0) составляет 95%. А при IV стадии (опухоль с метастазами во внутренние органы) 5-летняя выживаемость — 7-10%.
Необходимо отметить, что по данным многочисленных исследований тип удаления опухоли (тип биопсии) не влияет ни на общую, ни на безрецидивную выживаемость.[18][19]
Основной фактор риска развития меланомы и иных опухолей кожи — ультрафиолетовое облучение, которое происходит по ряду естественных (солнечные ожоги) и искусственных причин (посещение солярия). Поэтому защита от ультрафиолета лежит в основе первичной профилактики. Риск образования меланомы повышают солнечные ожоги, полученные в детском и подростковом возрасте.
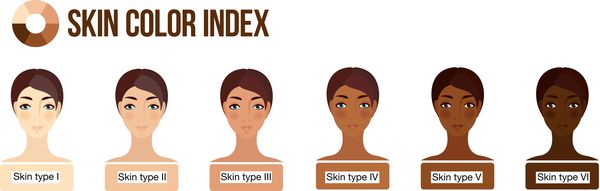
Пациенты с множественными и/или диспластическими родинками, а также с I и II фототипом кожи также относятся к группе риска, поэтому им следует регулярно наблюдаться у онкодерматолога. Наличие меланомы в анамнезе, в том числе среди ближайших родственников, также является показанием к регулярным профилактическим осмотрам.
Рекомендации после лечения меланомы
- проводить регулярный осмотр кожи;
- ограничивать пребывание на солнце, не посещать солярии;
- регулярно использовать солнцезащитные средства.
В некоторых исследованиях показано, что при соблюдении рекомендаций по ограничению инсоляции и регулярном применении средств, защищающих от УФ излучений, у лиц с диспластическими невусами появляется меньше новых пигментных новообразований, а дети, которых защищают от инсоляции в семьях высокого риска, также имеют меньше невусов.
Проблема ограничения инсоляции в качестве профилактики меланомы кожи существует во всём мире. Загар считается показателем красоты, молодости и здоровья (особенно у женщин). Но на самом деле УФ излучения вызывают повреждение ДНК, преждевременное старение кожи, а также способствуют иммуносупрессии. В связи с этим Всемирная организация здравоохранения относит УФ установки , используемые в соляриях, к канцерогенам. Но не смотря на это женщины активно пользуются соляриями. Так, по данным Европейского онкологического института, только в 2008 году в европейских странах было зарегистрировано 3438 новых случаев меланомы, которые возникли у женщин после посещения соляриев.[20]
Наибольшее повреждение коже наносят ультрафиолетовые лучи с длиной волны 320-400 нм (УФО-А) и 290-320 нм (УФО-В). Применение солнцезащитных средств с фильтрами широкого спектра при правильном использовании эффективно защищают кожу от солнечных лучей.
Также для профилактики необходимо:
- избегать нахождения под открытым солнцем с 11:00 до 16:00 (периода наиболее интенсивного излучения УФ);
- носить одежду. Защищающую от прямых солнечных лучей (рубашки с длинными рукавами, шляпы с широкими полями, солнцезащитные очки).
Первичная профилактика меланомы кожи — непростая задача, которая требует не только наблюдения у специалиста, но и соблюдения его рекомендаций пациентами.
Основной фактор увеличения продолжительности жизни людей с меланомой кожи — ранняя диагностика опухоли. Этот способ профилактики является вторичным. Поэтому знание факторов риска, симптомов заболевания, а также дерматоскопия и патогистология очень важны в клинической практике дерматолога и онколога. Необходимо активно выявлять людей с повышенным риском развития меланомы и проводить динамическое наблюдение.
- Молочков В.А., Демидов Л.В. и др. Меланоцитарные невусы и меланома кожи. — М.: Литтера, — 2012.
- Хэбиф Т.П. Кожные болезни: Диагностика и лечение / Пер. с англ. / Под общ. Ред. Акад. РАМН, проф. А.А.Кубановой. — М.: МЕДпресс-информ, — 2006.
- Ламоткин И.А. Онкодерматология: атлас и учебное пособие. — М., 2017.
- Саламова И.В., Мордовцева В.В, Ламоткин И.А. Проблема профилактики меланомы кожи у пациентов с множественными невусами // Клиническая дерматология и венерология. — 2014. —№ 2. — С. 110-114.
- Potrony M. et al. Update in genetic susceptibility in melanoma // Ann. Transl. Med. — 2015. —№ 3.
- Галил-Оглы Г.А., Молочков В.А., Сергеев Ю.В. Дерматоонкология. — М., 2005.
- Nathansohn N., Orenstein A., Trau H., Liran A., Schachter J. Pigmented lesions clinic for early detection of melanoma: preliminary results // Isr Med Assoc J. — 2007; 9(10): 708-12.
- Сергеев Ю.Ю., Мордовцева В.В. Опыт диагностики меланомы кожи диаметром мене 6 мм // Клиническая дерматология и венерология. — 2018. — Т.17. — № 4.
- Argenziano G. et al. Early diagnosis of melanoma: what is the impact of dermoscopy // Dermatol Ther. — 2012; 25(5): 403-9.
- Nikolin B., Djan I., Trifunovic J., Dugandzija T., et al. MIA, S100 and LDH as important predictors of overall survival of patients with stage IIb and IIc melanoma // J BUON. — 2016; 21(3): 691-97.
- Davies H., Bignell G.R., Cox C., Stephens P., et al. Mutations of the BRAF gene in human cancer // Nature. — 2002; 417(6892): 949-54.
- Abu-Abed S., Pennell N., Petrella T., Wright F., et al. KIT gene mutations and patterns of protein expression in mucosal and acral melanoma // J Cutan Med Surg. — 2012; 16(2): 135-42.
- Kirkwood J.M., Ibrahim J.G., Sondak V.K., Richards J., et al. High- and low-dose interferon alfa-2b in high-risk melanoma: first analysis of intergroup trial E1690/S9111/C9190 // Journal of clinical oncology : official journal of the American Society of Clinical Oncology. — 2000; 18(12): 2444-458.
- Wheatley K., Ives N., Eggermont A., Kirkwood J., et al on behalf of International Malignant Melanoma Collaborative Group. Interferon-{alpha} as adjuvant therapy for melanoma: An individual patient data meta-analysis of randomised trials // ASCO Meeting Abstracts. — 2007; 25(18): 8526.
- Dummer R., Hauschild A., Lindenblatt N., Pentheroudakis G., et al. Cutaneous melanoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of oncology : official journal of the European Society for Medical Oncology // ESMO. — 2015; 26(5): 126-32.
- Ribas A., Gonzalez R., Pavlick A., Hamid O., et al. Combination of vemurafenib and cobimetinib in patients with advanced BRAF(V600)-mutated melanoma: a phase 1b study // The Lancet Oncology. — 2014; 15(9): 954-65.
- Larkin J., Chiarion-Sileni V., Gonzalez R., Rutkowski P., et al. Overall Survival Results From a Phase III Trial of Nivolumab Combined With Ipilimumab in Treatment-naïve Patients With Advanced Melanoma (CheckMate 067) // AACR Annual Meeting. — 2017.
- Mohsin M., et al. The rate of melanoma transection with various biopsy techniques and influence of tumor transection on patient survival // J.Am.Acad.Dermatol. — 2012; 68(3).
- Molenkamp B.G. et al. Non-Radical Diagnostic Biopsies Do Not Negatively Influence Melanoma Patient Survival // An.Surg.Oncology. — 2007; 14(4).
- Shellenberger R., Nabhan M., Kakaraparthi S. Melanoma screening: a plan for improving early detection // Ann. Med. — 2016; 48(3): 142-48.
Источник
