Уход за кожей при опоясывающем лишае
Описание
Опоясывающий лишай – патология, которая вызывается вирусом герпеса 3 типа, сопровождается поражением кожи и нервной ткани. Имеет код B02 по МКБ-10. В отличие от других вирусных инфекций, развивается не при первичном заражении, а после перенесенной ветряной оспы и периода бессимптомного пребывания вируса в организме. Проявляется симптомами общей интоксикации, зудом, жгучей приступообразной болью и образованием кожной сыпи по ходу нерва, чаще – межреберного. Основой лечения являются противовирусные и обезболивающие средства.
Опоясывающий лишай (опоясывающий герпес) встречается повсеместно, развивается после перенесенной явной либо скрытой ветряной оспы. Распространенность достигает 4-12 случаев на 1 000 человек в год. Чаще страдают люди среднего и старшего возраста. У детей и подростков болезнь диагностируется в 10 раз реже, чем в среднем по популяции. Большинство случаев заканчивается выздоровлением, рецидивы возникают редко. Остаточные боли, иногда – мучительные, нарушающие нормальную жизнь, могут беспокоить на протяжении нескольких лет.
Причины развития
Возбудитель опоясывающего лишая – Varicella Zoster Virus (герпесвирус человека 3 типа), вызывающий ветряную оспу. Болеют люди, которые в прошлом перенесли ветрянку, как правило, в детском или подростковом возрасте. После выздоровления вирус может в течение всей жизни сохраняться в организме, снова активизироваться при появлении благоприятных условий, нередко – спустя несколько десятилетий.
Основной причиной активизации вируса считаются нарушения иммунитета на фоне различных заболеваний. Особенно часто болезнь возникает у онкологических пациентов, а также людей, перенесших пересадку органов и костного мозга. Показатель заболеваемости в этой группе составляет 25-50%. На втором месте находятся лица со СПИДом, среди них болеет каждый четвертый. Другими провоцирующими факторами становятся:
- болезни крови;
- длительные стрессы;
- тяжелые травмы;
- переохлаждение;
- тяжелые соматические и эндокринные заболевания;
- прием химиопрепаратов и гормональных средств.
Риск возникновения опоясывающего лишая резко увеличивается с возрастом. Чаще страдают люди, которые перенесли ветряную оспу внутриутробно или в возрасте младше 1,5 лет.
Патогенез
Во время первичного инфицирования вирус попадает в организм через дыхательные пути. Затем возбудитель размножается, проникает в ганглии черепно-мозговых нервов и задние корешки спинного мозга, где в неактивном состоянии сохраняется после выздоровления. При снижении защитных функций организма вирус снова переходит в активное состояние, поражает кожу и чувствительные волокна нервной ткани.
Обычно страдает один или несколько расположенных рядом нервов с одной стороны. Реже возникает двухстороннее поражение или генерализованная форма. При поражении черепно-мозговых нервов появляются симптомы со стороны органа зрения или слуха.
Классификация
Специалисты используют клиническую классификацию опоясывающего лишая, в которую входят следующие формы болезни:
- Везикулярная – с небольшими пузырьками на коже.
- Без сыпи – без дерматологических изменений.
- Генерализованная – с сыпью по всему телу.
- Диссеминированная – с высыпаниями по ходу нерва и отдельными «отсевами».
- Офтальмогерпес – с поражением роговицы, других отделов глазного яблока, зрительного нерва.
- Синдром Ханта – с вовлечением органа слуха, параличом лицевого нерва.
- Атипичные формы: абортивная, геморрагическая, буллезная, гангренозная, язвенно-некротическая.
Симптомы
Фото: wikipedia.org
Основными симптомами опоясывающего лишая являются кожные изменения и неврологические расстройства. В 80% случаев повышение температуры тела незначительное, слабость, разбитость и другие симптомы интоксикации выражены нерезко. Яркая общая симптоматика присутствует лишь у каждого пятого больного.
Продолжительность продромального периода – 2-3 дня, реже около недели. На этом этапе 70-80% пациентов беспокоят постоянные либо приступообразные боли по ходу пораженного нерва. Болевые ощущения жгучие, пекущие, пульсирующие, стреляющие. Иногда болезненность отмечается лишь при прикосновении. В других случаях первым симптомом становится сильный кожный зуд.
С поражением нервов туловища
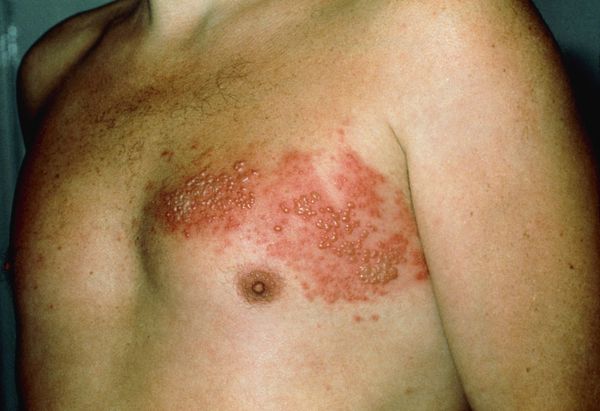
Везикулярная форма – наиболее распространенная. При этой разновидности болезни начало стадии развернутых клинических проявлений сопровождается появлением мелких узелков (папул) на поверхности кожи в зоне пораженного дерматома – участка кожных покровов, который иннервируется вовлеченным нервом и располагается в области болевых ощущений. Чаще страдает участок грудной клетки, иннервируемый одним или несколькими соседними межреберными нервами.
Через 1-2 дня узелки трансформируются в пузырьки (везикулы). Еще спустя 3-4 дня к ним добавляются новые высыпания. Отдельные элементы сыпи иногда сливаются. Серозное содержимое пузырьков становится гнойным, везикулы превращаются в пустулы и через несколько дней вскрываются с формированием корочек. Корочки исчезают в течение месяца. Некоторое время в зоне поражения сохраняются участки шелушения кожи, гипо- и гиперпигментации.
Другие формы опоясывающего герпеса отличаются от везикулярной по характеру и распространенности сыпи:
- Абортивная. Кожные высыпания остаются на стадии папул и не превращаются в везикулы.
- Геморрагическая.Содержимое пузырьков приобретает кровянистый характер.
- Язвенно-некротическая. Характеризуется образованием язвочек и участков некроза с последующим рубцеванием на месте элементов сыпи.
- Буллезная. Везикулы сливаются в крупные пузыри – буллы.
- Без сыпи. Кожа остается неизмененной, клиническая картина ограничивается болями и зудом.
- Генерализованная. Из-за сыпи, которая распространяется по всему телу и выявляется даже на слизистых оболочках, напоминает классическую ветряную оспу, но с болями по ходу нерва.
- Диссеминированная. Наряду с сыпью по ходу нервного ствола обнаруживаются островки высыпаний за его пределами.
Средняя продолжительность большинства форм заболевания составляет 2-3 недели. При абортивной форме сыпь разрешается за несколько дней. У пациентов с язвенно-некротической формой кожа восстанавливается через несколько месяцев. Период болезни также удлиняется при инфицировании элементов сыпи, особенно – у больных буллезной формой, поскольку крупные пузыри чаще нагнаиваются.
Нервы на уровне живота и копчиковой области страдают реже межреберных. В первом случае наблюдается боль в мышцах передней брюшной стенки. Во втором возникают расстройства мочеиспускания, задержка мочи.
С поражением черепно-мозговых нервов
Ганглионит Гассерова узла развивается при поражении тройничного нерва, сопровождается высыпаниями и крайне интенсивными болями в области иннервации одной или нескольких ветвей нервного ствола. Является второй по распространенности локализацией опоясывающего лишая после поражения межреберных нервов. Половина лица отечная, температуры кожи повышена, точки выхода нерва болезненны при ощупывании.
При поражении любой ветви глазного нерва возникает офтальмогерпес. Патология чаще всего сопровождается кератитом, реже выявляются иридоциклит, эписклерит. Возможен неврит зрительного нерва с исходом в атрофию. Сыпь располагается на одной стороне лица от уровня глаз до макушки. При отсутствии своевременного лечения в половине случаев наблюдаются осложнения, которые могут привести к ухудшению или потере зрения.
Вовлечение лицевого нерва проявляется его параличом. При отсутствии высыпаний возможны затруднения в процессе диагностики. При ганглионите коленчатого ганглия наблюдается синдром Ханта. Отмечается сочетание паралича лицевого нерва и вестибуло-кохлеарных нарушений. Высыпания охватывают ушную раковину, слуховой проход, барабанную перепонку, боковую поверхность языка.
Осложнения
Самыми серьезными негативными последствиями являются энцефалит, возникающий через несколько дней после появления сыпи, и инсульт, развивающийся, в среднем, через 7 недель от начала болезни. Смертность при этих осложнениях колеблется от 10 до 25%, после инсульта остаются необратимые неврологические нарушения.
В число других негативных последствий входят миелит с возможными остаточными неврологическими расстройствами и ретинит с частым исходом в слепоту. У некоторых больных долгое время сохраняются кожный зуд или боли. Остаточный болевой синдром может наблюдаться в течение нескольких лет, быть мучительным, приводить к существенному ухудшению качества жизни, сопровождаться депрессией и стремлением к изоляции.
Диагностика
Фото: health.24tv.ua
Диагностикой и лечением опоясывающего лишая занимаются дерматологи. При необходимости пациентов консультируют невролог, офтальмолог. Ведущую роль в определении характера патологии играют типичные клинические проявления. При нетипичном течении болезни, стертой симптоматике возрастает значение лабораторных анализов. Для выявления вируса используют ПЦР или выделение возбудителя в культуре клеток.
Дифференциальную диагностику чаще всего приходится проводить с зостериформным пузырьковым лишаем. Иногда требуется различение с укусами насекомых, контактным дерматитом, пузырчаткой и другими буллезными дерматозами.
Лечение
Фото: peoplespharmacy.com
Лечение, в основном, медикаментозное, предполагает борьбу с вирусной инфекцией, стимуляцию иммунитета, устранение болевого синдрома, нормализацию температуры тела. В тяжелых случаях осуществляют инфузионную терапию для уменьшения выраженности интоксикации. При вторичном инфицировании высыпаний назначают антибиотикотерапию.
Пузырьки подсушивают, обрабатывая их раствором бриллиантового зеленого. На образовавшиеся корочки наносят дерматоловую мазь. При вялотекущем опоясывающем лишае используют метациловую мазь. Проводят физиотерапевтические процедуры: лазеротерапию, кварц, УФО пораженной кожи.
Лекарства
Фото: newshd.net
В схему медикаментозной терапии опоясывающего лишая входят следующие лекарственные средства:
- Противовирусные медикаменты. Ацикловир является основой лечения, эффективен на начальных стадиях заболевания. Вводится внутривенно капельно в смеси с изотоническим раствором. Иногда применяется в таблетках. Продолжительность курса составляет 5 дней.
- Диуретики. Фуросемид в таблетках необходим преимущественно при тяжелых формах, используется для выведения излишней жидкости, уменьшения отечности.
- Симптоматические препараты. Пациентам назначают общеукрепляющие и жаропонижающие средства. При нарушениях сна в схему включают медикаменты с седативным и снотворным действием. Иногда применяют антидепрессанты.
Непростой задачей является устранение болей, которые из-за неврологического характера отличаются высокой интенсивностью и плохо снимаются анальгетиками. Назначают НПВС, парацетамол, аспирин, при сильных болях вводят наркотические анальгетики, по показаниям осуществляют центральную анальгезию с использованием антиконвульсантов.
Для усиления антиболевого эффекта к противовирусным препаратам добавляют кортикостероиды. При изнурительных болях, устойчивых к действию других лекарственных средств, выполняют эпидуральные блокады со смесью метилпреднизолона и местного анестетика.
Народные средства
Фото: zen.yandex.ru
Лечение народными средствами должно проводиться только в комплексе с приемом назначенных врачом препаратов. Наиболее эффективным способом подсушивания везикул является смазывание раствором зеленки, входящее в стандартную схему терапии. Возможна дополнительная обработка перекисью водорода и фурацилином.
При наличии пузырьковых высыпаний мыться следует под душем. В последующем состояние кожи улучшают ванны с добавлением небольшого количества марганцовки, оказывающей обеззараживающее действие. Для добавления в воду можно применять отвары ромашки и чистотела. Снизить интенсивность шелушения помогает нанесение обычного детского крема.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Источники
- Клинические рекомендации по ведению больных опоясывающим герпесом/ под ред. Кубановой А.А. – 2010.
- Федеральные клинические рекомендации по ведению больных опоясывающим герпесом/ Дубенский В.В. – 2013.
- Унифицированный клинический протокол “Опоясывающий герпес”/ Скворцова Н.Е., Темкин В.В. и др. – 2016.
- Герпесвирусная инфекция/ Филатова Т.Г. – 2014.
Ваши комментарии о симптомах и лечении
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 8 июля 2019Обновлено 22 сентября 2020
Определение болезни. Причины заболевания
Опоясывающий герпес (опоясывающий лишай) — это инфекционное заболевание, которое возникает у людей, переболевших ветряной оспой. Его вызывает вирус Varicella zoster (вирус ветряной оспы), который активизируется из латентного состояния и поражает задние корешки спинного мозга, межпозвоночные нервные узлы (ганглии) и кожу.
Клинически характеризуется умеренно выраженным синдромом общей инфекционной интоксикации, везикулёзной сыпью по ходу чувствительных нервов, вовлечённых в процесс, и выраженными болями.
Этиология
Семейство — Herpesviridae (от греч. herpes — ползучий)
Подсемейство — Аlрhаhеrреsvirinае
Род — Varicellavirus
Вид — вирус герпеса 3 типа — Varicella zoster (VZV, HHV-3).
Varicella zoster — ДНК-содержащий клеточно-ассоциированный вирус овальной формы. В диаметре он достигает 120-179 нм. Покрыт липидной оболочкой с гликопротеиновыми шипиками. Имеет антигены как снаружи, так и внутри (сердцевинные антигены). Их количество и качество непостоянно. Других вариантов патогена не найдено.
После того, как человек перенёс ветряную оспу, вирус ретроградным обратным путём перемещается по отросткам нервных клеток (аксонам) к ганглиям. Там он пожизненно сохраняется в латентном состоянии. Антигены вируса на поверхности инфицированных нейронов отсутствуют. Это не позволяет иммунной системе распознать данные клетки.
Для животных непатогенен. Очень неустойчив во внешней среде, изменяется при нагревании. Солнечная радиация, свежий воздух при проветривании, стандартные дезинфицирующие средства и жирорастворители убивают вирус почти мгновенно[1][2][5][7][9][10].
Эпидемиология
Заболеванию подвержены люди, которые перенесли ветряную оспу (как правило, давно) при снижении иммунореактивности организма. К ним относятся пожилые, беременные, ВИЧ-инфицированные, люди после стресса или трансплантации органов — получающие иммуносупрессивную терапию (подавление нежелательных реакций иммунной системы) и другие иммунодепрессированные контингенты.
Так как заболевание развивается из-за реактивации вируса, уже находящегося в организме, опоясывающий герпес называют эндогенной болезнью.
Заболевание не носит массовый характер. У него нет чёткой сезонности. Чуть чаще болеют женщины и представители белой расы.
Люди с опоясывающим герпесом являются источником распространения вируса и могут быть опасны в плане заражения ветряной оспой у ранее не болевших людей, особенно детей.
В среднем заболеваемость находится на уровне 10-12 случаев на 1000 человек старше 60 лет. В последнее десятилетие наблюдается рост заболеваемости в более младших возрастных группах.
У ВИЧ-инфицированных опоясывающий герпес — достаточно частое проявление при снижении уровня СД4 (белых кровяных телец) ниже 0,5 на 109/л. При отсутствии прогрессирующей иммуносупрессии повторные рецидивы наблюдаются редко (не более 5 % случаев)[1][3][5][7][10].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы опоясывающего герпеса
Инкубационный период в привычном понимании отсутствует, так как опоясывающий герпес — это не первичная инфекция. Может пройти вся жизнь, а манифестация так и наступит, хотя вирус в организме присутствует.
Предугадать развитие болезни сложно. Её начало и проявления широко различаются и зависят от степени тяжести. Заболеванию может предшествовать стресс, травма или ОРЗ.
Выделяют симптоматику отдельных форм опоясывающего лишая.
Ганглиокожная форма
Эта форма начинается с продромы — лёгкое недомогание, нарушения чувствительности, умеренные болевые ощущения в местах будущих высыпаний. Этот период длится до семи дней. Затем боли становятся выраженными, появляется лихорадка, умеренно выраженный синдром общей инфекционной интоксикации. Иногда боли усиливаются даже при дуновении ветра (т.н. аллодинические боли — от неболевых раздражителей).
Через 3-10 дней в этих местах на фоне покраснения появляется везикулёзная сыпь. При этом интенсивность боли обычно снижается. Сыпь возникает с одной стороны, ограниченная областью иннервации одного сенсорного ганглия. Везикулы имеют тенденцию к группировке.

В дальнейшем содержимое везикул мутнеет, иногда вскрывается. Через 4-5 дней от появления сыпи появляются корочки. Они исчезают на 2-4 неделе болезни.
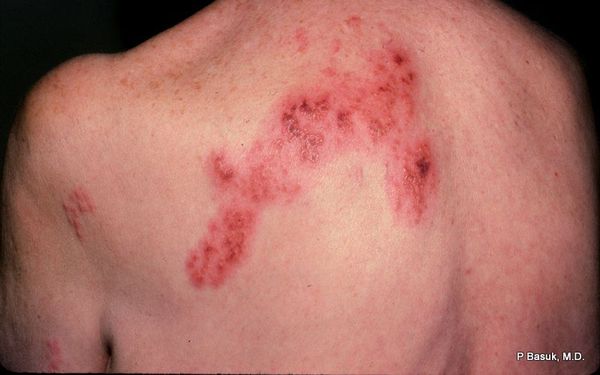
Разрешаются высыпания бесследно, но только при отсутствии расчёсов и глубоких воспалительных повреждений. А вот болевые феномены могут сохраняться длительно, иногда до года. Это требует своевременной противовирусной терапии и купирования боли.
В целом боли при опоясывающем герпесе достаточно выраженные, усиливаются при движении, прикосновении (даже незначительном). Их можно расценить как острые (с продромы и до одного месяца), подострые (1-4 месяца) и хронические (более 4 месяцев – постгерпетическая невралгия – типичная нейропатическая боль). Характер болей может быть различным – постоянным и спонтанным, чаще жгучим, давящим. Иногда боли сравнивают с ударом тока. Они могут причинять значительные физические страдания больным, нарушать сон, изматывать пациента.
Локализация болей и сыпи соответствует проекции поражённых нервов.
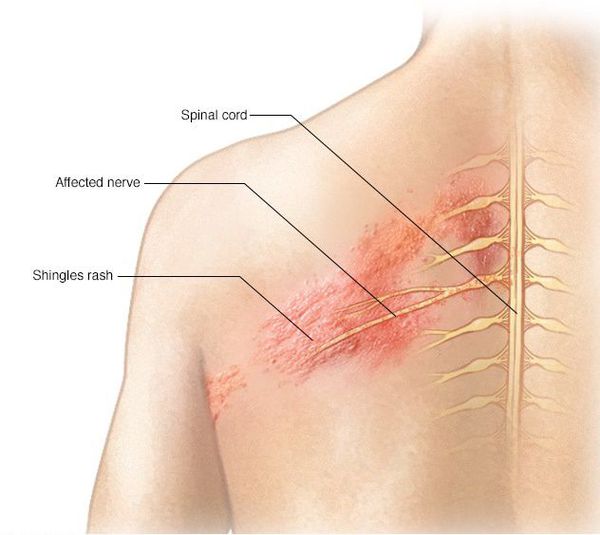
Глазная форма
Высыпания появляются на лице, носе и глазах. Это связано с поражением тройничного нерва и гассерова узла. Сыпь распространяется от уровня глаза до теменной области, резко прерывается по срединной линии лба. Иногда процесс затрагивает глаз.
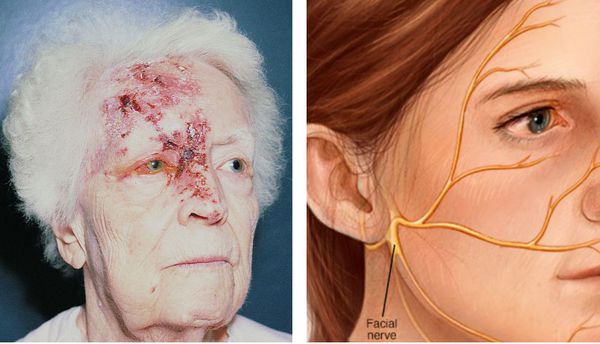
Ушная форма
Поражается коленчатый узел. При этом захватывается ушная раковина, наружный слуховой проход. Может возникнуть паралич лицевого нерва и лицевой мускулатуры — т.н. синдром Ханта. Теряется вкусовая чувствительность.
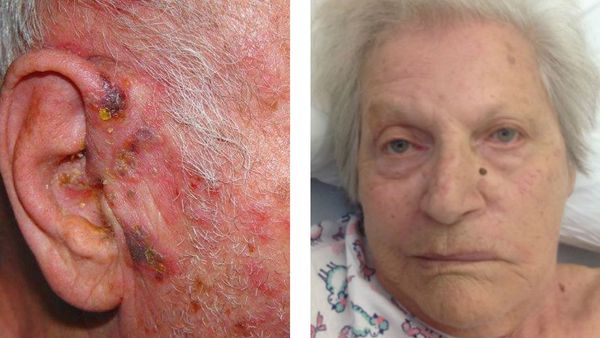
Гангренозная (некротическая) форма
Возникает глубокое поражение кожи. Формируются грубые рубцы, иногда с геморрагическим пропитыванием содержимого — геморрагическая форма. Чаще всего развивается у пожилых людей с отягощённым соматическим анамнезом — сахарным диабетом, язвенной болезнью и т. д.
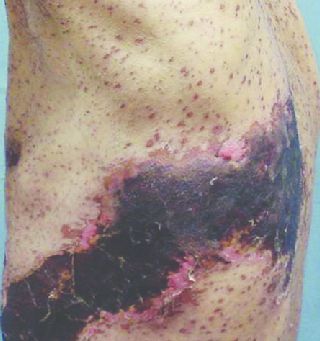
Менингоэнцефалитическая форма
Чаще наблюдается при расположении сыпи на голове. Повышается температура, возникают головные боли, тошнота и рвота, не приносящая облегчения, менингеальный синдром, нарушения сознания, кома. Летальность при этом состоянии — свыше 60 %.
Диссеминированная форма
Возникает при СПИДе. Высыпания распространяются по всему кожному покрову. Часто при этом поражаются внутренние органы — лёгкие, мозг, печень, почки. Прогноз неблагоприятный.
Ганглионевралгическая форма
Характерные высыпания отсутствуют, но есть явный болевой синдром. Диагностика крайне затруднительна. Из-за очень позднего диагноза лечение сводиться лишь к купированию боли. Применение противовирусных препаратов в отсроченный период явно не влияет на процесс.
Опоясывающий герпес при беременности
У беременных опоясывающий герпес (при отсутствии ВИЧ) обычно не имеет каких-либо отличий. Он не влияет на течение беременности и не вызывает поражения плода/ребёнка[2][3][6][8][10].
Патогенез опоясывающего герпеса
Даже спустя много лет после перенесённой ветряной оспы вирус сохраняется в межпозвоночных нервных узлах и задних корешках спинного мозга. Под воздействием провоцирующего фактора (ВИЧ, стресса, приёма иммунодепрессантов, онкологии, радиации, пересадки органов и других) он активизируется и выходит из нервных клеток. Продвигаясь по аксонам чувствительных нервных стволов (чаще межрёберных, тройничного нерва) до кожного покрова, вызывает характерное поражение кожи — болезненную везикулёзную сыпь.
Такой процесс происходит у людей с наличием специфических антител класса G в низких концентрациях и сниженным уровнем клеточного иммунитета.
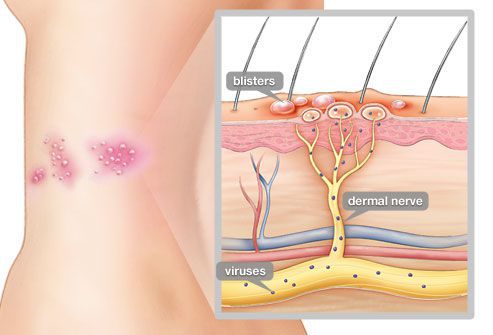
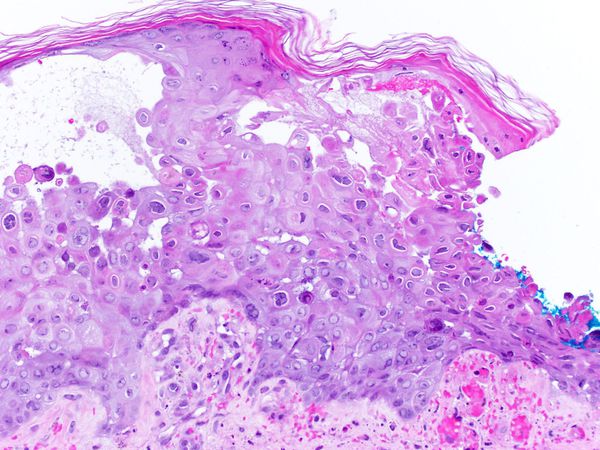
Патоморфологические изменения кожи напоминают изменения при простом герпесе:
- возникает внутриклеточный и межклеточный отёк эпидермиса;
- в верхних отделах росткового слоя образуются пузырьки;
- происходит баллонирующая дегенерация и дистрофия цитоплазмы — клетки шиповатого слоя округляются, увеличиваются и отделяются друг от друга и разрушаются;
- появляются гигантские клетки, которые содержат несколько ядер, в том числе с эозинофильными включениями.
В патогенезе болезни ведущими являются не эпителиотропные свойства вируса, а нейротропные. Из-за часто повторяющихся болевых стимулов, частичного повреждения миелиновой оболочки, покрывающей аксоны и нейроны, и участков чувствительных нервов вирус повышает чувствительность ноцицепторов центральной нервной системы[1][2][5][7][10].
Классификация и стадии развития опоясывающего герпеса
МКБ-10 (Международная классификация болезней) выделяет семь вариантов опоясывающего герпеса (B02):
- B02.0 — опоясывающий лишай с энцефалитом;
- B02.1 — опоясывающий лишай с менингитом;
- B02.2 — опоясывающий лишай с другими осложнениями со стороны нервной системы: постгерпетический ганглионит узла коленца лицевого нерва, полиневропатия, невралгия тройничного нерва;
- B02.3 — опоясывающий лишай с глазными осложнениями: блефарит, конъюнктивит, иридоциклит, ирит, кератит, кератоконъюнктивит, склерит;
- B02.7 — диссеминированный опоясывающий лишай;
- B02.8 — опоясывающий лишай с другими осложнениями;
- В02.9 — опоясывающий лишай без осложнений.
По клинической картине выделяют две основные формы заболевания:
- Типичная (без осложнений и с осложнениями):
- эритематозная — покраснения;
- везикулёзная — покраснение с образованием везикул (пузырьков);
- пустулёзная — покраснение, везикулы, нагноение пузырьков;
- буллёзная — тяжело протекающая форма с появлением на коже пузырей, наполненных экссудатом, впоследствии нередко нагнаивающихся.
- Атипичная (без осложнений, с осложнениями):
- абортивная — наблюдается лишь гиперемия, иногда возникают папулы, но без везикул, т. е. без пузырьков;
- геморрагическая — содержимое везикул пропитывается кровью;
- гангренозная — с некрозом тканей;
- генерализованная — обширные высыпания, поражающие несколько участков кожи;
- диссеминированная (в т. ч. у ВИЧ-инфицированных) — обширные высыпания с поражениями внутренних органов; крайне неблагоприятный прогноз;
- опоясывающий герпес с поражением органа зрения (офтальмогерпес с развитием кератита, эписклерита, иридоциклита) и неврита зрительного нерва;
- опоясывающий герпес с поражением слизистой полости рта, глотки, гортани, ушной раковины и слухового прохода.
По степени тяжести заболевание может быть:
- лёгким;
- среднетяжёлым;
- тяжёлым (с осложнениями) [1][2][10]
Осложнения опоясывающего герпеса
- Поперечный миелит — острое воспаление серого и белого вещества одного или нескольких прилегающих сегментов спинного мозга. Возникают головные, шейные и спинные боли. Затем добавляется чувство слабости, опоясывающей скованности груди и живота — двигательные параличи, задержка мочи и кала. Для диагностики проводится МРТ и анализы ликвора.
- Менингоэнцефалит — резкое повышение температуры, сильная головная боль, тошнота, рвота, менингеальный симптомы, нарушение сознания. Диагностируется с помощью МРТ и анализов ликвора. Прогноз неблагоприятный.
- Офтальмогерпес — покраснение, нарушение зрения, боль в глазу. В итоге приводит к глаукоме и слепоте.
- Отит — боли в ухе, повышение температуры тела, выделения из уха, нарушения слуха. Может привести к глухоте.
- Ганглионеврит — воспаление нервного ганглия с относящимися к нему нервными стволами. Сопровождается выраженными стреляющими, жгучими болезненными ощущениями, которые возникают из-за малейших воздействий на поражённый очаг. Возникает в основном у пожилых больных при отсутствии своевременного лечения.
- Бактериальная суперинфекция — нагноение участков высыпаний.
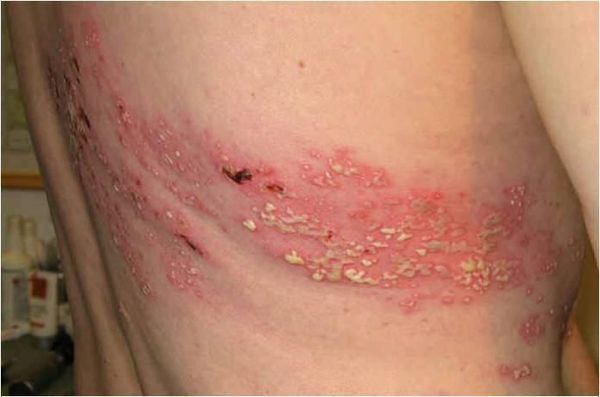
- Диссеминация у больных СПИДом — распространение вируса. Приводит к бронхиту, эзофагиту, гастриту, колиту, циститу, миозиту, перикардиту, плевриту, перитониту, пневмонии, гепатиту, миокардиту и артриту[1][4][9][10].
Диагностика опоясывающего герпеса
Лабораторная диагностика:
- Клинический анализ крови: нормоцитоз (нормальные размеры эритроцитов) или лейкопения (сниженное количество лимфоцитов). При присоединении вторичной флоры возможен нейтрофильный лейкоцитоз — чрезмерно повышенный уровень нейтрофилов. СОЭ в норме или повышена.
- Биохимический анализ крови: как правило, без существенных отклонений, зависит от распространённости процесса и наличия сопутствующих заболеваний.
- ИФА-диагностика крови: выявление повышенного титра IgG антител как маркера инфицирования вирусом, нарастание титра в 4 раза, иногда появление IgM к вирусу ветряной оспы.
- ПЦР биологического материала (отделяемого высыпаний, ликвора, крови): выявление ДНК вируса.
- Экспресс-методы — изучение под микроскопом мазков-отпечатков из высыпаний: обнаруживаются гигантские многоядерные клетки — симпласты — с внутриядерными включениями и специфические антигены с моноклональными антителами. Проводится в основном в научных целях.
- Общий анализ мочи неинформативен[1][2][5][7][9][10].
Дифференциальная диагностика:
- везикулёзный осповидный риккетсиоз — пребывание на очаговой территории, факт укусу клеща, первичный аффект, панваскулит (воспаление стенок сосуда), генерализованная лимфаденопатия;
- инфекция простого герпеса — одиночные пузырьки, чаще в области губ и половых органов, отсутствие явных болей;
- ветряная оспа — контакт с больным ветряной оспой или опоясывающим герпесом, отсутствие ветряной оспы в прошлом, единичные несливающиеся везикулы по всему телу, отсутствие болей в местах высыпаний;
- энтеровирусная инфекция — теплое время года, преимущественное поражение кистей и стоп, в основном папулёзные элементы сыпи, часто в совокупности с синдромом поражение ЖКТ;
- укусы блох и клопов — яркая зудящая сыпь — папулы, гиперемия в местах укусов — первичные аффекты, наличие элементов в основном на открытых участках кожи;
- болевая форма терапевтических заболеваний до характерных высыпаний — стенокардия, инфаркт, печёночная и почечная колики — заключение делается на основании характерных изменений биохимии, УЗИ и ЭКГ;
- рожистое воспаление — отсутствие везикул, характерный вид пламени[1][3][4][10].
Лечение опоясывающего герпеса
Пациентов с тяжёлыми формами опоясывающего герпеса необходимо госпитализировать в инфекционный стационар. Остальные больные при отсутствии серьёзных сопутствующих состояний могут лечиться на дому.
В первую очередь показан приём препаратов прямого противогерпетического действия (на основе ацикловира) в высоких дозировках. Он снижает выраженность и длительность инфекционного и постинфекционного (болевой синдром) процесса.
Начать такое нужно как можно раньше — не позднее семи дней от начала болезни и трёх дней от появления сыпи.
При применении препаратов в более поздние сроки их эффективность резко снижается, так как вирус уже достиг пика своего развития и вызвал каскад иммунонейропатологических реакций.
Использование местных средств против герпеса — мазей и кремов — оказывает слабый терапевтический эффект.
Для подсушивающего, местного антисептического действия используют любой местный антисептик подобного рода — цинковые болтушки, растворы бриллиантового зелёного.
При обширных поражениях, сопровождающихся выраженной воспалительной реакцией, используются противовоспалительные средства, глюкокортикостероиды и противоаллергические препараты.
При выраженных болях (ганглионевритах) стандартные противоболевые средства (НПВС) малоэффективны, поэтому предпочтение следует отдавать антиконвульсантам центрального действия и антидепрессантам. Физиотерапия ослабляет болевые ощущения. Приём витаминов, БАДов и т. п. явного значения не имеет[1][2][3][8][10].
Прогноз. Профилактика
При неосложнённых и локализованных формах болезни прогноз благоприятный. При развитии ганглионевритических болей может существенно снизиться качество жизни на достаточно длительный срок (до года), а при менингоэнцефалитической и диссеминированной формах — на ещё более серьёзный срок, нередки летальные исходы.
Профилактика болезни в очаге не проводится. После пребывания больного в палате для дезинфекции достаточно проветрить помещение (при диссеминированных формах).
В целях неспецифической профилактики опоясывающего герпеса нужно постараться вести здоровый образ жизни, сбалансировано и полноценно питаться, избегать стрессовых ситуаций.
В качестве специфической профилактики используются вакцины против ветряной оспы — “Варилрикс” и “Окавакс”. Их можно делать как до болезни ветряной оспы (детям и неболевшим взрослым), так и после (пожилым людям с риском реактивации вируса).
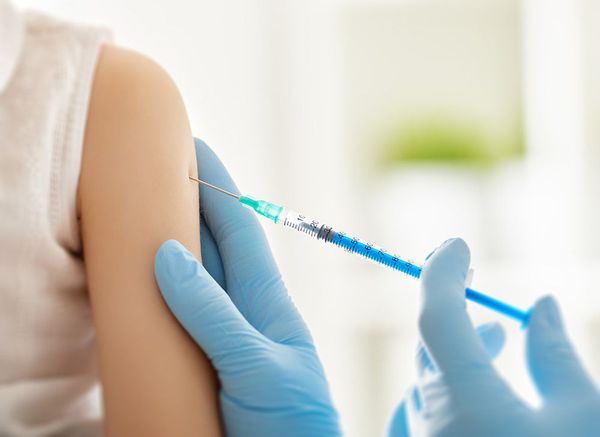
В США для вакцинации взрослых используют вакцину Zostavax (в России не зарегистрирована). Она позволяет снизить риск развития опоясывающего герпеса на 51 %, а риск постгерпетической невралгии — на 67 %[1][7][10].
Источник
