Уход за кожей ушами глазами больного

ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Содержание
Уход за носом
Уход за ушами
Уход за глазами
Уход за полостью рта
Что делать нельзя
Если вы ухаживаете за ослабленным или обездвиженным человеком, помните о правилах гигиены и специальном уходе за телом. Вместе с экспертами мы подготовили памятку о способах ухода за лицом человека и рекомендациях по проведению процедур.
О чем нужно помнить:
- Глаза. Важно предотвратить гнойные заболевания.
- Уши. Важно не допустить появление серных пробок. Они снижают слух и создают ощущение шума в ушах.
- Нос. Важно очищать нос от слизи и корочек. Они затрудняют дыхание и доставляют дискомфорт.
- Рот. Важно снизить риски развития стоматита и образования язв. Правильный уход регулирует слюноотделение для увлажнения слизистой оболочки рта.
Важно
Всегда предупреждайте человека о всех своих действиях и манипуляциях. Даже если он спит или находится без сознания, и, как вам кажется, не слышит и не понимает вас.
Уход за носом
Проводите процедуру ежедневно, а также по мере необходимости.
Вам понадобится:
- Ватные палочки или турунды из марлевых салфеток. Стерильные турунды можно приобрести в аптеке или сделать их из чистых ватных дисков: возьмите половинку ватного диска и накрутите его на конец зубочистки, затем уберите зубочистку и дополнительно уплотните турунду скручиванием.
- Вазелиновое масло (или оливковое/ детское увлажняющее масло),
- Полотенце или пеленка.
- Вымойте руки и наденьте перчатки.
- Наденьте фартук на больного.
- Смочите ватную палочку (турунду) во флаконе с вазелиновым маслом. Палочка (турунда) должна быть смочена равномерно и умеренно, чтобы масло не капало с нее.
- Возьмите палочку или турунду в правую руку. Левой приподнимите кончик носа пациента и аккуратно, вращательными движениями введите палочку (турунду) в ноздрю.
- Если в носу у больного человека сухие корочки, подержите палочку (турунду) 1-2 минуты для их размягчения.
- Достаньте ватную палочку вращательными движениями.
- Возьмите чистую палочку (турунду), смочите во флаконе с вазелиновым маслом и повторите процедуру до полного удаления корочек.
- Обработайте другой носовой ход аналогичным способом.
Важно
Не вводите турунду или ватную палочку глубоко в носовой ход – так вы можете причинить боль и повредить слизистую носа или тонкие перегородки.
Уход за ушами
Вам понадобится:
- Кипяченая вода комнатной температуры.
- Емкость для воды.
- Ватный диск (турунды или марлевые салфетки).
- Полотенце или пеленка.
- Впитывающая пеленка (если человек не может сидеть).
Проводите процедуру 1-2 раза в неделю, а также по мере загрязнения ушных раковин.
- Вымойте руки.
- Положите на грудь больного полотенце или пеленку. Если человек не может сидеть, постелите ему под голову впитывающую салфетку (пеленку).
- Смочите ватный диск (турунду или марлевую салфетку) в воде и отожмите.
- Двумя пальцами осторожно оттяните верхнюю часть ушной раковины, чтобы выпрямить слуховой проход.
- Аккуратно протрите ушную раковину и область за ушами.
- Повторите обработку 4-5 раз, меняя ватные диски (турунды, марлевые салфетки).
- Обработайте другое ухо аналогичным способом.
Важно
- Не чистите наружный слуховой проход острыми предметами и ватными палочками – они могут повредить барабанную перепонку или стенку слухового прохода, а также занести инфекцию.
- Если вам кажется, что у больного человека образовалась серная пробка, обратитесь к врачу. Не пытайтесь избавиться от нее самостоятельно!Шум в ушах может быть последствием инфекции или принятия препаратов.
Уход за глазами
Вам понадобится:
- Кипяченая вода (или отвар ромашки) комнатной температуры.
- Емкость для воды.
- Марлевые шарики (или ватные диски).
- Полотенце или пеленка.
Проводите процедуру ежедневно по утрам после пробуждения больного, так как во время сна в глазах образуются выделения, которые склеивают ресницы. На веках могут появляться сухие корочки, которые необходимо убирать.
- Вымойте руки.
- Приготовьте емкость с водой или отваром ромашки.
- Положите на грудь больного полотенце.
- Возьмите марлевый шарик или ватный диск и смочите его в растворе, отожмите.
- Протрите ресницы и веки по направлению от наружного угла к внутреннему.
- Повторите обработку 4-5 раз, меняя шарики (ватные диски).
- Промокните остатки раствора на глазах сухим шариком (ватным диском).
- Обработайте другой глаз аналогичным способом.
Иногда процесс моргания у больного замедляется, поэтому слизистая глаза может пересыхать. Чтобы этого избежать, можно использовать увлажняющие капли («Искусственная слеза») -1-2 капли в уголок глаза каждые 2 часа. Перед применением проконсультируйтесь с врачом.
Важно
- Не протирайте оба глаза одним и тем же марлевым шариком или ватным диском – вы можете занести инфекцию из одного глаза в другой.
- Не используйте вату, так как она оставляет ворс на ресницах.
- Не протирайте глаза раствором перекиси водорода вместо воды или отвара ромашки. При попадании в глаза он может вызвать боль и раздражение.
Уход за полостью рта
Проводите процедуру ежедневно утром и вечером, а также после каждого приема пищи и после приступов рвоты. У тяжелобольных людей возрастает риск возникновения инфекций полости рта, поэтому требуется постоянный уход.
Вам понадобится:
- Щетка и шпатель для полости рта (можно купить в аптеке).
- Марлевые салфетки.
- Свежевыжатый лимонный сок с глицерином (1:2).
- Емкость.
- Непромокаемые пеленка или полотенце.
- Гигиеническая помада.
Заменить шпатель, марлевые салфетки и лимонный сок с глицерином можно специальными палочками по уходу за полостью рта – продаются в аптеке.
- Поверните больного на бок так, чтобы его лицо находилось на краю подушки.
- Под его головой и на грудной клетке расстелите впитывающую пеленку.
- Поставьте емкость под подбородок.
- Смочите зубную щетку лимонным соком с глицерином.
- Попросите приоткрыть рот или бережно, не применяя силы, сделайте это сами с согласия больного.
- «Выметающим» движением сверху вниз проведите по нижней и верхней челюстям человека. Повторите несколько раз в течение 30-40 секунд.
- Оберните шпатель марлевой салфеткой и смочите его в лимонном соке с глицерином.
- Аккуратно обработайте внутреннюю поверхность щек, язык, подъязычную область, твердое небо. Если на языке есть налет, его необходимо очистить мягкой щеткой или шпателем с марлевой салфеткой.
- Намажьте губы человека гигиенической помадой (по желанию).
Важно
Не обязательно во время чистки зубов переворачивать лежачего больного с одной стороны на другую – всю полость рта можно обработать в позе на боку.
- Если человек в сознании, пусть он чистит зубы щеткой и пастой сам, а вы помогайте ему при необходимости! Если больному сложно дойти до ванной, организуйте все для этого в постели, используя фартук, полотенце и емкость для сплевывания. Важно, чтобы человек сохранял самостоятельность до тех пор, пока это возможно.
Важно
- Для профилактики воспаления слизистой рта (стоматита) можно применять антисептические растворы и спреи. Если больной может самостоятельно полоскать, то в виде жидкости, если нет – в виде спрея.
- 2-3 раза в день можно давать рассасывать маленький кусочек льда. Он освежит полость рта.
Что делать нельзя
- Не проводите уход без консультации с врачом при раке органов ротовой полости. Иногда после химиотерапии в полости рта появляются язвы овальной формы (афты). В этом случае обработка полости рта раствором лимонного сока и глицерина опасна и болезненна.
- Не чистите зубы щеткой и пастой, если человек не может вставать с кровати или садиться, и у него нет возможности прополоскать рот. В таком случае используйте специальные палочки или шпатель с марлевой салфеткой.
- Не используйте жесткую щетку или средней жесткости – можно повредить десны.
Важно
Если человек носит зубные протезы важно вынимать их и тщательно проводить гигиену ротовой полости от остатков пищи, промывать сами протезы. Следите, чтобы они не натирали. При необходимости обратитесь к специалисту.
Скачать памятку в формате pdf можно здесь.
В создании материала участвовали: Е.Н. Семенова, ГБУЗ «Центр паллиативной помощи ДЗМ», Е.А. Дружинина, филиал «Хоспис «Царицыно», Ариф Ибрагимов, ГБУЗ «Центр паллиативной помощи ДЗМ», ГБУ «НИИОЗММ ДЗМ».
Материал подготовлен при участии «Мастерской заботы», проекта благотворительного фонда помощи хосписам «Вера», с использованием гранта президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Важно
Уход за ногтями
Правила маникюра и педикюра для человека в тяжелом состоянии
Важно
Уход за телом
Как правильно мыть человека в кровати, как оборудовать ванную комнату и за чем следить во время гигиенических процедур
Уход
Уход за телом
Как правильно мыть человека в кровати, как оборудовать ванную комнату и за чем следить во время гигиенических процедур
Портал «Про паллиатив» – крупнейший информационный проект в стране, посвященный помощи неизлечимо больным людям и их родным Мы помогаем родственникам тяжелобольных людей разобраться в том, как ухаживать за ними дома, как добиться поддержки от государства и как пережить расставание, а медикам – пополнять свои знания о паллиативной помощи.
Почему это важно
Источник
Уход за кожей – одна из основных задач личной гигиены хирургического больного.
В плановом порядке 1 раз в неделю больных моют в ванне или под душем. Сначала ванну заполняют холодной водой, а затем горячей, температуру контролируют термометром. Она не должна превышать 38-39 °С. Больного моют индивидуальной (одноразовой) мочалкой: сначала голову и шею, а затем туловище и ноги. Если по состоянию больного общая ванна не показана, его укладывают на деревянный щит, лежащий над ванной, и обмывают на щите (рис. 3.1). Медицинская сестра или санитарка моет больного, поливая тёплой водой (38 °С) из душа.
Средняя продолжительность гигиенической ванны 20-30 мин. После ванны больного обтирают полотенцем или простынёй. После каждого больного ванну дезинфицируют (дезинфицирующим средством двукратно с интервалом 15 мин).
Хирургическим больным с постельным режимом проводится: – обязательное мытьё рук до и после еды, а также после туалета
(рис. 3.2);
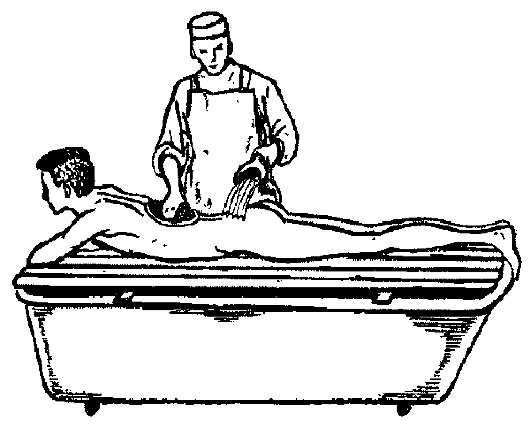 Рис. 3.1. Гигиеническая ванна на щите.
Рис. 3.1. Гигиеническая ванна на щите.
 Рис. 3.2. Мытьё рук тяжелобольному.
Рис. 3.2. Мытьё рук тяжелобольному.
– умывание 2 раза в день (шея, лицо и руки); – ноги моют 1-2 раза в неделю.
– подмывание тяжёлых больных проводят после каждого акта мочеиспускания и дефекации;
– волосы головы моют 1 раз в неделю (рис. 3.3), а причёсывают волосы ежедневно;
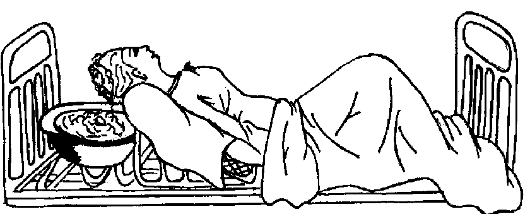 Рис. 3.3. Мытьё головы тяжелобольному.
Рис. 3.3. Мытьё головы тяжелобольному.
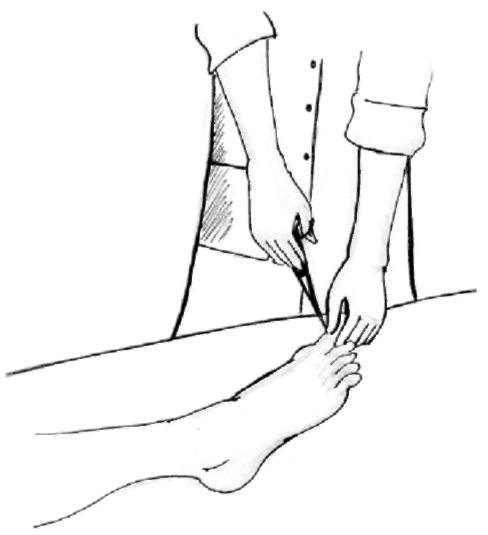 Рис. 3.4. Стрижка ногтей тяжелобольному.
Рис. 3.4. Стрижка ногтей тяжелобольному.
– регулярное бритьё бороды и усов у мужчин;
– стрижка ногтей на руках и ногах 1 раз в 10 дней (рис. 3.4).
При плохом уходе за кожей и резком ослаблении организма на участках, где кожа длительно сдавливается между костью и постелью у тяжёлых, лежачих больных возникают пролежни (рис. 3.5, 3.6). В зависимости от расположения больного (на спине, на боку, на животе, сидя) точки давления изменяются.
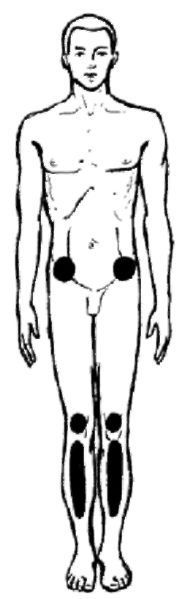 Рис. 3.5. Типичная локализация пролежней на передней поверхности тела.
Рис. 3.5. Типичная локализация пролежней на передней поверхности тела.
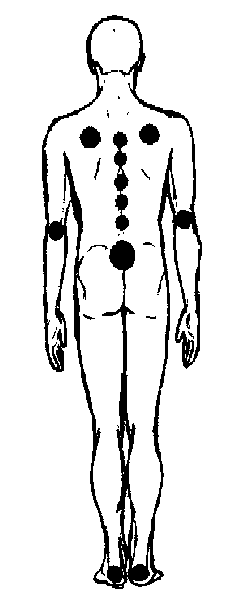 Рис. 3.6. Типичная локализация пролежней на задней поверхности тела.
Рис. 3.6. Типичная локализация пролежней на задней поверхности тела.
Чаще всего пролежни бывают в области остистых отростков позвонков, крестца, пяток, ушных раковин, локтей, коленей, тазовых
остей, большого вертела бедренной кости, выступа малой берцовой кости, седалищного бугра.
Реже пролежни бывают в области затылка, сосцевидного отростка, акромиального отростка лопатки, ости лопатки, латерального мыщелка, пальцев стоп.
Кроме того, пролежни могут возникать у пациентов как осложнения медицинских манипуляций (ятрогенные):
■ пролежни трахеи от длительного пребывания в ней эндотрахеальной трубки;
■ пролежни пищевода от длительного пребывания в нём толстого
зонда;
■ пролежни прямой кишки от длительного пребывания в ней газоотводной трубки;
■ пролежни на подлежащих участках тела, когда больной при возбуждении длительно фиксирован к кровати (вязками);
■ при давлении со стороны искусственных аппаратов, гипсовой повязки, дренажей.
В плане профилактики ятрогенных пролежней необходимо все медицинские манипуляции выполнять в соответствии с инструкциями (приказ МЗ ? 123 от 17.04.02 г. «Об утверждении отраслевого стандарта «Протокол ведения больных. Пролежни»).
Основная причина пролежней
Плохой (недостаточный) уход за больным.
Факторы, способствующие развитию пролежней:
1) тяжёлое состояние больного, ограничивающее его подвижность и вызывающее нарушение кровоснабжения в подлежащих участках тела;
2) повреждение мягких тканей от трения, возникающего при перемещении больного, когда кожные покровы тесно соприкасаются с грубой поверхностью, и приводящего к травме кожи и более глубоких мягких тканей;
3) повреждение от сдвига, возникающее в том случае, когда кожные покровы не подвижны, а происходит смещение тканей, расположенных более глубоко (смещение больного от изголовья вниз и наоборот), – это приводит к нарушению микроциркуляции и повреждению кожи;
4) недержание мочи, кала;
5) общее истощение;
6) заболевание сердечно-сосудистой системы с недостаточностью кровообращения;
7) заболевание центральной нервной системы;
8) сахарный диабет;
9) недостаточное содержание в пище жидкости, белка и витаминов;
10) наличие в постели влаги, крошек, складок, заплаток и швов на простыне;
11) снижение кровообращения в нижних и верхних конечностях и местах, плотно прилегающих к постели;
12) травмы позвоночника, костей таза, органов брюшной полости.
Профилактика пролежней:
1) проводить осмотр частей тела, подверженных образованию пролежней, не менее чем один раз в день;
2) изменять положение тела больного через каждые 2 ч;
3) предупреждать трение и сдвиг тканей, возникающих во время перемещения больного или при его неправильном размещении («сползание» с подушек, положение «сидя» в кровати);
4) следить за чистотой постели, чтобы не было крошек, складок, сырости (чистое, сухое бельё);
5) не выдёргивать простыню из-под больного при смене постельного белья, а осторожно повернуть его на бок – подвернуть грязную простыню, постелить чистую и больного осторожно повернуть на сухое чистое место;
6) проводить обтирание водой и делать массаж подлежащих участков тела;
7) протирать кожу подлежащих участков (спины, ягодиц, рук, ног) дважды в день камфорным спиртом или 70% спиртом до появления активной гиперемии для улучшения микроциркуляции и с целью профилактики инфекции;
8) проводить разгрузку мест сдавления с использованием подкладных резиновых кругов, покрытых пелёнкой (под крестец), ватномарлевых кружков или поролоновых прокладок под локти, пятки и затылок;
9) использовать противопролежневый матрац (матрац с постоянно меняющимся давлением в отдельных секциях);
10) обеспечить больного правильным (рациональным) питанием и питьём;
11) обучить больного приёмам самопомощи для перемещения. Запомните! Пролежни легче предупредить, чем лечить.
Стадии развития пролежней
1. Стадия ишемии: вначале кожа в месте сдавления бледная, истон- чённая, сухая, нарушается чувствительность, затем появляется гиперемия (рис. 3.7).
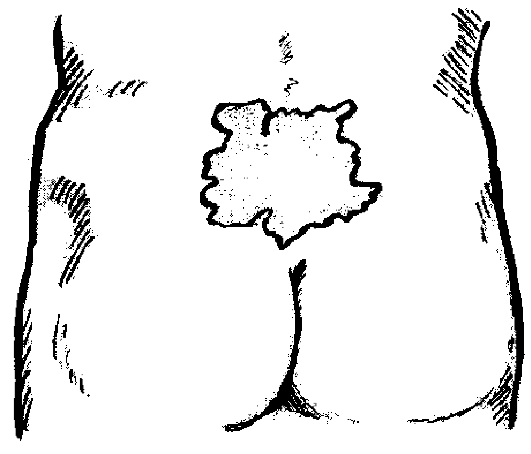 Рис. 3.7. Пролежень в стадии ишемии.
Рис. 3.7. Пролежень в стадии ишемии.
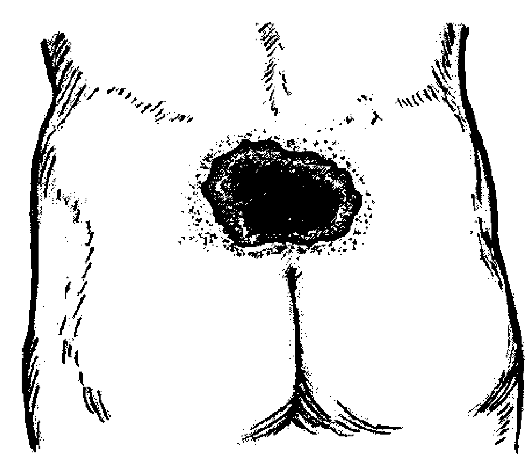 Рис. 3.8. Пролежень в стадии поверхностного некроза.
Рис. 3.8. Пролежень в стадии поверхностного некроза.
2. Стадия поверхностного некроза: на фоне гиперемии появляется припухлость, в центре участок некроза чёрного или коричневого цвета (рис. 3.8).
3. Стадия гнойного расплавления: присоединяется инфекция, появляется гнойное отделяемое, воспаление прогрессирует и распространяется вглубь, поражая мышцы и кости (рис. 3.9, 3.10).
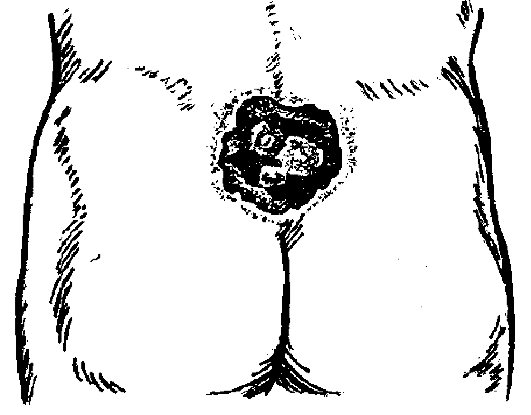 Рис. 3.9. Пролежень в стадии гнойного расплавления.
Рис. 3.9. Пролежень в стадии гнойного расплавления.
 Рис. 3.10. Пролежень в стадии прогрессирования и распространения.
Рис. 3.10. Пролежень в стадии прогрессирования и распространения.
Лечение пролежней
В стадию ишемии – усиление профилактики, применение УФОоблучения, обработка кожи камфорным спиртом.
В стадию поверхностного некроза применяют дубящие средства – крепкий раствор марганца, спиртовый раствор бриллиантового зелё- ного для образования струпа.
В стадию гнойного расплавления – лечение по законам раневого процесса.
Запомните! Уход за пациентом с пролежнями необходимо осуществлять чистыми руками в перчатках.
Особенности ухода за больным с пролежнями:
– больной должен находиться на функциональной кровати с поручнями и хорошо натянутой сеткой;
– постельное бельё должно быть хлопчатобумажным. Одеяло лёгкое;
– под уязвимые участки необходимо подкладывать валики и подушки из поролона;
– изменение положения тела осуществлять каждые 2 ч, в том числе в ночное время по графику: низкое положение Фаулера, положение «на боку», положение Симса, положение «на животе»;
– перемещение больного осуществлять бережно, исключая трение и сдвиг тканей, приподнимая его над постелью или используя подкладную простыню;
– не допускать, чтобы в положении «на боку» больной лежал непосредственно на большом вертеле бедра;
– не подвергать участки риска трению. Массаж всего тела, в том числе около участков риска, проводить после обильного нанесения питательного (увлажняющего) крема на кожу;
– мытьё кожи проводить без трения и кускового мыла, использовать жидкое мыло. Тщательно высушить кожу после мытья промокающими движениями;
– использовать непромокаемые пелёнки и подгузники, уменьшающие чрезмерную влажность;
– максимально расширять активность больного: обучить его самопомощи для уменьшения давления на точки опоры. Поощрять его изменять положение: поворачиваться, используя поручни кровати, подтягиваться;
– научить родственников и других лиц, осуществляющих уход, уменьшать риск повреждения тканей под действием давления;
– не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении – подсушивать, используя присыпки без талька, при сухости – увлажнять кремом;
– постоянно поддерживать комфортное состояние постели: стряхивать крошки, расправлять складки;
– обучить больного дыхательным упражнениям и поощрять его выполнять их каждые 2 ч.
Уход за полостью рта
Тяжелобольным проводится регулярная чистка зубов, полоскание рта утром и вечером, и после каждого приёма пищи. Чистят зубы зубной щёткой без пасты, а при отсутствии зубной щётки можно ис-
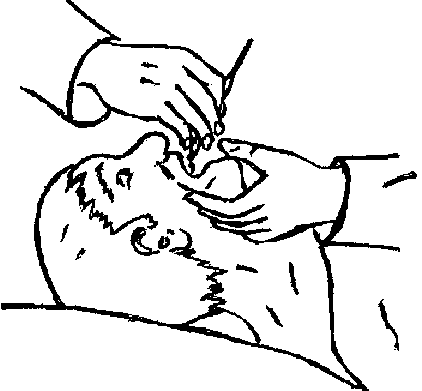 Рис. 3.11. Туалет полости рта у тяжелобольного.
Рис. 3.11. Туалет полости рта у тяжелобольного.
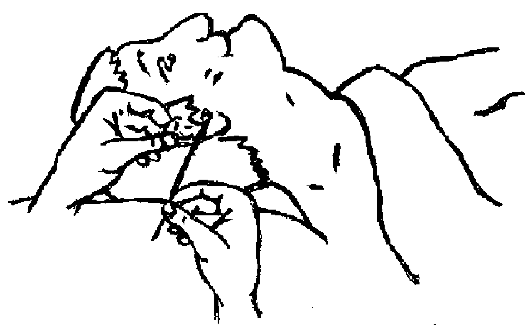 Рис. 3.12. Уход за ушами у тяжелобольного.
Рис. 3.12. Уход за ушами у тяжелобольного.
пользовать марлевый шарик, закреплённый на зажиме или пинцете. Больным после приёма пищи медсестра пинцетом с шариком, смоченным 2% содой или раствором фурацилина, или тёплой кипячёной водой протирает язык и зубы (рис. 3.11).
Уход за ушами
Тяжело больным ушные раковины обтирают влажным полотенцем, а наружный слуховой проход очищают ватным фитильком, после закапывания 3% перекиси водорода следующим образом: левой рукой оттягивают ушную раковину кзади и кверху, а правой осторожно вводят ватный фитилёк в наружный слуховой проход и лёгкими вращениями фитиля очищают его (рис. 3.12).
Уход за глазами
Тяжелобольным во время утреннего туалета необходимо протирать глаза ватным шариком, смоченным кипячёной водой (по направлению от наружного угла глаза к внутреннему) (рис. 3.13).
 Рис. 3.13. Обработка глаз тяжелобольному.
Рис. 3.13. Обработка глаз тяжелобольному.
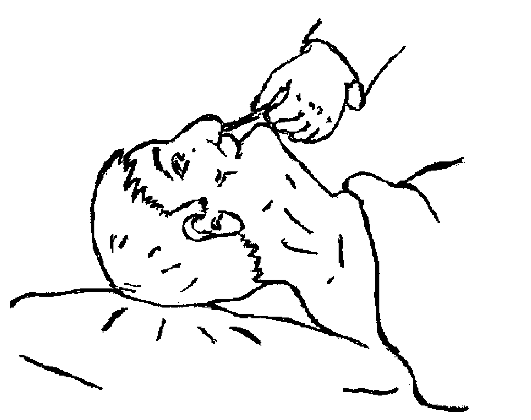 Рис. 3.14. Обработка носовых ходов тяжелобольному.
Рис. 3.14. Обработка носовых ходов тяжелобольному.
Уход за носом
Тяжелобольным в носовые ходы вводят ватную турунду, смоченную вазелиновым маслом или глицерином на 2-3 мин, после чего вращательными движениями вытаскивают её и удаляют при этом корочки (рис. 3.14).
Уход за больным при рвоте
(рис. 3.15)
Рвота – это обратное движение желудочного содержимого в полость рта и наружу. Попадание рвотных масс в дыхательные пути может вызвать удушье, и даже смерть больного.
Помощь при рвоте: если позволяет состояние, больного следует усадить, ко рту поднести лоток, придерживая больного за плечи и несколько наклоняя его вперёд.
Если больного нельзя усадить, то поворачивают его набок, а голову несколько свешивают с кровати и подставляют лоток.
После рвоты больной поласкает рот и протирает его. Если больной без сознания, рот ему протирают 2% раствором соды или слабым раствором марганца. Рвотные массы сохраняют для осмотра врачом.
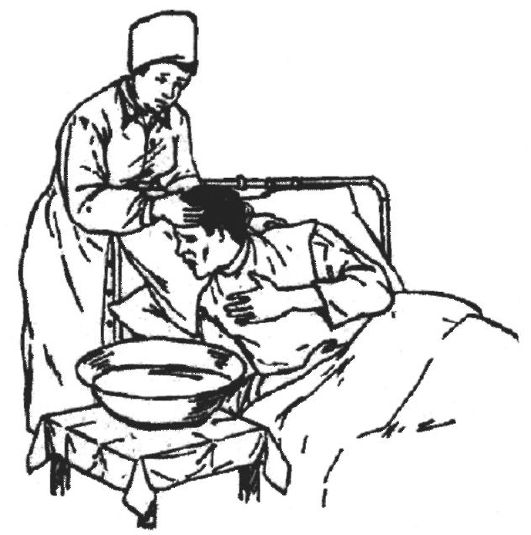 Рис. 3.15. Уход за больным при рвоте.
Рис. 3.15. Уход за больным при рвоте.
 Рис. 3.16. Прибор для промывания желудка.
Рис. 3.16. Прибор для промывания желудка.
Промывание желудка
При нарушении эвакуации и переполнении желудка, возможно, его опорожнение путём промывания (рис. 3.17).
Для этого готовят:
√ стеклянную воронку ёмкостью 1 л;
√ резиновую трубку со стеклянной трубкой длиной 70 см, при помощи которой к трубке можно присоединить желудочный зонд;
√ толстый стерильный желудочный зонд диаметром 1 см и длиной 1 м; один конец трубки срезан, а другой закруглён и имеет два боковых отверстия; на расстоянии 40 см от закруглённого конца имеется метка;
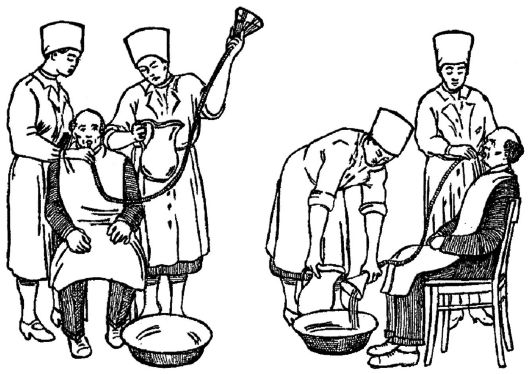 Рис. 3.17. Промывание желудка.
Рис. 3.17. Промывание желудка.
√ перчатки;
√ клеёнчатый фартук;
√ эмалированный таз;
√ 5-10 л кипячёной воды температурой 25-26 °С; √ чистое полотенце.
При выраженном рвотном рефлексе используют поверхностный анестетик (для подавления рвотного рефлекса на введение зонда).
Собирают прибор для промывания желудка: соединяют один конец резиновой трубки с желудочным зондом при помощи стеклянной трубки (рис. 3.16).
Измеряют у больного (в положении стоя) расстояние от пупка до резцов, прибавляя расстояние в ладонь больного, и делают отметку на зонде (это расстояние до входа в желудок) – ориентировочная глубина введения зонда.
Больной садится на стул, прислонившись к спинке и слегка наклонив голову вперёд; на него надевают клеёнчатый фартук, между ног ставят таз. Съёмные зубные протезы удаляют. Проводится психологическая подготовка больного (объяснить суть процедуры и получить согласие). Больному нужно объяснить, что он должен делать глота-
тельные движения и не задерживать дыхание, так как глубокие вдохи могут подавить рвотный рефлекс.
Производящий промывание становится справа от больного. В правую руку берёт влажный зонд и держит его на расстоянии 10-15 см от закруглённого конца, левой рукой обнимает шею больного и ею же поддерживает у рта зонд. Больной открывает рот, конец зонда кладут на корень языка, просят сделать глотательные движения и в это время быстро, несмотря на рефлекторные движения больного, продвигают зонд. Когда зонд уже находится в пищеводе, нужно предложить больному сделать несколько глубоких вдохов, одновременно продолжая зонд вводить до метки. Соединив конец зонда с трубкой и воронкой, получают систему из двух сообщающихся сосудов: желудок и воронка.
Держа воронку на уровне колен больного, наполняют её водой и медленно поднимают её выше рта больного на 25 см. При этом воронку нужно держать несколько наклонно, чтобы вместе с водой в желудок не попадал воздух. Как только уровень воды в воронке достигнет трубки, следует опустить воронку вниз, держа её в прежнем положении. Содержимое желудка, разбавленное водой, начнёт поступать в воронку (рис. 3.18).
Когда количество вышедшей жидкости будет приблизительно равно введённой, воронку можно опрокинуть и вылить содержимое её в таз. Процедуру эту повторяют до «чистой воды», т.е. до тех пор, пока всё содержимое желудка не будет выведено из него водой.
По окончании промывания трубку отсоединяют и быстро извлекают зонд. Больному предлагают стакан с водой для полоскания рта. Воронку, трубку и зонд тщательно дезинфицируют, промывают и стерилизуют.
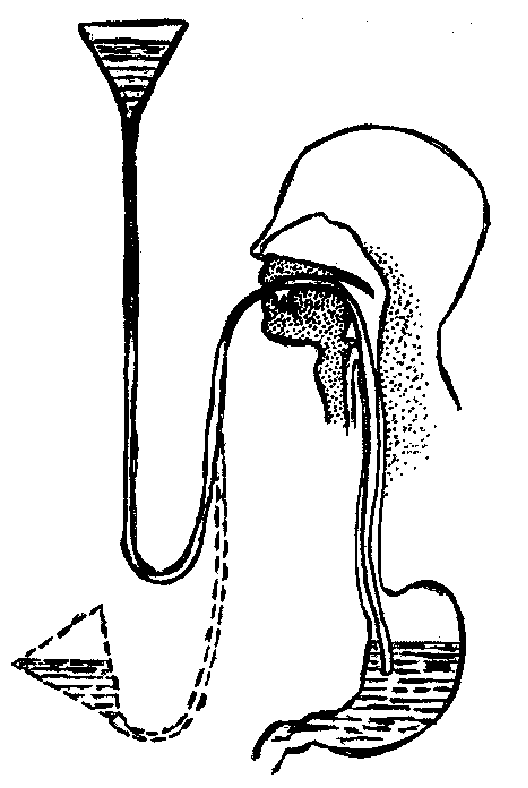 Рис. 3.18. Промывание желудка (схема).
Рис. 3.18. Промывание желудка (схема).
Уход за больным при мочеиспускании
Лежачие больные мочатся в мочеприёмники, которые ставят между ног (перед подачей мочеприёмник ополаскивается тёплой водой). Каждый лежачий больной имеет индивидуальный мочеприёмник. После мочеиспускания больных подмывают.
При задержке мочеиспускания проводится катетеризация мочевого пузыря мягким катетером.
Для этого готовят:
√ стерильный одноразовый полимерный катетер и пинцет в стерильном лотке (пластиковый катетер нужно подержать в горячей, стерильной, дистиллированной воде – он станет менее жёстким); √ 0,02% стерильный раствор фурацилина для обработки наружного
отверстия мочеиспускательного канала; √ стерильное вазелиновое масло или урогель для обработки катетера; √стерильные салфетки; √ мочеприёмник; √ стерильные перчатки.
Больного укладывают на спину. Надевают перчатки. Обрабатывают вход в уретру шариком, смоченным стерильным фурацилином, стерильным пинцетом захватывают стерильный резиновый катетер, смачивают конец катетера стерильным вазелиновым маслом или урогелем. Вводят катетер через уретру в мочевой пузырь, соблюдая правила асептики (рис. 3.19). Опорожняют мочевой пузырь в заранее приготовленный мочеприёмник. Мочеприёмник после использования обрабатывают в дезинфицирующем растворе.
 Рис. 3.19. Катетеризация мочевого пузыря у мужчины и женщины.
Рис. 3.19. Катетеризация мочевого пузыря у мужчины и женщины.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
