Ухода за кожей при пролежнях
Дата публикации: 16 ноября 2018.
Врач-анестезиолог-реаниматолог отделения анестезиологии и реанимации №1
Гапеенко И.А.
Пролежни (гангрена мягких тканей – кожи, подкожной клетчатки и др.) образуются в результате нервно-трофических изменений или нарушений кровообращения у ослабленных и тяжелых больных на тех участках тела, которые подвержены длительному сдавливанию чаще всего из – за вынужденного длительного неподвижного нахождения больного в постели.
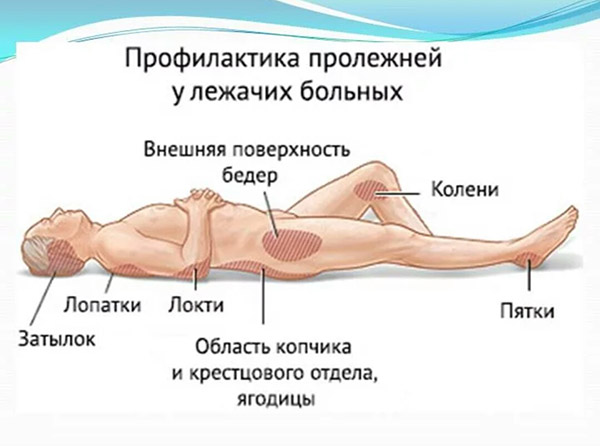
При длительном положении больного на спине, в первую очередь сдавливаются мягкие ткани в области крестца, пяток, затылка, где чаще всего и образуются пролежни. Нередко пролежни появляются и в других местах, где костные выступы расположены непосредственно под кожей (лопатки, большие вертелы бедренных костей и др).
Другими предрасполагающими факторами развития пролежней являются: ожирение или истощение больного; диспротеинемия; анемия; сухость кожи с образованием трещин; повышенная потливость; недержание кала и мочи; любые факторы, вызывающие повышенную влажность постели; любые формы нарушения периферического кровообращения.
Помимо всего прочего пролежни опасны тем, что являются входными воротами для инфекции, что может привести к развитию раневой инфекции и сепсиса.
Классификация по Торрансу
В клинической практике принято классифицировать степени пролежней по 5-ступенчатой разбивке.
- 1 этап. Реактивная гиперемия и покраснение имеет обратимый тип. При надавливании на поражённое место возникает покраснение, которое моментально исчезает. Это говорит о том, что микроциркуляция кровяных сосудов происходит без изменений.
- 2 этап. После надавливания сохраняется эритема (покраснение кожи). Это означает, что участок кожи имеет микрососудистые травмы, воспаление или тканевую отёчность. На кожном покрове формируются явные признаки повреждения (волдыри и так далее). Именно на этом этапе пролежни , начинают приносить пациенту первые болевые ощущения.
- 3 этап. Полное повреждение кожного покрова, доходящее в глубину до границы основной ткани. Края ран имеют чёткие контурные границы. Наблюдается отёчность и эритема. Дно раны заполнено грануляционной тканью, красного или жёлтого цвета распадающихся тканей.
- 4 этап. Как выглядят пролежни на этом уровне заболевания? Повреждены подкожные ткани. Жировой некроз вызван воспалением и тромбозом мелких сосудов. Зона пролежней, как правило, имеет хорошо разграниченные очертания. Дно раны может быть покрыто чёрным некрозом (омертвление тканей).
- 5 этап. Расширенный некроз, с распространением на фасции (плотная оболочка, покрывающая мышцы) и мышечные ткани. Повреждаются суставы и кости, образуя глубокие свищи чёрного цвета.
Различные стадии пролежней имеют определённые методы лечения. На начальном этапе (1, 2 и 3 уровень), достаточным является консервативный метод лечения, основанный на антисептических повязках. При 4 и 5 уровне, исправить положение, можно только при помощи хирургических манипуляций. Надлежащий уход за пролежнями поможет избежать радикальных мер воздействия. Легче болезнь предупредить, чем её лечить, тем более что это очень сложный и трудоёмкий процесс.
Профилактика пролежней. Алгоритм действий

Медицинская сестра должна ежедневно осматривать больного, при выявлении малейших признаков формирования пролежней сообщить врачу. Во многих клиниках широкое распространение получили одноразовые предметы ухода за больными и средства ухода за кожей. Хорошо обезжиривают кожу, разбавленная 1:1 смесь 40% этилового спирта с шампунем. При обтирании обращают внимание на складки кожи, особенно у тучных людей. Больных с нарушением функций органов малого таза, а также длительное время находящимся на постельном режиме следует подмывать не реже двух раз в день. Наиболее известной является система одноразовой санитарной гигиены EURON, включающая различные прокладки с поглощающими слоями разной степени впитываемости; целлюлозные простыни, не образующие складок; влажные бактерицидные салфетки и др.

С целью профилактики пролежней необходимо:
- исключить наличие на постели крошек, складок; длительный контакт кожи с мокрым бельем;
- постельное белье должно быть без рубцов, заплаток, пуговиц;
- область спины, крестца 1-2 раза в день следует протирать камфорным или салициловым спиртом;
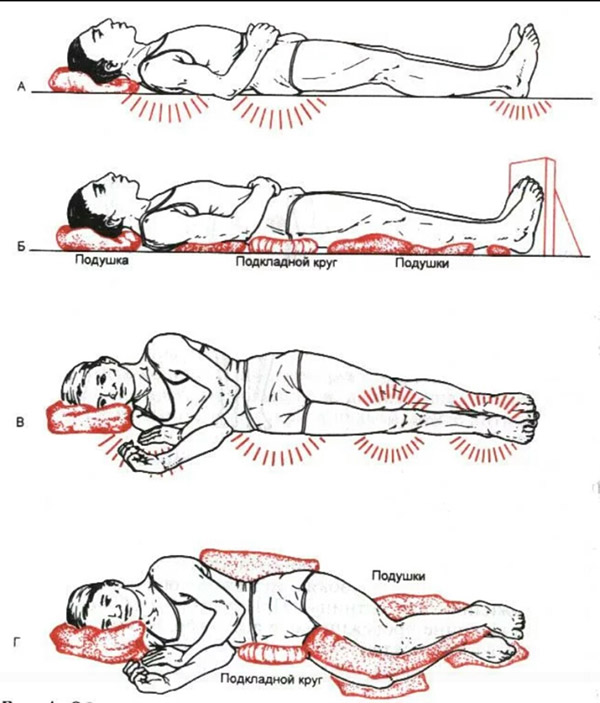
- необходимо подкладывать под костные выступы резиновые круги, обернутые негрубой тканью, ватно-марлевые и поролоновые подушки, валики и др. При длительном нахождении больного в кресле-каталке или инвалидной коляске поролоновые или другие прокладки подкладывают под ягодицы, спину и стопы больного. Лучше всего использовать функциональные кровати, и специальные поролоновые или противопролежневые матрацы, наполненные водой, воздухом или гелием;
- несколько раз в день (желательно каждые 2 часа) необходимо переворачивать больного, менять положение тела (на одном, другом боку, положение ФАУЛЕРА с упором для ног и др.); для перемены положения тела больного нельзя сдвигать – только приподнимать, перекатывать и т. д.;
- при поворотах больного кожные покровы в местах возможного формирования пролежней нетравматично массируют, при мытье кожи исключают трение кусковым мылом; используют только жидкое мыло; если кожа сухая ее смазывают защитными кремами или мазями (например, мазью «ПАНТЕТОЛ»); при избыточно влажной коже последнюю протирают мягкой салфеткой, обрабатывают препаратами типа «БЕПАНТЕН», «ВАЗА-ПЕНА»;
- при недержании мочи и кала использовать эффективные моче- и калоприемники, впитывающие прокладки, простыни, памперсы и др.;
- обучать родственников правилам ухода за больным, обучать пациента технике изменения положения тела, в том числе с использованием технических приемов и специальных вспомогательных средств.
При первых признаках пролежней: 1-2 раза в день смазывать места покраснения камфорным спиртом, разрезанным пополам лимоном, спиртовым раствором бриллиантового зеленого, 5-10% раствором марганцовокислого калия, проводить кварцевание.
При развитии пролежня – его обрабатывают 0,5% раствором калия перманганата. При присоединении инфекции рану обрабатывают антисептическими препаратами, в том числе мазевыми; ферментами; веществами, стимулирующими репаративные процессы (СОЛКОСЕРИЛ, АЦЕРБИН, ИРУКСОЛ, АРГОСУЛЬФАН, БЕПАНТЕН ПЛЮС, БАКТРОБАН и др.). Хорошо зарекомендовало себя использование раствора или геля цинка гиалуроната (куриозин). Препарат обладает обезболивающим, антибактериальным эффектами, стимулирует процессы заживления, предотвращает присыхание перевязочного материала и травмирование грануляций. При выраженном компоненте показана хирургическая некрэктомия. При наличии обильного гнойного отделяемого и снижении репаративных процессов могут быть использованы углеродные сорбционные повязки (КАРБОНИКУС С» и др.). При грамотно проведенных лечебных мероприятиях пролежень заживает.
Берегите своих близких, и будьте всегда здоровы!
Источник
Проблема образования пролежней – одна из самых острых при уходе за обездвиженными больными. Причины появления – постоянное давление в сочетании с нарушением кровоснабжения и иннервации. Образованию пролежней способствуют избыточный вес пациента, недостаточная гигиена, дефицит белковой пищи, некоторые заболевания и прием лекарственных средств (например, цитостатиков, иммуносупрессоров).
В развитии пролежней различают четыре стадии. На первой заметно лишь стойкое покраснение, на второй – поверхностное повреждение кожи, на последних двух возникают необратимые поражения мягких тканей, включая мышцы и сухожилия. Чтобы не допустить таких последствий, лечение нужно начинать при появлении первых признаков проблемы. Расскажем о том, как правильно выбрать средство от пролежней.
Какие бывают средства от пролежней
Лечение пролежней – сложный и длительный процесс. Чем раньше оно начато, тем больше шансов на успешный исход. Пролежни третьей и четвертой степеней лечатся хирургически, путем иссечения пораженных тканей, консервативная местная терапия лишь дополняет оперативное вмешательство. В качестве самостоятельного метода она дает результат только на первых двух стадиях. Поэтому средства против пролежней нужно применять уже при появлении начального признака – покраснения, которое не проходит после прекращения надавливания.
К сведению
Пролежни обычно образуются на тех участках тела, которые испытывают наибольшее давление от соприкосновения с поверхностью. При преобладающем положении лежа на спине это затылок, лопатки, крестец, задняя поверхность голени, пятки. У больных, основную часть времени находящихся в положении лежа на боку, самые уязвимые места – локтевой сустав, большой вертел бедренной кости, гребень подвздошной кости.
При консервативном лечении пролежней ставится несколько задач:
- очистить рану от участков омертвевшей кожи;
- предотвратить присоединение инфекции или остановить ее развитие;
- ослабить воспалительную реакцию;
- ускорить процесс заживления тканей;
- улучшить микроциркуляцию крови.
В соответствии с этими задачами подбирают и средства для лечения пролежней. В зависимости от назначения используют следующие группы препаратов:
Обеззараживающие. Их применение актуально на всех стадиях пролежней. Особенно важна дезинфекция, если уже возникли повреждения кожи. Образовавшаяся рана служит входными воротами инфекции, и важно не допустить попадания микробов. Для обеззараживания пролежни обрабатывают антисептиками: хлоргексидином, мирамистином, повидон-йодом и другими. Использование таких дезинфицирующих средств, как перекись водорода и перманганат калия, является ошибкой. Эти популярные в прошлом антисептики отличаются высокой цитотоксичностью; они замедляют процесс заживления и могут повреждать здоровые ткани[1].
При инфицировании раны применяют местные антибиотики. Они помогают остановить размножение микробов и предотвратить сепсис. Антибиотики назначают по показаниям, с учетом типа возбудителя инфекции. Например, широко используемый при пролежнях антибактериальный препарат метронидазол активен в отношении анаэробных бактерий[2]. Иногда антибиотики наружного применения назначают для профилактики инфекционных осложнений; в таких случаях отдают предпочтение препаратам широкого спектра действия.
Для обработки пролежней с целью обеззараживания нередко применяют средства с ионами серебра. Использование таких препаратов оправданно только на ранних стадиях процесса, поскольку их эффективность клинически не подтверждена, а антибактериальная активность относительно невысока. Если пролежни уже осложнились инфекцией, невозможно обойтись без антибиотиков.
Некролитические. Смысл назначения этих средств для обработки пролежней в том, чтобы удалить из раны омертвевшие ткани, которые мешают заживлению и служат питательной средой для микробов. Некролитическими свойствами обладают ферментные препараты: трипсин, химотрипсин, террилитин, коллагеназа и другие. Они расщепляют белки отмерших клеток и за счет этого помогают очистить рану.
Противовоспалительные. Воспалительный процесс присоединяется обычно на поздних стадиях пролежней. Его причина – сосудистые реакции или инфекция. Если воспаление выражено незначительно, эффективными могут быть НПВС: диклофенак, ибупрофен, нимесулид. Гормональные мази (дексаметазон, преднизолон, гидрокортизон) используют при обширном поражении, которое не поддается лечению другими средствами. Эти препараты вызывают серьезные побочные эффекты[3], поэтому их применяют ограниченно и строго по показаниям.
Ранозаживляющие. Естественные регенеративные процессы у обездвиженных, особенно пожилых, больных протекают очень медленно. Ускорить заживление помогают такие средства, как метилурацил, винилин, декспантенол, актовегин, солкосерил. Они стимулируют обменные процессы в тканях, способствуют насыщению клеток энергией и питательными веществами, активизируют образование волокон коллагена. Ранозаживляющие средства применяют после очищения и дезинфекции, снятия воспаления.
Препараты, усиливающие микроциркуляцию. Обеспечение нормального кровоснабжения – обязательное условие заживления ран. Для улучшения микроциркуляции наружно применяют пирикарбат, трибенозид и другие сосудистые препараты. Обычный камфорный спирт помогает усилить питание тканей за счет раздражающего воздействия: он стимулирует нервные рецепторы и вызывает прилив крови к коже в обрабатываемой области[4]. Дополнительный эффект этого простого средства – обеззараживание.
Препараты для местной дегидратации. Мокнущие раны плохо заживают, влажная среда создает условия для развития инфекции. Чтобы удалить влагу, используют подсушивающие мази на основе цинка.
Средства, применяемые для лечения пролежней, выпускаются в виде растворов, мазей, кремов, гелей. Выбор той или иной формы определяется основным действующим веществом препарата. Чем обрабатывают пролежни?
Растворы для обработки пролежней чаще всего содержат антисептические компоненты. Их используют для промывания и дезинфекции раны перед нанесением заживляющего средства. Жидкие формы удобны в применении. Раствором смачивают ватный тампон или салфетку, затем аккуратно протирают пораженные участки.
В состав мазей, кремов и гелей входят разные действующие вещества. Это могут быть ранозаживляющие, противовоспалительные, антибактериальные, подсушивающие препараты.
Относительно новое средство лечения пролежней – специальные повязки[5]. Они служат не только для защиты раны от попадания инфекции и механического повреждения, но и обеспечивают комплекс терапевтических эффектов. Повязки на гидроколлоидной, гидрогелевой, альгинатной основе впитывают избыточную влагу либо преобразуют ее в гель и создают среду, благоприятную для заживления. Они подходят и для сухих, и для мокнущих ран благодаря своей способности оптимально регулировать баланс влажности. При этом их не нужно ежедневно менять, причиняя пациенту лишнюю боль. Гидроактивные повязки составляют современную альтернативу традиционным перевязочным материалам – бинтам и марле, которые сейчас используются все реже.
Это важно
Риску образования пролежней подвержены все обездвиженные больные. Поэтому всегда необходимо уделять внимание превентивным мерам, даже если признаков атрофических изменений еще нет. Помимо общих рекомендаций по уходу за лежачим пациентом (массаж, частая смена положения тела), следует использовать современные средства профилактики пролежней.
Как выбирать препарат
Выбор средства для лечения пролежней у лежачих больных зависит от стадии и площади поражения, наличия и характера осложнений.
Ситуацию, когда больной долго находится в иммобилизованном состоянии, но пролежней еще нет, условно можно считать нулевой стадией процесса. Чтобы не допустить их возникновения, можно, помимо прочих мер, регулярно обрабатывать кожу пациента специальными растворами и мазями. Средства для профилактики пролежней способствуют усилению кровообращения, улучшают микроциркуляцию в проблемных участках, ускоряют восстановительные процессы. Важной частью профилактических мер является гигиенически-оздоровительный уход за кожей: бережное очищение, увлажнение, питание, смягчение, тонизирование[6].
На первой стадии, когда отмирание тканей еще не началось, риск инфицирования и воспаления минимален[7]. Ни антибиотики, ни противовоспалительные средства, ни ранозаживляющая мазь от пролежней пока не нужны. Главная задача – устранить провоцирующие факторы и восстановить кровоснабжение, чтобы не допустить прогрессирования процесса. Ежедневный гигиенический уход за кожей и обработка антисептиками, камфорным спиртом, пантенолом, увлажняющими кремами – эти несложные мероприятия должны оказать нужный эффект.
На второй стадии, когда уже нарушена целостность кожи, подключают ранозаживляющую мазь против пролежней. Если есть признаки воспаления (покраснение, боль, отечность, выделение экссудата), к лечению добавляют гормональные или негормональные противовоспалительные средства, в случае сопутствующей инфекции – антибиотики. Для удаления лишней влаги пролежни смазывают цинковой мазью или накладывают гидроактивную повязку.
Третья стадия уже сопровождается некрозом. Ко всем перечисленным выше средствам добавляют ферментные препараты для очистки раны от омертвевших тканей. Если терапия дает положительный результат, через некоторое время воспаление проходит, и начинается этап заживления. На этой стадии уже нет необходимости в антибиотиках, противовоспалительных и некролитических препаратах. Пролежни обрабатывают только ранозаживляющими мазями и средствами, усиливающими кровообращение.
Пациенты с пролежнями четвертой стадии обязательно должны лечиться в стационаре. Глубоко пораженные ткани подлежат хирургическому иссечению. В дальнейшем, на этапе заживления, местно используются те же препараты, что и на третьей стадии.
Пролежни причиняют больному сильные физические страдания. Их лечение сложное и длительное, особенно если процесс зашел далеко. Лучше предотвратить проблему, чем мучительно бороться с ней впоследствии. Если вовремя уделить достаточное внимание профилактике пролежней, сталкиваться с ними не придется.
Источник
ПРО ПАЛЛИАТИВ использует cookie для статистики и аналитики, чтобы сделать сайт максимально удобным. Оставаясь на сайте, вы подтверждаете свое согласие на использование файлов cookie.
Содержание
Что делать, если появился пролежень?
Как распознать пролежни
Степени пролежней
Как предотвратить пролежни
Нельзя использовать для лечения и обработки пролежней
Пролежни – повреждения кожи и мягких тканей, которые возникают, если человек долго и обездвижено находится в одной позе.
Помните о риске появления пролежней, если вы ухаживаете за человеком, который:
- Находится в одной позе больше 2-х часов и/или не может самостоятельно менять положение тела
- Имеет проблемы с весом (избыточный вес или истощение)
- Часто потеет, страдает от недержания мочи, кала
- Страдает от сосудистых заболеваний, трофических язв, диабета.
Пролежни могут:
- Глубоко повреждать кожу, мышцы и кости
- Приводить к заражению крови
- Вызывать нестерпимую боль
- Снижать качество жизни
- Вызывать инфекции
Важно
Если пролежни не лечить, они могут привести к летальному исходу!
Что делать, если появился пролежень?
- Поверните больного так, чтобы не было давления на рану, и кровь могла поступать к месту возникновения пролежня.
- Наблюдайте и записывайте в блокнот (в лист наблюдений), как меняется рана.
- Обращайте внимание на повышение температуры, озноб; выделения из раны; плохой запах от раны; повреждения вокруг раны.
Важно
При длительном давлении состояние ухудшится – из красного пятна появится водяной пузырь, откроется рана, которая углубится вплоть до кости.
Как распознать пролежни
Зоны риска образования пролежней
Иллюстрация: агенство «Инфографика» / фонд «Вера»
Степени пролежней
I степень
Красные/фиолетовые/синие пятна, которые не проходят после прекращения давления; кожа не повреждена.
II степень
Кожа повреждена, появляются пузыри, неглубокая рана (язва).
III степень
Рана углубляется до мышечного слоя, могут быть жидкие выделения из раны.
IV степень
Поражение тканей – некроз (черная корка), с высокой вероятностью гнойного процесса. Распространяется на сухожилия и/или кости.
Важно
Надавите на красное пятно пальцем 2-3 секунды: кожа побелела – это не пролежень; осталась красной – это пролежень I степени
Даже при появлении пролежней I степени необходимо обратиться к врачу.
Как предотвратить пролежни
Обратите внимание:
- Застилайте кровать без складок на белье.
- Складки повышают риск появления пролежней.
- Следите, чтобы в постели не было крошек.
- Выбирайте одежду из натуральных тканей без грубых швов, пуговиц и молний.
- Выбирайте трусы, носки, чулки и гольфы без тугих резинок.
- Если у больного стоит мочевой катетер или нефростома, следите, чтобы они не сдавливали кожу.
Важно
Постоянно осматривайте больного!
Меняйте положение тела
Введение в паллиативную помощьБазовая информация о ключевых аспектах паллиативной помощи
Опрелости и пролежни: как лечить на разных стадияхВ каких местах образуются пролежни, а в каких опрелости, как лечить их в зависимости от стадии и как предотвратить пролежни нетипичной локализации
Если человек лежит, меняйте положение тела каждые 2 часа (не реже!). Например, так: спина, левый бок, снова спина, правый бок.
Если человек сидит/полулежит, то меняйте положение каждый час (не реже!).
Используйте:
- Функциональную кровать
- Максимально легкое одеяло.
- Дополнительные подушки и валики. Например, в положении больного на боку положите подушку между коленями и лодыжками, в положении на спине – под пятки.
- Противопролежневый матрас. В крайнем случае – максимально плоский.
Важно
Матрас не заменяет необходимости смены положений тела человека в постели!
Следите за гигиеной
- Всегда сохраняйте кожу сухой и чистой.
- Ежедневно протирайте тело человека влажной губкой.
- Помогите больному принимать душ и ванну.
- Помогите больному следить за интимной гигиеной – при каждой смене подгузника или после каждого мочеиспускания/ дефекации.
- Обрабатывайте кожу близкого после гигиенических процедур защитным кремом.
Как мыть человека с пролежнями?
Аккуратно омывайте раны при ежедневных гигиенических процедурах.
- Следите, чтобы мыло смылось полностью.
- Не держите раны в воде долгое время.
- После купания делайте перевязку.
Используйте:
- Мягкие моющие средства без антибактериального эффекта.
- Мягкое мыло (например,«Детское»).
- Специализированные очищающие пенки для ухода за лежачими больными.
- Мягкие губки-мочалки (желательно из натуральных материалов).
- Увлажняющие и защитные кремы, лосьоны для ухода за лежачими больными.
Важно
Проследите, чтобы врач назначил современные методы лечения: пенные, гелевые, наполненные водой или воздухом очищающие прокладки, абсорбирующие и гидроактивные повязки.
Заведите блокнот и отмечайте проведенные процедуры.
Нельзя использовать для лечения и обработки пролежней:
- Зеленку, йод, марганцовку, фукорцин;
- Камфорный спирт, перекись водорода, салициловую кислоту;
- Облепиховое, камфорное, эфирные масла;
- «Болтушку», соду, репчатый лук;
Важно
«Мазь Вишневского» и «Левомеколь» нельзя использовать без консультации с врачом!
Помните
Каждые 1-2 часа:
Менять положение тела.
Ежедневно (не реже)/ по необходимости:
- Менять постельное и нательное белье.
- Мыть и обтирать влажной губкой тело больного.
- Осматривать тело больного на предмет покраснений и других кожных изменений.
Постоянно:
- Использовать валики и подушки.
- Сохранять оптимальную температуру в помещении (21-23 °С).
- Не допускать образования складок на постельном белье и одежде.
- Своевременно менять подгузник.
- Следить за сбалансированным питанием (витамины А, В, С – творог, мясо, овощи) и питьевым режимом.
- Обрабатывать кожу защитным кремом.
Скачать памятку в формате pdf можно здесь.
В создании материала участвовали: Н.Н. Данилова, филиал «Первый московский хоспис им. В.В. Миллионщиковой» ГБУЗ «Центр паллиативной помощи ДЗМ», А.Н. Ибрагимов, ГБУЗ «Центр паллиативной помощи ДЗМ”, ГБУ “НИИОЗММ ДЗМ».
Материал подготовлен при участии «Мастерской заботы», проекта благотворительного фонда помощи хосписам «Вера», с использованием гранта президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Горячая линия помощи неизлечимо больным людям
Если вам или вашим близким срочно необходимо обезболивание, помощь хосписа, консультация по уходу или поддержка психолога.
8-800-700-84-36
Круглосуточно, бесплатно
Важно
Кормление тяжелобольного человека
Как правильно кормить тяжелобольного человека, каким блюдам отдавать предпочтение, что делать, если человек отказывается от еды и воды
Портал «Про паллиатив» – крупнейший информационный проект в стране, посвященный помощи неизлечимо больным людям и их родным Мы помогаем родственникам тяжелобольных людей разобраться в том, как ухаживать за ними дома, как добиться поддержки от государства и как пережить расставание, а медикам – пополнять свои знания о паллиативной помощи.
Почему это важно
Источник
