Уколы под кожу в ногу

Текст:
Мария Бобова, 19 сентября 2017
41406
Бывают ситуации, когда нам или нашим родным прописали лекарства в виде инъекций и нет возможности каждый день ходить в больницу. И если введение внутривенных инъекций лучше доверить медикам, то с внутримышечными уколами может справиться каждый. Но это не значит, что к этой процедуре нужно относиться без внимания. Мы расскажем как правильно и безболезненно сделать укол родным или себе.
Банальное, но важное — подготовьте место и «инструменты»
Подготовьте все необходимое — ампулы с лекарством, салфетки, вату, баночки со спиртовым раствором, шприцы и иглы. Все это положите на большую и продезинфицированную тарелку. Работать с тарелки, кстати, рекомендуют медработники. Потому что дома трудно качественно продезинфицировать поверхность стола, а поверхность тарелки куда проще. Ее надо тщательно вымыть мылом и протереть антисептиком.
Не забудьте, кроме тарелки, тщательно вымыть руки. Это гораздо проще и дешевле, чем каждый раз использовать медицинские перчатки.
Подготавливаем ампулу с лекарством
Медсестры и фельдшеры рекомендуют и в этом случае не торопиться. Большинство действий кажутся ненужными, но на самом деле они необходимы. Даже правильная подготовка ампулы поможет не только снизить болевые ощущения от инъекции, но и сократить риск появления неприятных осложнений после укола.
- Слегка встряхните ампулу и постучите по ее кончику ногтем, чтобы все лекарство опустилось вниз.
- Продезинфицируйте ампулу на кончике и в месте перехода от узкой части к широкой. После этого несколько раз с нажимом надпилите пузырек специальной пилочкой, которая должна идти в комплекте с ампулами. После отломите кончик в направлении от себя. Чтобы обезопасить себя от случайного пореза, ампулу можно обернуть бумажной салфеткой.
- Не снимая колпачка с иглы, наденьте ее на шприц. После того как установили иглу снимите защитный колпачок, опустите шприц в ампулу и набирайте лекарство.
- Набрав лекарство, переверните шприц вертикально вверх и постучите по нему ногтем, чтобы пузырьки воздуха поднялись вверх.
Если лекарство — сухой порошок
Если прописанный медикамент оказался не ампулой с раствором, а сухим порошком во флаконе, то вам необходимо будет правильно ввести растворитель. Обычно это так называемая «вода для инъекций» или другие специальные жидкости.
Чтобы правильно подобрать растворитель, изучите инструкцию к препарату или уточните название подходящего растворителя у врача или фармацевта. Далее действия таковы:
- По описанной выше схеме наберите растворитель из ампулы в шприц.
- Далее снимите металлическую защитную крышечку с флакона с лекарством. Протрите спиртом или антисептиком вторую резиновую крышечку, потом проткните ее иглой и введите растворитель.
- Хорошо встряхните флакон, чтобы порошок полностью растворился. Переверните флакон вверх дном и наберите готовый раствор в шприц.
- После этого следует поменять иглу. Проводить инъекцию той же иглой, которую вы использовали для прокалывания резиновой крышки, не стоит. Во-первых, нарушается стерильность иглы, а во-вторых, она затупляется, что делает инъекцию более болезненной.
Куда и как колоть
Вот мы и подошли к самому животрепещущему моменту — как, собственно, ввести набранный в шприц препарат. Делаете вы инъекцию другому человеку или себе, действия мало отличаются.
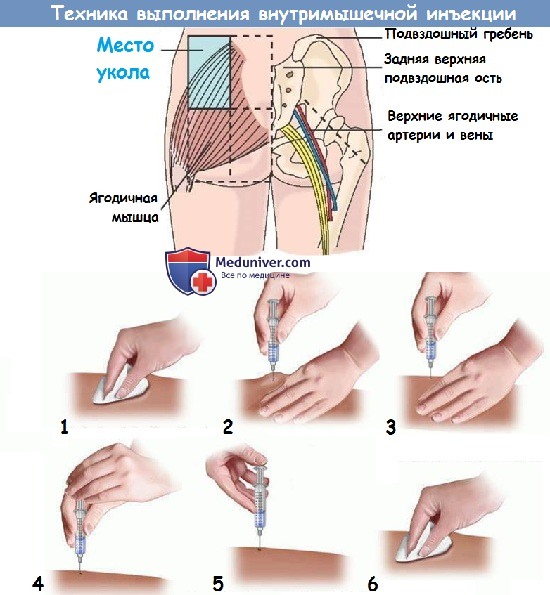
Внутримышечно лекарства вводят, в основном, в те части тела, в которых мышечная ткань максимально толстая, а поблизости отсутствуют крупные сосуды и нервные стволы. Чаще всего такие инъекции делают в ягодицу, руку (дельтовидную мышцу) или переднюю поверхность бедра. Отметим, что непрофессионалу лучше всего делать укол в ягодичную мышцу. Так меньше вероятность неприятных последствий. Например, мышечной массы в руке может оказаться недостаточно, а после укола в бедро может «тянуть» ногу.
- Пациент перед уколом должен лечь на бок или на живот и полежать так хотя бы 10-20 секунд, чтобы мышцы расслабились.
- Мысленно делим ягодицу на четыре квадрата. Укол нужно делать в верхний наружный квадрат. Предполагаемое место укола медики советуют пропальпировать (прощупать пальцами), чтобы исключить возможность попадания иглы в уплотнения или узлы.
- Далее тщательно протираем выбранное место спиртом или антисептиком. Если его не обеззаразить, это может привести к образованию инфильтратов — болезненных уплотнений — и к более серьезным последствиям.
- Понемногу нажимая на поршень шприца, через иглу «выталкиваем» воздух, пока на кончике иглы не выступит капелька препарата.
- Растяните кожу в месте укола. Если вы делаете укол ребенку, то кожу наоборот нужно стянуть в складку.
- Резко вводите шприц в мышцу под прямым углом на 3/4 иглы, но до самого конца не вводите. Снаружи должно остаться 0,5-1 сантиметр, чтобы игла не сломалась. Новички, в первый раз делая укол, боятся резко втыкать иглу и вводят ее постепенно. Поверьте, за это пациент вам спасибо не скажет. Чем резче и четче вы воткнете иглу в мышцу, тем менее болезненным будет укол.
- Медленно надавливайте на поршень, постепенно вводя лекарство. Здесь резкость, наоборот, не нужна. Чем медленнее вводится препарат, тем меньше вероятность образования шишки.
- Смоченной в спирте ваткой прижмите место укола и резким движением извлеките иглу. Слегка помассируйте травмированную мышцу ваткой, чтобы препарат быстрее всосался, а спирт хорошо обеззаразил ранку.
По той же инструкции можно поставить укол самому себе. Важно только выбрать удобное для себя положение. Их обычно два: стоя у зеркала в пол-оборота и лежа на боку на твердой поверхности (это поможет лучше контролировать процесс).
Совет для нерешительных
Если вам страшно представить, как вы будете втыкать иглу в чужое или в свое мягкое место, то запомните, что главное — соблюсти все правила. Нужно не бояться, действовать спокойно, внимательно и аккуратно, и все пройдет хорошо и для вас, и для вашего пациента.
Для большей уверенности в своих силах можно попрактиковаться на подушке, как это делают студенты-медики.
Подготовлено с использованием материалов: 3ladies.su, lifehacker.ru, ivona.bigmir.net
Источник
Как правильно делать укол? – пошаговая инструкция. Как сделать укол самому себе?Ситуация, когда никто в семье не умеет делать укол, а врач назначил инъекции себе или кому-то другому, хотя бы раз в жизни может случиться с каждым. Конечно, лучше всего в этом случае ложиться в стационар или обратиться за помощью к человеку, у кого есть медицинское образование. Заниматься самолечением можно только в случае крайней необходимости, например, когда нет средств на оплату услуг медсестры, а делать уколы надо по несколько раз в день. Чаще всего врачи назначают делать в домашних условиях внутримышечные уколы, рекомендуя предварительно ознакомиться с пошаговой инструкцией. Например, обезболивающие или витамины, в качестве общеукрепляющего средства во время болезни. Если вы не знаете, как правильно делать укол, обязательно сначала сходите к участковому терапевту и попросите его показать на практике, как проводить процедуру. Сегодня многие терапевты направляют участкового медсестру домой к больному, что делать первый укол и показать человеку, который ни разу в жизни не держал шприц на руках, как себя вести. Если даже после наглядных примеров и объяснений, вы боитесь делать укол, то наша пошаговая инструкция для вас: Шаг 1 – Подготовка: Шаг 2 – Делаем инъекцию: – Иглу, которой вы прокололи резиновую крышку, после набора лекарства замените, она уже затупилась и введение инъекции с помощью нее может быть болезненной; – Разместите иглу перпендикулярно к коже и одним быстрым и уверенным движением воткните ее в ягодицу. Примерно третья часть иглы должна остаться снаружи; Как видите, делать укол просто, всего- то надо соблюдать порядок 2-х шагов инструкции. Но если вам очень страшно и руки трясутся так, что вы боитесь не попасть в нужное место иглой, то имеет смысл сначала потренироваться на подушке или куриной грудке, что делают многие медсестры во время обучения в училище. А набравшись опыта, вы сможете сделать укол даже самому себе, соблюдая наши подсказки:
– Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний” Автор: Искандер Милевски |
Источник
Что делать при попадании лекарств под кожу? Первая помощь при экстравазацииЛечение и первая помощь при экстравазации – попадании лекарств под кожу. Объем вмешательства зависит от стадии экстравазации, вводимого раствора и специфических антидотов. Схема лечения повреждений 3-4-й стадии не разработана. При отсутствии рандомизированных контролируемых исследований некоторые организации опубликовали протоколы лечения, основанные на собственном опыте, серии случаев и единичных достоверных данных. 1. Во всех случаях экстравазации – попадании лекарств под кожу выполняют следующее: 2. Экстравазация 1-й и 2-й стадии:
3. Экстравазация 3-й и 4-й стадии: е. Гиалуронидаза. Диспергирующие вещества эффективны при экстравазации препаратов кальция, растворов для парентерального питания, антибиотиков, натрия бикарбоната и т.д. Согласно некоторым практическим руководствам, гиалуронидазу не рекомендуют для лечения повреждений в результате экстравазации вазопрессоров. Однако существуют и публикации об успешном лечении таких экстравазации путем использования гиалуронидазы в сочетании с промыванием физиологическим раствором: 4. Специфические антидоты лекарств: б. Нитроглицерин местно: в. Тербуталин: 5. Лечение раны после экстравазации – попадания лекарства под кожу: 6. Консультация пластического хирурга: – Вернуться в оглавление раздела “акушерство” Оглавление темы “Неонатология”:
|
Источник