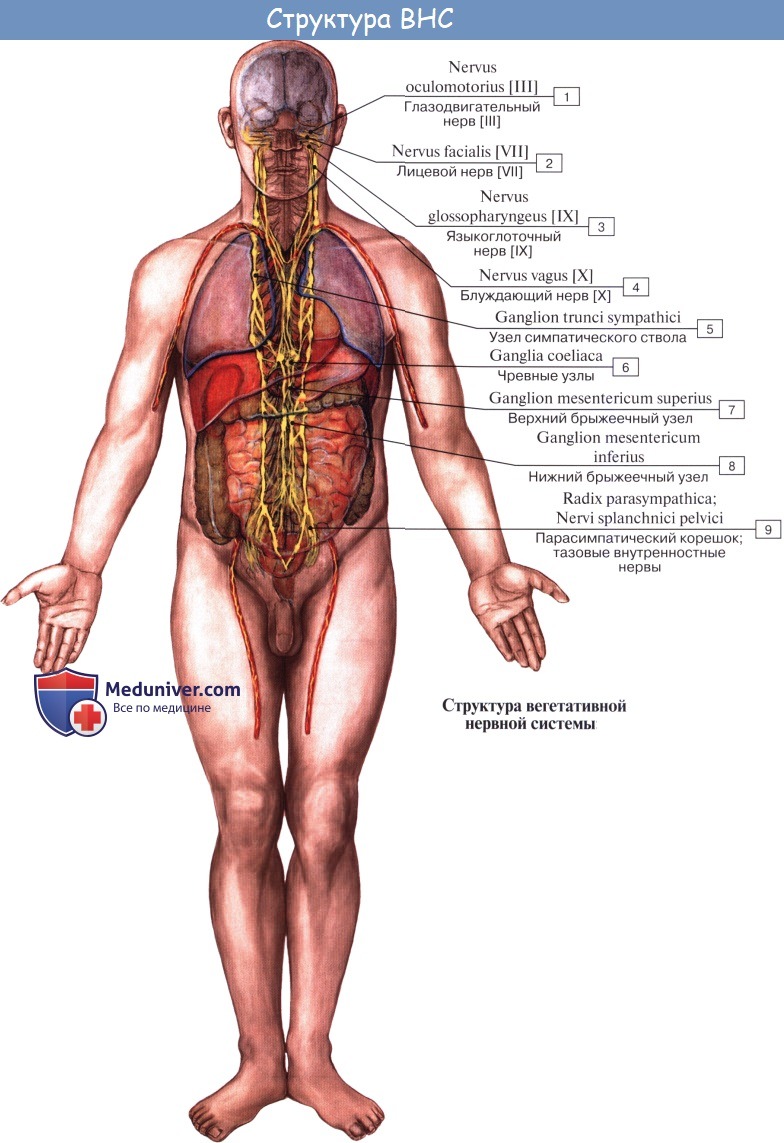
Вегетативная иннервация кожи лица

Иннервация лица. Нервы лица
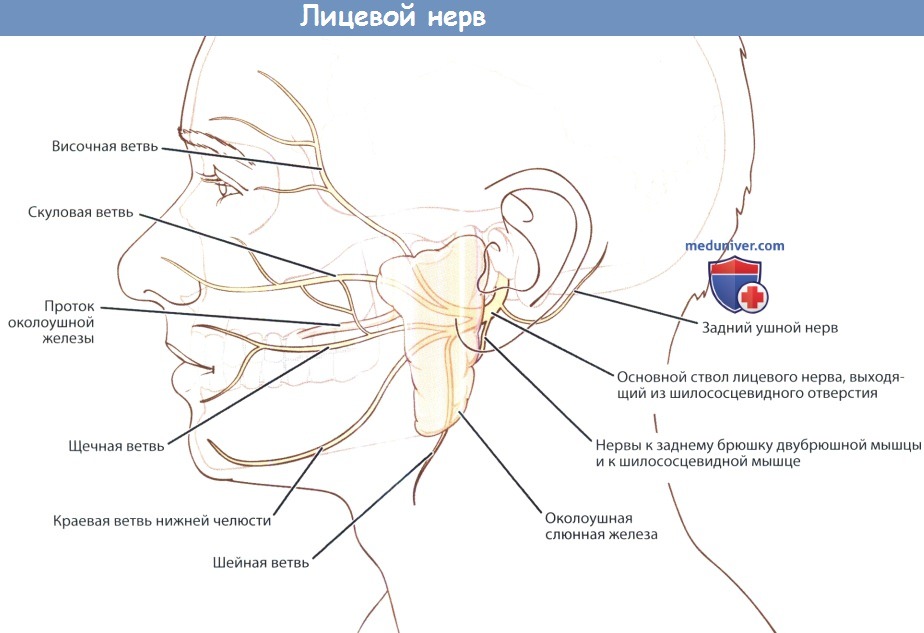
а) Двигательная иннервация лица. Все мимические мышцы иннервируются лицевым нервом (VII пара черепных нервов). Лицевой нерв покидает полость черепа через шилососцевидное отверстие, между верхушкой сосцевидного отростка и шиловидным отростком.
Перед вхождением в околоушную слюнную железу он отдает задний ушной нерв, который идет в сторону уха кзади и кверху, иннервируя затылочное брюшко лобно-затылочной мышцы и заднюю ушную мышцу. Затем лицевой нерв входит в околоушную слюнную железу, где образует гусиную лапку, отдавая пять своих конечных ветвей.
Височная ветвь идет кверху над скуловой костью, иннервируя лобное брюшко лобно-затылочной мышцы и круговую мышцу глаза. Скуловая ветвь делится на ряд мелких ветвей, иннервирующих лобные пазухи и круговые мышцы глаза. Щечная ветвь проходит кпереди, иннервируя щечную мышцу и круговую мышцу рта. Нижнечелюстнаая ветвь покидает околоушную слюнную железу у ее нижнего края, пересекает нижнюю челюсть глубже платизмы внутри фасции поднижнечелюстной железы и затем иннервирует мышцу, опускающую угол рта.
Шейная ветвь идет книзу и иннервирует платизму. Помимо мимических мышц лицевой нерв обеспечивает иннервацию заднего брюшка двубрюшной, шилоподъязычной и стременной мышц.
Учебное видео анатомии лицевого нерва и проекции его ветвей
При проблемах с просмотром скачайте видео со страницы Здесь
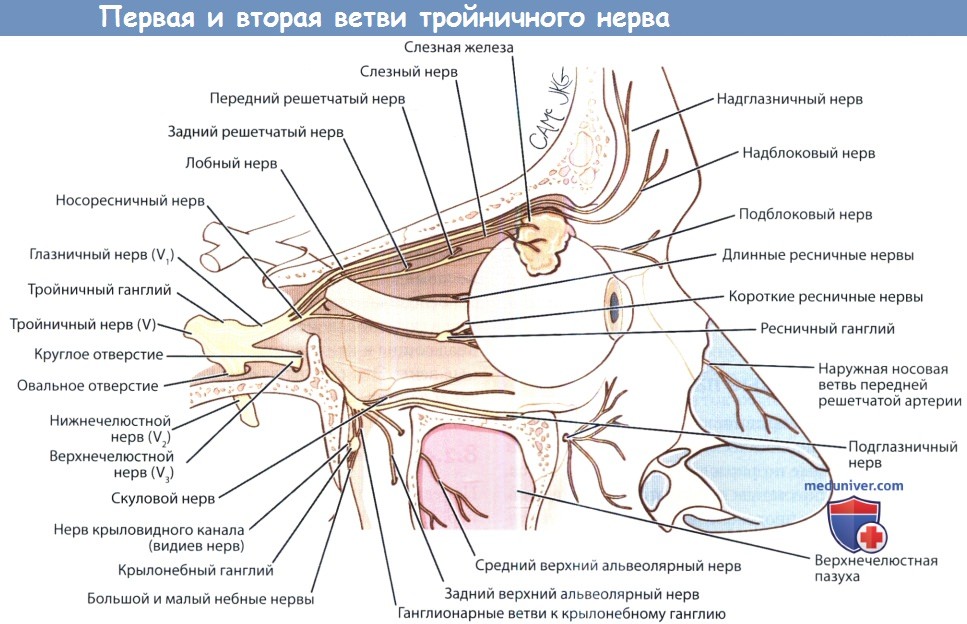
б) Чувствительная иннервация лица. Чувствительная иннервация лица обеспечивается в первую очередь тройничным нервом (V пара черепных нервов). После отхождения от тройничного ганглия он отдает три ветви: глазничную (V1), верхнечелюстную (V2) и нижнечелюстную (V3). V1 и V2 являются полностью чувствительными, V3 имеет двигательные волокна для иннервации жевательных и некоторых мелких мышц.
Глазничная ветвь является наименьшей из трех. После отхождения от тройничного ганглия она проходит через верхнюю глазничную щель, разделяясь на три конечные ветви: носо-ресничную, лобную и слезную. Они иннервируют нос (посредством подблокового и наружного носового нервов), кожу лба и верхних век (посредством слезного, надблокового и надглазничного нервов). Верхнечелюстной нерв является средней ветвью тройничного нерва, он покидает полость черепа через круглое отверстие и входит в крылонебную ямку. Перед прохождением через подглазничное отверстие он отдает ветви к крылонебному ганглию, а также скуловую ветвь.
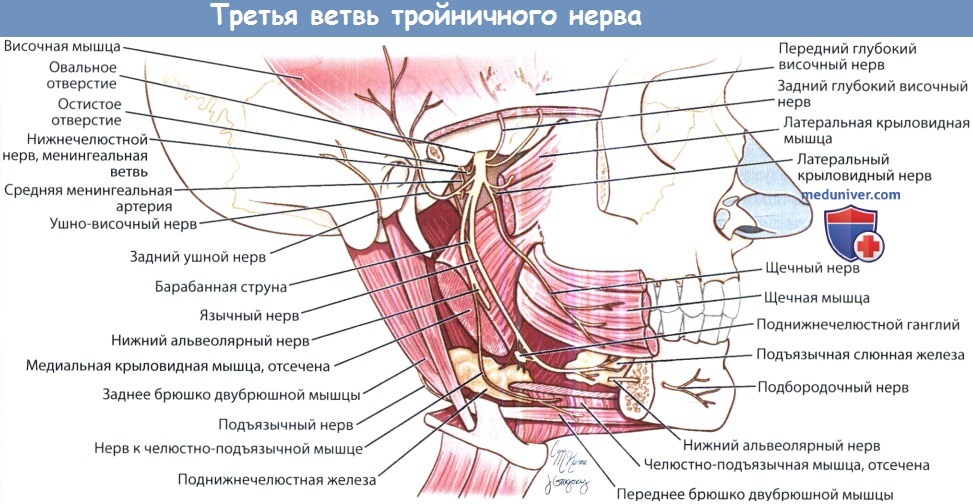
Перед тем, как покинуть подглазничное отверстие и стать кожным подглазничным нервом, он отдает скуловисочную и скулолицевую ветви. Он ответственен за чувствительность кожи висков, верхней части щеки, нижних век, верхней губы, верхних зубов и слизистой верхнечелюстной пазухи. Наиболее крупной ветвью тройничного нерва является нижнечелюстной нерв, покидающий полость черепа через овальное отверстие. Его ветвями являются ушно-височный, нижний альвеолярный и щечный нервы, иннервирующие нижнюю половину лица. Ушно-височный нерв происходит из двух корешков, проходящих рядом со средней менингеальной артерией, и идет через околоушную слюнную железу к коже височной области.
Он обеспечивает секреторную парасимпатическую иннервацию железы, а также чувствительную иннервацию ушной раковины, наружного слухового прохода и кожи височной области. Щечная и нижняя альвеолярная ветви иннервируют щеку, слизистую щек, кожу подбородка, нижнюю губу и слизистую губ.
Учебное видео по анатомии тройничного нерва и его ветвей
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Анатомия полости носа и околоносовых пазух”
Оглавление темы “Анатомия ЛОР-органов”:
- Кровоснабжение лица. Артерии и вены лица
- Иннервация лица. Нервы лица
- Анатомия полости носа и околоносовых пазух
- Анатомия слюнных желез
- Анатомия щитовидной железы и паращитовидных желез
- Анатомия языка и полости рта
- Анатомия глотки для хирургов
- Анатомия гортани для хирургов
- Анатомия фасций шеи принятая в Европе и США
- Анатомия мышц шеи
Симпатическая игнервация лица обеспечивается клетками, расположенными в боковых рогах спинного мозга иа уровне Cg—Т2 сегментов. Основная часть преганглионарных волокон направляется, не прерываясь, через звездчатый узел в вер
хний шейный симпатический узел, где прерывается. Меньшая часть волокон проходит без’ перерыва — к наружной и внутренней сонным артериям, образуя на них периартериальные симпатические сплетения. В мелких узелках, расположенных в периартериальных сплетениях ветвей наружной сонной артерии, прерываются волокна, не прервавшиеся в узлах пограничного симпатического ствола. Остальные волокна препы- ваются в лицевых ганглиях: ресничном, крылонёбном, подъязычном, подчелюстном, ушном. Постганглионарные волокна от этих узлов, а также волокна от клеток верхнего и других шейных симпатических узлов образуют периартериальные сплетения наружной сонной артерии и далее по ее ветвям, либо в составе черепных нервов подходят к тканевым образованиям лица, полости рта, головы (рис. 10).

Симпатическую иннервацию глаза обеспечивают клетки, расположенные в цилиоспинальном центре (боковые рога спинного мозга на уровне Cg—Т2). Преганглионарные волокна проходят через звездчатый узел, переключаются на постганглионарные в верхнем шейном узле, далее по периартери- альным сплетениям внутренней сонной артерии, затем по вил-
лизиеву кругу вступают в симпатическое сплетение пещеристой пазухи и иннервируют мышцу, расширяющую зрачок.
При поражении цилиоспинального центра или симпатических волокон на любом участке их пути развивается синдром Клода Бернара—Горнера — птоз (сужение глазной щели), миоз (сужение зрачка), энофтальм (западение глазного яблока), при раздражении симпатических волокон, иннервирующих зрачок, синдром, обратный синдрому Горнера (мидриаз, расширение глазной щели, экзофтальм).
Симпатическая иннервация трех пар больших слюнных желез (околоушной, поднижнечелюстной и подъязычной) осуществляется из цилиоспинального центра. Преганглионарные симпатические волокна, прервавшись в верхнем шейном симпатическом узле, вместе с разветвлениями наружной сонной артерии (постганглионарные волокна), подходят к соответствующим слюнным железам, тормозя при этом слюноотделение. Кроме эфферентной иннервации существует и афферентная симпатическая иннервация. Афферентные симпатические волокна от головы и шеи направляются к периартери- альным сплетениям разветвлений общей сонной артерии, проходят через шейный отдел симпатического ствола, частично контактируя с его клетками, и через соединительные ветви подходят к спинальным ганглиям.
Парасимпатическую иннервацию лица обеспечивают вегетативные парасимпатические ядра III, VII, IX пар черепных нервов и пять пар вегетативных ганглиев лица (ресничный, ушной, крылонёбный, подчелюстной, подъязычный). Среднемозговой отдел парасимпатической системы составляют парные мелкоклеточные ядра Якубовича— Вестфаля—Эдингера, иннервирующие мышцу, суживающую зрачок. Непарное мелкоклеточное ядро Перлеа иннервирует ресничную мышцу, участвующую в аккомодации и конвергенции.
Преганглионарные волокна парасимпатических нейронов этих ядер идут в составе глазодвигательного нерва через основание мозга, проходят пещеристый синус и через верхнюю глазничную щель входят в глазницу, где между латеральной прямой мышцей глаза и зрительным нервом находится рес
ничный узел, в котором они прерываются. Постганглионар- ные волокна, названные «короткими ресничными нервами», соединяются с симпатическими длинными ресничными нервами, идущими в составе носоресничного нерва. Длинные (симпатические) и короткие (парасимпатические) ресничные нервы иннервируют ресничную мышцу, сфинктер и дилататор зрачка. Бульбарный отдел образуют парасимпатические ядра, располагающиеся в варолиевом мосте (верхняя слюноотделительная VII пара) и в продолговатом мозге (нижняя слюноотделительная — IX пара). В верхнем слюноотделительном ядре имеются парасимпатические слезоотделительные и слюноотделительные клетки. Преганглионарные волокна этих клеток идут в составе промежуточного нерва, направляются вместе с двигательными волокнами лицевого нерва в лицевой канал, где выше уровня узла коленца отделяются слезоотделительные волокна под названием «большой поверхностный каменистый нерв». Последний соединяется с глубоким каменистым нервом (симпатические волокна из сплетения внутренней сонной артерии) и образует нерв крыловидного канала, так называемый «видиев нерв». Видиев нерв входит в крылонебный узел, располагающийся в жировой клетчатке, выпол-

Рис. 11. Схема парасимпатической иннервации лица
няющей крылонёбную ямку. Преганглионарные парасимпатические волокна прерываются в клетках крылонёбного узла, а симпатические проходят его, не прерываясь. Постганглионарные волокна присоединяются к скуловому нерву, от которого через его соединительную ветвь подходят к слезному нерву (первая ветвь тройничного нерва) и в его составе подходят к слезной железе, которую иннервируют (усиливают слезоотделение, а симпатические тормозят).
В составе промежуточного нерва имеются слюноотделительные волокна, после отхождения слезоотделительных волокон промежуточный нерв продолжает идти вместе с двигательными волокнами лицевого нерва и ниже отхождения стремянного нерва отделяется от него в составе барабанной струны. Барабанная струна входит в язычный нерв (система тройничного нерва), вместе с которым достигает поднижнечелюс- тного и подъязычного узлов. Короткие постганглионарные волокна входят в подчелюстную и подъязычную слюнные железы и иннервируют их (усиливают слюноотделение).
Парасимпатическая иннервация околоушной слюнной железы осуществляется нижним слюноотделительным ядром, входящим в систему языкоглоточного нерва. Преганглионарные волокна от парасимпатических клеток идут вместе с остальными волокнами языкоглоточного нерва, а затем отделяются от него под названием «барабанный нерв» и формируют в барабанной полости барабанное сплетение. Парасимпатические волокна, вышедшие из барабанного сплетения называются «малым поверхностным каменистым нервом», который, проходя в канапе височной кости (вблизи большого поверхностного каменистого нерва), заканчивается в ушном узле, располагающемся в области овального отверстия. Постганглионарные парасимпатические волокна выходят из ушного узла и, присоединившись к ушно-височному нерву (веточка нижнечелюстного нерва), заканчиваются в околоушной слюнной железе, стимулируя слюноотделение.
В парасимпатическом отделе имеются и афферентные волокна. Они идут в системе блуждающего нерва и направляются к чувствительным ядрам ствола мозга.
Источник: Трошин В.Д., Жулев Е.Н., «Болевые синдромы в практике стоматолога: Руководство для студентов и врачей. Н.Новгород: Издательство Нижегородской государственной медицинской академии. 424 с.» 2002
А так же в разделе « ВЕГЕТАТИВНАЯ ИННЕРВАЦИЯ ЛИЦА »
- АНАТОМИЧЕСКИЕ ОСОБЕННОСТИ ВЕГЕТАТИВНОЙ НЕРВНОЙ СИСТЕМЫ
- Симпатическая нервная система
- Парасимпатическая нервная система
- ФИЗИОЛОГИЧЕСКИЕ ПРИНЦИПЫ И ОСОБЕННОСТИ ВЕГЕТАТИВНОЙ ИННЕРВАЦИИ
- ЦЕНТРАЛЬНАЯ РЕГУЛЯЦИЯ ВЕГЕТАТИВНЫХ ФУНКЦИЙ
- ОСОБЕННОСТИ ВЕГЕТАТИВНОЙ ДЕЯТЕЛЬНОСТИ
Афферентная вегетативная иннервация кожи. Сенсорные функции автономной нервной системыАфферентная вегетативная иннервация кожи, ее сосудов и более глубоких тканей: характеристика отеков (локализация, окраска, плотность, стабильность), изменения апоневрозов (уплотнение), мышц (атрофия без реакции перерождения, псевдопирамидная гиперрефлексия и др.). Склонность к спазму сосудов кожи помимо исследований местного и рефлекторного дермографизма выясняют, получая симптом белого пятна (замедленное, более 3—5 с, восстановление окраски кожи после 3-секундного надавливания пальцем), проводя холодовую пробу (1—2-минутный контакт кистей рук с водопроводной водой), вазомоторные пробы Боголепова. Проба на ишемию: подъем рук вертикально вверх на 30 с, Проба на гиперемию: аналогичное опускание рук вниз. В норме при обеих пробах окраска кожи восстанавливается через 30 с. Сенсорные функции автономной нервной системы. Учитываются нетиплчность для соматической иннервации зон нарушений чувствительности; особенности вегеталгий — упорство, мучительность, отрицательный эмоциональный фон, диффузность, склонность к иррадиации, реперкуссии, приступообразное усиление под влиянием эмоций, сезонно-метеорологических и других фактаров, сопутствующие парестезии, дизестезии, гиперпатия. Для уточнения источника боли Л. Б. Бирбраир (1935) предложил скользящую пальпацию вегетативных зон с определением в баллах степени болезненности (височная артерия, точки тройничного нерва, сонная артерия, точки диафрагмального нерва, точки Эрба, плечевая артерия, лучевая артерия, межреберные нервы, остистые отростки грудных позвонков, точки чревного сплетения, бедренные точки Лапинского). Определенное диагностическое значение имеют изменения болевой адаптации и сенсорных порогов: болезненность защипывания кожной складки в зоне поражения; клино-ортостатическая чувствительная проба — усиление контрастности зон нарушенной и нормальной чувствительности после перехода больного в вертикальное положение; феномен статической нагрузки — неприятные ощущения (ломящая боль, тяжесть и др.) через 30—60 с в руке с нарушенной вегетативной иннервацией при верхней пробе Барре.
Висцеральные функции автономной нервной системы. Вегетативный генез висцеральных нарушений убедителен лишь при исключении их первичного происхождения и при учете их особенностей: пароксизмальность, зависимость от эндокринных, эмоциональных, метеорологических факторов или отсутствие видимого провоцирующего фактора; несоответствие направленности реакций условиям их появления (симпато-адреналовые кризы в покое или во сне, ваго-инсулярные кризы при эмоциональной или физической нагрузке); полиорганность или полисистемность, наличие других вегетативных симптомов. Тонус автономной нервной системы отражает не только частота пульса в покое, но и ее изменения под влиянием функциональных проб. Информативность этих проб можно повысить, изображая графически изменения пульса за равные промежутки времени (за 15 или 20 с до, во время и после пробы); определяя пороги некоторых рефлексов (Ашнера и др.) пружинными или пневматическими устройствами с регистрацией электрокардиограммы, реограммы, плетизмограммы. Информативность показателей артериального давления может быть повышена повторными измерениями (справа и слева) после функциональных нагрузок (собирание анамнеза, упоминавшиеся выше пробы и др.), определением давления в центральной артерии сетчатки, поверхностной височной артерии с вычислением ретино- и темпорально-брахиального коэффициентов. Возможно измерение давления в височной артерии не только манжеткой Маркелова — Равинского, но и гофрированным пелотом, соединенным с тонометром. Пальцем левой руки пальпируют артерию, I и IV пальцами правой руки фиксируют на ней основание пелота, II и III пальцами сжимают пелот цо вертикальной оси до исчезновения пульсаций сосуда. Плайно уменьшают сжатие до появления пульсации (систолическое давление). Для достоверности измерение повторяют 3 раза. Метод несколько менее точен, чем манжеточный, но более прост, быстр, лишен неприятных для больного ощущений, выполним при затруднении использования манжетки (травмы черепа, узкий лоб и др.). Давление в височной артерии и височно-плечевой коэффициент (в норме 0,45—0,55) отражает состояние кровообращения в системе наружной сонной артерии и косвенно — внутричерепного. У здоровых он близок к нулю, увеличивается при преобладании симпатического тонуса и уменьшается (становясь отрицательным) при парасимпатикотонии. В. А. Шидловский (1968) для наглядности наносит средние величины вегетативных функций (например, пульс, артериальное давление, дыхание) на трехмерные координатные линии, отмечает точку пересечения координат этих средних величин и вокруг нее в виде лучей (разброс показателей), получая так называемый вегетативный портрет. В характеристике состояния надсегментарных отделов автономной нервной системы учитываются также состояние терморегуляции (термометрия и термография тела, кожи, полости рта, прямой кишки), обменно-эндокринные функции (клинические и биохимические показатели различных видов обмена вещества и гормональной регуляции). – Также рекомендуем “Кожно-сосудистые фармакологические пробы. Оценка вегетативной реактивности” Оглавление темы “Обследование пациентов в неврологии”: |
Оглавление темы “Вегетативная ( автономная ) нервная система.”:
- Вегетативная (автономная) нервная система. Функции вегетативной нервной системы.
- Рефлекторная дуга вегетативной нервной системы.
- Развитие вегетативной нервной системы.
- Cимпатическая нервная система. Центральный и переферический отдел симпатической нервной системы.
- Симпатический ствол. Шейный и грудной отделы симпатического ствола.
- Поясничный и крестцовый ( тазовый ) отделы симпатического ствола.
- Парасимпатическая нервная система. Центральная часть ( отдел ) парасимпатической нервной системы.
- Периферический отдел парасимпатической нервной системы.
- Учебное видео анатомии вегетативной нервной системы (ВНС)
Вегетативная (автономная) нервная система. Функции вегетативной нервной системы
Выше отмечалась коренная качественная разница в строении, развитии и функции неисчерченных (гладких) и исчерченных (скелетных) мышц. Скелетная мускулатура участвует в реакции организма на внешние воздействия и отвечает на изменение среды быстрыми и целесообразными движениями. Гладкая мускулатура, заложенная во внутренностях и сосудах, работает медленно, но ритмично, обеспечивая течение жизненных процессов организма. Эти функциональные различия связаны с разницей в иннервации: скелетная мускулатура получает двигательные импульсы от анимальной, соматической части нервной системы, гладкая мускулатура — от вегетативной.
Вегетативная нервная система управляет деятельностью всех органов, участвующих в осуществлении растительных функций организма (питание, дыхание, выделение, размножение, циркуляция жидкостей), а также осуществляет трофическую иннервацию (И. П. Павлов).
Трофическая функция вегетативной нервной системы определяет питание тканей и органов применительно к выполняемой ими функции в тех или иных условиях внешней среды (адаптационно-трофическая функция).
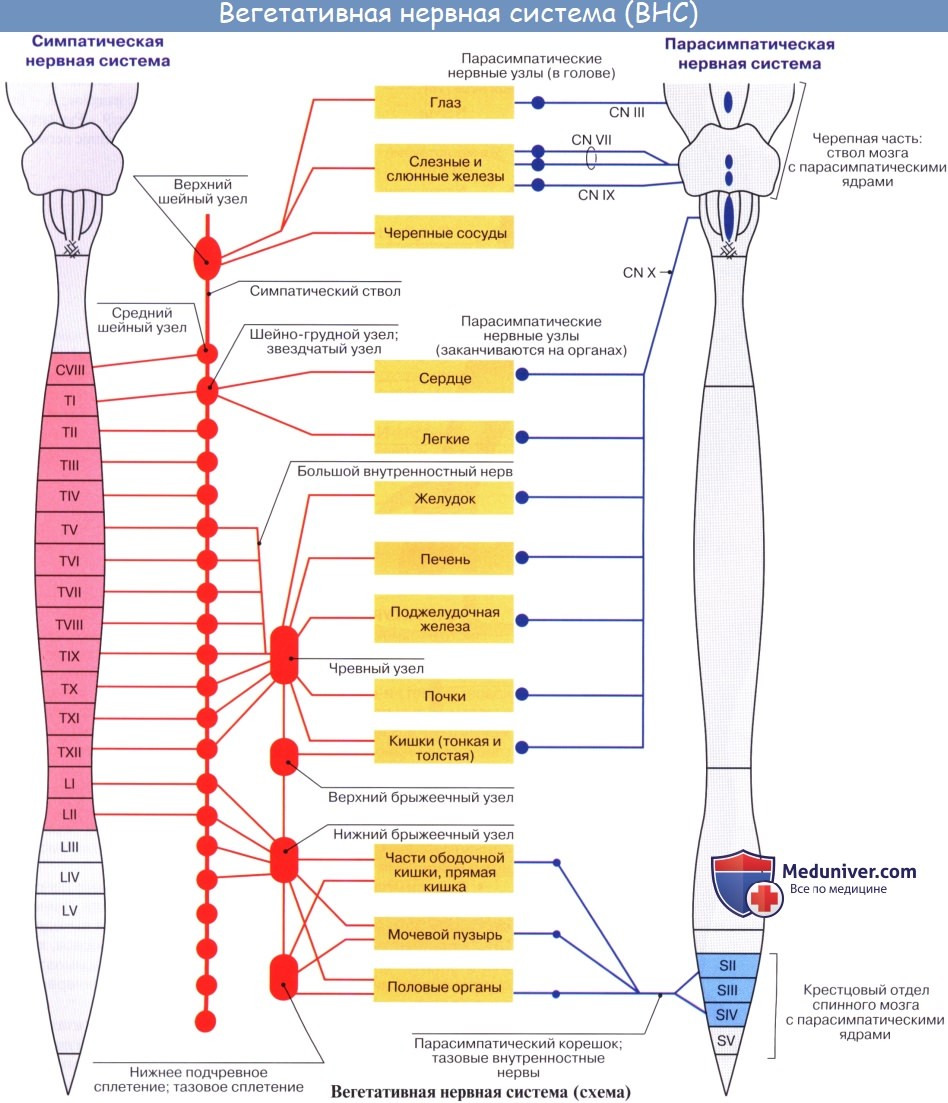
Известно, что изменения в состоянии высшей нервной деятельности отражаются на функции внутренних органов и, наоборот, изменение внутренней среды организма оказывает влияние на функциональное состояние центральной нервной системы. Вегетативная нервная система усливает или ослабляет функцию специфически работающих органов. Эта регуляция имеет тонический характер, поэтому вегетативная нервная система изменяет тонус органа. Так как одно и то же нервное волокно способно действовать лишь в одном направлении и не может одновременно повышать и понижать тонус, то сообразно с этим вегетативная нервная система распадается на два отдела, или части: симпатическую и парасимпатическую — pars sympathica и pars parasympathica.
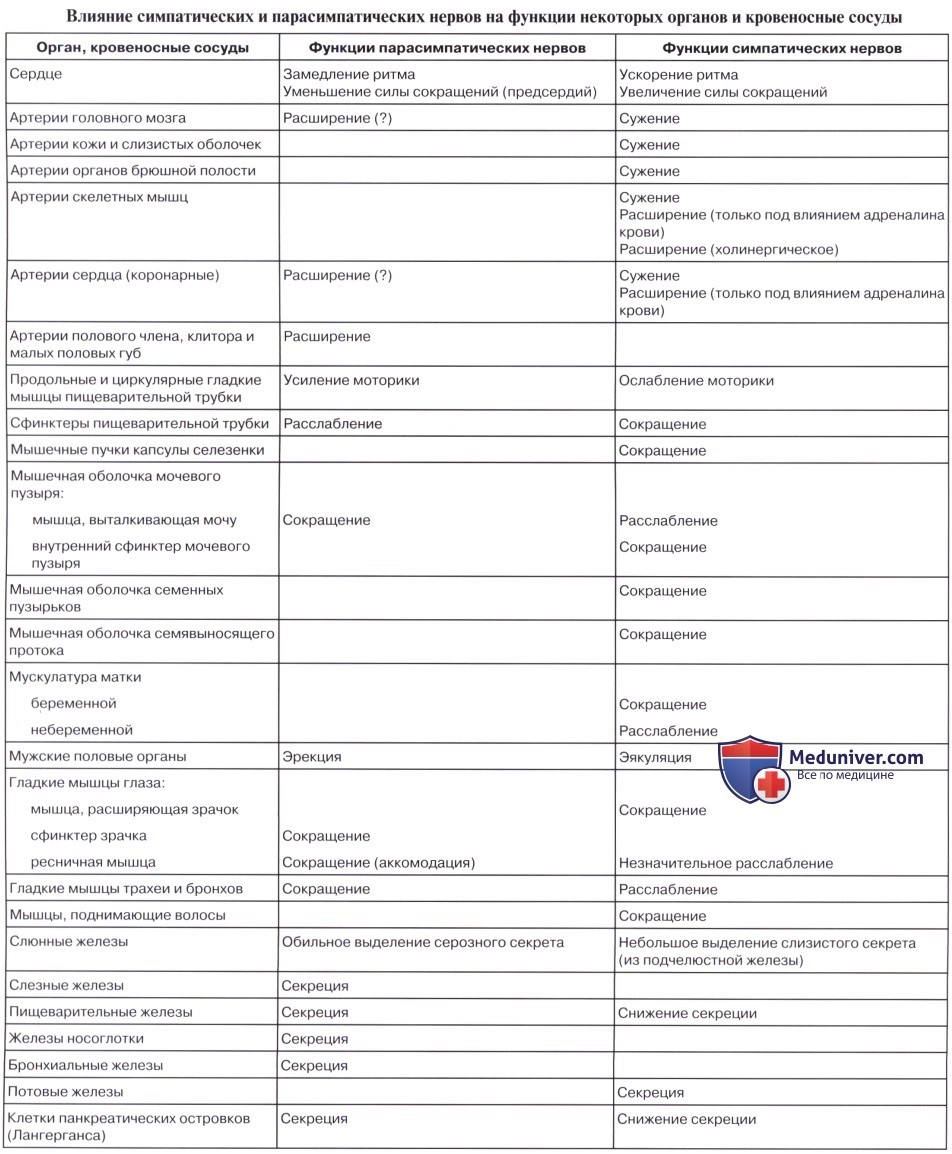
Симпатический отдел по своим основным функциям является трофическим. Он осуществляет усиление окислительных процессов, потребление питательных веществ, усиление дыхания, учащение деятельности сердца, увеличение поступления кислорода к мышцам.
Роль парасимпатического отдела охраняющая: сужение зрачка при сильном свете, торможение сердечной деятельности, опорожнение полостных органов.
Сравнивая область распространения симпатической и парасимпатической иннервации, можно, во-первых, обнаружить преобладающее значение одного какого-либо вегетативного отдела. Мочевой пузырь, например, получает в основном парасимпатическую иннервацию, и перерезка симпатических нервов не изменяет существенно его функции; только симпатическую иннервацию получают потовые железы, волоско-вые мышцы кожи, селезенка, надпочечники. Во-вторых, в органах с двойной вегетативной иннервацией наблюдается взаимодействие симпатических и парасимпатических нервов в форме определенного антагонизма. Так, раздражение симпатических нервов вызывает расширение зрачка, сужение сосудов, ускорение сердечных сокращений, торможение перистальтики кишечника; раздражение парасимпатических нервов приводит к сужению зрачка, расширению сосудов, замедлению сердцебиения, усилению перистальтики.
Однако так называемый антагонизм симпатической и парасимпатической частей не следует понимать статически, как противопоставление их функций. Эти части взаимодействующие, соотношение между ними динамически меняется на различных фазах функции того или иного органа; они могут действовать и антагонистически, и синергически.
Антагонизм и синергизм — две стороны единого процесса. Нормальные функции нашего организма обеспечиваются согласованным действием этих двух отделов вегетативной нервной системы. Эта согласованность и регуляция функций осуществляются корой головного мозга. В этой регуляции участвует и ретикулярная формация.
Автономия деятельности вегетативной нервной системы не является абсолютной и проявляется лишь в местных реакциях коротких рефлекторных дуг. Поэтому предложенный PNA термин «автономная нервная система» не- является точным, чем и объясняется сохранение старого, более правильного и логичного термина «вегетативная нервная система». Деление вегетативной нервной системы на симпатический и парасимпатический отделы проводится главным образом на основании физиологических и фармакологических данных, но имеются и морфологические отличия, обусловленные строением и развитием этих отделов нервной системы.
Как правило, обе части ВНС действуют антагонистически. В нормальных (физиологических) условиях деятельность органов, иннервируемых ВНС, зависит от преобладания той или иной части. В большинстве случаев имеет место синергическое действие.
Вегетативные нервы. Точки выхода вегетативных нервов.
Анимальные нервы выходят из мозгового ствола и спинного мозга на всем их протяжении сегментарно, причем эта сегментарность сохраняется частично и на периферии. Вегетативные нервы выходят только из нескольких отделов (очагов) центральной нервной системы. Имеются 4 таких очага, откуда выходят вегетативные нервы:
1. Мезэнцефалический отдел в среднем мозге (nucl. accessorius и непарное срединное ядро III пары черепных нервов).
2. Бульварный отдел в продолговатом мозге и мосте (ядра VII, IX и X пар черепных нервов). Оба эти отдела объединяются под названием краниального.
3. Тораколюмбалъный отдел в боковых рогах спинного мозга на протяжении сегментов СVIII > TI — LIII.
4. Сакральный отдел в боковых рогах спинного мозга на протяжении сегментов SIII — SV.
Тораколюмбальный отдел относится к симпатической системе, а краниальный и сакральный — к парасимпатической.
Над этими очагами доминируют высшие вегетативные центры, которые не являются симпатическими или парасимпатическими, а объединяют в себе регуляцию обоих отделов вегетативной нервной системы. К ним относится и ретикулярная формация. Они являются надсегментарными и расположены в стволе и плаще мозга, а именно:
1. Задний мозг: сосудодвигательный центр на дне IV желудочка; мозжечок, которому приписывают регуляцию ряда вегетативных функций (сосудо-двигательные рефлексы, трофика кожи, скорость заживления ран и др.).
2. Средний мозг: серое вещество водопровода.
3. Промежуточный мозг: hypothalamus (tuber cinereum).
4. Конечный мозг: кора полушарий большого мозга.
Наибольшее значение для вегетативной регуляции имеет гипоталамическая область, которая является одним из самых древних отделов головного мозга, хотя и в ней различают более старые “образования и филогенетически более молодые.
Гипоталамо-гипофизарная система, действуя с помощью инкретов гипофиза, является регулятором всех эндокринных желез.
Гипоталамическая область регулирует деятельность всех органов растительной жизни, объединяя и координируя их функции.
Объединение вегетативных и анимальных функций всего организма осуществляется в коре большого мозга, особенно в премоторной зоне.
Кора, будучи, по И. П. Павлову, комплексом корковых концов анализаторов, получает раздражения от всех органов, в том числе и от органов растительной жизни, и через посредство своих эфферентных систем, в том числе и вегетативной нервной системы, оказывает влияние на эти органы. Следовательно, существует двусторонняя связь коры и внутренностей — кортиковисцеральная связь. Благодаря этому все вегетативные функции подчиняются коре головного мозга, которая ведает всеми процессами организма.
Таким образом, вегетативная нервная система есть не автономная система, как это считали до И. П. Павлова, а специализированная часть единой нервной системы, подчиненная высшим отделам ее, включая и кору большого мозга. Поэтому, как и в анимальной нервной системе, в вегетативной можно различать центральный и периферический ее отделы. К центральному отделу относятся описанные выше очаги и центры в спинном и головном мозге, а к периферическому — нервные узлы, нервы, сплетения и периферические нервные окончания.
В последнее время установлено, что вегетативные узлы имеют свою афферентную иннервацию, благодаря которой они находятся под контролем центральной нервной системы.
Учебное видео анатомии вегетативной нервной системы (ВНС)
Резюме
Вегетативная, или автономная, нервная система (от греч. autos – сам, nomos – закон) координирует и регулирует деятельность внутренних органов, обмен веществ, функциональную активность тканей, поддерживает постоянство внутренней среды организма (гомеостаз). Вегетативная часть нервной системы иннервирует весь организм, все его органы и ткани. Деятельность вегетативной нервной системы не подконтрольна сознанию, но она функционирует содружественно с соматической нервной системой. Нервные центры и вегетативной, и соматической нервных систем в полушариях большого и в стволе головного мозга расположены рядом, нервные волокна проходят, как правило, в одних и тех же нервах.
В то же время вегетативная часть нервной системы имеет ряд особенностей строения:
1) вегетативные ядра расположены в головном и спинном мозге в виде отдельных скоплений (очагов);
2) путь от вегетативного ядра в центральной нервной системе к иннервируемому органу состоит из двух нейронов, а не из одного, как у соматической нервной системы;
3) эффекторные нейроны присутствуют в составе периферической нервной системы в виде вегетативных узлов (ганглиев).
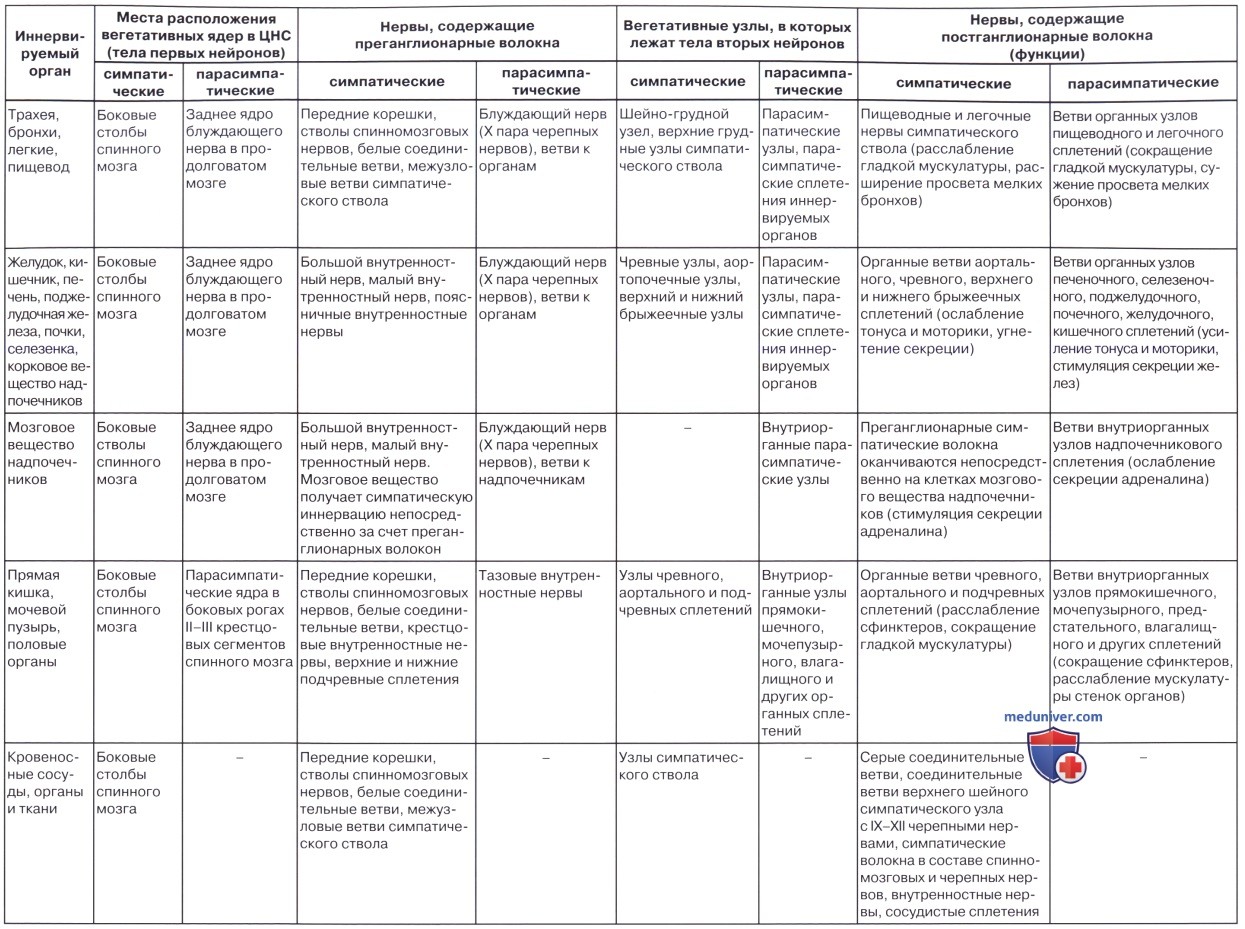
У вегетативной нервной системы выделяют две части: симпатическую и парасимпатическую. Симпатическая часть иннервирует все органы и ткани тела человека, парасимпатическая часть – только внутренние органы и сосуды. Центры вегетативной нервной системы расположены в трех отделах головного и спинного мозга, два из них парасимпатические.
Парасимпатическими центрами являются ядра, расположенные в стволе головного мозга и в крестцовом отделе спинного мозга. В стволе головного мозга находятся добавочное ядро глазодвигательного нерва (ядро Якубовича), расположенное в среднем мозге, верхнее слюноотделительное ядро лицевого (промежуточного) нерва, лежащее в толще моста, нижнее слюноотделительное ядро языкоглоточного нерва и заднее ядро блуждающего нерва, залегающие в продолговатом мозге. Крестцовый (сакральный) отдел образован крестцовыми парасимпатическими ядрами, залегающими в латеральном промежуточном веществе II—IV крестцовых сегментов спинного мозга.
Центр симпатической части (грудопоясничный, или тораколюмбальный) расположен в правом и левом боковых промежуточных столбах – боковых рогах VIII шейного, всех грудных и I-II поясничных сегментов спинного мозга (в промежуточно-латеральном ядре).
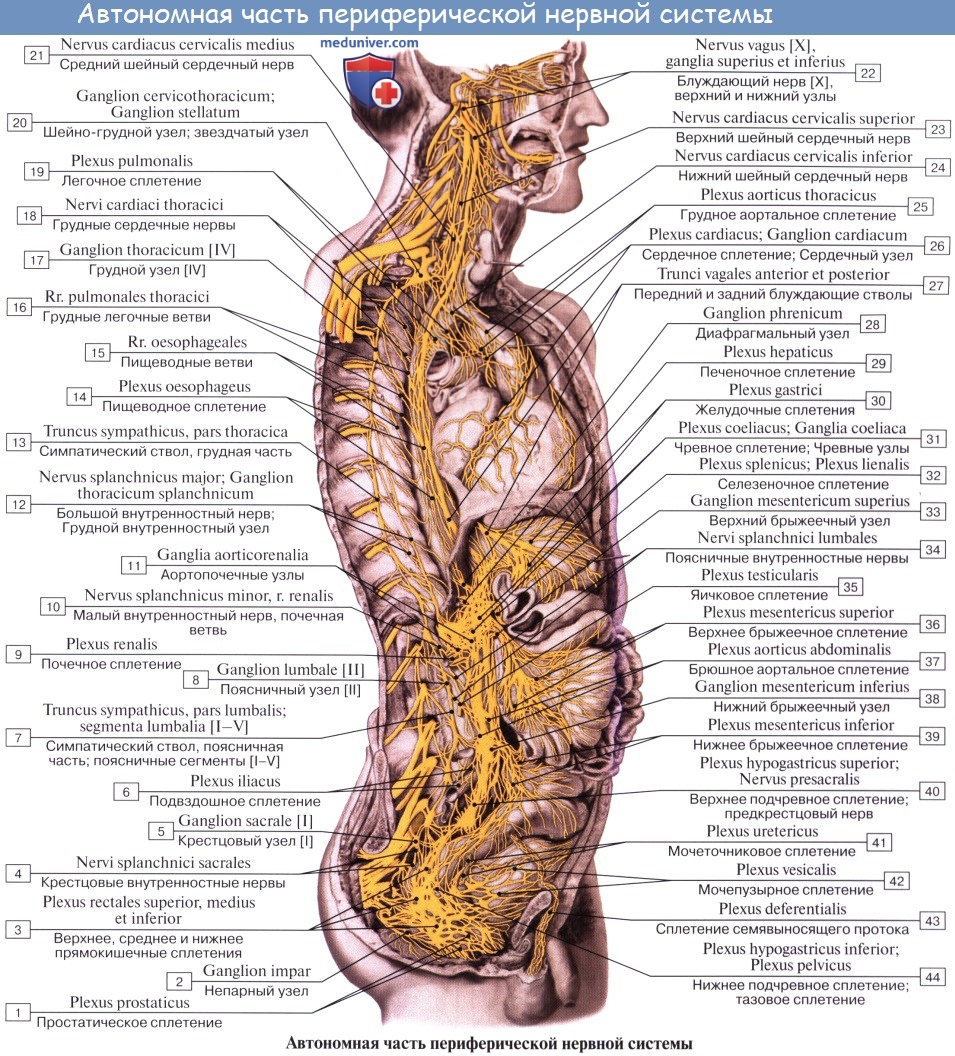
Периферическая часть вегетативной нервной системы образована выходящими из головного и спинного мозга вегетативными нервными волокнами, вегетативными сплетениями и их узлами, лежащими кпереди от позвоночника (предпозвоночные, или превертебральные, нервные узлы) и находящимися рядом с позвоночником (околопозвоночные, или паравертебральные, узлы), а также вегетативными волокнами и нервами, расположенными вблизи крупных сосудов, возле органов и в их толще, и нервными окончаниями вегетативной природы.
Нейроны ядер центрального отдела вегетативной нервной системы являются первыми эфферентными нейронами на путях от ЦНС (спинного и головного мозга) к иннервируемому органу. Волокна, образованные отростками этих нейронов, носят название предузловых (преганглионарных) нервных волокон, так как они идут до узлов периферической части вегетативной нервной системы и заканчиваются синапсами на клетках этих узлов.
Вегетативные узлы входят в состав симпатических стволов, крупных вегетативных сплетений брюшной полости и таза, а также располагаются в толще или возле органов пищеварительной, дыхательной систем и мочеполового аппарата, которые иннервируются вегетативной нервной системой.
Простейшая рефлекторная дуга вегетативной нервной системы, как и соматической, состоит из трех нейронов. Тела чувствительных (афферентных) нейронов (вегеточувствительных) расположены в спинномозговых узлах, либо в узлах черепных нервов, либо в узлах вегетативных сплетений. Аксоны таких нейронов в составе задних корешков вступают в спинной мозг (направляясь в боковые рога) или в составе черепных нервов – в вегетативные ядра ствола головного мозга. В боковых рогах, а также в ядрах ствола головного мозга залегают тела первых нейронов эфферентного (выносящего) пути, аксоны которых выходят из мозга в составе передних корешков спинномозговых нервов или в составе черепных нервов. Это преганглионарные (предузловые) вегетативные нервные волокна, которые следуют к вегетативным узлам (ганглиям), расположенным в вегетативных нервных сплетениях на периферии, возле органов или в органах. Аксоны вторых нейронов эфферентного (выносящего) вегетативного пути, выйдя из узлов в качестве постганглионарных нервных волокон, направляются к органам и тканям. Вегетативные волокна идут в составе соматических нервов или самостоятельно в виде вегетативных нервов, а также в стенках кровеносных сосудов, сопровождая эти сосуды.
В периферическом отделе ВНС возбуждение передается посредством нейромедиаторов. Ацетилхолин является медиатором преганглионарных волокон обеих частей ВНС и большинства постганглионарных парасимпатических нейронов. Медиатором постганглионарных симпатических нейронов является норадреналин. В настоящее время признано наличие симпатических преганглионарных волокон, идущих в составе симпатических стволов, медиатором которых является серотонин. Серотониноэргические волокна образуют синапсы с одноименными нейронами вегетативных ганглиев. Активация их нейронов приводит к активному сокращению гладких мышц желудка и кишечника.
Вернуться в оглавление раздела “Анатомия нервной системы человека”.
Редактор: Искандер Милевски. Дата последнего обновления публикации: 27.8.2020
