Фиолетовые пятна на коже рук

Акроцианоз, или цианоз конечностей, представляет собой легкое вазомоторное расстройство, затрагивающее дистальные части конечностей. Состояние характеризуется постоянными безболезненными синяками на руках и ногах, усиливающимися после воздействия холода. Изменения симметричны и часто сопровождаются чрезмерным потоотделением конечностей.
Формы акроцианоза
Различают 2 формы акроцианоза:
- Первичный (спонтанный);
- Вторичный. Симптом при заболеваниях с повышенной вязкостью крови (полицитемия, полицитемия, тромбоцитопения), как осложнение обморожения или в результате давления на вены.
Причины акроцианоза
Причины акроцианоза неизвестны. Основные поражения кожи, скорее всего, являются нарушением регуляции кровотока в дистальных отделах конечностей.
Достоверно известно, что нарушения возникают в местах сокращения и расслабления мелких сосудов в дистальных частях конечностей, в результате чего кровоток в этих сосудах замедляется. Из-за этого сосуды дольше остаются заполненными венозной или не насыщенной кислородом кровью, что приводит к посинению кожи в области васкуляризации.
Недостаточное кровоснабжение мелких капилляров
Симптомы ухудшаются при воздействии низких температур окружающей среды. Они не сопровождаются болью или побелением, не приводят к язвам кожи и некрозу.
Как часто возникает акроцианоз?
Первичный акроцианоз довольно распространенное заболевание, но точная частота случаев неизвестна, так как по причине отсутствия боли многие люди не обращаются к врачу, считая нарушение незначительным.
Образование синих пятен на ногах и руках чаще всего наблюдается у людей 20-40 лет. Первые симптомы часто появляются в период полового созревания.
Как проявляется акроцианоз
Первичный акроцианоз обычно является косметическим дефектом, который, однако, может быть неприятным для пациента. Дистальные части конечностей – пальцы рук и ног – имеют синюшную (голубоватую) окраску, и этот симптом усугубляется низкой температурой окружающей среды. Характерно чрезмерное потоотделение рук и ног, из-за чего пациент чувствует дискомфорт.
Сложности диагностики: чем акроцианоз отличается от синдрома Рейно и цианоза
Если симптомы сопровождаются выраженной болью, пароксизмальной бледностью кожи, то необходимо различать акроцианоз и так называемый Феномен Рейно, при котором чрезмерное сокращение мелких сосудов происходит под влиянием низкой температуры или эмоционального стресса, вызванного местным расстройством, называемым «игрой сосудов».
Акроцианоз у женщины
Этот симптом бывает:
- Первичным, если он возникает как изолированное расстройство;
- Вторичным, когда он связан с системным заболеванием соединительной ткани, таким как системная глютеновая волчанка или системный склероз.
Очень важно проводить различие между этими двумя заболеваниями, потому что акроцианоз – это легкое заболевание, а феномен Рейно – симптом тяжелых хронических заболеваний, требующих интенсивного лечения.
Акроцианоз также следует отличать от цианоза при сердечно-сосудистых и респираторных заболеваниях, когда кожа синеет выраженно из-за спазмов крупных сосудов.
Что делать, если появились симптомы акроцианоза?
Если у пациента наблюдаются симптомы, описанные выше, и они не сопровождается жалобами на другие органы, особенно сердце, сосуды и дыхательную систему, следует обратиться к врачу терапевту. Доктор должен исключить вторичные причины акроцианоза. Если это первичный акроцианоз, лечение не требуется. Если выявлены заболевания, при которых цианоз – симптом, назначается лечение основного заболевания.
Как врач ставит диагноз акроцианоза? Акроцианоз – симптом полицитемии, тромбоцитопении и др. заболеваний
Врач определяет диагноз акроцианоза прежде всего на основе анамнеза, то есть описания жалоб пациента и типичной клинической картины – синюшного окрашивания пальцев рук и ног, усугубленного при контакте с низкой температурой окружающей среды.
Он тщательно осматривает пациента и назначает некоторые дополнительные диагностические тесты, чтобы исключить опасные причины цианоза.
- Важно выполнить полный анализ крови, чтобы исключить полицитемию и тромбоцитопению.
- Иногда необходимы дополнительные анализы, такие как рентгенография грудной клетки, измерение газов артериальной крови.
- Если акроцианоз трудно отличить от феномена Рейно, рекомендуется капилляроскопическое исследование, подразумевающее просмотр небольших сосудов в районе ногтевого ложа под большим увеличением микроскопа.
Анализ крови
Рентгенография грудной клетки
Методы лечения акроцианоза
Первичный акроцианоз – косметический дефект, не требующий лечения. При вторичных формах необходимо лечить основное заболевание, после чего симптомы акроцианоза уходят или уменьшаются. Всем пациентам рекомендуется максимально избегать низких температур.
Можно ли полностью вылечить акроцианоз? Профилактика?
При первичной патологии симптомы обычно сохраняются хронически с различной степенью тяжести. При вторичном акроцианозе симптомы зависят от тяжести и течения основного заболевания.
Способов избежать первичного акроцианоза, т.е. мер профилактики, не существует.
Источник
Автор Хусаинов Руслан Халилович На чтение 4 мин. Опубликовано 05.09.2017 16:52 Обновлено 05.09.2017 08:54
Старческая пурпура, также известная как старческая пурпура Бейтмена, является состоянием, которое поражает кожу. Пожилые люди более склонны к развитию этого состояния кожи. Старческая пурпура характеризуется появлением пятен на открытых участках кожи, как правило, на руках.
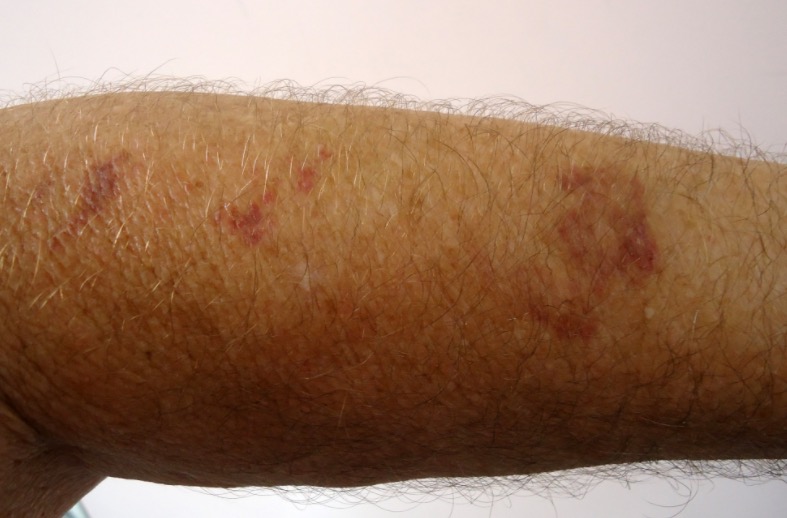 Фото: Википедия
Фото: Википедия
Что такое старческая пурпура?
Начальными признаками старческой пурпуры являются фиолетовые или красные кровоподтеки неправильной формы. Синяки не являются результатом нарушения свертываемости крови, недостатком витаминов или минералов или признаками травмы. Небольшие гематомы известны как петехии, а более крупные называются кровоподтеками. Цвет пятен может быть темным или светлым. Обычно после того, как синяк зажил, желтые или коричневые пятна могут оставаться на коже. Сама старческая пурпура не вредна, но может быть признаком основного состояния.
Причины и факторы риска
Старение кожи считается частой причиной старческой пурпуры. По мере старения организма кожа становится тоньше и нежнее. Воздействие ультрафиолетовых лучей ослабляет соединительные ткани, что делает кровеносные сосуды хрупкими, красные кровяные клетки могут попадать в глубокие слои кожи, вызывая появление характерной пурпуры. Процесс старения кожи может ускоряться, если человек проводит длительное время на солнце.
У людей, которые регулярно принимают такие препараты, как средства для разжижения крови или стероиды, чаще встречается пурпура. Нестероидные противовоспалительные препараты (НПВП) также могут внести свой вклад в данное состояние.
Некоторые сосудистые заболевания влияют на коллаген в организме. Такие заболевания, как волчанка, ревматоидный артрит и синдром Шегрена могут вызвать пурпуру. Так, пурпура может быть побочным эффектом некоторых видов рака, лимфомы и лейкемии.
Тромбоцитопения может вызвать кровотечение и кровоподтеки в дерме, подобные старческой пурпуре.
Другие возможные причины включают в себя:
- цингу;
- хрупкие кровеносные сосуды;
- нарушение свертывания крови;
- изменение давления во время родов;
- травмы;
- антикоагулянтная терапия;
- системные заболевания;
- диабет;
- TORCH инфекции.
Старческая пурпура может быть признаком потери коллагена в коже и костях.
Симптомы старческой пурпуры
Симптомы старческой пурпуры наиболее часто встречаются на открытых участках кожи, на руках или верхней части головы. Красновато-пурпурные пятна появляются даже на теле и могут держаться в течение длительного периода. Дополнительные симптомы включают в себя тонкую и дряблую кожу. Гематомы, вызванные старческой пурпурой, держатся от 1 до 3-х недель. После того, как гематома исчезает, изменение цвета может оставаться в течение длительного времени.
Диагностика старческой пурпуры
Врачи могут диагностировать старческую пурпуру, основываясь только на визуальном обследовании. Иногда используют дополнительные методы исследования, чтобы убедиться, что старческая пурпура не вызвана более серьезным заболеванием. Обычно проводит полный анализ крови. Другие методы, которые врачи могут использовать:
- Анализ мочи, чтобы исключить кровь в моче;
- Анализы для определения функции печени;
- Скрининг рака;
- СОЭ для выявления воспаления, вызванного сосудистыми заболеваниями;
- Анализы для определения функции почек.
Врачи могут провести биопсию кожи.
Лечение и профилактика старческой пурпуры
Необходимо защищать кожу от повреждения. Одежда с длинными рукавами и шляпы помогут защитить кожу от солнца, люди должны избегать ударов и ушибов, насколько это возможно.
Использование пероральных препаратов предназначено для лечения и профилактики старческой пурпуры. Дерматолог может порекомендовать средства для людей, у которых появляются гематомы.
Старческую пурпуру не всегда можно предотвратить, но люди могут использовать солнцезащитный крем и защитить кожу от вредного воздействия солнечных лучей.
Сама старческая пурпура не является опасной. Люди должны обратиться к врачу, чтобы диагностировать и лечить серьезные нарушения, которые могут быть причиной кровоподтеков.
Литература
- Berlin J. M. et al. A randomized, placebo-controlled, double-blind study to evaluate the efficacy of a citrus bioflavanoid blend in the treatment of senile purpura //Journal of drugs in dermatology: JDD. – 2011. – Т. 10. – №. 7. – С. 718-722.
- Ceilley R. I. Treatment of Actinic Purpura //Journal of Clinical & Aesthetic Dermatology. – 2017. – Т. 10. – №. 6.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цианоз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Во многих случаях состояние и цвет кожи являются для врача важным диагностическим критерием. Синюшность кожного покрова (медицинский термин – цианоз) говорит о недостаточности кислорода в крови. К сожалению, при постепенном развитии цианоза человек и окружающие его люди зачастую не замечают прогрессирующего изменения оттенка кожи, в то время как врач имеет особую настороженность в отношении цианотичности кожного покрова, которая может свидетельствовать о заболеваниях жизненно важных органов человека.
Разновидности цианоза
Цианоз классифицируется по нескольким параметрам, каждый из которых важен для диагностического поиска.
В зависимости от распространенности цианотичной окраски кожного покрова выделяют тотальный цианоз, характеризующийся изменением цвета всей поверхности кожи, и местный, локализованный на определенных участках кожи.
Местный цианоз по своей локализации может быть центральным и периферическим. К центральному цианозу относится цианоз слизистой ротовой полости (периоральный цианоз), носогубного треугольника, области вокруг глаз (периорбитальный цианоз). Кроме того, выделяют цианоз периферический, или акроцианоз, для которого характерна синюшная окраска участков тела, наиболее отдаленных от сердца, находящихся на периферии, – цианоз пальцев кистей и стоп, цианоз мочек уха и т.д.
В зависимости от скорости развития выделяют остро возникший цианоз (быстро прогрессирующий) и хронический цианоз, развивающийся постепенно и имеющийся у человека на протяжении продолжительного времени.
Возможные причины развития цианоза
Окраска кожного покрова формируется двумя основными факторами: наличием красящих пигментов (например, меланина) и состоянием поверхностных кровеносных сосудов (степенью раскрытия их просвета и цветом крови в них).
Синюшный оттенок кожи определяется в первую очередь цветом крови.
Известно, что одна из важнейших функций крови – перенос кислорода путем присоединения его к белку гемоглобину, входящему в состав эритроцитов.
Кровь, обогащенная кислородом в легких, называется артериальной и имеет алый оттенок.
По мере насыщения кислородом клеток органов и тканей в крови кислорода становится меньше и она приобретает вишневый оттенок. Кровь, бедная кислородом, называется венозной. Именно скопление в тканях венозной крови и определяет характерный синюшный оттенок кожи.
Есть две основные причины накопления венозной крови в тканях. Первая причина – нарушение кровообращения, при котором нарушается отток венозной крови от клеток. Этот механизм лежит в основе развития синюшности кожного покрова при заболеваниях сердца и сосудов. Вторая причина – нарушение обогащения крови кислородом в легких, что имеет место при заболеваниях органов дыхания, при поражении дыхательного центра (функциональной структуры головного и спинного мозга, регулирующей работу дыхательных мышц) или при снижении концентрации кислорода в воздухе, например в высокогорье.
При каких заболеваниях развивается цианоз?
Цианоз в большинстве случаев является проявлением патологии сердечно-сосудистой или дыхательной систем.
Из заболеваний сердца стоит отметить группу врожденных пороков сердца, которые формируются в процессе внутриутробного развития плода и проявляются цианозом уже с младенческого возраста, и группу приобретенных заболеваний сердца, включающую широкий спектр болезней, приводящих к развитию сердечной недостаточности. Перечислим основные из них:
- Ишемическая болезнь сердца, к которой среди прочих относятся стенокардия и последствия перенесенного инфаркта миокарда. В основе данного заболевания лежит недостаточное снабжение кислородом сердечной мышцы.
- Кардиомиопатии – первичное поражение клеток сердечной мышцы.
- Аритмии, например фибрилляция предсердий.
- Инфекционные миокардиты – воспалительное поражение сердечной мышцы инфекционного происхождения.
- Пороки клапанов сердца, например аортальный стеноз, митральная недостаточность и др.
Среди других заболеваний сердечно-сосудистой системы стоит отметить нарушение проходимости периферических вен, в результате которого происходит задержка венозной крови в том или ином сегменте тела с развитием локального цианоза.
Примером служит хроническая венозная недостаточность нижних конечностей, при которой наблюдается варикозное расширение вен и синюшный оттенок кожи стоп и голеней.
К заболеваниям дыхательной системы, часто приводящим к развитию дыхательной недостаточности с появлением цианоза, относят:
- Пневмонию (воспаление легких).
- Бронхиолит (воспаление мельчайших бронхиол – дыхательных путей).
- Хроническую обструктивную болезнь легких (ХОБЛ).
- Бронхиальную астму, не контролируемую приемом специальных лекарственных препаратов, и другие более редкие заболевания.
Необходимо учитывать, что первичная причина нарушения кровообращения и дыхания может объясняться патологиями других органов и систем, например, эндокринных желез, центральной нервной системы.
К каким врачам обращаться в случае развития цианоза
Зачастую заболевания органов кровообращения и дыхания лечатся совместно несколькими специалистами. Среди них практически всегда фигурирует терапевт. Именно к нему необходимо обратиться в случае появления синюшного оттенка кожи. После проведенного обследования решается вопрос о направлении к врачам узкой специализации, например, кардиологу, пульмонологу (врач, специализирующийся на заболеваниях легких), аллергологу, эндокринологу, хирургу.
Диагностика и обследования при цианозе
Успех диагностики заболевания, приведшего к развитию цианоза, во многом зависит от беседы врача с пациентом и от клинического исследования. Пациенту необходимо рассказать, когда появился цианоз, насколько интенсивно он развивался, на каких частях тела манифестировал вначале.
Необходимо описать сопутствующие жалобы, например, кашель, одышку, перебои в работе сердца, отеки и т.д.
Как правило, остро возникший цианоз сопровождается другими значимыми проявлениями, и именно они служат поводом обращения к врачу.
После беседы врач обследует состояние сердечно-сосудистой системы, дыхательной системы и исключит поражение других органов. Как правило, уже на этом этапе врач предполагает то или иное заболевание, наличие которого можно подтвердить при помощи лабораторно-инструментальных методов исследования:
- Электрокардиограмма с физической нагрузкой поможет диагностировать заболевания сердца и предположить заболевания легких.
ЭКГ с физической нагрузкой
Исследование функциональной активности миокарда на фоне физической нагрузки, позволяющее выявить ряд патологий сердечно-сосудистой системы.
- Рентгенография органов грудной клетки полезна с точки зрения диагностики как легочной, так и сердечной патологии.
- Эхокардиография необходима для оценки сократительной способности сердца и для выявления патологии клапанов сердца.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
- Клинический анализ крови проводят для исключения воспалительных заболеваний органов дыхания и воспалительного повреждения сердечной мышцы.
- Исследование газового состава крови, кислотно-щелочного состояния.
- Исследование функции внешнего дыхания для определения проходимости бронхов и состояния ткани легких.
- Ультразвуковая допплерография сосудов нижних конечностей для оценки проходимости вен и артерий в случае локального цианоза стоп и голеней и др.
Что делать при развитии цианоза кожного покрова?
Если вы отметили у себя или своих близких появление специфического синюшного оттенка кожи в области вокруг рта, глаз, на мочках ушей, на кончике носа, на губах, на пальцах, не откладывайте визит к врачу. Причины цианоза в большинстве случаев кроются в заболеваниях таких жизненно важных органов, как легкие и сердце, поэтому нельзя оставлять этот симптом без внимания.
Если отмечается нарастание цианоза у пациентов, получающих назначенную врачом терапию того или иного заболевания сердца или органов дыхательной системы, необходимо проверить правильность соблюдения данных предписаний и обратиться к лечащему врачу.
В случае остро возникшего цианоза, как правило, требуется экстренная помощь. До приезда доктора необходимо обеспечить больному приток свежего воздуха, ослабить стесняющую одежду, успокоить его и нормализовать глубину дыхания.
Не стоит насильно укладывать больного в горизонтальное положение, т.к. при многих заболеваниях, сопровождающихся сердечной и дыхательной недостаточностью, отмечается усиление симптомов в положении лежа.
Лечение цианоза
Восстановление нормального оттенка кожи возможно только с помощью терапии основного заболевания, которым был обусловлен цианоз.
Исчезновение цианоза будет свидетельствовать о той или иной степени восстановления функции дыхания и кровообращения.
Лечение инфекционных заболеваний легких в первую очередь заключается в назначении противомикробных препаратов с целью подавления инфекционного процесса. В случае с хронической обструктивной болезнью легких и бронхиальной астмой в основе лечения лежат препараты, уменьшающие воспаление в бронхах, расширяющие их просвет и способствующие очищению дыхательных путей от слизи.
Совсем иные лекарственные средства применяются в терапии сердечно-сосудистых заболеваний. При развитии сердечной недостаточности необходимо снизить нагрузку на сердце, контролировать уровень артериального давления, что достигается применением мочегонных, антиаритмических препаратов и многих других.
В ограниченном числе случаев высока эффективность хирургических методов лечения, например, при наличии врожденных или приобретенных пороков сердца, при венозной недостаточности.
Источники:
- Кардиоваскулярная профилактика 2017. Российские Национальные рекомендации. Российское кардиологическое общество, Национальное общество профилактической кардиологии, Российское общество профилактики неинфекционных заболеваний. Российский кардиологический журнал. 2018;23(6):7-122.
- Думанский Ю.В., Кабанова Н.В., . Верхулецкий И.Е., Синепупов Н.А., Осипов А.Г., Синепупов Д.Н. Симпозиум «Заболевания и поражения системы дыхания». МЕДИЦИНА Последипломное образование. №3(42), 2012. С. 135-145.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Головокружение
Каждый человек в течение жизни хотя бы раз испытывал головокружение – состояние, при котором кажется, что тело и/или окружающая среда вращаются, появляется ощущение неустойчивости, теряется равновесие, нарушается ориентация в пространстве.
Депигментация кожи
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи. Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Мурашки по коже
Ощущение ползания мурашек по коже: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Ломкие волосы
Ломкость волос: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Пониженная температура тела
Пониженная температура тела: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Источник
